転倒・転落により頭蓋内出血等が原因の死亡事例が頻発、多職種連携で防止策などの構築・実施を―医療安全調査機構の提言(9)
2019.6.5.(水)
転倒・転落による死亡事故が2015年10月以降、18例も発生している。今後、入院患者の高齢化、認知症患者の一般病棟への入院などで、転倒・転落事故の増加が予想されるため、「迅速な検査(頭部CTなど)と対応体制の確保」「ハイリスク者の確認と院内での情報共有」「多職種連携による転倒・転落事故防止策の構築と実施」などが極めて重要な課題となってくる―。
日本で唯一の医療事故調査・支援センター(以下、センター)である日本医療安全調査機構は6月4日、9回目の「医療事故の再発防止に向けた提言」として『入院中に発生した転倒・転落による頭部外傷に係る死亡事例の分析』を公表し、このような注意喚起を行いました(機構のサイトはこちら)。
目次
転倒・転落による頭部打撲(疑い含む)、頭蓋内出血を疑い、CT撮影など検討せよ
2015年10月より、医療機関の管理者(院長など)には「予期しなかった『医療に起因し、または起因すると疑われる死亡または死産』」のすべてをセンターに報告することが義務付けられました【医療事故調査制度】。この制度は「医療事故の再発防止」を目的としたもので、事故事例を集積・分析する中で「具体的な再発防止策などを構築」していくことがセンターに課せられた重要な役割の1つとなっています(関連記事はこちら)。
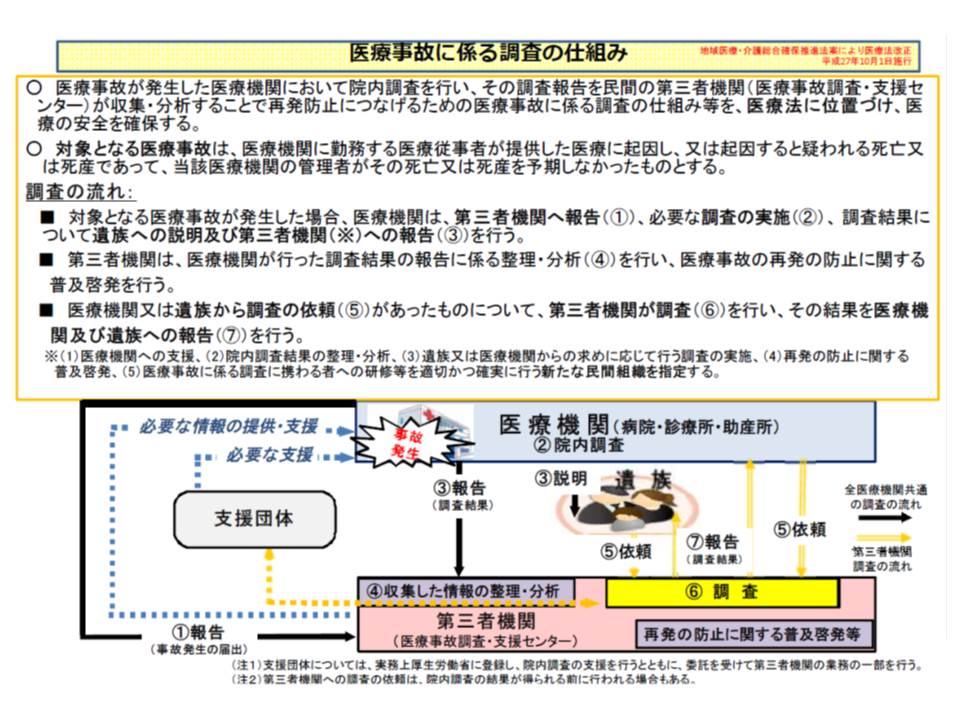
医療事故調査制度の概要、「院内調査」を第一に行い、「医療事故調査・支援センター」がそれを補完する格好で調査が行われ、再発防止策に結びつける
センターは、今般、「救急医療における画像診断」に係る死亡事例を分析し、9回目の医療事故再発防止策として提言を行いました。
◆過去の提言に関する記事
(1)中心静脈穿刺合併症に係る死亡の分析―第1報―
(2)急性肺血栓塞栓症に係る死亡の分析
(3)注射剤によるアナフィラキシーに係る死亡事例の分析
(4)気管切開術後早期の気管切開チューブ逸脱・迷入に係る死亡事例の分析
(5)腹腔鏡下胆嚢摘出術に係る死亡事例の分析
(6)栄養剤投与目的に行われた胃管挿入に係る死亡事例の分析
(7)一般・療養病棟における非侵襲的陽圧換気(NPPV)及び気管切開下陽圧換気(TPPV)に係る死亡事例の分析
(8)救急医療における画像診断に係る死亡事例の分析
一般病床における転倒・転落発生率は「1日1000床当たり1.5件」程度と推測されますが、患者の高齢化などに伴い、今後、上昇していくと見込まれます。高齢者の転倒・転落は「脆弱性骨折」につながり、入院期間の延伸や在宅復帰率の低下にとどまらず、生命予後にも影響を及ぼすことが知られています。また、術後の塞栓予防のために抗凝固剤投与を受けている患者などでは、転倒・転落は、例えば頭蓋内出血などに直結しかねません。
このため「転倒・転落防止」が医療安全上、極めて重要なテーマとなるのです。
センターには、2015年10月から昨年(2018年)12月までの間に18例の「転倒・転落に関する死亡事例」が報告されています。センターではこの18例を詳しく分析し、再発防止に向けて次の8項目の提言を行いました。
(1)転倒・転落による頭部打撲(疑い含む)の場合、受傷直前の意識状態と比べて明らかな異常を認めなくても、頭部CT撮影を推奨する。急速に症状が悪化し致命的な状態になる可能性があるため、意識レベルや麻痺、瞳孔所見などの神経学的所見を観察する
(2)頭部打撲が明らかでなくても、「抗凝固薬・抗血小板薬を内服している患者」が転倒・転落した場合は、頭蓋内出血が生じている可能性があることを認識する。初回CTで頭蓋内に出血所見が認められる場合には、急速に増大する危険性があるため、時間を決めて(数時間後)再度の頭部CT撮影も考慮する
(3)頭部CT上、出血などの異常所見があれば、脳神経外科医の管理下で「迅速に手術ができる体制」で診療を行う。常勤の脳神経外科医がいない病院や時間帯には、「脳神経外科手術が可能な病院へ転送できる体制」を平時から構築しておく
(4)「ベッド柵を乗り越える危険性」のある患者では、転落による頭部外傷予防のため、▼衝撃吸収マット▼低床ベッド―の活用を検討する。また、転倒・転落リスクの高い患者に対しては、患者・家族同意のうえ「保護帽の使用」を検討する
(5)「転倒・転落歴」は、転倒・転落リスクの中でも重要なリスク要因と認識し、▼認知機能低下▼せん妄▼向精神薬の内服▼頻尿・夜間排泄行動―も転倒・転落リスクとなる
(6)転倒・転落リスクの高い患者への「ベンゾジアゼピン(BZ)系薬剤をはじめとする向精神薬の使用」は慎重に行う
(7)▼入院や転棟による環境の変化▼治療による患者の状態の変化―時は「転倒・ 転落発生の危険が高まる」こともあるため、病棟間や他部門間、各勤務帯で患者情報を共有する
(8)転倒・転落リスクが高い患者に対するアセスメントや予防対策を、医師や看護師、薬剤師、理学療法士、作業療法士、介護福祉士などを含めた多職種で連携して立案・実施できる体制を整備する。
死亡18事例のすべてで、▼急性硬膜下血腫▼外傷性くも膜下出血▼脳挫傷―などの頭部外傷がありましたが、うち8例においては、「受傷直後の声掛けに反応がみられる」または「受傷前後で意識レベルに変化はみられない」と判断されていました。
このように、頭部打撲(疑い含む)においては、意識状態に異常がなくとも急速に症状が悪化し致命的な状態になる可能性もあります。このため(1)で、▼頭部CT撮影▼神経学的所見の観察(意識レベルや麻痺、瞳孔所見など)―を行うようセンターは注意喚起しています。
また、(2)では「抗凝固薬・抗血小板薬を内服している患者の転倒・転落では、頭蓋内出血が生じている可能性がある」ことを十分に認識するよう求めています。死亡18事例のうち7例は「抗凝固薬・抗血小板薬を内服している患者」でした。
その際、急激に頭蓋内病変が進行することが多いため、神経学的異常所見などの出現からの頭部CT撮影では「治療が間に合わない可能性がある」ことから、抗凝固薬・抗血小板薬を内服している患者が転倒・転落した場合は、「頭部CT撮影の必要性」を判断することが重要です。
頭蓋内出血などに迅速に対応できる体制を、院内・他院との連携で平時から構築せよ
また、(3)では頭蓋内出血などに迅速に対応(手術等)できる体制を整えておくことを求めています。
具体的には、▼脳神経外科医師の管理下に迅速に手術ができる体制▼脳神経外科医師が不在の時間帯には「救急対応に慣れた脳神経内科医」「救急科医」「救急対応チーム(Rapid Response Team:RRT)による支援が得られる体制▼常勤の脳神経外科医がいない病院では、「RRTなどによる支援が得られる体制」「脳神経外科手術が可能な病院へ迅速に転送できる体制」―を平時から構築しておくことなどが考えられます。
転倒・転落リスクの高い患者を把握し、院内で情報共有を
一方、(4)は転倒・転落に備え「受傷防止」策をとることを求める内容です。大きく、▼床面を衝撃緩衝に適した構造にする(フローリング素材からフェルトや絨毯など柔らかい素材への変更)▼ベッドの高さを調整する(低くする)▼患者に衝撃緩衝用の保護帽などを装着させる―ことなどが考えられます。このうち「床面の構造」見直しなどには多くのコストが必要となるため(また非現実的)、まずは▼ヒッププロテクタ▼保護帽▼衝撃吸収マット―などの活用検討から始めるのが現実的でしょう。仮に転倒・転落が生じたとしても重症に至らないような対策を各所でとることが重要です。
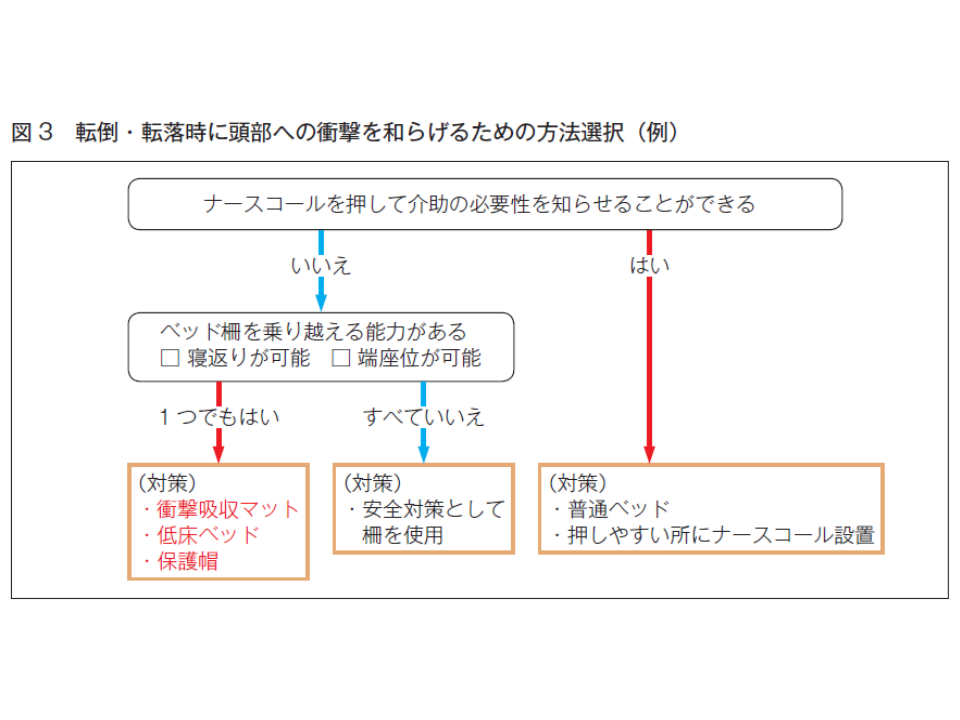
なお、センターでは「認知機能低下やせん妄のある患者では、4点柵とした場合には柵の取り外し操作が理解できず、『柵を乗り越えようとする』など、かえって危険な状況となる可能性もある」点に留意するよう求めています。この場合、▼3点柵を使用する▼4点柵でも1つの柵をL字バー付きの柵とし、そこを開放する―ことで「柵を乗り越えなくても離床できる」ようにし、さらに衝撃吸収マットを敷くことなどが考えられます。
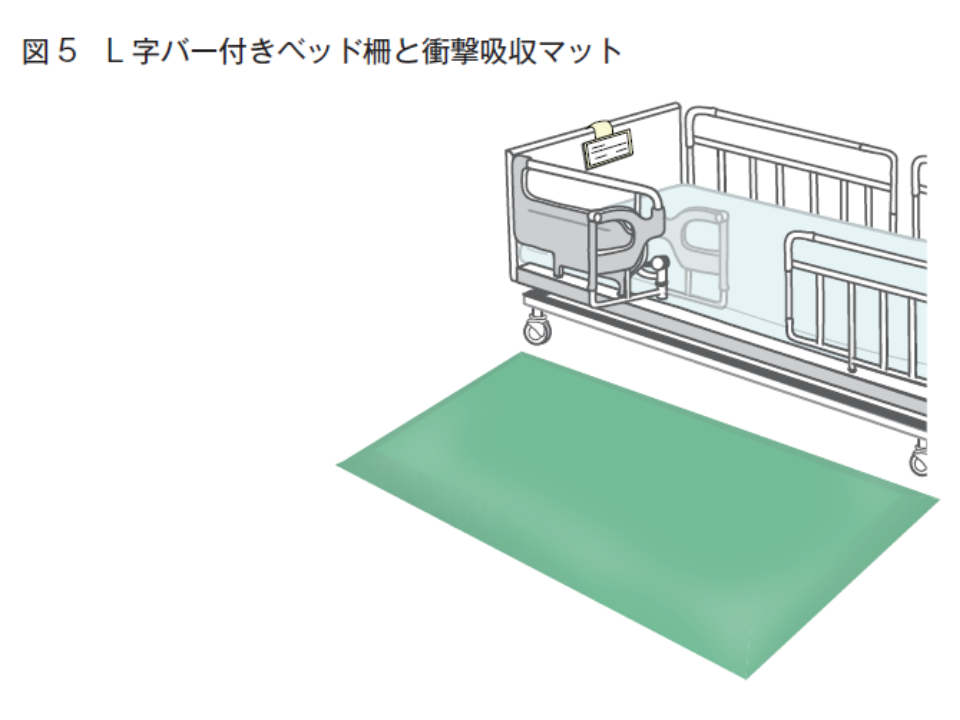
また(5)は「転倒・転落リスクの高い患者」の把握を求めるもので、さらに、こうしたハイリスク者には(6)で「ベンゾジアゼピン系の薬剤」投与を慎重に行うよう求めるものです。
死亡18事例中4例は、転倒・転落リスクの高い患者(認知症・せん妄、歩行不安定、ふらつきなど)に対し、ベンゾジアゼピン系薬剤が処方され、これが転倒・転落リスクをさらに高め、実際に転倒・転落に至ったと考えられます。
なお(超)短時間作用型のベンゾジアゼピン系薬剤であっても、中途覚醒時のふらつきによる転倒・転落リスクがあることから、センターでは「夜間不眠時の安易な処方には注意が必要」とコメントしています。
さらに、入院や転院・転棟などの環境変化があると、認知機能低下患者では精神状態が不安定になりがちで、これは「転倒・転落リスクが高まる」ことを意味します。そこで(7)では、新規の入院患者や転院直後患者などの情報を共有し、手厚い予防策を講じることの重要性が指摘されています。
多職種での事故防止策策定、IT技術等を活用した事故防止策の研究なども重要
また予防策などを多職種が連携して作成し、実施できるような体制づくりを(8)で求めていますが、これは「転倒・転落防止」にとどまらず、医療安全を含めた「医療の質向上」につながるものです。まず「転倒・転落防止策」の構築をきっかけに、職種の垣根を越えた連携を進めることも重要でしょう。
なおセンターでは、学会や企業等に対し、▼転倒・転落アセスメントスコアシートの改定に向けた研究▼多職種チームによる転倒・転落防止の効果検証▼離床センサーの開発・技術革新―などを行うよう要請しています。転倒・転落事故の防止に向けた取り組みは医療安全確保のために欠かせません。しかし、医療現場にも「働き方改革」が求められ、さらに少子化に伴って「スタッフの確保」が困難な状況が深刻化していきます。医療安全確保に向けた「技術開発」は喫緊の課題の1つと言えるでしょう。
【関連記事】
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)
NPPV/TPPVの停止は、自発呼吸患者でも致命的状況に陥ると十分に認識せよ―医療安全調査機構の提言(7)
救急医療での画像診断、「確定診断」でなく「killer diseaseの鑑別診断」を念頭に―医療安全調査機構の提言(8)
2019年4月末までに1342件の医療事故、院内調査スピードは再び増し74.8%で調査完了―日本医療安全調査機構
2019年3月末までに1308件の医療事故、制度が国民に浸透する中で「正しい理解」に期待―日本医療安全調査機構
医療事故調査、事故全体の7割超で院内調査が完了しているが、調査期間は長期化傾向―日本医療安全調査機構
2019年2月末までに1284件の医療事故、院内調査完了は73.9%で変わらず―日本医療安全調査機構
2019年1月末までに1260件の医療事故、73.9%で院内調査完了―日本医療安全調査機構
医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会




