医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2019.1.11.(金)
医療事故調査制度について、医療機関の認知度は高いが、遺族(国民)の大半は知らない。また、院内調査や事故などに関する説明について、医療機関側と遺族側とで受け止め方に大きな違いがある。そうした中で、調査の公正・中立を確保するために、医療機関・遺族の双方から「外部の第三者」参画が提案されている―。
日本医療安全調査機構(以下、機構)が1月9日に公表した「医療事故調査制度に係るアンケート調査」結果から、こういった状況が明らかになりました(機構のサイトはこちら)。
医療機関からは「院内調査報告書の様式提示」「事故判断の基準明確化」などの改善提案
2015年10月から、医療事故調査制度がスタートしました。すべての医療機関等において、院長など管理者が予期しなかった「医療に起因し、または起因すると疑われる死亡・死産」のすべてを医療事故調査・支援センター(機構がセンターに指定されている)に報告する義務を課すものです。
機構では、報告された医療事故を調査・分析し、積極的に「再発防止策」を打ち出すとともに(再発防止策はこちら(中心静脈穿刺)とこちら(血栓塞栓症)とこちら(アナフィラキシーショック)とこちら(気管挿管)とこちら(腹腔鏡手術)とこちら(胃管挿入))、報告状況を毎月公表しています(2018年12月分の報告状況に関する記事はこちら)。
そうした中で、「医療事故調査制度がどこまで浸透しているのか」、特に「一般国民がどこまで整理を知り、理解しているのか」という点で課題が浮上しており、今般のアンケート調査実施につながりました。
調査は、医療機関の医療安全管理者に対し▼医療事故調査制度の認知度▼医療事故調査制度への意見や感想―などを、遺族(国民)に対し▼医療事故調査制度の認知度▼院内調査結果への遺族の理解・納得感▼医療事故調査制度への意見や感想―などを聞いています。医療機関からは80件、遺族からは23件の有効回答が寄せられました。数こそ少ないものの、制度に関する率直な意見を把握する重要な調査結果と言えます。
まず医療機関に対する調査結果を見てみると、事故が発生する前から「制度を詳しく知っている」との回答が75.0%を占め、制度の周知を相当程度進んでいると考えられます。
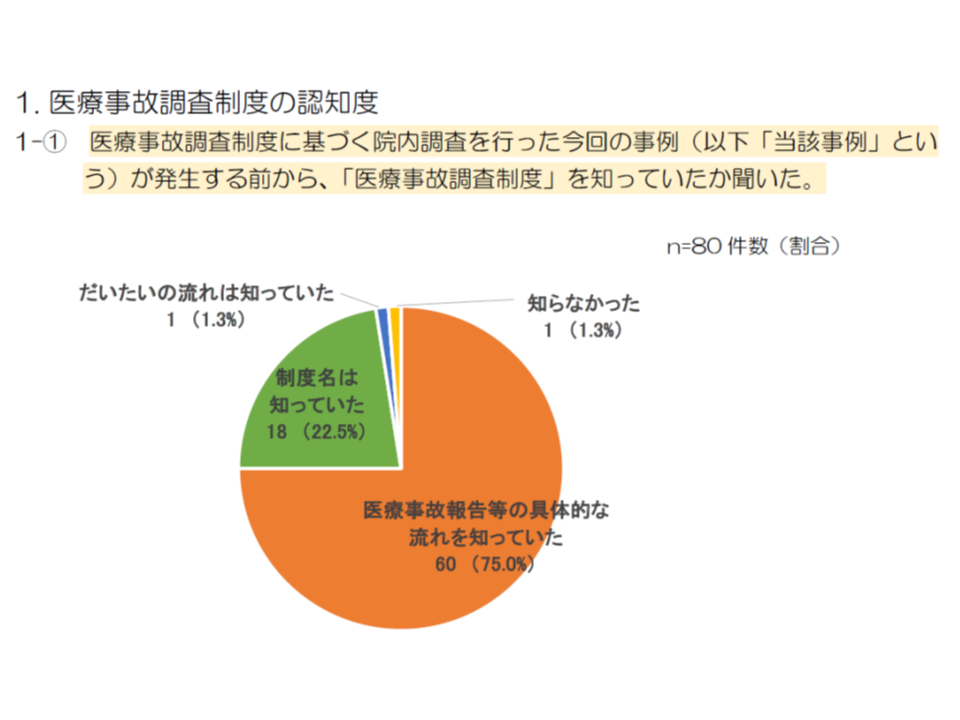
また医療事故調査制度の課題(改善点)や感想については、「報告すべき医療事故かどうか」の判断が難しいという声が上がっています。上記のとおり「院長などの管理者が予期しなかった、医療に起因し、または起因すると疑われる死亡・死産」が報告対象ですが、例えば「『医療に起因する』とは死亡の主因ということか」「合併症か、予期せぬ死亡かの判断が難しい」「医療安全管理者と施設管理者の見解が異なるケースもあり、判断基準をより明確にすべき」などの意見が寄せられています。また、「報告対象ではないと考えられるが、『遺族の心情』に鑑み、報告した」事例もあることが分かりました。
「報告すべき医療事故か否かの判断」については、機構や医療事故調査等支援団体(医師会や病院団体、大学病院など)が支援を行っていますが、事例を踏まえた「さらなる明確な判断基準」作成なども期待されます。
また、「判断」以外での支援依頼は回答の67.5%にのぼります。依頼内容は、▼院内調査に必要な専門家の派遣(依頼内容の38.5%)▼報告書作成(同18.8%)▼院内調査の進め方(同16.2%)▼遺族への対応(同12.0%)▼調査手法(同8.5%)―などが多くなっています。
事故が発生した医療機関では、「センターへの報告」や「院内調査」とともに、遺族への説明を行うことが必要です。遺族への説明者としては、事務担当者が最多(説明者を決めていた医療機関の44%)ですが、▼医療安全担当看護師(同26.7%)▼医療安全担当医師(同9.3%)▼院長(同6.7%)▼主治医(同5.3%)―が担当したケースも少なくありません。
遺族への連絡対話で留意した事項としては、▼遺族の心情を理解するよう心がけた(回答の38.4%)▼遺族の疑問に応えるように心がけた(同26.8%)▼定期的に連絡するよう心がけた(同23.2%)―などが多くなっています。また、遺族側から連絡を拒否された医療機関もあり、その場合「定期的に連絡を試みる」ケースもあれば、逆に「心情に配慮し連絡を控える」ケースもあるようです。
また、医療事故調査制度を構築する上で大きな争点となった「遺族への説明に当たり、院内調査報告書を提示するか」(制度上は「提示までは不要」という形で決着した)という点について、回答医療機関の61%は「院内調査報告書を提示している」と回答しています。積極的な情報開示姿勢を伺うことができるでしょう。
なお、医療事故が訴訟に発展したケースは1.3%(1件)にとどまっていますが、より大規模な調査結果が待たれます。
さらに、院内調査を通じて「大変であった」事項としては、▼報告書の作成(何をどう書けばよいかが分からない、など)▼当該医療従事者への対応(聴取時間もかかり、医療従事者の心情への配慮も必要である、など)▼遺族への対応(遺族へ不快な思いをさせてしまったなど)▼医療事故の判断―などが上がってきています。回答医療機関からは「報告書の見本・様式の提示」などを求める提案もなされています。
また院内調査等を通じた改善点としては、▼診療記録の記載・保管・運用(カンファレンス記録や検査記録、同意書等):回答医療機関の63.8%▼インフォームド・コンセントの在り方(病状・リスクの説明、治療法の選択、説明内容の記録等):同57.5%▼マニュアルの検討(規定、手順・マニュアルの見直し、クリニカルパスの整備等):53.8%▼職員・患者間のコミュニケーションの在り方:52.5%▼ルールや安全情報の周知 (現場への周知の徹底、院内啓蒙等):51.3%▼職員に対する安全教育、研修:51.3%▼多職種間の情報・リスクの共有:45.0%▼診療体制の構築(指示命令系統、連絡体制、勤務体制等):35.0%▼他の診療科との連携:23.8%―など、広範に及んでいます。「医療事故の再発防止」という目的に向けた取り組みが進んでいると言えるでしょう。
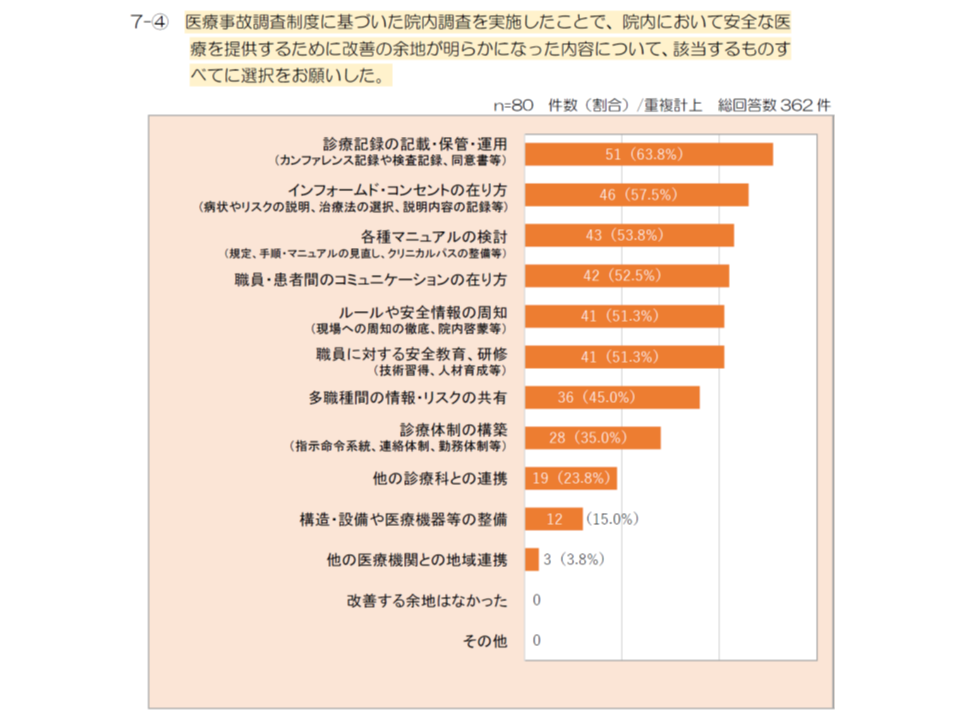
さらに、他医療機関に対し、▼院内の医療事故報告体制を構築しておく▼途中経過等を遺族に伝える▼院内調査において外部委員導入は公正・中立の点から重要であるが、進捗計画などを定めておくとよい▼職員への精神的支援を行う―などといったアドバイトもなされています。
遺族の大半は医療事故制度を知らず、院内調査の理解・納得も十分ではない
次に遺族側への調査結果を見てみると、医療事故調査制度については「医療機関からの説明で初めて知った」との回答が70.0%を占めています。「以前から知っていた」という方も一部おられますが、「国民の大多数は医療事故調査制度を知らない」と認識すべきでしょう。
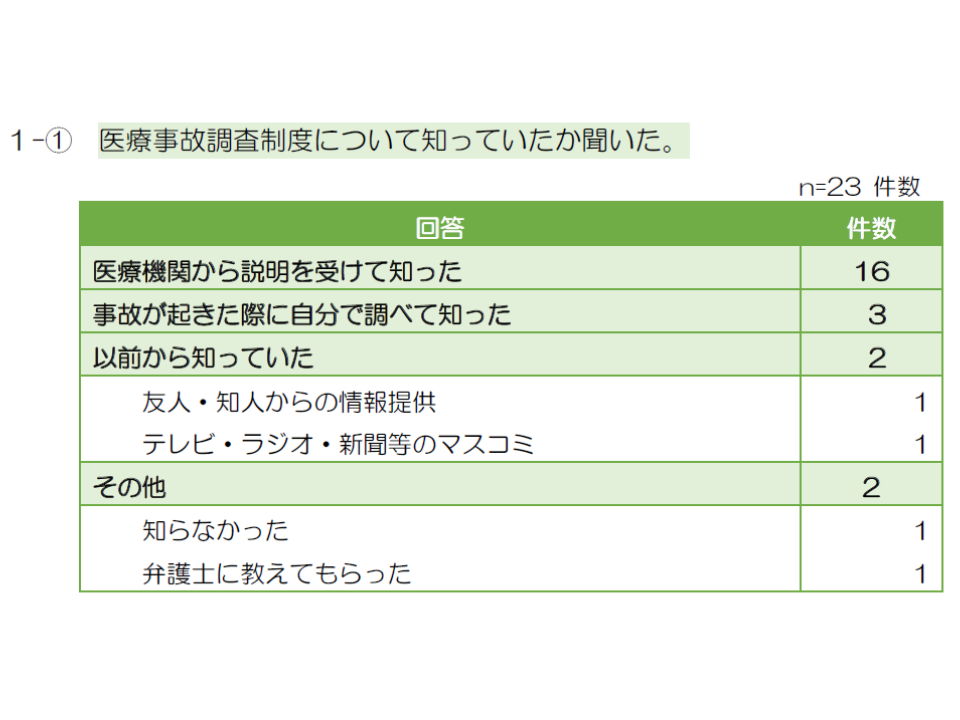
行政や機構、医療団体などに「さらなる制度の周知」に向けた取り組みを期待したいところですが、効果が出るまでには長い時間がかかります。このため、医療機関側は「遺族は医療事故調査制度を知らない」という前提に立った対応が必要となります。
遺族サイドによる、事故医療機関側の対応評価については、▼事故の状況説明を「理解できた」(十分+まあまあ)人が65.2%、「理解できなかった」人が4割弱▼十分な連絡がなかったと感じた人が65.2%▼院内調査結果の説明を「理解できた」(十分+まあまあ)人が61.0%、「理解できなかった」人が4割弱▼院内調結果に「納得した」人が43.5%、「納得できない」人が過半数▼院内調査が「遅い・長い」と感じた人が56.5%▼院内調査結果の説明後に、医療機関に対する気持ちが「良い」方向へ変化した人が13.0%、「変わらない」人が39.1%、「悪い」方向へ変化した人が43.5%―などとなっています。上述の医療機関側と「受け止め方」が大きく異なりますが、「身内を亡くしている」という心情、医学・医療に関する知識等の不足を考慮すれば、受け止め方に差が出てくることは当然かもしれません。




また遺族側の要望としては、「医療関係者でない第三者を入れて院内調査を行うべき」などといった意見もあります。医療機関側の調査でも「外部委員の導入」を促す声もあり、十分に参考にすべきテーマと言えるでしょう。
医療機関側が十分な説明を行い「理解」を得たとしても、それが「納得」につながるとは限りませんが、説明を真摯に行うことは医療機関に課せられた「重要な責務」であることに疑いはありません。遺族からは厳しい意見もありますが、「医療事故調査制度は良い仕組みで、今後、医療安全が進むと思う」という声が出ていることも事実で、医療安全確保等に向けた医療機関の積極的な取り組みに期待が集まります。
【関連記事】
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会
医療事故調査制度の詳細固まる、遺族の希望を踏まえた事故原因の説明を―厚労省
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)





