公立病院等改革の検証、都道府県知事の民間病院機能転換命令権、急性期一般1の要件厳格化など検討せよ―財政審建議
2019.6.21.(金)
地域医療構想の実現に向けて、公立病院・公的病院等の機能改革案が将来の必要病床数(地域医療構想)と整合的でない場合、改革案の再検討を求めるとともに、民間医療機関への機能転換命令権を都道府県知事に付与すべきである。また、2018年度診療報酬改定が急性期病床数適正化にどの程度の効果を及ぼしたのかを検証し、次期2020年度改定では「更なる急性期一般病棟入院料1などの要件厳格化」などを検討すべきである―。
財政制度等審議会(財政審)が6月19日、麻生太郎財務大臣に宛てて、このような内容を盛り込んだ建議(令和時代の財政の在り方に関する建議)を行いました(財務省のサイトはこちら)。
医療費増に合わせ、「患者負担増」「診療報酬引き下げ」を自動的に行う仕組み検討せよ
建議では、「令和時代の税財政運営においては、財政健全化どころか一段と財政を悪化させた平成時代の過ちを繰り返すことは許されず、財政健全化の成果を着実に上げていくことが求められる。更に、厳しい財政状況を乗り越え、その先に見えてくるであろう財政問題の『出口』を模索することも、令和時代における税財政運営の責務である」と指摘し、財政健全化の必要性を強調。
また税財政運営の要諦は「国民の受益と負担の均衡を図る」ことにあるとし、社会保障に関して、「負担増を伴わないままに給付を先行させてきた」ことが我が国財政の悪化の最大の構造的要因と痛烈に批判したほか、古代ギリシアの叙事詩「オデュッセイア」(ホメロス)の第12歌に登場する「セイレーン」を引き合いに、「甘い誘惑に負けてはならない」とも指摘します。

さらに財政健全化の道のりを航海に例えて、「時には荒波を乗り越える必要はあっても、現時点で国内の民間貯蓄超過が政府部門の赤字を上回っているという我が国の強みも踏まえつつ、リスクマネジメントを適切に行えば、必ず辿り着く港があろう」と見通し、団塊の世代が75歳以上の後期高齢者となりはじめる2022年度より前に、社会保障について次のような改革を行うべきと訴えています。
まず医療については、▼保険給付範囲の在り方の見直し▼国民健康保険改革▼医療提供体制改革▼公定価格の適正化▼高齢化・人口減少下での負担の公平化―に取り組む必要性を指摘。
このうち保険給付範囲については、現在は「風邪などの小さなリスクも、がんなどの大きなリスク」も同様の給付(年齢・所得により7-9割負担、さらに高額療養費制度で手厚くカバー)となっていますが、今後は「小さなリスク」について、▼薬剤自己負担の引き上げ(医薬品の種類に応じた保険給付率設定など)▼少額受診等における追加負担(かかりつけ医・かかりつけ薬局等への誘導策として定額負担に差を設定することも視野に)▼民間保険の活用―などを検討するべきと訴えています。
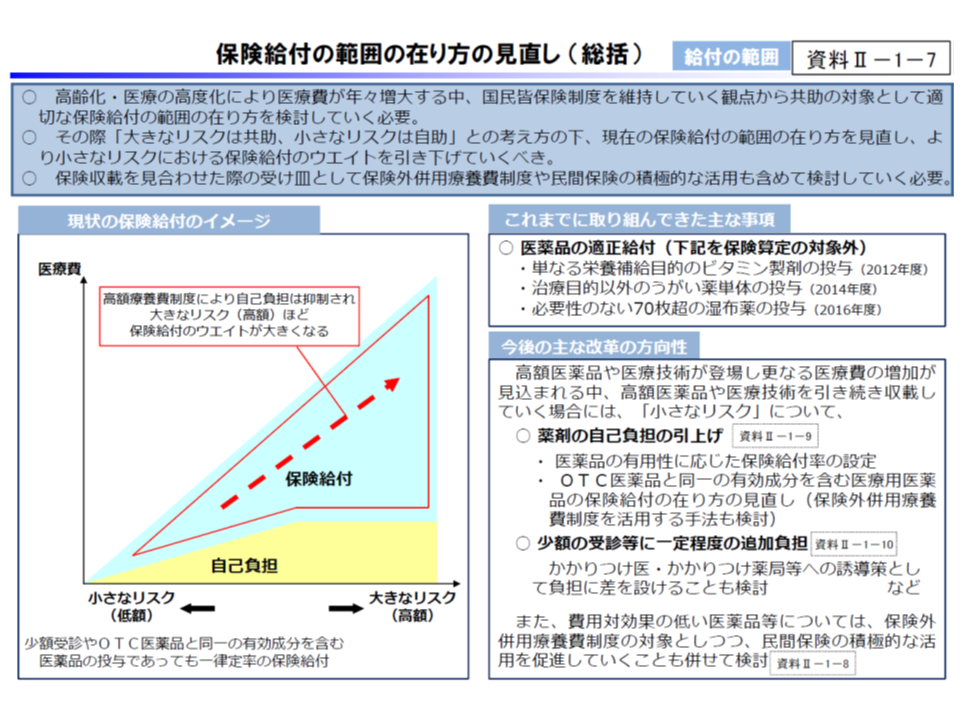
また医療提供体制改革では、「地域医療構想の実現」に向けた動きを加速・強化するよう要望。例えば、▼公立病院・公的病院等の機能改革内容が地域医療構想の必要病床数と整合的でない場合には、期限を付して直ちに再検討を要請する▼民間医療機関への機能転換命令権など、都道府県知事の権限を一層強化する▼地域医療介護総合確保基金のメリハリをつけた活用―を提案するとともに、2020年度の次期診療報酬改定での対応も求めています。
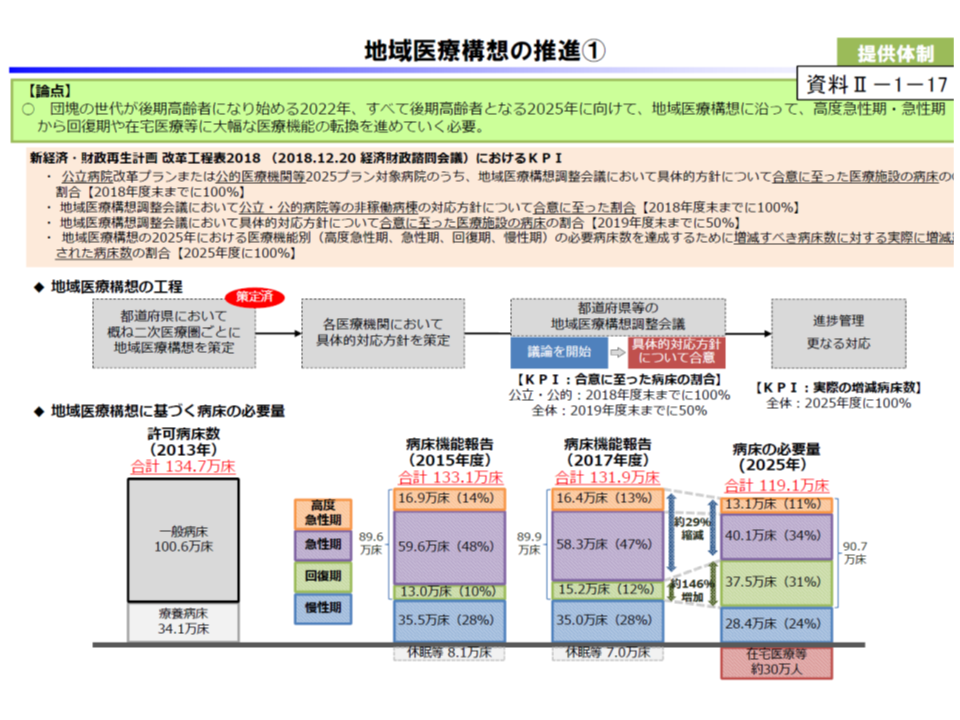
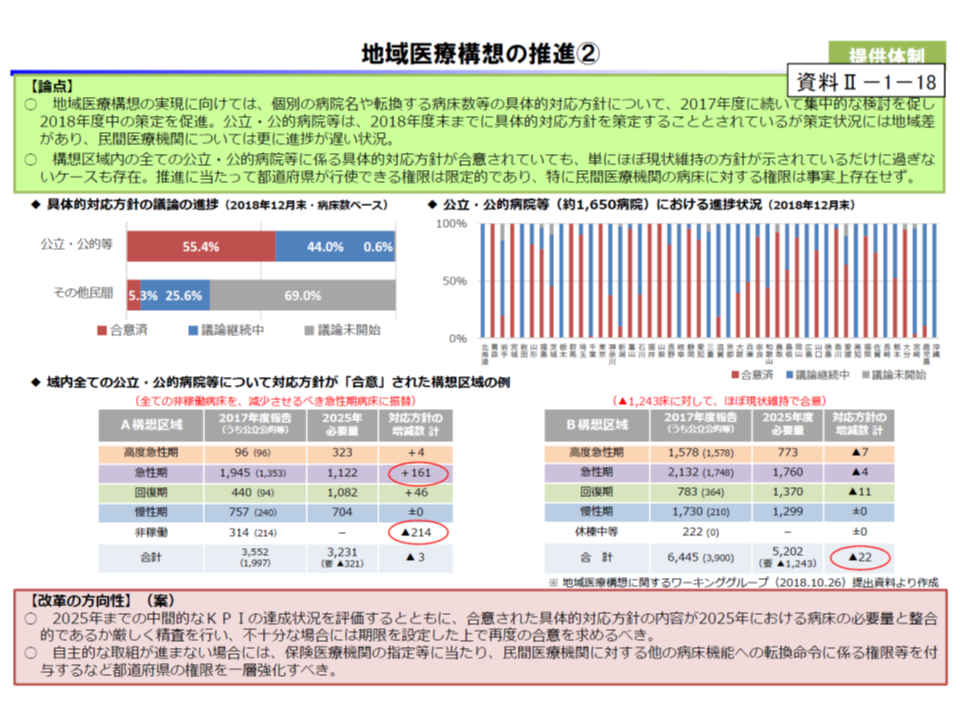
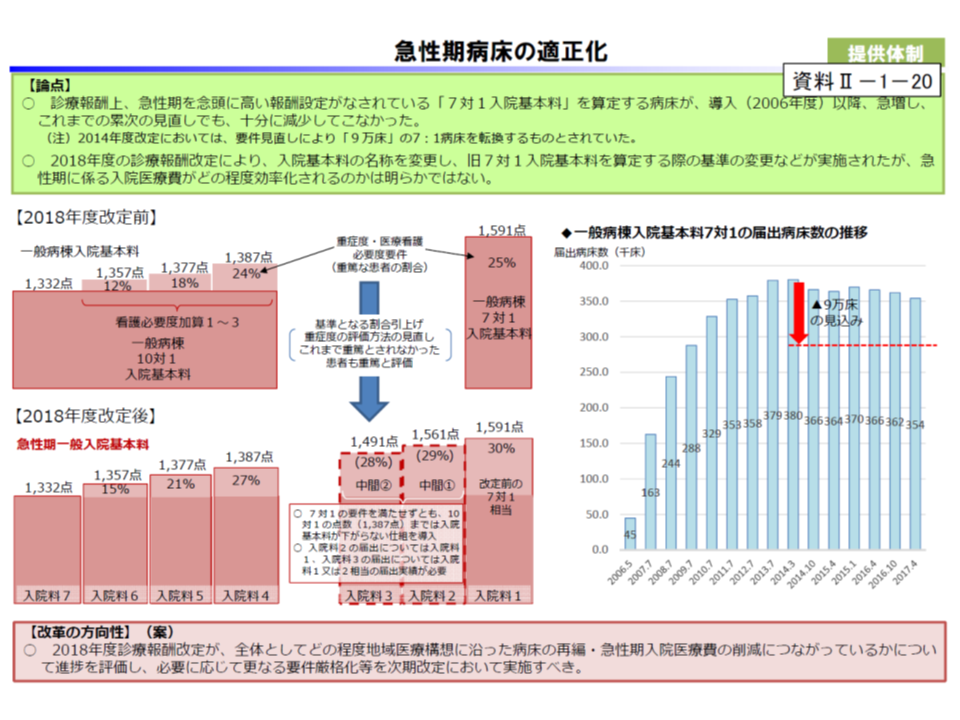
公定価格の適正化とは、現在の診療報酬や薬価の設定が不適正であるとの指摘です。前述した地域医療構想の実現に向けて「2018年度診療報酬改定が病床再編・急性期入院医療費削減に与えた効果を評価し、必要に応じて更なる要件厳格化等を2020年度改定で実施する」よう求めたほか、薬価制度抜本改革に関する残された課題の解決、調剤報酬の適正化(かかりつけ薬局・薬剤師の推進など)を実施するよう要請しています。
さらに負担の公平化では、相対的に「収入に比べた負担の度合い」が軽い高齢者に適正な負担を求める(若人と高齢者との世代間の公平を確保)ことが必要とし、まず「75歳以上の後期高齢者の窓口負担2割化」を要望。そこでは「新たに75歳以上に到達する人」はもちろん、数年をかけて段階的に「すでに75歳以上となっている人」についても2割負担へ引き上げていくべきとしています。
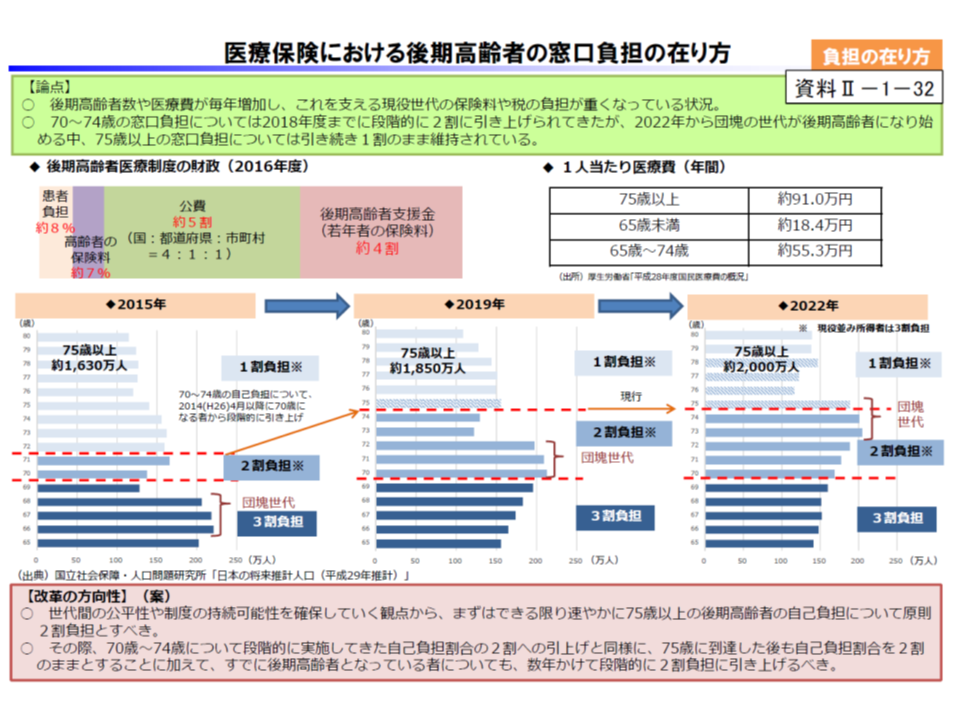
あわせて、「保険給付率」(保険料・公費負担)と「患者負担率」とのバランス等を定期的に「見える化」し、▼診療報酬▼保険料・公費負担▼患者負担―で総合的な対応を検討するという、いわゆる「医療版のマクロ経済スライド」導入も求めています。具体的には、保険料・公費負担が一定以上に増加した場合には、自動的に「患者負担を引き上げ」「診療報酬を減額」していく仕組みを検討せよと求めるものです。
診療報酬については中央社会保険医療協議会で(関連記事はこちらとこちらとこちら)、医療保険制度については社会保障審議会・医療保険部会で(関連記事はこちらとこちら)、地域医療構想に関しては地域医療構想に関するワーキンググループで(関連記事はこちらとこちらとこちら)、それぞれ議論が行われていますが、建議を受けて、議論がどう動くのか注目する必要があるでしょう。
次期介護制度改革、軽度者への給付の在り方など検討せよ
一方、介護に関しては、次期介護保険制度改革に向けて、▼保険給付範囲の在り方の見直し(軽度者サービスの市町村事業への移行)▼効率的なサービス提供(1人当たり介護費の地域差解消)▼高齢化・人口減少下での負担の公平化(利用者負担の2割化、補足給付の見直し、ケアマネジメントへの利用者負担導入)―などを提言しています。
現在、社会保障審議会・介護保険部会では、次期介護保険制度改革に関する議論が行われています。秋からの個別項目論議に、この建議がどのような影響を与えるのか注目が集まります(関連記事はこちらとこちらとこちら)。
なお、国民健康保険や公立病院には、地方自治体から毎年度、地方財政計画における計上額を超える多額の支出(公立病院への基準外繰出金は2017年度には3484億円とされている)が行われていることを問題視し、▼地域医療構想▼医療費適正化計画▼国保の財政運営―一体的に担う都道府県が、国や市町村と連携しつつ「抑制」に取り組むべきとも訴えています。
ただし、参議院選挙を控え金融庁報告書で揺れる中、政治がこの建議をどう受け止めるのか注視する必要もあります。
【関連記事】
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長




