健保組合財政は2018年度に好転したが、医療保険の「給付と負担の見直し」早急に進めよ―健保連
2019.9.11.(水)
昨年度(2018年度)には健康保険組合全体で3048億円の黒字決算で、黒字幅は前年度から1697億円増加した。協会けんぽの平均保険料率(10%)以上の料率を設定しなければならない組合は全体の22.4%、支出の過半が高齢者への支援金などとなっている組合は全体の28.5%で、前年度より好転している。しかし、団塊の世代が後期高齢者となりはじめる2022年度に向けて、「給付と負担の見直し」を早急に進める必要がある—。
こうした状況が、9月9日に健康保険組合連合会(健保連)が発表した2018年度の「健保組合決算見込の概要」から明らかになりました(健保連のサイトはこちら(概要版)とこちら(ポイント))(2017年度決算に関する記事はこちら、2016年度決算に関する記事はこちら)。
目次
支出増を収入増が上回り、健保組合全体で3048億円の黒字
健康保険組合(健保組合)は、主に大企業の従業員とその家族が加入する公的医療保険です。健保組合の連合組織である健保連では、2018年度末における1391組合の決算データを集計・分析しました。
2018年度の経常収入は8兆3906億円(前年度比1903億円・2.32%増)、経常支出は8兆859億円(同207億円・0.26%増)となり、健保組合全体で3048億円の黒字決算となりました。5年連続の黒字決算となり、支出増に比べて収入増(被保険者数の増加や保険料率の引き上げなど)のほうが大きくなる見込みで、黒字額は前年度に比べて1697億円増加しています。
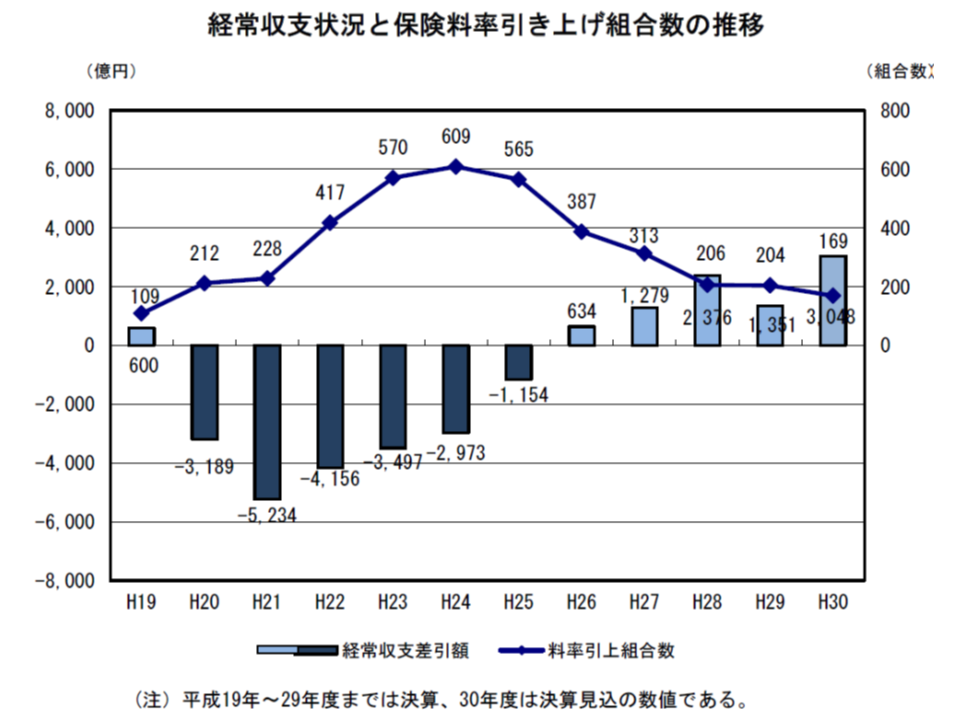
収入のうち最も大きな「保険料」について、少し詳しく見てみましょう。2018年度の保険料収入総額は8兆2730億円で、前年度から1884億円・2.33%増加しています。保険料収入増加の要因は、▼被保険者数の増加(増加の59.5%)▼報酬月額(加入者の給与)の増加(同18.3%)▼賞与額の増加(同13.6%)▼保険料率の引き上げ(同8.6%)―などです。
今年(2019年)2月末時点の平均保険料率は9.210%(調整保険料率含む)で、前年度に比べて0.043ポイントの上昇となりました。保険料率を引き上げた組合は169で全体の12.1%、平均引き上げ料率は0.612ポイントとなっています。
また、2年連続で保険料率を引き上げたのは36組合(前年度に比べて8組合減)で、うち12組合は引き上げにも関わらず2年連続の赤字となっています(同6組合減)。給付費(つまり加入者の医療費)や拠出金(言わば高齢者の医療費)の伸びに、料率引き上げが追い付いていない状況です。なお112 組合(全体の8.1%)では保険料率を引き下げ(平均0.347ポイント)ています。
ところで、主に中小企業の従業員・家族が加入する「協会けんぽ」の平均保険料率(10.0%)以上の保険料率を設定している健保組合は、前年度に比べて2組合減少し、312組合(全体の22.4%)となりました。協会けんぽ以上の保険料率を負担しなければならないとなれば、事業主にとって「健保組合に加入するメリットがない」ことから、▼健保組合からの脱退→▼事業所数の減少等に伴う、健保組合の解散→▼協会けんぽへの加入者の増加→▼国費(協会けんぽには多額の国費が投入されている)の増加→▼医療保険改革(患者負担増、保険料の引き上げ、給付の縮小など)への圧力の高まり―という悪循環に陥ることに留意が必要です。
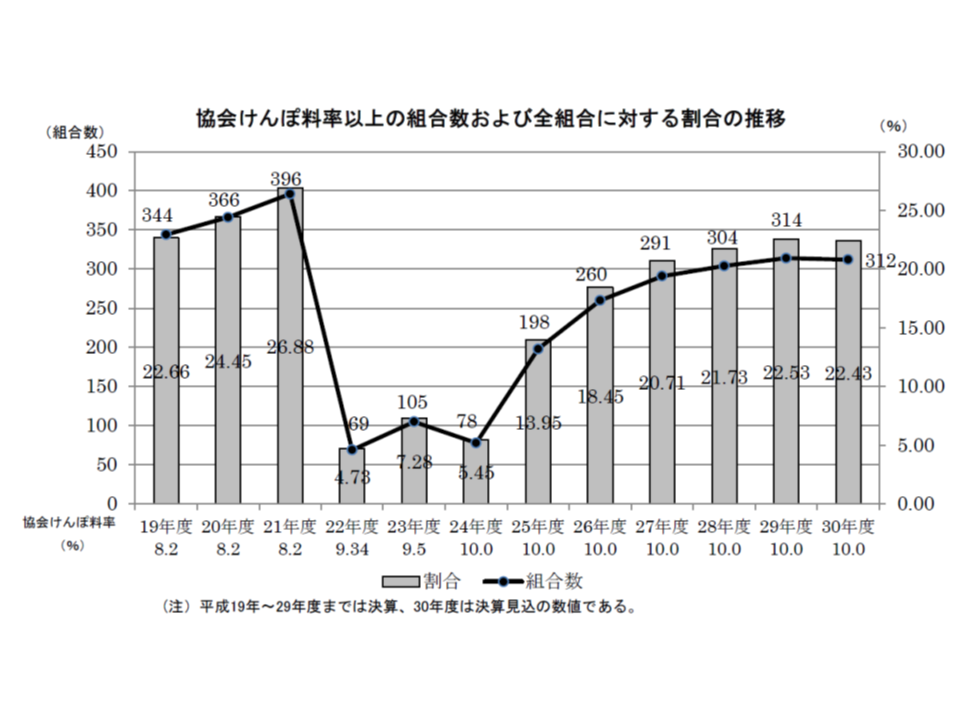
2018年4月以降は、6の健保組合が解散し(前年度に比べ6組合減)、うち5組合では保険料率が10%以上でした。
2018年度のマイナス改定で、給付費増の度合いは小さく
次に、支出に目を移してみましょう。
健保組合の支出で最大の項目は、もちろん「給付費」(法定給付費、患者の窓口負担(年齢に応じて2-3割、高額療養費あり)を除く分)で、2018年度は3兆9955億円、前年度に比べて738億円・1.88%の増加となりました。2018年度にはネット(診療報酬本体と薬価、材料価格の合計)でマイナス1.19%の診療報酬改定があったため、支出の伸び率は前年度に比べて0.15ポイント低下しています。
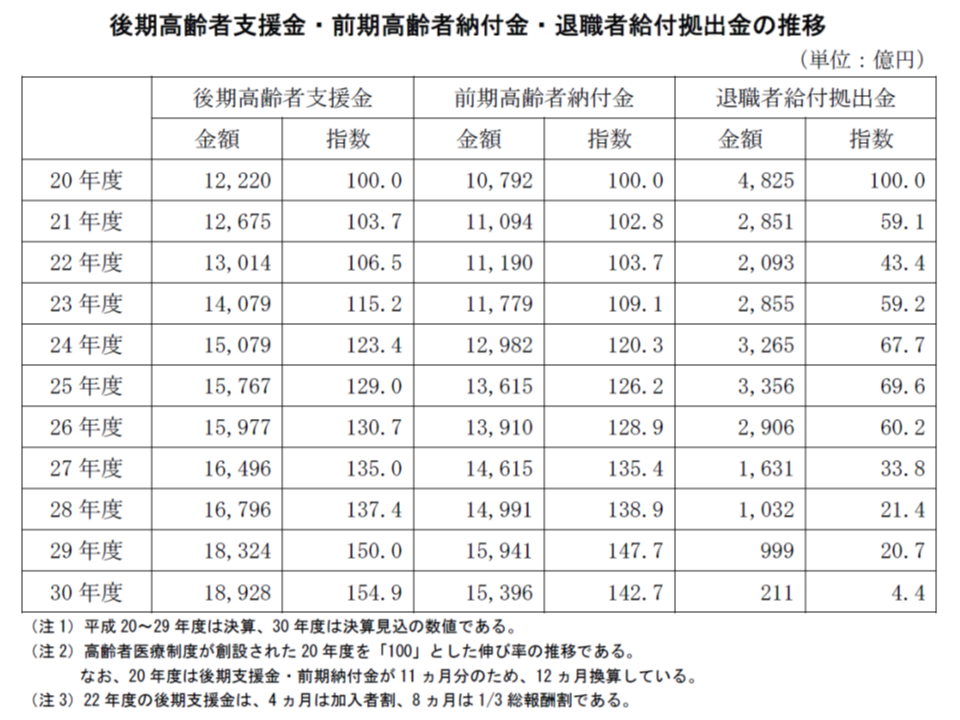
次に大きな支出項目は、高齢者医療を支えるための「拠出金」で、前年度に比べて728億円・2.06%減の3兆4537億円となりました。健保連では「2015年度から退職被保険者の新規適用がなくなり対象者数が急減したことなどから退職者給付拠出金が前年度に比べて78.89%と大幅減少したが、この影響は今後縮小していく。退職者給付拠出金を除いた後期高齢者支援金・前期高齢者納付金は、前年度に比べて0.2%の増加となっている」点を指摘しています。
介護納付金の総報酬割、2018年度は2分の1導入
後期高齢者医療制度、もっぱら収入が少ない(主に年金収入のみ)一方で、医療費の嵩む(現役世代の4倍程度)後期高齢者(75歳以上)が加入することから、安定運営のために現役世代(若人)からの財政支援が行われます(後期高齢者支援金)。この支援金は、被用者保険(健保組合や協会けんぽなど)に関して、従前は「各医療保険の加入者数に応じる」(加入者割)が採用されていました。しかし、より公平な負担を目指すために、加入者数に加えて「負担能力、つまり給与・賞与の水準」をも勘案した方式(総報酬割)が段階的に導入され、2017年度から「全面総報酬割」となっています。端的に言えば「給与・賞与の高い人が、より多くの支援金を負担する」という仕組みです。
協会けんぽに比べて、健保組合のほうが給与・賞与水準が高い傾向にあるため、健保組合の後期高齢者支援金負担は増大しています。
また、介護保険制度においても、後期高齢者支援金と同様に、「介護納付金(65歳以上高齢者の介護給付を若人が支えする支援金)の計算方法について、段階的に総報酬割を導入していく」こととなっています。2018年度からは「2分の1総報酬割」、今年度(2019年度)から「4分の3総報酬割」、来年度(2020年度)から「全面総報酬割」となり、健保組合の介護納付金負担が2020年度にかけて増加していきます。

28.5%の健保組合で、支出の半分以上が高齢者への支援等に使われる
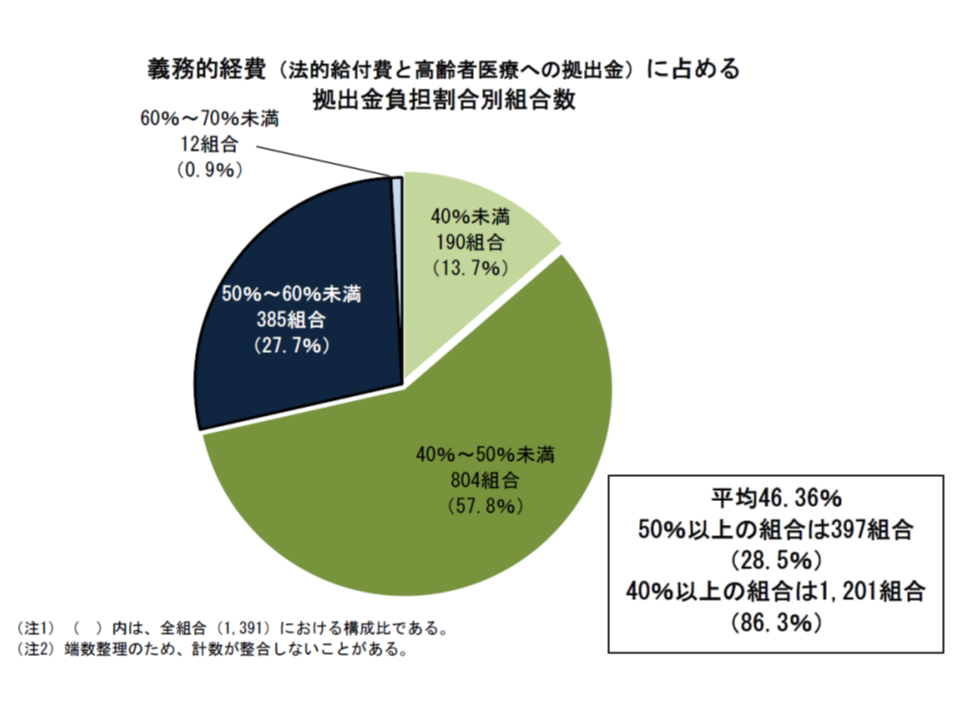
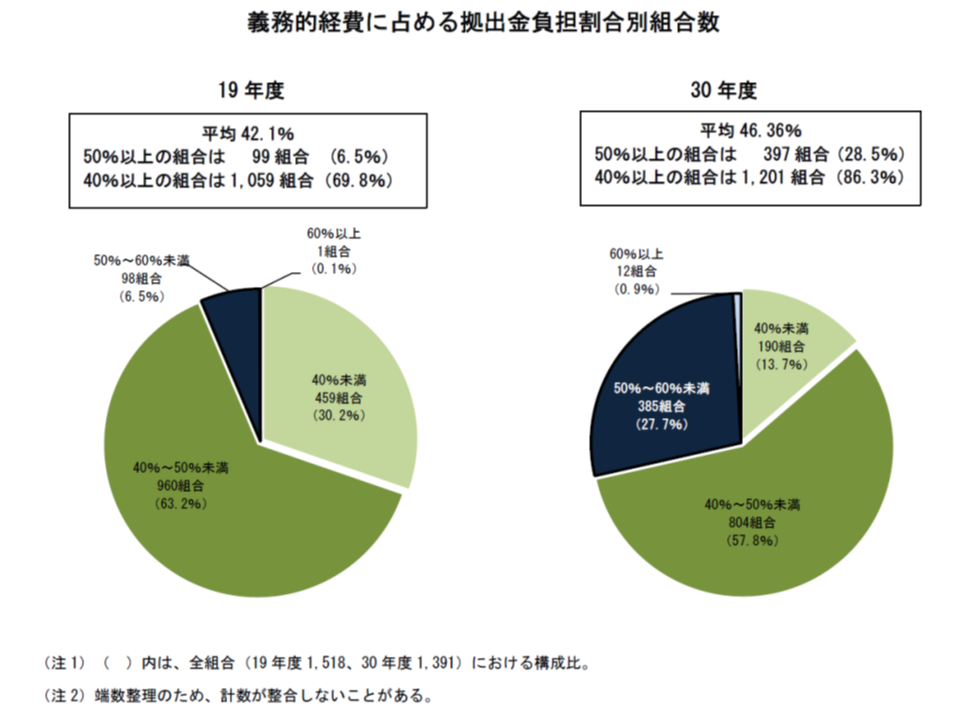
こうした影響から、拠出金や支援金などが義務的経費(法定給付費と高齢者医療への拠出金)に占める割合は46.36%で、前年度から0.99ポイント低下しています。
この割合を健保組合ごとに見てみると、▼40%未満が190組合・13.7%(前年度に比べて1.8ポイント増加)▼40%以上50%未満:804組合・57.8%(同4.9ポイント増加)▼50%以上60%未満:385組合・27.7%(同5.9ポイント減)▼60%以上70%未満:12組合・0.9%(0.7ポイント減少)—となりました。
拠出金負担は、前年度に比べて低下してはいるものの、「3割近く(28.5%)の健保組合で、支出の半分以上が自組合の加入者のためでなく、高齢者のための支出となっている」状況は、加入者の理解・納得という点で問題のある状況と考えるべきでしょう。
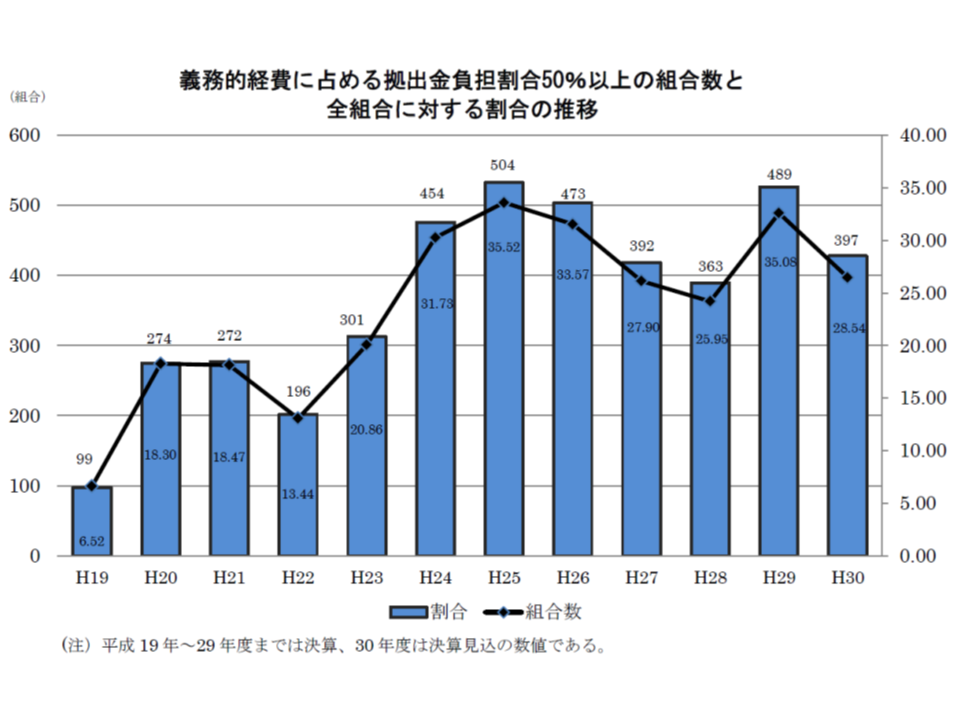
後期高齢者医療制度が創設される直前の2007年度と2018年度を比べると、「支出の半分超が高齢者のための支援金等」となっている健保組合の割合は6.5%から28.5%に増加(プラス22ポイント)しています。医療保険制度は「社会連帯」という崇高な理念に基づくもので、負担能力のある若人が負担能力の小さな高齢者を支える構造は、もちろん「当然」のことではあります。若人もいずれ高齢者になり、その際には「その時代の若人」に支えてもらう必要があるのです。
ただし、「収入の過半を加入者以外の医療費に充てなければならない」事態があまりに長期間続けば、「社会連帯」という医療保険制度の基盤が崩れていく可能性は小さくありません。国民皆保険制度を維持するためにも、「負担感の公平性」(若人並み、あるいはそれ以上の負担能力を持つ高齢者に応分の負担を求めるなど)をより担保する仕組みの必要性は変わっていません。
こうした厳しい状況について健保連は、「現役世代の負担は限界に達しており、将来にわたり、国民皆保険を維持するため、早急に高齢者医療費の負担構造改革等に取り組むべき」と強調。▼75歳以上の後期高齢者における窓口負担を2割に引き上げる▼市販品類似薬について保険給付の在り方を見直す―ことを早急に行うよう求める提言を行っています(関連記事はこちら)。

【関連記事】
後期高齢者支援金への全面総報酬割導入で、2017年度健保組合決算は黒字が大幅減―健保連
2016年度の健保組合決算は黒字だが、2025年に向けて医療保険改革が必要不可欠―健保連
75歳以上の自己負担を原則2割に引き上げ、市販品類似薬の保険給付見直しを―健保連
機能強化加算は生活習慣病患者に限定せよ、花粉症治療のOTC類似薬は保険給付から除外せよ―健保連
医療保険財政が逼迫する中、「軽症者の保険給付範囲縮小」へ舵を切るべきでは―健保連、全国健康保険協会
皮膚乾燥症にヒルドイドやワセリンのみ処方する場合、保険給付から除外せよ―健保連
後期高齢者の医療費一部負担、早急に「原則2割」へ引き上げよ―被用者保険5団体
2017年度の生活習慣病医療費、入院外では「糖尿病」がシェア第1位に躍り出る—健保連
2016年度は透析医療費が入院・入院外とも大きく増加、単価増が要因の1つ—健保連
メンタル疾患、「疾患の種類別」「入院・入院外の別」で医療費の構造が大きく異なる—健保連
医科の入院・入院外とも家族で1人当たり医療費が高く、背景に「受診率」の高さ—健保連
感冒やアレルギー性鼻炎では「健康教育」、インフルエンザでは「予防接種」の重要性を再確認―健保連
健保組合加入者の31%は脂質に、11%は肝機能に問題があり医療機関受診が必要―健保連
健保組合の「がん医療費」は全体の11.2%と増加傾向、うち乳がん医療費が最多で14%占める―健保連
2017年度、1か月当たりの医療費最高額は血友病A患者の7915万円―健保連
肥満者は複合的な健康リスクを抱えており、血圧・血糖のリスクは高齢になるほど高まる—健保連
2018年1月、健保組合全体で後発品割合は74.1%に—健保連
統合失調症等・気分障害など、同じ疾患でも入院と入院外とで医療費の構造が全く異なる—健保連
健保組合財政は改善しているが6割が赤字、2割強が協会けんぽ以上の保険料率―2018年度健保連予算
風邪やアレルギー性鼻炎、乳幼児で受診率高く、家族の1人当たり医療費が高い―健保連
医科入院「家族で在院日数が長い」、医科入院外「家族の呼吸系疾患の医療費が高い」—健保連
健保組合加入者の5.47%は血糖、11.90%は肝機能に問題があり医療機関受診が必要―健保連
高齢になるほど血圧リスクが高まり、50歳代以降の被扶養者では脂質リスクが高い—健保連
狭心症では1日当たり医療費の高さが、脳梗塞では入院日数の長さが医療費に影響—健保連
統合失調症や気分障害は男性で、神経症性障害は女性で1人当たり医療費が高い—健保連
医科入院・入院外とも、本人より家族の1人当たり医療費が高い—健保連
健保組合の2017年度予算、全体で7割が赤字予算、赤字総額は3060億円に膨張―健保連
感冒やアレルギー性鼻炎の医療費分析、サラリーマン本人は家族に比べ「受診せず」―健保連
肥満や血圧などの健康リスク保有者、罹患疾病トップは高血圧症―健保連
がん医療費は医療費全体の1割強、うち乳がんの医療費が最多で14.5%占める―健保連調査
肥満者のほうが健康リスクが高く、その内容も複雑―健保連調査
健保組合の生活習慣病対策、特定健診実施率は72.4%、特定保健指導では15.2%にとどまる―2014年度健保連調査
気分障害患者は全体の1.76%、神経症性障害等患者は全体の1.43%―健保連の2014年度調査
特定保健指導に生活習慣病リスク軽減や肝機能改善などの効果があることを実証―健保連
特定保健指導の未受診者は医療費1.5倍、医療費適正化に効果―健保連
医療保険制度の維持に向け、給付と負担の在り方を見直し、医療費適正化を進めよ―健保連




