先駆け審査指定制度の対象医療材料、新たな加算で評価すべきか―中医協・材料専門部会
2019.9.12.(木)
先駆け審査指定制度の対象となった医療材料について、新たな加算で評価を行うべきではないか。ただし、こうした医療材料は他の加算で評価されることが多く、そうした場合の算定ルール(併算定を認めるのか否かなど)をあわせて整理すべきである―。
9月11日に開催された中央社会保険医療協議会・保険医療材料専門部会(以下、材料専門部会)では、こういった議論が行われました。

9月11日に開催された、「第102回 中央社会保険医療協議会 保険医療材料専門部会」
目次
「医療ニーズが高く開発してしい」との要望に、医療機器メーカーも対応してきている
2020年度の次期材料価格制度改革に向けた、個別具体的なテーマに関する論議(第2ラウンド)が中医協で始まりました(関連記事はこちらとこちらとこちらとこちら)。
第2ラウンドの主な検討項目として、厚生労働省保険局医療課医療技術評価推進室の岡田就将室長は、▼イノベーションの評価▼内外価格差の是正▼保険適用後に市場が拡大した場合の対応―などを提示。9月11日には、このうち「イノベーション評価」のうち、(1)ニーズ選定されたにもかかわらず開発に至らない品目への対応(2)迅速な保険導入に係る評価(3)機能区分の特例(4)先駆け審査指定制度に指定された製品の評価―の4点を議題としました。

まず(1)は、従前より重要検討課題の1つとなっている「『医療ニーズが高い』として開発要請がなされているにも関わらず、一定期間以上開発を行わない医療機器メーカーへどうアプローチしていくべきか」というテーマです。
海外では流通しているが、我が国では開発されていない医療機器を解消(いわゆるデバイス・ラグを解消)するために、厚生労働省は「医療ニーズの高い医療機器等の早期導入に関する検討会」(ニーズ検討会)を設置。学会などからの要望を踏まえて「医療ニーズの高い医療機器」の選定を行っています。
あわせて2016年度の材料価格制度改革において、「医療ニーズの高い医療機器」に選定された品目について、▼機能区分特例の対象への追加▼外国価格調整における比較水準の緩和―などが行われました(関連記事はこちら)。いずれも「高い材料価格を維持できる」仕組みで、開発企業に対する「インセンティブ」を付与するものです。
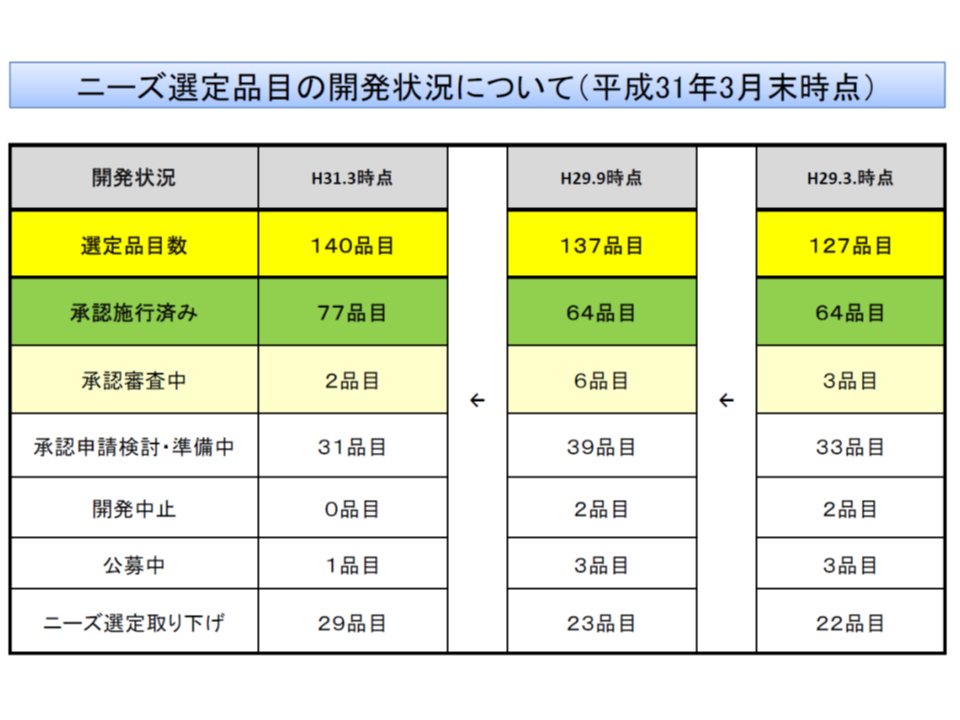
ただし、こうしたインセンティブがあるにも関わらず「医療ニーズの高い医療機器の開発が進まない」状況がある(医療ニーズが高いと選定されてから5年以上経過してもなお開発されていない医療機器が17品目ある)ことから、「開発を進めない企業にペナルティ(当該企業の新規製品について償還価格を低く抑えるなど)を課すことも検討すべきではないか、という議論が2018年度改定に向けた中医協で行われました。
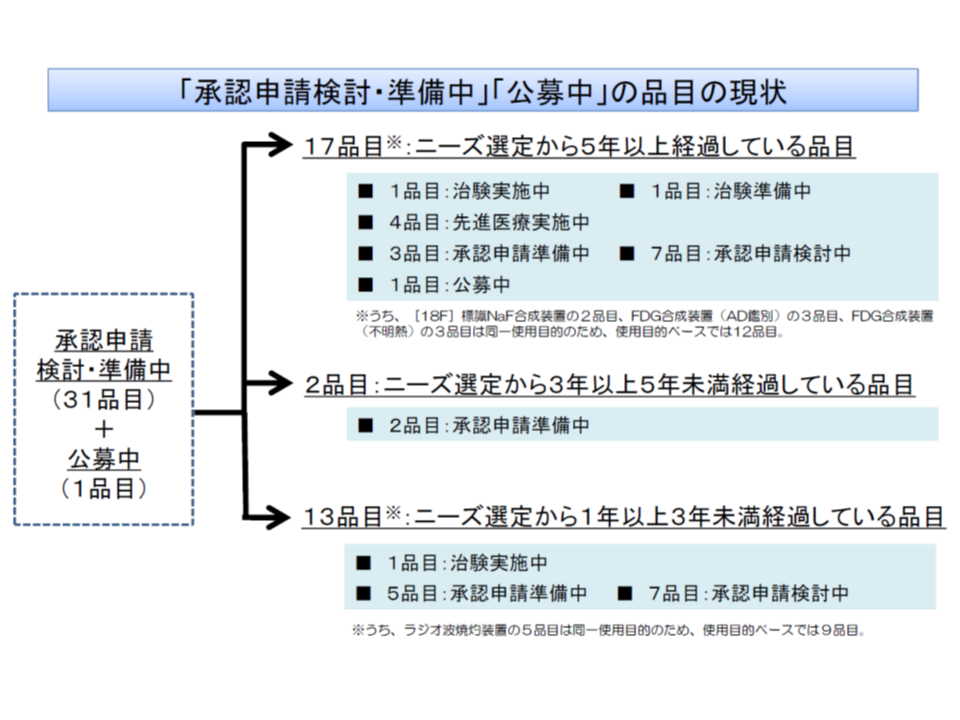
今般、このテーマについて改めて議論を行うことになりましたが、岡田医療技術評価推進室長は、「ニーズ選定品目の開発が徐々に進んできている」状況(2016-18年度には1品目しか保険適用されなかったが、18年度以降6品目が保険適用されている)や、「ニーズ選定品目の開発を下支えする諸制度(▼革新的医療機器条件付き早期承認制度▼希少疾病用医療機器指定制度▼革新的医療機器等相談承認申請支援事業況―)により、今後も開発が進むと期待される」ことなどを踏まえ、「開発を進めない企業が申請する新規医療材料の取扱い(ペナルティ)については、今後の実態を踏まえ、必要に応じて検討する」こととしてはどうか、との考えを示しました。少なくとも「早急にペナルティ制度を設け適用する状況にはない」との判断と言えるでしょう。
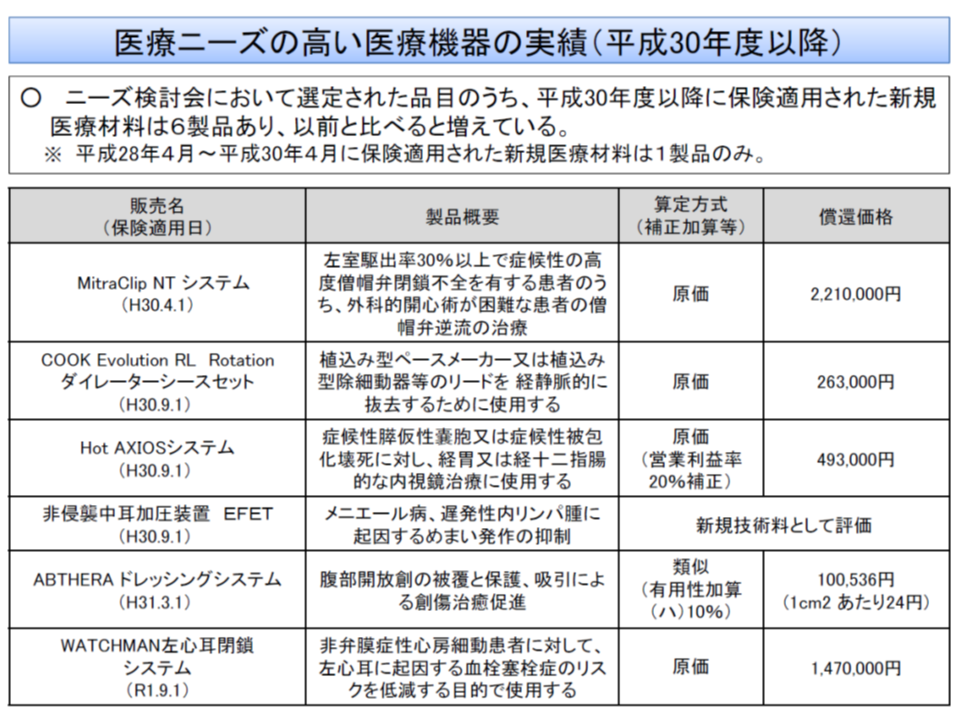
この考えに中医協委員から異論は出ていませんが、診療側の城守国斗委員(日本医師会常任理事)と支払側の幸野庄司委員(健康保険組合連合会理事)は「開発が進まない背景・理由を詳しく精査していく必要がある」と注文を付けています。開発が進まない理由は、▼患者数が限られており、開発しても利益が見込めない▼多忙で開発に時間を割けない―などさまざまあり、厚生労働省医薬・生活衛生局医療機器審査管理課の中井清人課長は「医薬品医療機器等法上の承認をどう適正化できるかを鋭意検討している」と説明しました。
迅速な保険導入に係る評価、デバイスラグ解消に効果があり2020年度以降も継続
また(2)もデバイス・ラグ解消を目指すもので、2012年度改定で導入された「総審査期間のうち、申請者側の期間が一定の日数以内である場合の評価(加算を上乗せする)」について、今後、どう考えていくかというテーマです。
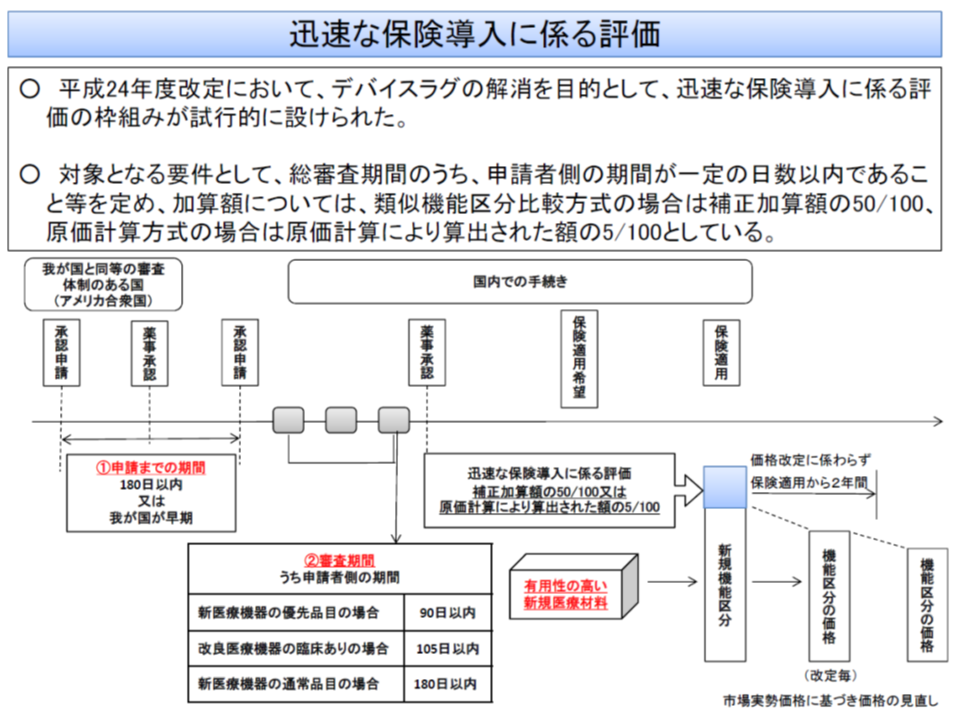
この点、2016-17年度に本制度の対象となった、つまり迅速な保険導入に尽力した製品は6品目あり、18年度以降も2品目あるなど、制度の効果が現れていることを踏まえ、岡田医療技術評価推進室長は、「現行の運用を継続する」考えを示しました。この考えにも中医協委員から異論は出ていません。
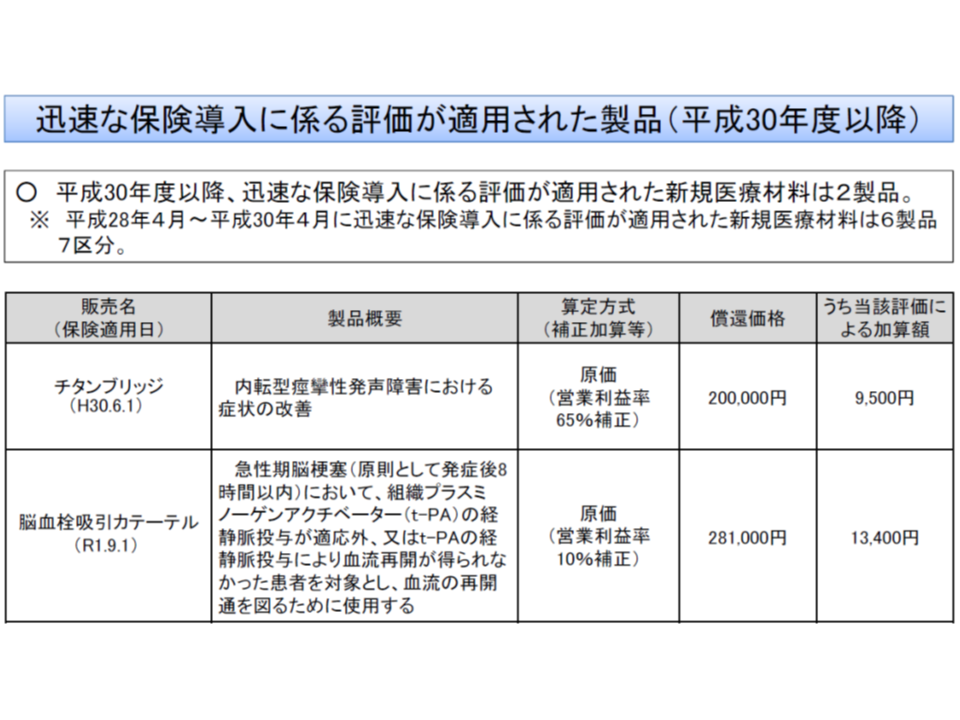
機能区分特例も革新性の高い医療材料開発に効果あり、制度を継続
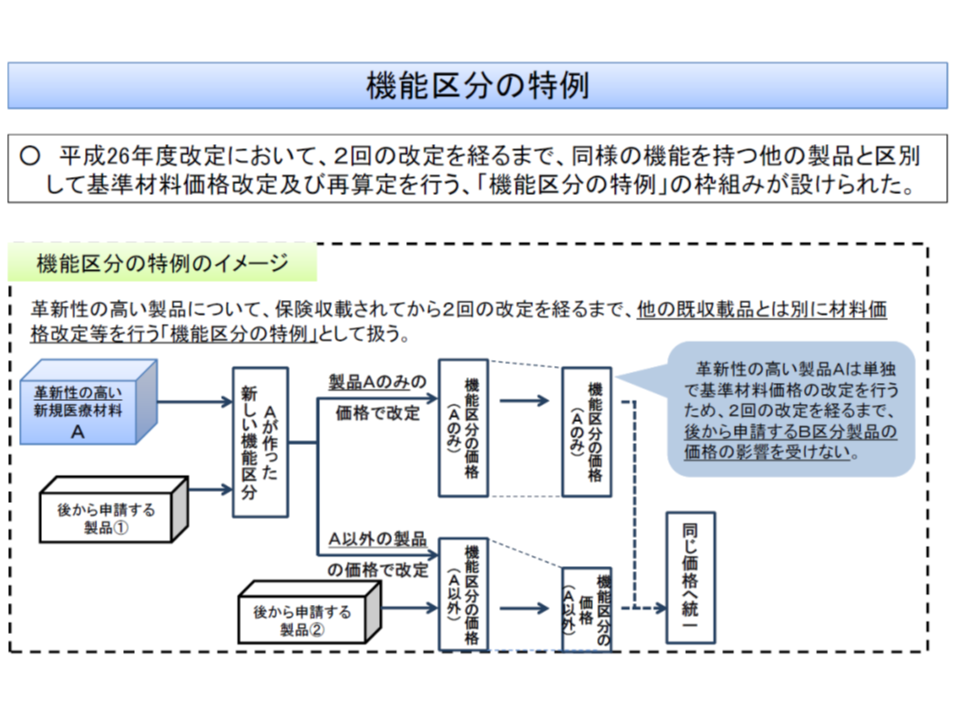
一方、(3)の「機能区分特例」は、革新性の高い新規の医療機器について「2回の改定を経るまで、同様の機能を持つ他の製品と区別して、価格改定・再算定を行う」仕組みです。通常、同じ機能区分の中に「低価格で販売される後続品」が現れてくるため、改定ごとに償還価格は下がってしまいます(保険医療材料については機能区分ごとに償還価格を設定するため)が、「機能区分特例」の場合には、低価格で販売される後続品は同じ機能区分に入らないため、「償還価格の下落を一定程度免れる」ことが可能となるのです。
これまでに12製品21区分の新規医療材料について機能区分特例が適用され、2018年度改定以降に限れば3製品が対象となっています。また、これらの後続品(もっぱら低価格で販売される)も登場しており、「本制度の趣旨(機能区分別の償還価格を設定する仕組みの中で、革新性の高い製品を高く評価する)が生きている」状況を確認できます。
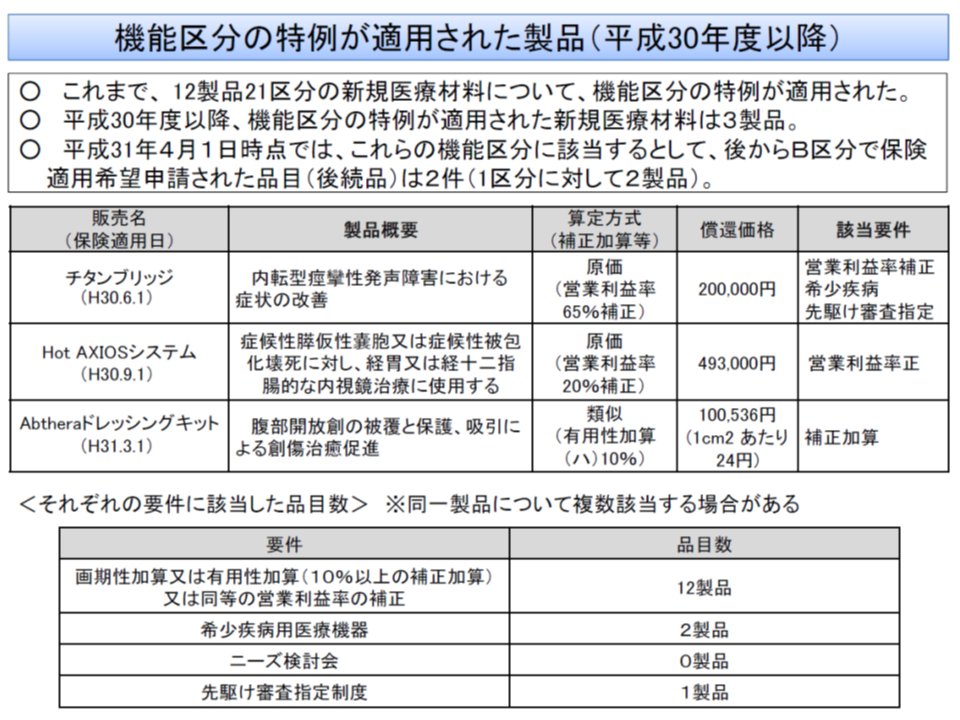
さらに、特例対象のうち、12品目は画期性加算などの対象となり、2品目は希少疾病用の医療機器であり、さらに1品目は後述する先駆け審査指定制度の対象となるなど、「革新性の高い医療機器の開発」に本制度が一役買っている状況もうかがえます。
こうした点を踏まえ、岡田医療技術評価推進室長は、「現行の運用を継続する」考えを示しました。
先駆け審査指定制度の対象医療材料、新たな加算での評価を検討
また(4)の先駆け審査指定制度は、諸外国に先駆けて我が国で開発される医療機器について、優先相談や優先審査などを行うもので、これまでに▼内転型痙攣性発声障害における症状の改善に用いる「チタンブリッジ」▼遺伝子パネル検査システムである「OncoGuideTM NCC オンコパネル システム」―の2製品が対象となっています。
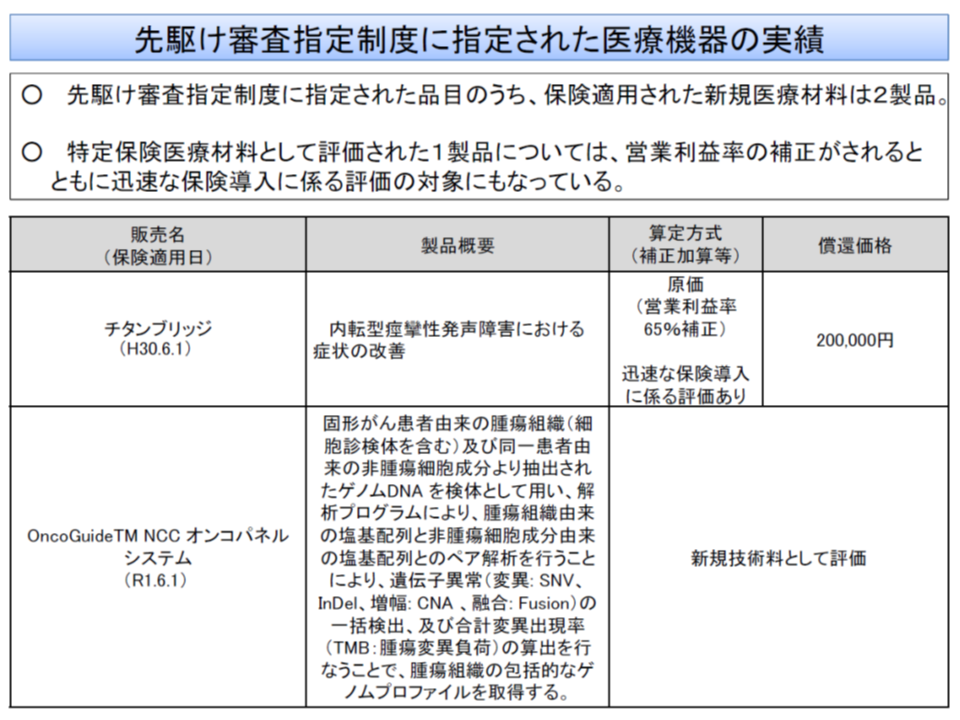

医療機器業界サイドは、本制度の対象品目を「新たな加算の対象にしてほしい」と要望しており、2020年度改定に向けた検討項目に据えられたものです。
この点について城守委員は「新たな加算」そのものに反対はしなかったものの、「先駆け審査指定制度の対象品目は他の加算の対象にもなる可能性が高い」と指摘、「各種加算の整理を行うべきで、併算定は認めるべきではない」との考えを提示。幸野委員も同旨の見解を示しています。
「NCCオンコパネル システム」については、診療報酬本体の中で評価され、特定保険医療材料としての価格設定はなされていませんが、「チタンブリッジ」については、城守委員の指摘どおり「迅速な保険導入に係る評価」が適用され、「営業利益率の65%」に該当する補正加算が付加されています。
今後、新たな加算創設に向けた議論を行うとともに、「他の加算との関係」ルール設定も検討されることになるでしょう。

【関連記事】
医療機器の「チャレンジ申請」、対象拡大や「チャレンジ失敗時の対応」を検討へ―中医協・材料専門部会(2)
「医療機器の流通コスト」を契機に、「症例集約を進めるべきか」で舌戦―中医協・材料専門部会(1)
市販後データ踏まえ医療材料の有用性等を再評価する「チャレンジ申請 」、2020年度改定で拡大しては―中医協・材料専門部会
」、2020年度改定で拡大しては―中医協・材料専門部会
2020年度の薬価・材料価格制度改革に向けて、中医協で本格議論スタート―中医協、薬価・材料専門部会
再生医療等製品、独自の薬価算定ルールを設けるべきか―中医協・薬価専門部会
新薬の価値そのものに着目した評価を求めるメーカーに対し、中医協委員は「新薬開発の競争促進」も重要と指摘―中医協・薬価専門部会
2020年度薬価制度改革、新薬創出等加算や後発品使用促進策などが重要テーマ―中医協・薬価専門部会
先行バイオ医薬品とまったく同一の「バイオセイム」登場、薬価の在り方など検討―中医協総会(2)
薬価制度抜本改革案を修正、新薬創出等加算の厳格化を一部緩和―中医協薬価専門部会
新薬創出等加算の見直し、「容認できない」と製薬メーカー猛反発—中医協薬価専門部会
薬価制度抜本改革の具体案、費用対効果評価による価格引き上げも—中医協薬価専門部会
医療現場に必要不可欠な医薬品の価格下支え、対象拡大の方向―中医協・薬価専門部会
新薬の原価計算方式、診療・支払双方が改めて問題点指摘—中医協・薬価専門部会
医薬品の画期性・革新性、薬価にどう公平に反映させていくべきか—中医協・薬価専門部会
新薬創出等加算、「産業構造の転換」促すため対象企業要件を厳格化してはどうか—中医協・薬価専門部会
長期収載品から後発品への置き換え促進、新薬創出等加算などとセットで議論すべき—中医協・薬価専門部会
製薬メーカーが新薬創出等加算の継続を強く要望―中医協・薬価専門部会
後発品の薬価、現在3区分の価格帯をさらに集約していくべきか-中医協・薬価専門部会
原価計算方式における薬価算定、製薬メーカーの営業利益率などどう考えるか-中医協・薬価専門部会
薬価調査において、医療機関に対する価格調査は継続すべきか-中医協・薬価専門部会
中間年の薬価見直し、対象品目の基準(乖離率など)を事前に示しておくべきか―中医協・薬価専門部会
新薬の薬価設定で、比較対象薬(類似薬)に付加された補正加算をどう考えるべきか―中医協・薬価専門部会
材料価格制度も「皆保険の維持」や「イノベーション」目的に、2018年度に抜本改革―医療材料専門部会
薬価の外国平均価格調整、診療・支払両側から「米国価格は参照対象から除外すべき」との指摘―中医協・薬価専門部会
効能追加などで市場拡大した医薬品の薬価再算定、対象や引き下げ方法の議論開始―中医協薬価専門部会
薬価の毎年改定方針を決定、DPC点数表も毎年改定へ―厚労省
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定




