「受療率が高い=医療費が高い」とは言い切れない―日医総研が糖尿病レセを基に分析
2018.3.2.(金)
糖尿病患者の受療行動や、診療内容には大きな地域差があるが、「糖尿病患者割合が高い自治体の中にも、1人当たり医療費は低い」ところもあり、必ずしも「受療率の高さが医療費を押し上げている」とは言えないようだ。国は「医療費の地域差」解消を目指しているが、こうした点も踏まえたデータの慎重な解釈が必要である—。
日本医師会総合政策研究機構(日医総研)は2月23日に、ワーキングペーパー「糖尿病診療の実態—全国12自治体の国保データから―」を公表し、このように述べています(日医総研のサイトはこちら)。
目次
12自治体の糖尿病レセをもとに、地域差の内容を分析
入院・入院外のいずれにおいても「医療費の地域差」があることが古くから知られています。例えば2015年度の「医療費の地域差分析」(厚生労働省)によれば、1人当たり医療費(市町村国保+後期高齢者医療)は全国平均で53万7000円だが、都道府県別に見ると最高の福岡県(64万1000円)と最低の新潟県(46万6000円)との間では1.38倍の格差があります(関連記事はこちら)。
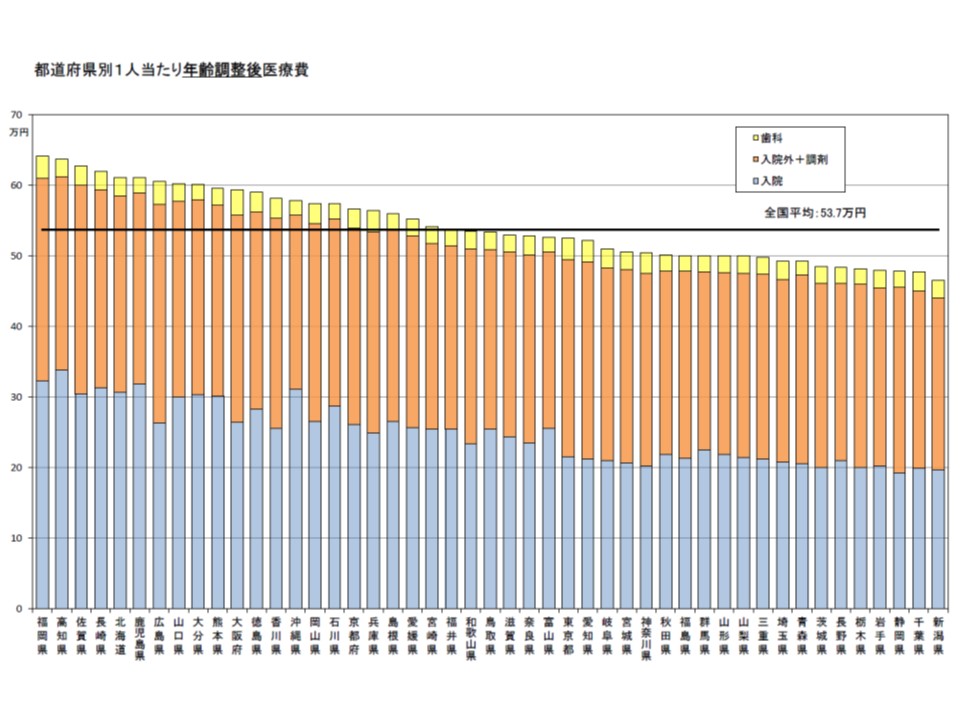
都道府県別に見た、1人当たり年齢調整後医療費のグラフ
医療費の過度な膨張が医療保険財政、さらには我が国の財政を苦しめている中、政府の経済財政諮問会議や財政制度等審議会などでは「医療費の地域差」解消を最重要テーマの1つに掲げています。入院では例えば「平均在院日数」、外来では「受療率」など、医療費と関連の深い指標をもとに地域差を洗い出し、要素の地域を解消することで、医療費の地域差解消につなげる「医療費適正化計画」の強化などが柱と言えます(関連記事はこちらとこちら)。
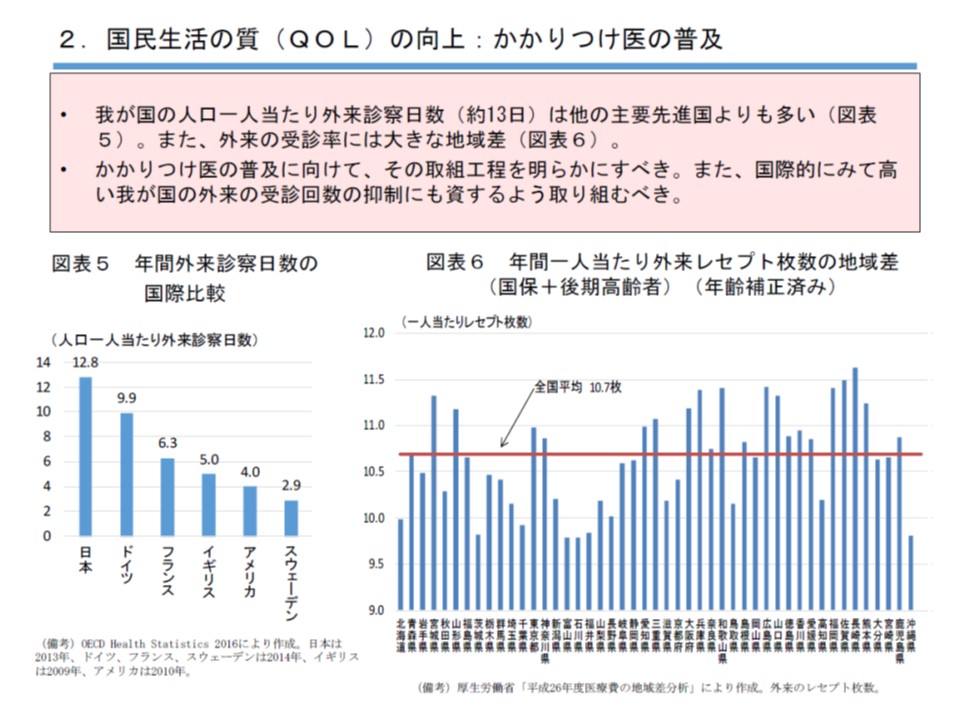
1人当たりの外来診療日数が諸外国に比べて高く、かかりつけ医の普及によってこうした点が是正できるのではないかと民間議員は期待している
そうした中で、医療費膨張の大きな要因の1つである糖尿病(2014年度の糖尿病に関する医療費は1兆2196億円、関連記事はこちら)について、学会や日本医師会は「大規模な診療データの収集」等を初め、エビデンスに基づく診療の強化を目指しています。今般、日医総研では「糖尿病診療の地域差」を明らかにするために、▼岩見沢市(北海道)▼燕市(新潟県)▼長岡市(同)▼荒川区(東京都)▼舞鶴市(京都府)▼木津川市(同)▼生駒市(奈良県)▼鳥取市(鳥取県)▼呉市(広島県)▼下関市(山口県)▼薩摩川内市(鹿児島県)▼姶良市(同)―の12自治体における国民健康保険のレセプトデータをもとに分析を行いました。
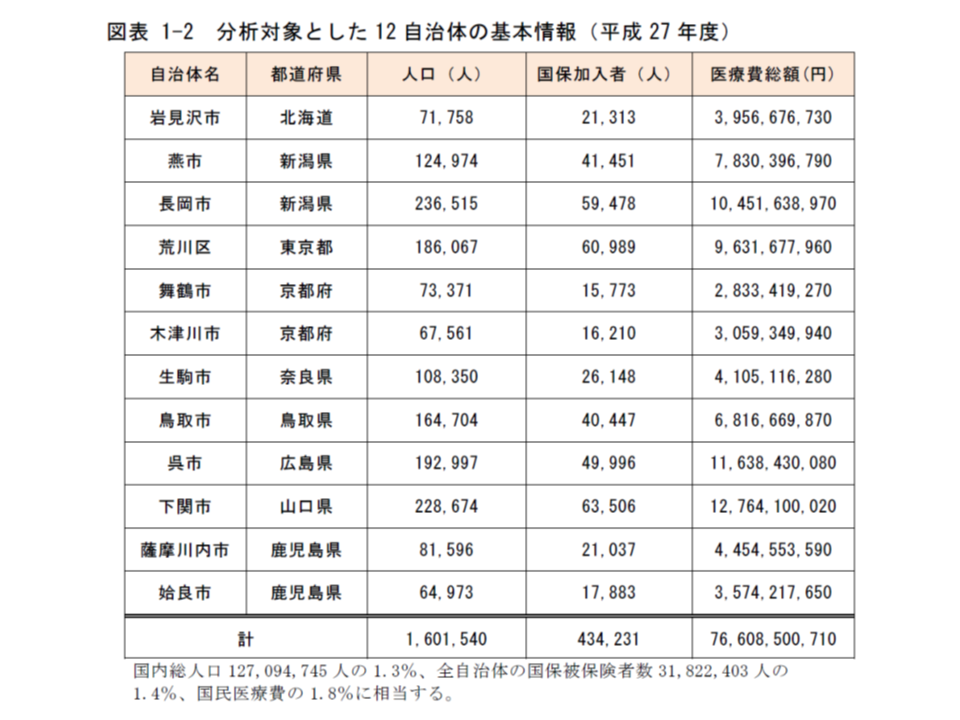
分析対象となった12自治体の概要
糖尿病患者の割合は自治体間で大きく異なる
医療費は、(1)患者数(2)1人当たり医療費―に分解することができ、「患者数を他地域並みに抑える」「1人当たり医療費を他地域並みに抑える」ことが、医療費の地域差解消に向けた重要視点といえます。なお、医療費は年齢と最も大きな関係があり、一般に「高齢化の進んだ地域では医療費が高い」傾向があります。ただし、自治体が地域の年齢構成を変化させることは極めて困難です。そこで医療費の地域差を考える際には、「年齢構成の違い」を補正することが一般的で、今回の分析でも同様となっています。
まず(1)の糖尿病患者数の地域差を把握するために、2013-15年度の糖尿病患者割合を見ると、最も高い岩見沢市(2013年度:9.7%、14年度:10.0%、15年度:10.4%)と最も低い生駒市(2013年度:6.1%、14年度:6.2%、15年度:6.5%)との間には、「1.5倍」程度の格差があることが分かりました。
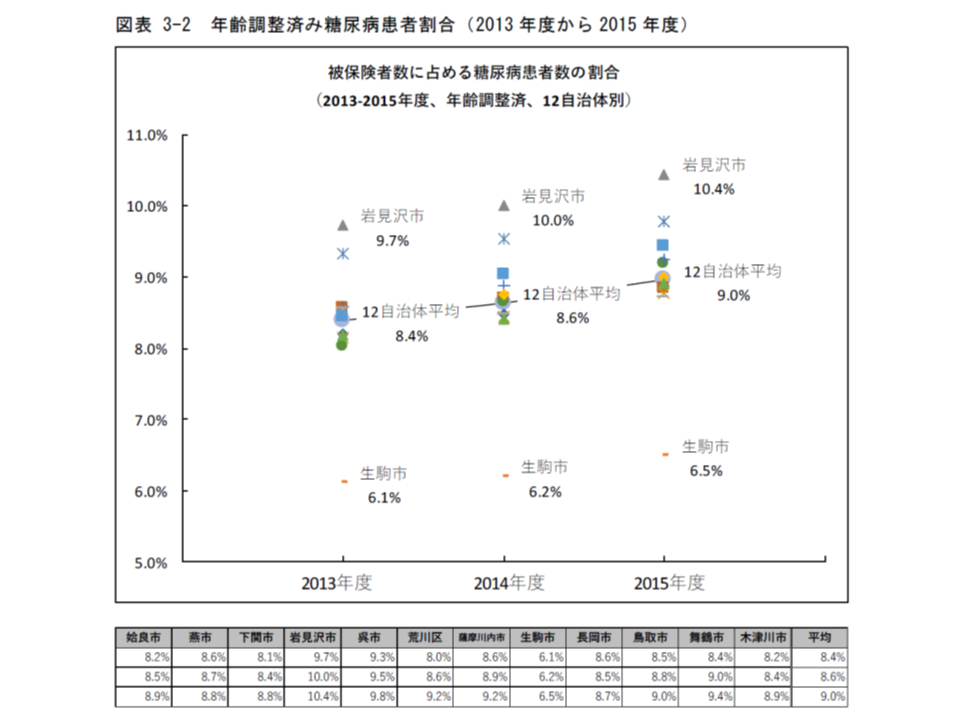
糖尿病患者割合は、自治体間で大きな差がある
ただし日医総研では、▼食文化など地域特性の影響による有病率そのものの差▼有病であるが受診しない、潜在糖尿病患者の割合の差―がある可能性に留意すべきと指摘しています。
糖尿病患者の1人当たり医療費にも大きなバラつき、患者割合との関係はない
次に(2)の糖尿病患者の1人当たり医療費の地域差を見ると、例えば、次のように大きな「バラつき」があることが分かりました。
▽年齢階級別の1人あたり医療費を見ると、例えば50-54歳では、最低の燕市(43万3832円)と最高の呉市(123万1189円)との間に2倍以上の差がある

糖尿病患者1人当たりの医療費は、自治体によって大きな格差がある
▽重症度の差を除外するために、「インスリンを使用しない内服薬使用の糖尿病患者」のみの1人当たり医療費を、年齢階級別に見ると、例えば55-59歳では、最低の鳥取市(29万1623円)と最高の呉市(40万4650円)との間に1.4倍の差がある
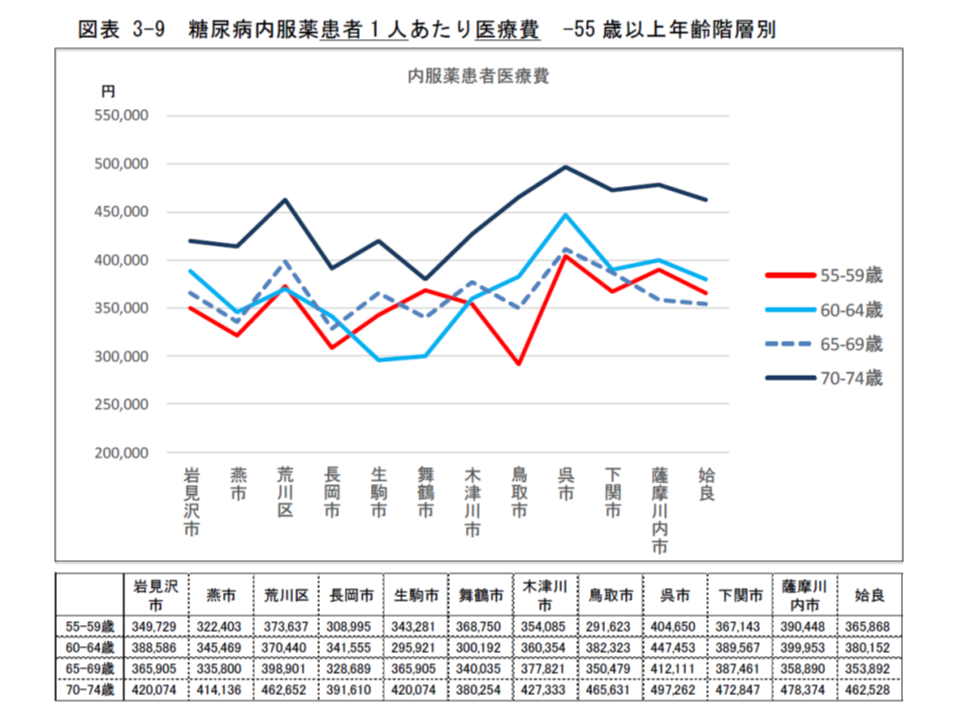
糖尿病患者の重症度を揃えてみても、自治体間で患者1人当たり医療費に大きな格差がある
また(1)の「糖尿病患者割合」と(2)の「糖尿病患者の1人当たり医療費」との間には明確な関係がなく、「糖尿病患者割合が高い地域でも医療費は低くとどまっている」ことがあり、逆に「糖尿病患者割合が低い地域で医療費が高くなる」こともありました。
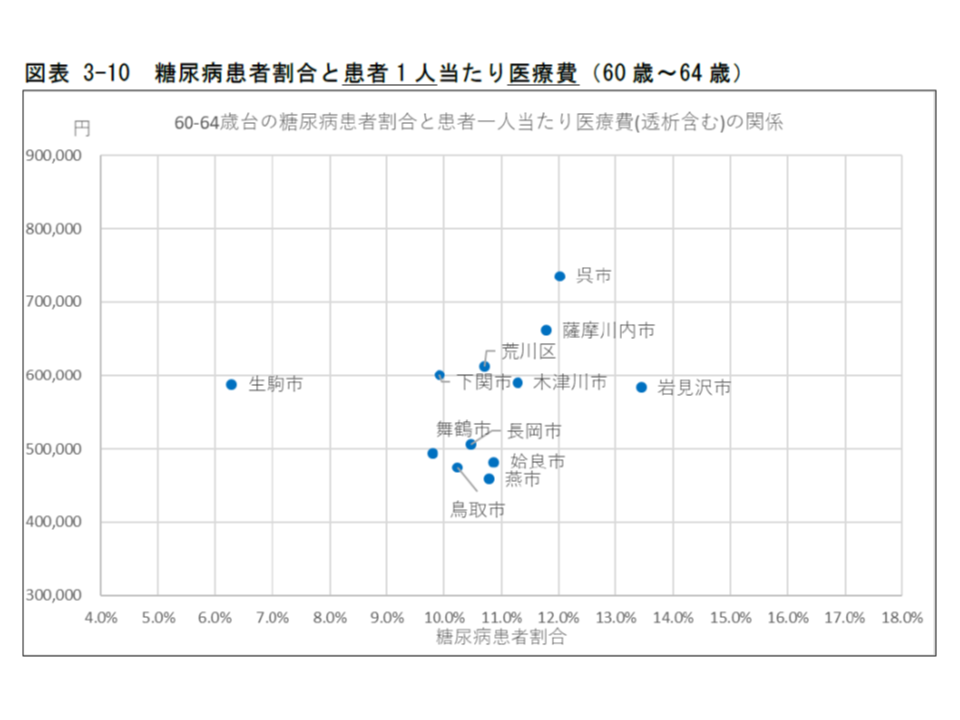
糖尿病患者割合と患者1人当たり医療費との間には特段の関係はないようだ(その1、60-64歳)
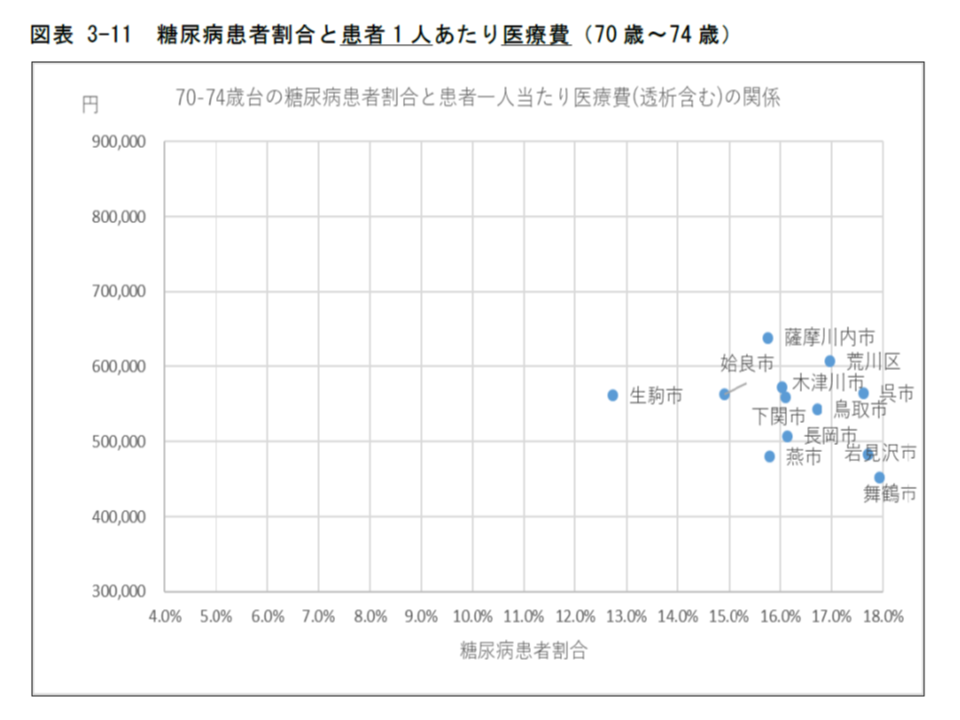
糖尿病患者割合と患者1人当たり医療費との間には特段の関係はないようだ(その2、70-74歳)
糖尿病治療の内容にも、自治体間で大きな違いがある
さらに、日医総研では診療内容にも踏み込み、「糖尿病治療薬処方の地域差」についても分析しています。
例えば、最も処方される人数の多いDPP4阻害薬について、人数ベースの処方割合を自治体別に見ると、最低の燕市(2013年度:54.9%、14年度:57.0%、15年度:60.6%)と最高の舞鶴市(2013年度:69.9%、14年度:73.8%、15年度:77.4%)との間に1.3倍弱の格差があります。
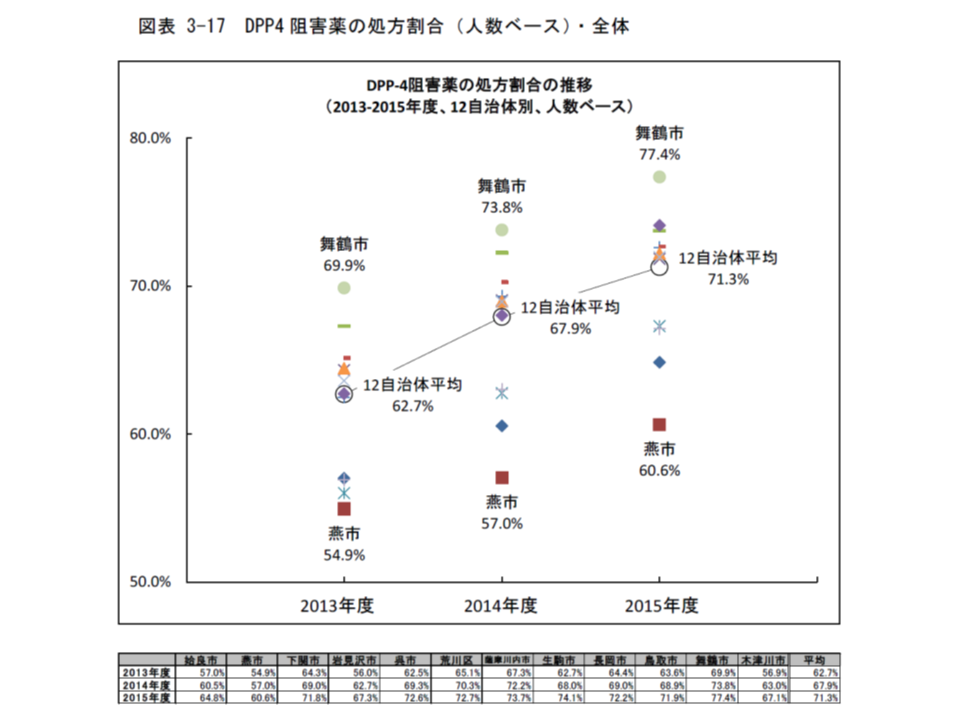
DPP4阻害薬の処方割合も自治体によって大きな違いがある
またインスリン抵抗性改善薬について、人数ベースの処方割合を自治体別に見ると、最低の下関市(2013年度:40.3%、14年度:39.5%、15年度:40.1%)と最高の燕市(2013年度:57.9%、14年度:58.2%、15年度:57.1%)との間に1.4倍強の格差があります。
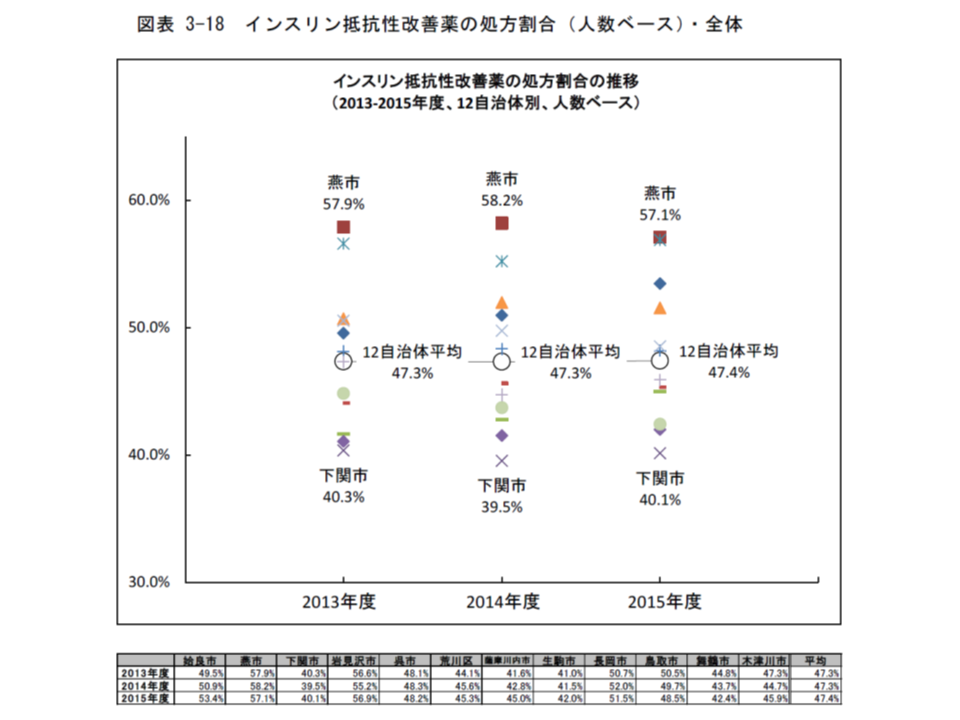
インスリン抵抗性改善薬の処方割合も自治体によって大きな違いがある
なお、70-74歳に限定して、患者1人あたり医療費と薬剤との関係を見ると、▼DPP4阻害薬の処方割合が高い自治体では医療費も高い傾向にある」「インスリン抵抗性改善薬の処方割合が高い自治体では医療費が低い傾向にある」ことが分かりました。日医総研では「治療薬の特性を活かした処方が地域で行われていると推察されるが、自治体による違いが見られる」とコメントしています。
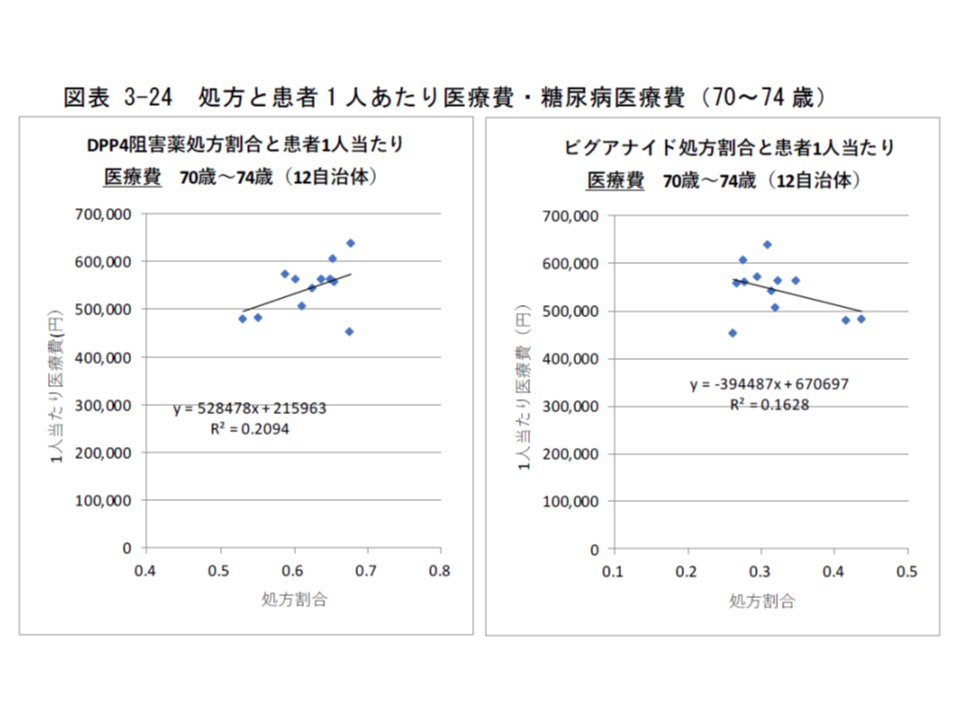
糖尿病処方薬と1人当たり医療費との関係、DPP4阻害薬を多く使用する自治体で医療費が高く、インスリン抵抗性改善薬を多く使用する自治体で医療費が低い傾向にあるようだ
「受療率が高い=医療費が高い」とは言い切れない、勇み足の政策は避けるべき
糖尿病では、客観的な診断基準が定められ、診療ガイドラインも確立していますが、▼診断(糖尿病患者割合)▼病態(重症度)▼治療(医療費、処方)—のそれぞれで、自治体間に違いがあることが分かり、「地域によって診療スタイルに違いがある」可能性があります(関連記事はこちらとこちらとこちら)。
日医総研では、こうした分析結果をもとに、「『受療率が高いから医療費が高い』とも言えない。医療費の地域差解消についてはデータの慎重な解釈が必要である」と述べており、経済財政諮問会議や財政制度審議会に「勇み足とならないよう、拙速を避けるべき」と暗に提言しています。
【関連記事】
医療費の地域差、具体的な縮減水準の議論を主導すべき―経済財政諮問会議で民間議員
2018年度同時改定、「国民の負担増を考慮せよ」とプラス改定論議を牽制—財政審
2015年度1人当たり医療費、最高の福岡と最低の新潟で1.38倍の地域格差—厚労省
診療報酬本体の引き上げが、銀行の積極的な融資に結びつく―日医総研
在宅療養の継続、「傷病」「要介護度」「同居家族の有無」が複雑に関与―日医総研
医療介護の地域別データの2017年度版を公表―日医総研
看護師らの人材紹介、2018年1月の法改正後の動向に注目すべき―日医総研
国・公的の大規模急性期病院、民間を圧迫しないよう機能の明確化を—日医総研
ICT活用した地域医療連携ネットで、医療者の「人と人のつながり」も拡大―日医総研
患者の期待に応えるため、かかりつけ医同士の連携などが急務—日医総研
地域特性などに応じた「柔軟」な在宅医療推進方策が必要—日医総研
かかりつけ医確保に向け、地域包括診療料などの要件を緩和せよ―日医総研
薬事承認段階から経済性を考慮し、承認から薬価収載までを一体的に行うべき―日医総研
2015年の医療・介護、推計値と実績には大きな乖離があるため新推計を行うべき―日医総研
生活習慣病管理料、エビデンスに基づく診療支援の促進を目指した見直し―中医協総会(2)
1000万人で糖尿病が強く疑われ、1000万人で糖尿病の可能性否定できず―厚労省
糖尿病性腎症の重症化予防、市町村と医師会などとの連携が特に重要—厚労省
厚労省が糖尿病重症化予防プログラムを策定、患者の把握と受診勧奨を促す関係者間の連携方法を提示
湿布薬の処方量に上限設置へ、糖尿病患者の透析予防評価を充実―中医協総会
70歳以上男性の4人に一人が糖尿病疑い-13年国民健康・栄養調査
特定保健指導の未受診者は医療費1.5倍、医療費適正化に効果―健保連
【2016年度診療報酬改定総点検6】主治医機能の評価、紹介状なし大病院患者の特別負担によって外来医療の機能分化
地域包括診療料などの対象、「認知症+α」の患者にも拡大―中医協総会





