2017年度の入院患者単価、特定機能病院で7万3938円、地域医療支援病院6万1780円、DPC病院で5万7549円―厚労省
2019.2.22.(金)
2017年度の入院患者単価は、特定機能病院では7万3938円(前年度に比べて2.5%増)、地域医療支援病院で6万1780円(同2.2%増)、DPC病院で5万7549円(同1.9%増)などと上昇している。一方、平均在院日数が短縮する中で、病床稼働率は十分には伸びておらず、地域の医療ニーズを勘案した上で、適正な病床規模を探る必要がある―。
こういった状況が、厚生労働省が2月21日に公表した2017年度の「病院機能別 制度別医療費等の状況」から見えてきました(厚労省のサイトはこちら)(前年度の記事はこちら、前々年度の記事はこちら)。
目次
1日当たり入院単価、急性期度の高い病院で上昇度合いが高い
「病院機能別 制度別医療費等」では、病院を▼特定機能病院▼地域医療支援病院▼DPC病院—などの機能別に分類し、また患者が▼被用者保険▼国民健康保険▼後期高齢者医療制度―など、どの医療保険に加入しているのかで分類し、医療費を詳しく分析しています。どの医療保険制度に加入する人が、どういった機能の病院にどれだけかかり、どれほどの医療費がかかっているのか、などを把握することできます。裏返せば、病院経営的には「どういった患者を積極的に受け入れることで、収益向上につながりやすいのか」といった視点で分析結果を眺めることができるでしょう。
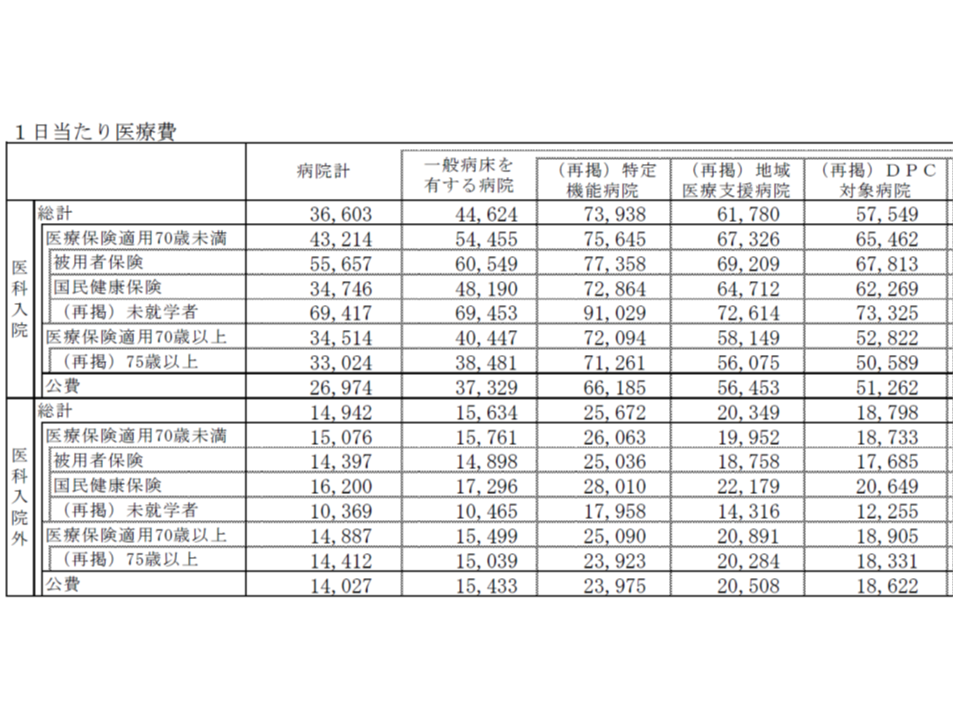
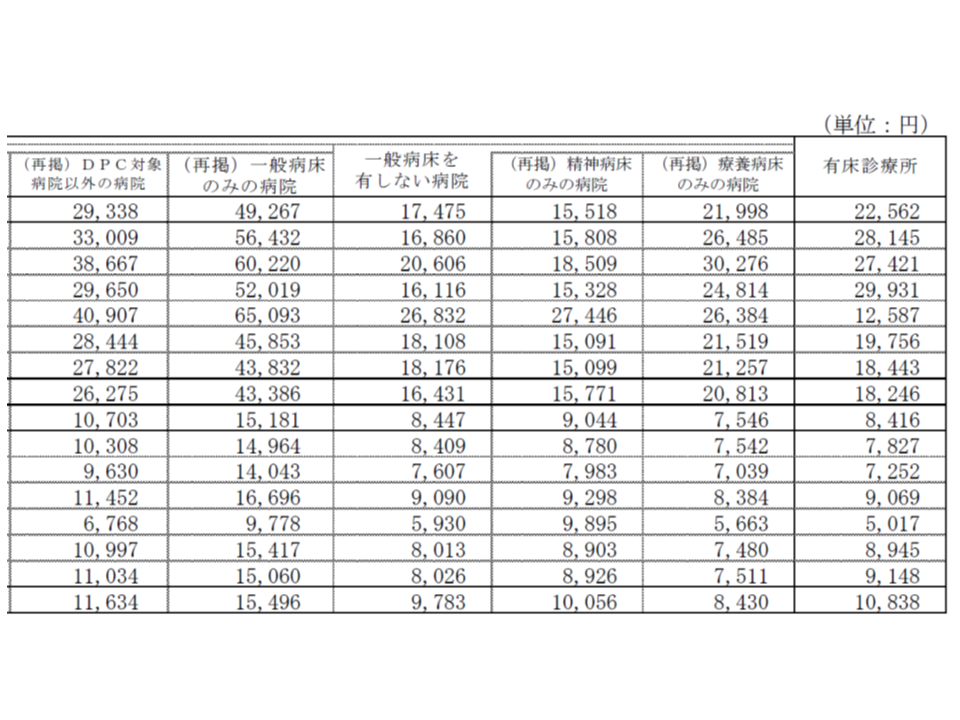
まず病院機能別の1日当たり入院医療費(いわば患者単価)を見ると、▼特定機能病院:7万3938円(前年度に比べて1797円・2.5%増加)▼地域医療支援病院:6万1780円(同1344円・2.2%増加)▼DPC病院:5万7549円(同1079円・1.9%増加)▼療養病床のみの病院:2万1998円(同414円・1.9%増加)―などとなっています。急性期度の高い病院で、単価の増加度合いが大きい傾向が伺えそうです。
また、「病院機能に関わらず『未就学児』で単価が高い」状況も伺えます。特定機能病院では9万1029円(前年度に比べて2799円・3.2%増加)で、当該病院における医科入院全体よりも1万7091円・23.1%高く、また地域医療支援病院では7万2614円(同895円・1.2%増)で、同じく1万834円・17.5%高く、さらにDPC病院では7万3325円(同1219円・1.7%増加)で、同じく1万5776円・27.4%高くなっています。
逆に、75歳以上の後期高齢者では、「病院機能に関わらず単価が低い」ことも分かります。特定機能病院では7万1261円(前年度に比べて1776円・2.6%増加)で、当該病院における医科入院全体よりも2677円・3.6%低く、また地域医療支援病院では5万6075円(同1134円・2.1%増加)で、同じく5705円・9.2%低く、さらにDPC病院では5万589円(同992円・2.0%増加)で、同じく6960円・12.1%低くなっています。
1日当たり入院外単価、国保加入者で高い傾向
また医科入院外の単価(1日当たり医療費)は、▼特定機能病院:2万5672円(前年度に比べて1145円・4.7%増加)▼地域医療支援病院:2万349円(同768円・3.9%増加)▼DPC病院:18798円(同880円・4.9%増加)▼療養病床のみの病院:7546円(同170円・2.3%増加)―などとなっています。
入院と異なり、未就学児では単価が低くなっています(精神科のみの病院を除く)。特定機能病院では1万7958円(前年度に比べて364円・2.1%増加)で、当該病院における医科入院外全体よりも7714円・30.0%低く、また地域医療支援病院では1万4316円(同261円・1.9%増加)で、同じく6033円・29.6%低く、さらにDPC病院では1万2255円(同184円・1.5%増加)で、同じく6543円・34.8%低くなっています。
一方、国民健康保険の加入者(自営業者など)では単価が高く、特定機能病院では2万8010円(前年度に比べて1363円・5.1%増加)で、当該病院における医科入院外全体よりも2338円・9.1%高く、また地域医療支援病院では2万2179円(同865円・4.1%増加)で、同じく1830円・9.0%高く、さらにDPC病院では2万649円(同823円・4.2%増加)で、同じく1851円・9.8%高くなっています。


傷病種類や診療行為別の内訳なども勘案した、詳しい分析が期待されます。
平均在院日数、75歳以上の後期高齢者や国保加入者で長い
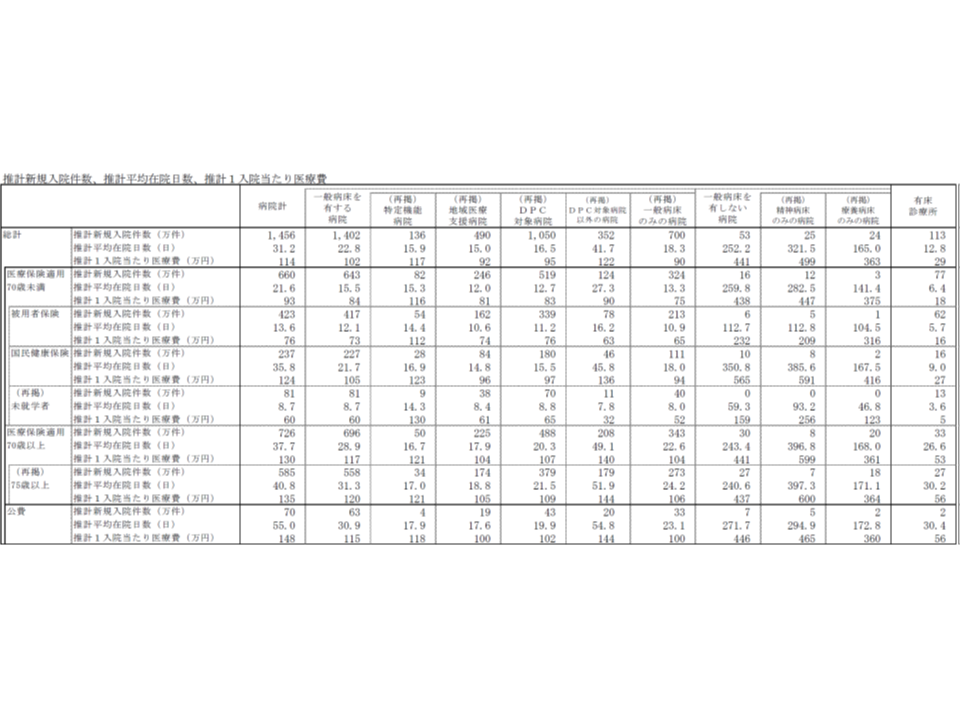
次に、平均在院日数を見てみると、▼特定機能病院:15.9日(前年度に比べて0.4日短縮)▼地域医療支援病院:15.0日(同0.2日短縮)▼DPC病院:16.5日(同0.1日短縮)▼療養病床のみの病院165.0日(同4.7日短縮)―などとなり、順調に短縮傾向が続いています。
未就学児では、在院日数が短い傾向にあります。特定機能病院では14.3日(前年度に比べて0.6日短縮)で、当該病院における医科入院外全体よりも1.6日短く、また地域医療支援病院では8.4日(同0.1日短縮)で、同じく6.6日短く、さらにDPC病院では8.8日(同0.3日短縮)で、同じく7.7日短くなっています。
逆に在院日数が長いのは、やはり75歳以上の高齢者です。特定機能病院でも17.0日(前年度に比べて0.3日短縮)で、当該病院における医科入院外全体よりも1.1日長く、また地域医療支援病院でも18.8日(同0.2日短縮)で、同じく3.8日短く、さらにDPC病院でも21.5日(同0.2日短縮)で、同じく5.0日短くなっています。
また70歳未満でも、国保加入者(自営業者や無職等)は被用者保険加入者(サラリーマンとその家族等)に比べて在院日数が長い傾向にあります。国保加入者は、被用者保険加入者に比べ、▼一般病床全体では9.6日▼特定機能病院では2.5日▼地域医療支援病院では4.2日▼DPC病院では4.3日▼療養病床のみの病院では63.0日―長いことが分かりました。
国保加入者では「無職者」が増加しており、退院困難な患者が増えていることが予想されます。2018年度の診療報酬改定では、【入退院支援加算】(退院支援加算から名称変更)の算定対象患者に「生活困窮者」などが追加されています。無職者への入退院支援をこれまで以上に強化することで、「加算の算定」によるダイレクトな増収が可能になるとともに、「在院日数の短縮」による医療の質の向上・DPC診療密度の向上(DPC特定病院群(旧II群の要件として非常に重要)などにつなげることができそうです。
稼働率のアップに苦戦、「適正な病床規模はどの程度か」を検討する必要あり
さらに、病床の稼働率に目を移してみると、次のように推移しています。
【特定機能病院】
▼2013年度:82.2% → ▼14年度:82.0% → ▼15年度:82.8% → ▼16年度:82.9% → ▼17年度:83.0%
【地域医療支援病院】
▼2013年度:81.9% → ▼14年度:81.4% → ▼15年度:81.2% → ▼16年度:80.5%→ ▼17年度:81.5%
【DPC病院】
▼2013年度:80.3% → ▼14年度:80.0% → ▼15年度:80.3%→▼16年度:80.1%→ ▼17年度:81.2%
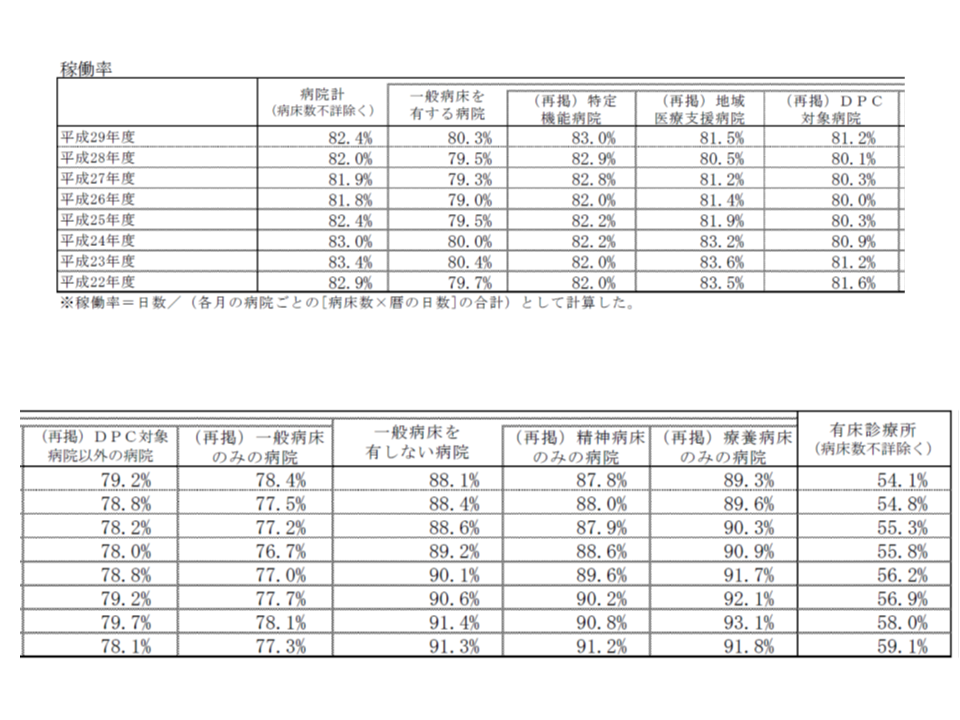
大きな上昇は見られず、平均在院日数が減少傾向にある中で、多くの病院では病床稼働率低下に苦しんでいる状況がうかがえます。
在院日数の減少は「空床の拡大」を意味し、同時に新規入院患者を多く受け入れなければ、病院経営は厳しくなっていきます。新規入院件数が前年度に比べてどれだけ増加(あるいは減少)しているのかを見ると、▼一般病床全体:1.5%増▼特定機能病院:2.3%増▼地域医療支援病院:7.2%増▼DPC病院:1.7%増▼療養病床のみの病院:3.8%増―などとなっており、多くの病院では、新規入院患者に向けた努力をしていることが伺えます。
新規入院患者の獲得方法としては、一般に▼地域の中小病院や診療所などとの連携強化による「紹介患者」の確保▼救急搬送患者の積極的受け入れ―などが考えられますが、地域の患者数は限られており、かつ人口減少(地方では既に、大都市でも近い将来)を考えれば、その努力にも限界があります。
稼働率上昇が見られない地域医療支援病院やDPC病院では、「現在の規模(ベッド数)が適正なのか、地域の医療ニーズ(患者数)に比べてベッド数が多すぎないか」という点を検証し、「ダウンサイジング」や「近隣病院との合併・統合」なども視野に入れた経営戦略を考えることが重要です。
【関連記事】
DPC病院や地域医療支援病院は病床稼働率の維持に苦労、規模が適正か検討しては―厚労省
DPC病院や地域医療支援病院など、多くの機能で「在院日数短縮に新患獲得が追いつかず」―厚労省
急性白血病等の治療法選択するNUDT15遺伝子検査、例外的に治療開始後にも算定可能―疑義解釈12【2018年度診療報酬改定】
ベンゾジアゼピンの1年処方、全日病研修修了者も通常の処方料・処方箋料を算定可能―疑義解釈11【2018年度診療報酬改定】
【看護夜間体制加算】、夜間の看護補助4時間以上配置は「週3日以上」でよい―疑義解釈9【2018年度診療報酬改定】
看護必要度II、「一覧に記載された薬剤」の後発品も評価対象―疑義解釈8【2018年度診療報酬改定】
看護必要度II、3月・9月中に切り替える場合は実績期間も前倒し可能―疑義解釈7【2018年度診療報酬改定】
一般の病床が満床で差額ベッドのみ空床の場合、懇切丁寧な説明と同意あれば差額ベッド代徴収は従前通り可能―疑義解釈6【2018年度診療報酬改定】
看護必要度II、一覧に記載された薬剤の「類似薬」も評価対象に―疑義解釈5【2018年度診療報酬改定】
看護必要度II、投薬・注射・手術・麻酔の薬剤のみ評価対象―疑義解釈4【2018年度診療報酬改定】
自院で介護保険訪問看護を実施していれば、地域包括1・3の選択基準満たす―疑義解釈3【2018年度診療報酬改定】
7対1病院が急性期一般1を算定する場合、9月までは特段の届け出不要―疑義解釈2【2018年度診療報酬改定】
保険診療上の【オンライン診療料】、実施指針よりも厳格に運用―疑義解釈1【2018年度診療報酬改定】(3)
医療安全のピアレビュー、抗菌薬の適正使用推進を評価する加算を新設―疑義解釈1【2018年度診療報酬改定】(2)
看護必要度IIの詳細、入院時支援加算における専従・専任看護師の規定など解説―疑義解釈1【2018年度診療報酬改定】(1)
外来から入院、退院後の在宅医療までをマネジメントするPFM、さまざまなメリットが!
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定





