リハ職による訪問看護、【看護体制強化加算】要件で抑制するとともに、単位数等を適正化―社保審・介護給付費分科会(1)
2020.12.10.(木)
来年度(2021年度)の介護報酬改定に向けた議論が、まさに佳境を迎えています。12月9日に開催された社会保障審議会・介護給付費分科会では「運営基準改正案」を固めたほか、改定内容に関する「審議報告」の取りまとめに向けた議論を行いました。
年内に審議報告をまとめ、その後の改定率決定(政府が予算案編成過程で決める)を受けて、年明けから具体的な単位数設定・基準等設定論議に入ります。
本稿では、注目される「訪問看護」に焦点を合わせ、その他の事項については別稿で報じます。
目次
【看護体制強化加算】の要件に「看護職員割合6割以上」を導入
訪問看護は、医療保険と介護保険の双方から給付が行われるサービスで、地域包括ケアシステムの「要」となることが期待されています。このため、かねてより「医療ニーズの高い要介護高齢者等の在宅限界を高めるための、『24時間対応』や『重度者への対応』などの機能強化」が求められ、多くの事業所がこの期待に応えるべく取り組みを進めています。
しかし、一部に「スタッフのほとんどが理学療法士等のリハビリ専門職である訪問看護ステーション」が存在し、重度者対応・医療的ケア・夜間や24時間の対応をほとんど行わず、「軽度者(主に要支援者)に対して日中にリハビリを提供している」実態が分かっています。制度上認められていない、事実の「訪問リハビリステーション」となっており、中には堂々と「訪問リハビリステーション」を名乗る事業者まで存在します。
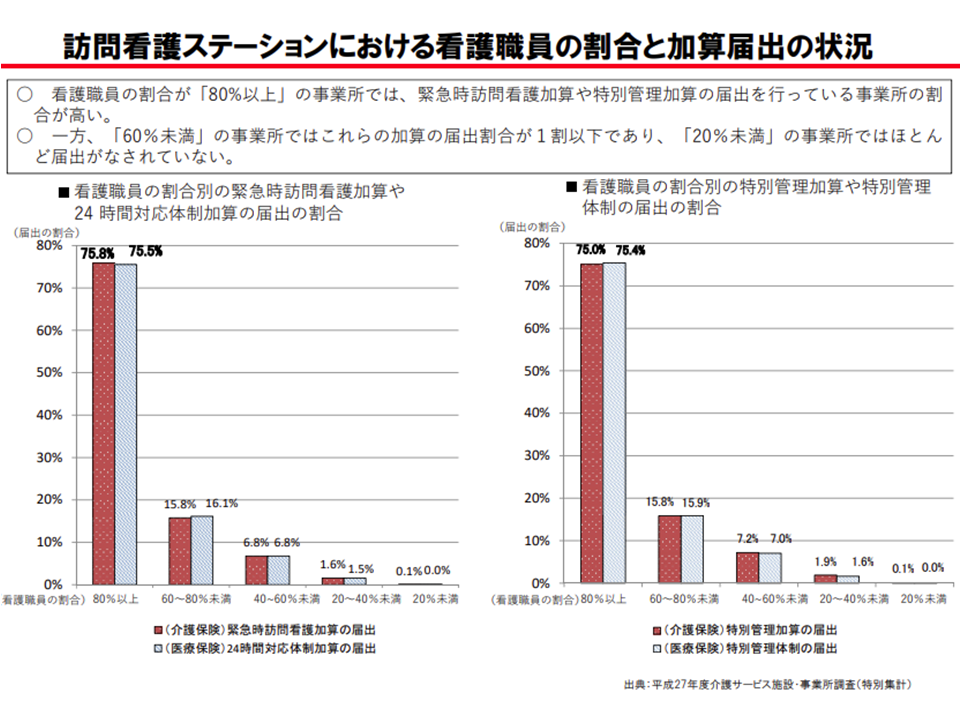
「リハビリ専門職の多い訪問看護ステーション」では24時間365日対応や医療ニーズへの対応をほとんど行っていない(介護給付費分科会(1)3 201022)
ここで留意すべきは、「リハビリ専門職種による訪問看護」すべてが否定されているわけではない、という点です。訪問看護の一環として「リハビリ専門職が訪問を行う」ことそのものは制度上も認められており、問題となっているのは、上述の「スタッフのほとんどをリハビリ専門職が占め、重度者・24時間対応を行わずに、日中の軽度者対応しか行わない」事業所です。
介護給付費分科会、さらに診療報酬の議論を行う中央社会保険医療協議会でも、かねてからこの点が問題視され、報酬上の対応が図られてきました。来年度(2021年度)の介護報酬改定でも、訪問看護ステーションの運営基準に「訪問看護に従事するスタッフの6割以上が看護師である」という規定を盛り込む方向で議論が進められてきました。
しかし、運営基準化した場合、この要件を満たせない事業所は「介護保険の指定」を受けることができなくなり、結果として利用者に不便が生じてしまう可能性があります。そこで、厚労省老健局老人保健課の眞鍋馨課長は「訪問看護ステーションに本来求められる機能を発揮してもらう」という戦略は変えず、「人員配置基準以外での対応を行う」という戦術変更を決断。12月9日の介護給付費分科会に、次のような新提案を行いました。
▽【看護体制強化加算】に、「指定(介護予防)訪問看護の提供に当たる従業員に占める看護職員の割合を6割以上」とする要件を新たに設ける
【看護体制強化加算】は、医療ニーズの高い要介護者への対応体制構築し、かつ対応実績のある訪問看護ステーションを評価する加算です。しかし算定率を見ると、加算Iで2.6%、加算IIで4.7%にとどまっています。後述するように加算の実績要件緩和が行われ、算定率は上昇することが期待されますが、当初案に比べて「かなり小ぶりの厳格化」になることは否めません。しかし、これは「入り口」に過ぎないと考えられます。
この新要件には経過措置が設けられています。「看護職員割合6割以上」をクリアするために、新たに看護職員を確保しなければならないステーションもあると考えられるためです。
経過措置は「2年間」に設定されました。つまり次の介護報酬改定(2024年度改定)の前に経過措置が消滅することを意味します。仮に、この経過措置が「3年」であった場合には、次期介護報酬改定論議の中で「経過措置を延長すべきではないか」との指摘がなされる可能性があります。経過措置を2年と設定した点から、厚労省の「訪問看護ステーションには本来求められる機能を発揮してほしい」という強い意向を伺うことができます。
なお、【看護体制強化加算】の趣旨に照らせば、「看護職員6割以上」をクリアできていないステーションはごく一部にとどまると思われます。つまり、この見直し案だけでは、問題視される「重度者対応・24時間対応を行わない、事実上の訪問リハビリステーション」には大きな影響は出ず、事実上の訪問リハビリステーションが「訪問看護ステーションに本来求められている機能」に逆行する状態が続く可能性があります。その場合には、次期改定において、今回の見直しを「入り口」としてより厳格な対応が図られることでしょう。そうならないためにも、「訪問看護ステーションに本来求められている機能」を果たすための対応を各事業所で検討・実施していくことが期待されます。
眞鍋老人保健課長は、あわせて「理学療法士(PT)・作業療法士(OT)・言語聴覚士(ST)が行う訪問看護・介護予防訪問看護について、評価や提供回数等の見直しを行う」考えも示しています。具体的な実施手法はこれから検討されますが、例えば「リハビリ専門職種が実施する訪問看護について一定の上限を設け、それを超過するケースについては単位数を引き下げる」ことなどが考えられそうです。
この考え方も「入り口」であり、上述の問題点について是正が見られない場合には、次期改定(2024年度改定)でより厳格な対応が検討されることになるでしょう。
介護保険制度は「皆のお金」で成り立っている、独自サービスを保険給付で創設することは許されない
なお、次期改定に向けて、「訪問看護事業所からリハビリ専門職種が訪問して行う訪問看護」と「訪問リハビリテーション事業所が行うリハビリ」について、実態調査等を行い、それぞれの役割に応じたサービス提供の在り方や看護職員の確保の強化策を検討していく方向も明示されています。在宅要介護者の重度化防止・自立支援のために「軽度者への訪問リハビリを専門的に行う事業所」が必要なのであれば、こうした検討の中で「医療機関や介護老人保健施設から独立した、訪問リハビリステーションの存在を認めるべき」との主張を展開していくのが本筋です。
わざわざ述べるまでもありませんが、介護保険は「公的保険制度」であり、40歳以上の人全員の負担、公費も考慮すれば国民全体の負担で制度が運用されています。つまり「皆のお金」を使って、サービスを提供し、利用していることから、「利用者が欲しているから」という理由だけで独自にサービスを行うことは認められません。利用者のニーズ等は千差万別であり、また財源も限られています。このためにサービス提供者・利用者・費用負担者(保険者等)が集い、全体の利益を考えて、「どういったサービスが必要か」「そのサービスにはどういう機能・役割が求められるか」「そのサービスを提供するためにどの程度の費用を支払うべきか」を議論し、決定しているのです。これが介護保険の制度に関する諸規定であり、単位数や各種の人員・設備の基準となります。
このように、介護保険を使う場合には「利用者と事業者との関係」だけでなく、「国民全員の負担でサービス提供・利用が行えている」という観点を忘れてはなりません。この点を忘れ、さらに上述の議論を経ずに、「皆のお金」(つまり保険)を使って「独自のサービス」を展開することは許されないと言わざるを得ません。
なお、同じく公的保険が整備されている医療の世界では「先進的な取り組みを自腹で行い、成果(治療効果など)を上げている病院」を診療報酬が後から追いかけて評価する」ケースが多々あります(新点数、新加算はほとんどこのように創設される)。介護事業所・施設でもこうした視点でのサービス提供が期待されます。
【看護体制強化加算】の「特別管理加算」算定割合要件を20%以上に緩和
【看護体制強化加算】については、前述のとおり算定率が非常に低いという課題があります。この背景には「実績等の要件が厳しすぎる」ことがあるようです。
実績要件としては、現在(1)算定前6か月間、利用者の占める【緊急時訪問看護加算】算定者割合が50%以上(2)算定前6か月間、利用者に占める【特別管理加算】算定者割合が30%以上(3)算定前12か月間、【ターミナルケア加算】算定者数が5人(加算IIでは1人)以上―と設定されています。

【看護体制強化加算」では、【特別管理加算】の算定割合30%を6か月継続しなければならないという要件がある(介護給付費分科会(1)1 201022)
とりわけ(2)の【特別管理加算】実績要件が厳しいとの指摘が多くなっています。【特別管理加算】は、在宅のがん患者や気管切開患者、重度の褥瘡患者などへの対応を行うステーションを評価する加算ですが、重度者ゆえに「死亡」や「施設入所」となるケースも少なくなく、また優れたケアによって改善するケースもあります。このため、厚労省の調査では「2018年9月時点に【特定管理加算】算定者割合が30%以上であった事業所」のうち、「6か月分継続して30%以上をクリアできた」ところは46.5%にとどまりました。加算の継続算定の難しさが伝わってきます。
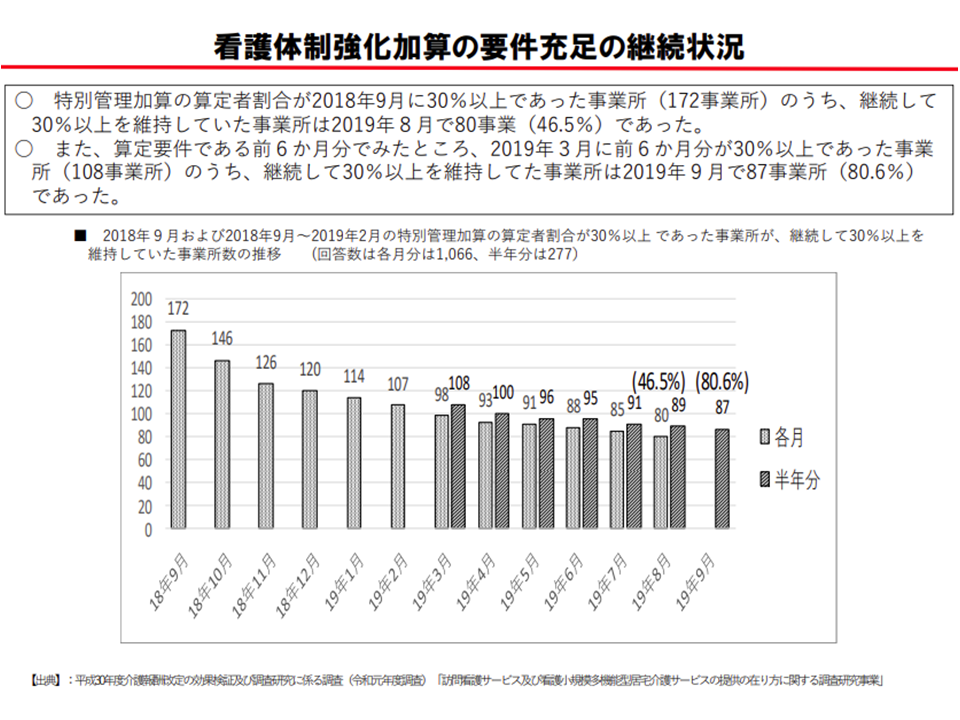
【特別管理加算】の算定割合30%以上を継続して維持することは難しい(介護給付費分科会(1)2 201022)
このため、眞鍋老人保健課長は(2)の実績要件について、「30%以上」から「20%以上」に緩和する考えを明示しています。上述のように算定率が上がってくることが期待されます。
ただし、このように要件緩和となる点、介護予防訪問看護では(3)のターミナルケア加算要件が盛り込まれていない点を踏まえて、「単位数の引き上げ」が同時に行われます。
さらに眞鍋老人保健課長は、▼退院・退所当日の訪問看護について、現行の特別管理加算の対象に該当する者に加え「主治医が必要と認める場合」にも算定を可能とする▼認知症に係る取組の情報公表の推進(研修受講状況などを介護サービス情報公表制度で公表する)▼特例居宅介護サービス費による地域の実情に応じたサービス提供の確保(特例居宅介護サービス費等の対象地域と特別地域加算の対象地域について、自治体からの申請を踏まえて、それぞれについて分けて指定を行うなど)▼サービス提供体制強化加算の見直し(より長い金属年数の区分を設ける)▼テクノロジーの活用によるサービスの質の向上や業務効率化の推進(別稿で詳述)▼サービス付き高齢者向け住宅等における適正なサービス提供の確保(事業所と同一の建物に居住する利用者に対してサービスを提供する場合には、当該建物に居住する利用者以外に対してもサービス提供を行うよう努めることを求めるなど)―といった見直し案を提示しています。
●2021年度介護報酬改定に向けた、これまでの議論に関する記事●
【第1ラウンド】
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
【第2ラウンド】
▽横断的事項(▼人材確保、制度の持続可能性▼自立支援・重度化防止▼地域包括ケアシステムの推進―)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型訪問介護、看護小規模多機能型訪問介護(以下、看多機)▼認知症対応型共同生活介護、特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護・認知症対応型通所介護、療養通所介護▼通所リハビリテーション、福祉用具・住宅改修▼短期入所生活介護、短期入所療養介護―)
▽訪問系サービス(▼訪問看護▼訪問介護、訪問入浴介護▼訪問リハビリ、居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護医療院・介護療養型医療施設▼介護老人保健施設、介護老人福祉施設(特別養護老人ホーム)▼短期入所生活介護、短期入所療養介護―)
▽横断的事項(その2)(▼地域包括ケアシステムの推進▼自立支援・重度化防止の推進(関連記事はこちら(ADL維持等加算)とこちら(認知症対策、看取り対応、科学的介護など)、▼処遇改善、▼人材確保、制度の安定性・持続可能性の確保など―)
▽詰めの議論(▼多機能型サービス▼短期入所系サービス▼通所系サービス▼訪問看護▼「介護医療院・介護療養型医療施設」▼科学的介護の推進(データ提出)▼ADL維持等加算▼ケアマネジメント―)
▽最終調整の議論(▼運営基準見直し―)


【関連記事】
介護サービスの人員配置緩和・感染症等対策・認知症対応など柱とする運営基準改正へ、訪問看護は戦術変更―社保審・介護給付費分科会
公正中立なケアマネジメント推進、通所サービスの大規模減算は維持するが「利用者減」に迅速に対応―社保審・介護給付費分科会(4)
ADL維持等加算を特養等にも拡大し、算定要件を改善(緩和+厳格化)―社保審・介護給付費分科会(3)
個別要介護者のみならず、事業所・施設全体での科学的介護推進を新加算で評価―社保審・介護給付費分科会(2)
介護医療院への「移行定着支援加算」、当初期限どおり2021年3月末で終了―社保審・介護給付費分科会(1)
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会



