第7次医療計画中間見直し方針固まる、2019年度内に通知示し、2020年度に都道府県で計画見直し―医療計画見直し検討会
2020.1.16.(木)
第7次医療計画の中間見直しにあたって、小児医療分野においては「小児科医の確保」なども考慮し、在宅医療分野では「在宅医療充実に向けた市町村の取り組みを都道府県が支援する」視点を重視。さらに災害医療分野では昨今の災害医療実績(熊本地震などにおける都道府県・医療現場の取り組み状況)を踏まえた対応を図る必要がある―。
1月15日に開催された「医療計画の見直し等に関する検討会」(以下、検討会)で、こういった内容の意見を概ね了承しました。
厚生労働省は検討会意見をもとに今年度内(2020年3月まで)に「第7次医療計画の中間見直しに係る指針」に関する通知を発出。指針をベースに各都道府県で来年度(2020年度)中に第7次医療計画の中間見直しを行うことになります。

1月15日に開催された、「第17回 医療計画の見直し等に関する検討会」
小児医療・在宅医療・災害医療の計画・指標見直し方針を固める
2014年に施行された地域医療介護総合確保法(地域における医療及び介護の総合的な確保を推進するための関係法律の整備等に関する法律)において、医療・介護連携を強力に推進するために、医療計画の期間を従前の「5年」から「6年」に改めました。3年を1期とする介護保険事業(支援)計画と歩調を合わせることが可能となります。
現在、2018-2023年度を対象とする第7次医療計画が稼働していますが、6年間は長期間であり、その間に地域医療を取り巻く状況が大きく変化すると考えられることから、「3年後」(第7次医療計画では2021年度)に中間見直しを行います。具体的には、▼2019年度中に医療計画見直し指針を厚労省で定める → ▼2020年度に各都道府県で見直し作業を進める → ▼2021年度から見直し後の第7期医療計画を稼働させる―というスケジュール感です。
ただし中間見直しが大きなものとなれば、「医療計画の前提が崩れ、これまでの都道府県の取り組みが水泡に帰してしまう」こともありうるため、検討会では「小幅な見直し」(5疾病・5事業および在宅医療ごとの課題把握や、指標の見直し(追加)など)にとどめることを確認。大きな見直しは第8期計画(2024-29年度を対象)に向けて検討されます。
1月15日に検討会では、▼小児医療▼在宅医療▼災害医療―について次のような中間見直し方向を固めました。
【小児医療】
▽小児科の医師偏在対策
・「小児医療圏」について、医師確保計画策定ガイドラインと同じ定義(小児医療の提供体制に係る圏域)を記載し、医療圏の表記を統一する。ただし、「小児救急医療圏」については第8次医療計画の指針策定の際に「小児医療圏」として一本化する
・「小児医療に関する協議会」という事項を追加し、協議会の設置、協議事項等について記載する(「小児科の医師確保計画策定に向けた意見」も協議会の協議事項とする)
・第8次医療計画に向けて、医師確保計画策定ガイドラインを踏まえつつ、各都道府県で▼小児医療に係る医療計画と小児科医師確保計画との整合性▼「小児救急患者に常時診療可能な体制が存在しない医療圏」をなくすための医療圏見直し等の施策▼医療機関における勤務環境の改善、医療機関までのアクセス支援等も視野に入れた「小児医療の提供体制を効率化するための再編統合を含む集約化・重点化」―を検討していく
▽#8000事業(子ども医療電話相談事業)について、各都道府県が適切な回線数の確保等を検討するに当たり、応答率等を把握し、その結果も参考とすることを指針で例示する
▽災害時小児周産期リエゾンについて、小児医療の指標例に、重点指標として「災害時小児周産期リエゾン任命者数」を加える
▽第8次医療計画に向けて、各医療機能を担う医療機関の医師配置や診療実績等を把握し、より効率的な人的・物的医療資源の配置等について研究・検討していく。その際、多職種によるチーム医療推進の観点から▼他診療科やサブスペシャリティ間の連携▼小児科領域における医師以外の医療従事者の活用等―についても検討していく
▽療養・療育支援が可能な体制について、小児医療と在宅医療それぞれの提供体制が整合的で成育過程を踏まえた整備が可能となるよう、小児医療の指標例に「小児の訪問診療を実施している診療所・病院数」等を追加する(活用可能で適切な指標例を第8次医療計画に向けて検討していく)
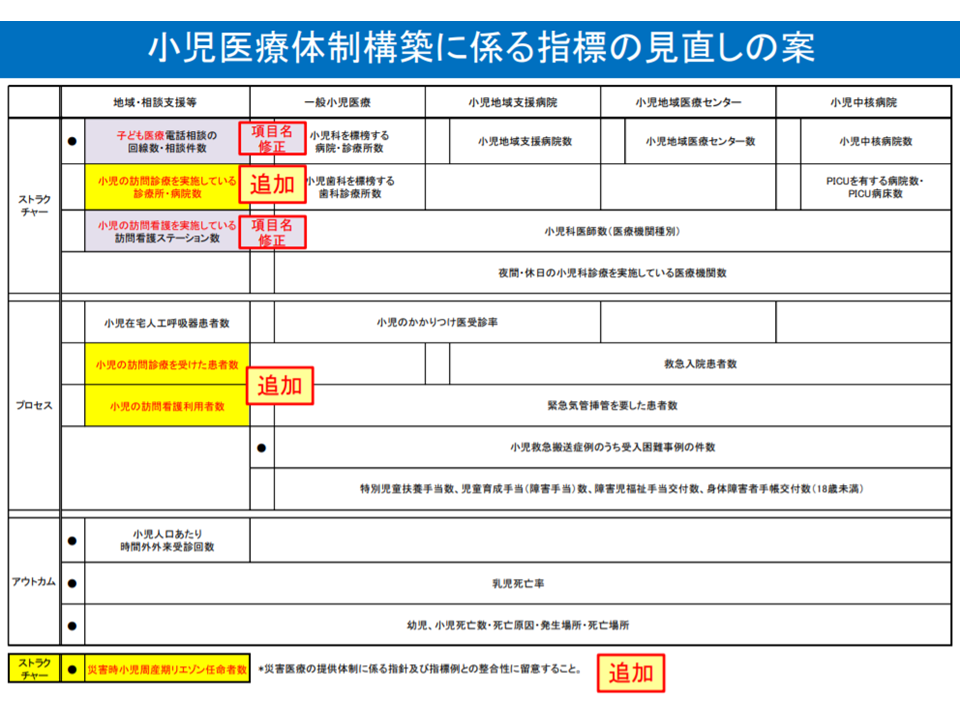
小児医療に関する計画の評価指標見直し(医療計画見直し検討会1 200115)
【在宅医療】
▽都道府県において取り組むべき事項を整理した通知(2019年1月29日付の「在宅医療の充実に向けた取組の進め方について」)を指針に反映させる
▽「在宅歯科医療の提供体制等に関する検討会」の議論整理を踏まえ、在宅歯科医療をより推進するための指標例を追加する
▽小児在宅医療提供体制について、小児医療に係る体制整備と整合的で成育過程を踏まえた整備が可能となるよう、現状把握に必要な指標例を追加する(医療的ケア児に必要な支援については第8次医療計画に向けて検討)
▽第8次医療計画に向けて、▼原則として設定する指標▼アウトカム指標▼多職種による在宅医療提供体制や災害対応を含めた今後の在宅医療のあり方▼医療・介護連携―について検討する
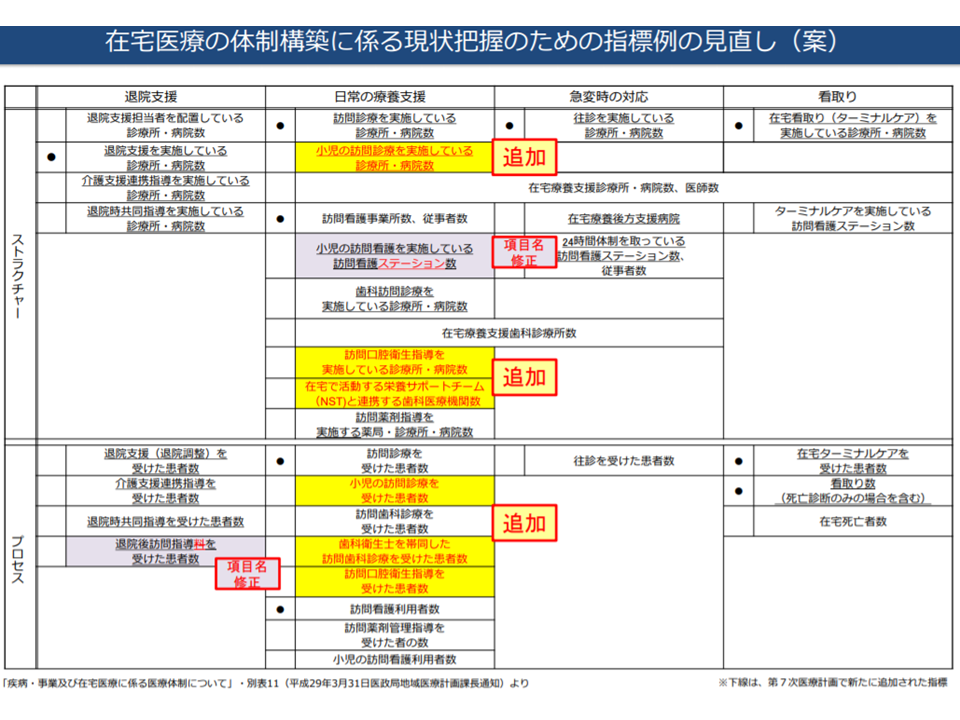
在宅医療に関する計画の評価指標見直し(医療計画見直し検討会2 200115)
【災害医療】
▽指針の見直しに関して、第7次医療計画策定後の災害医療の現状(熊本地震に係る初動対応検証等)を踏まえ、▼「保健医療調整本部」の明示▼「災害医療コーディネーター活動要領」「災害時小児周産期リエゾン活動要領」に関する記載の変更―を行う
▽指標の見直しに関して、「救急災害医療提供体制等の在り方に関する検討会」の議論等を踏まえ、▼基幹災害拠点病院のプロセス指標例に「県下の災害関係医療従事者を対象とした研修の実施回数」が含まれているが、災害時には自治体が中心となって対応を行うことから都道府県のプロセス指標例に「災害医療教育の実施回数」を盛り込む▼災害発生時には、保健所(都道府県が設置するもの、区・市が 設置するもの両方)が市町村や避難所等の医療を含む調整を行うため、都道府県レベルでの災害訓練の実施回数に「保健所、市町村等」を追加し、保健所等と連携を取ることを明確化する▼「災害医療コーディネーター」「災害時小児周産期リエゾン」認定者数を指標に盛り込む▼全災害拠点病院でBCP策定が完了したことから当該項目を指標から削除する―こととする
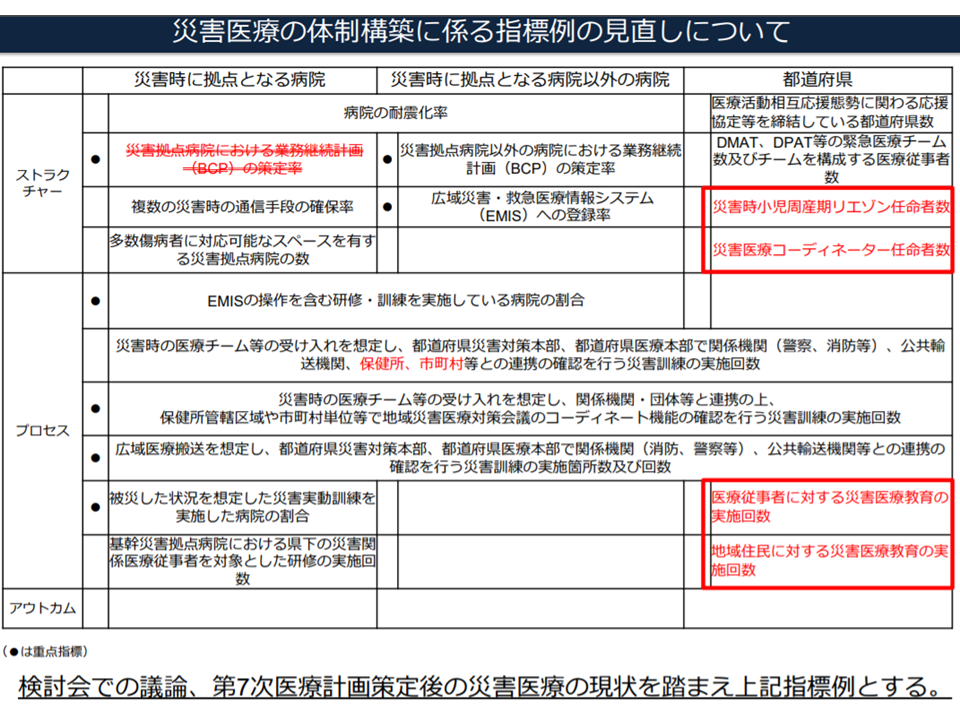
災害医療に関する計画の評価指標見直し(医療計画見直し検討会3 200115)
また2024-29年度を対象とする第8次医療計画に向けて、検討会では「災害医療について、災害医療拠点病院の指揮の下、実際の医療提供は一般病院が実施する。災害医療拠点病院と、それ以外の病院との役割分担等を議論していく必要がある」(加納繁照委員:日本医療法人協会会長)、「在宅医療の整備について、高齢者が急増する都市部(とくに東京都と大阪府)ではニーズに対応しきれなくなる可能性が極めて高い。早急に対応を考えていく必要がある」(今村知明委員:奈良県立医科大学教授)、「在宅医療の整備について、自宅への在宅医療と、介護施設等への在宅医療を分けて考えるべき時期に来ている」(山口育子委員:人ささえあい医療人権センターCOML理事長、尾形裕也委員:九州大学名誉教授、城守国斗委員:日本医師会常任理事)などさまざまな意見が出ています。今後の重要な検討テーマとなるでしょう。
なお、小児医療についても、周産期医療と同様に少子化を踏まえて「医療提供体制の集約化」が重要な視点となりますが、「周産期医療に比べて、より多様で幅広いニーズに応える必要がある」点などを踏まえ、どのように集約化を進めていくべきかについては「研究段階」にあると厚労省は考えています。
検討会では、11月28日の会合で▼周産期医療▼救急医療▼へき地医療▼精神疾患▼がん▼脳卒中▼心血管疾患▼糖尿病―について既に中間見直し方向を固めており、これらを整理した「意見」も取りまとめられました。
厚生労働省は今後、検討会意見を踏まえて、都道府県が第7次医療計画の中間見直しを行う際の拠り所となる「指針」を作成します(今年度内(2020年3月まで)に関係通知を発出)。各都道府県では、この指針をもとに2020年度中に第7次医療計画を見直し、2021年度から稼働させます。


【関連記事】
産科・新生児科医療の「集約化」、救急医療の「搬送受け入れ件数」での評価など進める―医療計画見直し検討会
地域医療構想の実現に向け、詳細なデータ提供・公表を継続せよ―医療計画見直し検討会
医療計画中間見直しに向け、2019年中に指標追加などの見直し方向を固める―医療計画見直し検討会
2020年度の「第7次医療計画中間見直し」に向け、5疾病5事業等の進捗状況を確認―医療計画見直し検討会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
424再検証病院の「急性期ベッド削減」に終わらせず、民間病院も踏まえた地域医療の再検証を―日病・相澤会長
「医療の質」を追求していけば、診療報酬のほうが病院を追いかけてくる―GHC15周年感謝祭(2)
厚労省の鈴木医務技監「医療機能の分化と資源集約を進め、働き方改革にも備えよ」―GHC15周年感謝祭(1)
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会



