高額な医薬品・医療機器など、より迅速かつ適切に費用対効果評価を行える仕組みを目指せ、評価人材の育成も急務―中医協
2023.7.14.(金)
高額な医薬品・医療機器などについては、価格(費用)が治療効果に見合っているのかを、既存治療法などと比較して判断するが、「より迅速かつ適切」に費用対効果評価を行える仕組みを目指す必要がある。あわせて評価を行う人材の育成も急務である—。
7月12に開催された中央社会保険医療協議会の費用対効果評価専門部会(以下、専門部会)で、こういった議論が行われました(同日開催の中医協総会における「在宅その1」論議の記事はこちら、薬価専門部会の記事はこちら)。
価格調整の範囲を「有用性加算」だけでなく、より広く検討してはどうか
我が国の公的医療保険制度では、安全性・有効性の確認された医療技術は「すべて保険適用する」ことが原則です。しかし、医療技術の高度化(例えば脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)といった超高額薬剤の保険適用など)が進み、医療保険財政が厳しくなる中では、新規の医療技術を保険適用する際などに「経済面を考慮する」ことが不可欠となってきています。
そこで、中医協では2012年度から「費用対効果評価」の導入に向けた検討を進め、試行錯誤を経て2019年4月から制度化(本格運用)されました。
費用対効果評価の仕組みは非常に複雑ですが、「高額である」「医療保険財政に大きな影響を及ぼす」などの要件を満たした新薬・新医療機器について、「類似の医薬品・医療技術等(比較対象技術)に比べて、費用対効果が優れているのか、あるいは劣っているか」をデータに基づいて判断。「費用対効果が優れている」と判断されれば価格(薬価、材料価格)は据え置きとなり、「費用対効果が劣っている」と判断されれば価格の引き下げが行われます。また、「費用が少なくなる一方で、効果が優れている・あるいは同じである」という、いわば「きわめて費用対効果が優れている」製品については、価格の引き上げも行われます。従前の「安全性」「有効性」に加えて、新たに「経済性」の評価軸を設けるものです。
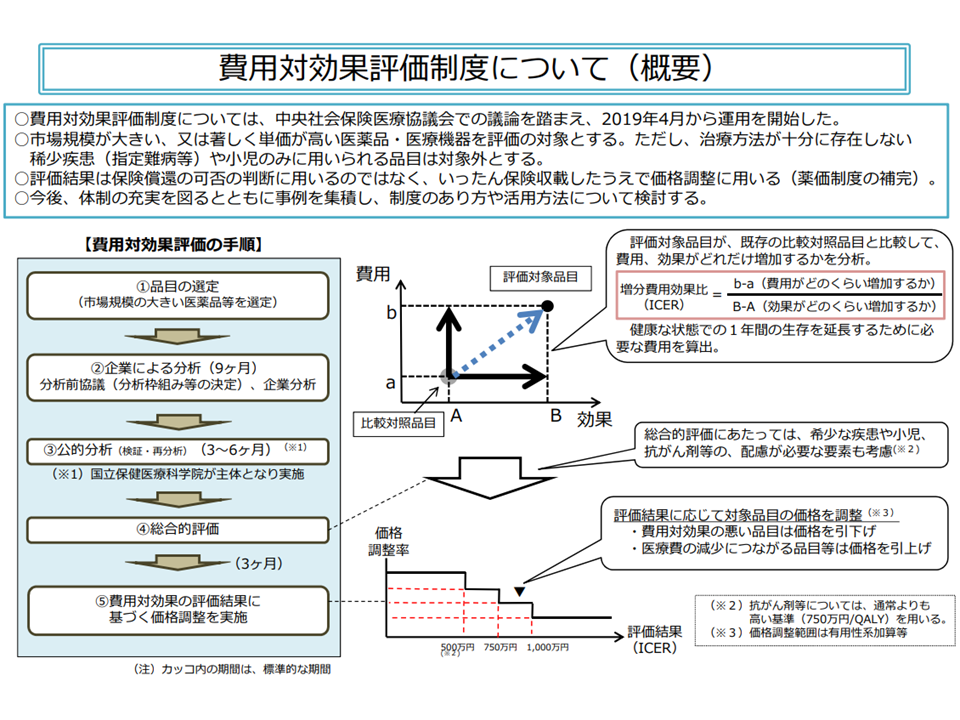
費用対効果評価制度の大枠(中医協・費用対効果評価専門部会2 210421)
本年(2023年)4月1日時点で「25品目」について評価が行われ(薬価等に反映される)、同じく「17品目」が評価中となっています。
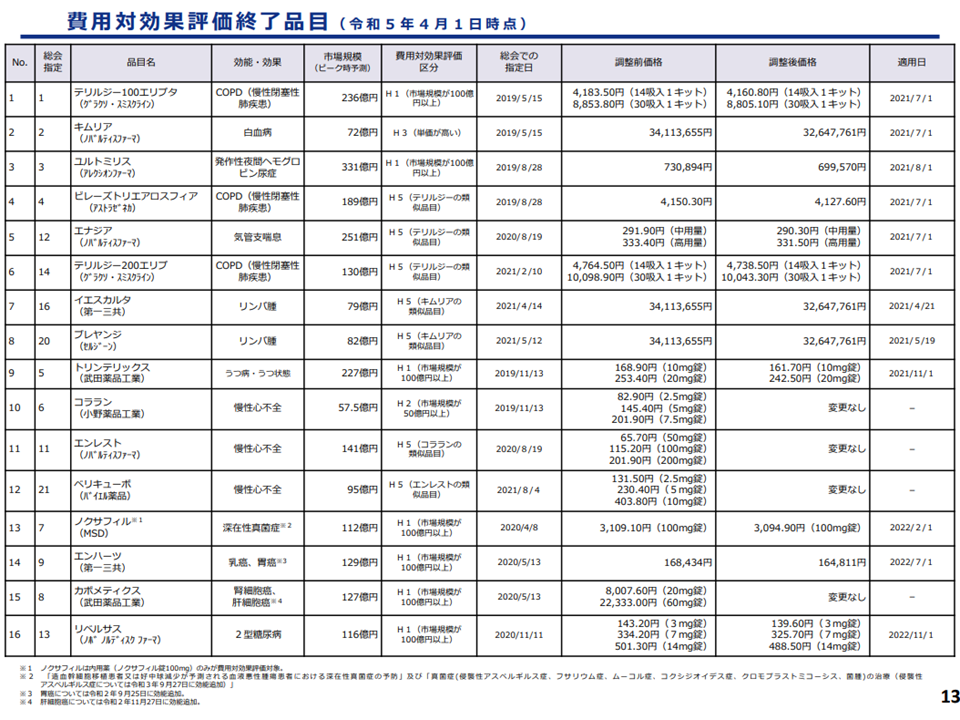
費用対効果評価が終了した品目1(230401)(中医協・費用対効果評価専門部会1 230426)
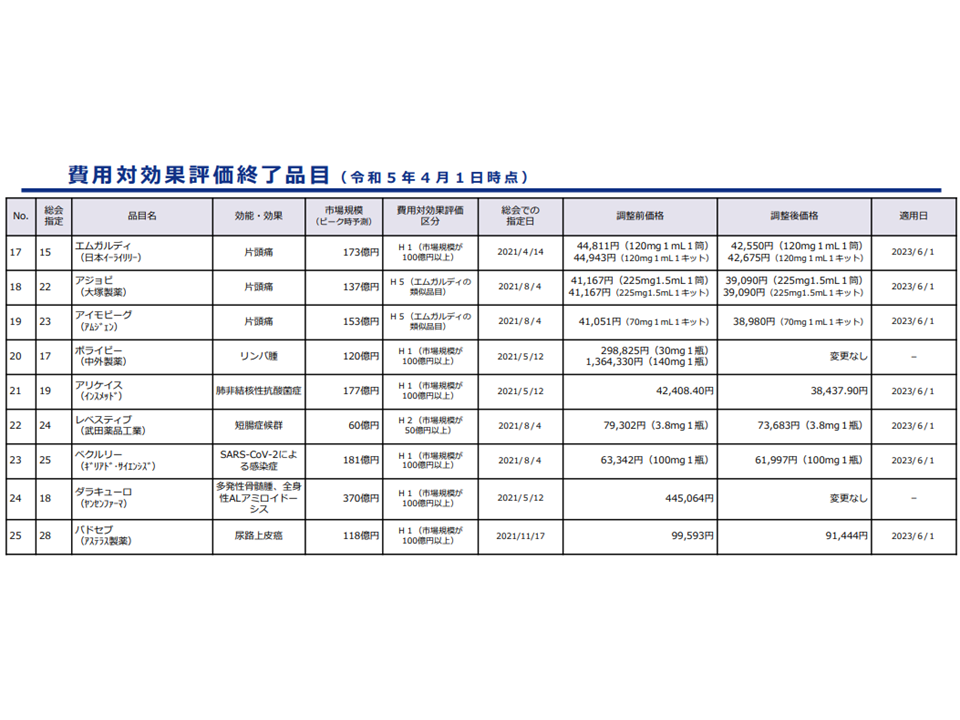
費用対効果評価が終了した品目2(230401)(中医協・費用対効果評価専門部会2 230426)
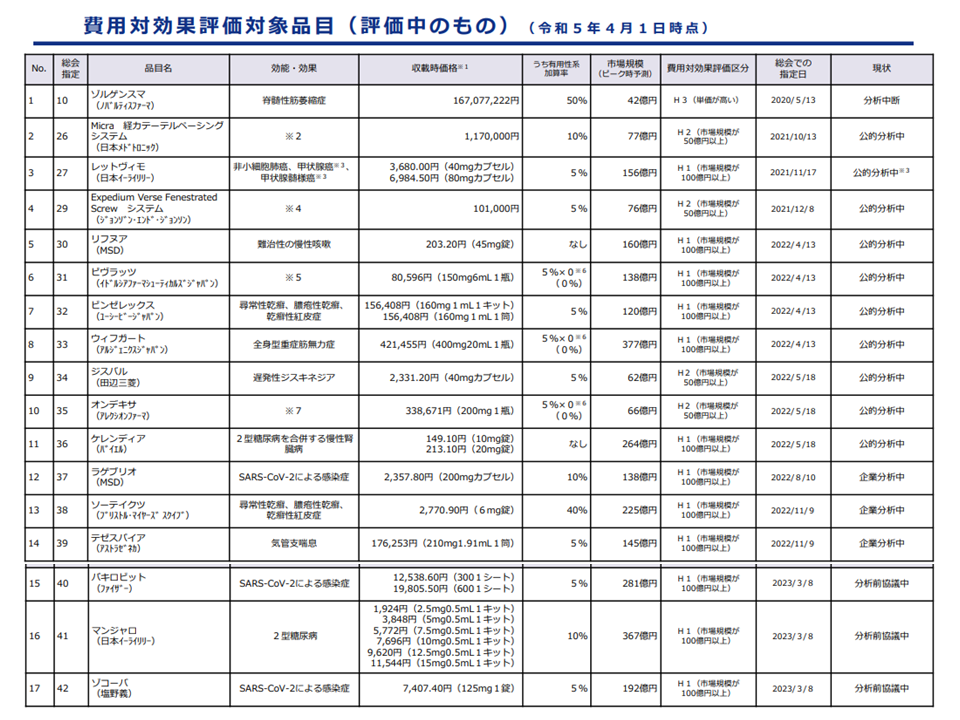
費用対効果評価中の品目(230401)(中医協・費用対効果評価専門部会3 230426)
このように医療保険制度において重要な位置を占めるに至っている費用対効果評価制度についても、診療報酬改定とセットで「制度の改善」がなされます。7月12日の専門部会には費用対効果評価専門組織から意見が示され、これに基づいた議論が行われました。
費用対効果評価専門組織は、中医協の下部組織で、現行の費用対効果評価制度に沿って「個別品目の費用対効果評価」を行います。このため、実際の評価を行う中で「現行制度にはこうした問題がある。こうした問題に突き当たったが、現行制度にはルールがない」などの知見が蓄積され、制度改正(診療報酬改定)の折に中医協に意見具申がなされるのです(薬価制度、医療材料制度でも同様の意見具申が各専門組織から行われる)。
専門組織からは、次のような見直し意見が提示されました。
【分析方法】
(1)比較対照技術の選定方法改善
(現行制度の課題)
▽「臨床的に幅広く使用され、評価対象技術によって代替されると想定されるもののうち、治療効果がより高いもの」を比較対象技術として1つ選定するが、▼幅広く使用されている▼代替されると想定される▼治療効果がより高い—という点が一致せず、「1つに選定する」ことが困難な事例があるため、
▽「比較対照技術の費用対効果が著しく悪い場合」(この場合、費用対効果評価結果は「費用対効果が良好である」との結果が出やすくなるが、積極的な治療を行わずに症状緩和のみを行う治療(Best supportive care等)に比べると「費用対効果が悪い」というちぐはぐな状況が生まれることがある)には「結果を単純に解釈する」ことは適切ではない(前述の「費用対効果が良好である」との結果をうのみにできない)
▽「分析対象集団の一部で効果等データが不足し、分析できない場合」に、「分析対象から除外」するのか、「効果等なし」と判断するのか不明確である
↓
(対応案)
▽比較対照技術のあり方について検討し、例えば「積極的な治療を行わずに症状緩和のみを行う治療」(Best supportive care 等)も含め、最も妥当性のある評価結果を採用できる方策を検討する(Best supportive careも選択肢の1つに加える、などのイメージ)
▽分析不能となった要因(単なるデータ不足なのか、希少疾患によるデータ不足なのか、など)も踏まえて取り扱いを明確化する
(2)費用対効果の品目指定
(現行制度の課題)
▽保険適用時には指定基準(高額、医療保険財政への大きな影響など)を満たさなかが、市場拡大等により基準に該当する可能性がある」場合も、費用対効果評価の対象とする必要がある(一度評価が終了したが「市場拡大や新たな科学的な知見等により、改めて基準に該当する可能性がある場合」には、対象品目として指定する)
↓
(対応案)
▽対象品目の具体的な選定手順を明確化する
▽今後の検証対象の増加に対応できるよう、運営体制について検討する
(3)分析プロセス
(現行制度の課題)
▽2022年度の前回改定で分析プロセスの見直しを行ったが、この見直しにより費用対効果評価の対象となったのは14品目、評価終了は1品目である
↓
(対応案)
▽2022年度制度見直しの影響を引き続き検証し運用上で「明確にすべき」事項があった場合には、個別の事例ごとに対応を検討する
(4)その他
▽費用対効果評価に基づく評価は「全体の費用を比較」して行うが、価格調整は「有用性加算等の範囲で実施」し、両者に齟齬がある。今後、諸外国の事例も参考にしながら「価格調整の対象範囲のあり方」を検討する
▽介護費用の取り扱い(介護費用が減殺される場合に、それを効果に含めるか)については、引き続き研究を行う(国内外ともに事例・データが少ない)
▽費用対効果評価の結果が「診療ガイドライン等」作成の参考となるよう、関係学会や関係機関に対して情報提供を行い、反映できるようにしていく
▽医療機器について、特性に応じた評価のあり方の検討を進める

現行の費用対効果評価制度では、価格調整は有用性加算を対象に行われている(中医協・費用対効果評価専門部会 230712)
【分析体制】
(現行制度の課題)
▽立命館大学・慶應義塾大学(28名)が公的分析班として分析を担当しているが、今後も対象品目の増加が予想され、公的分析に係る体制の充実が課題となっている
↓
(対応案)
▽現在、国立保健医療科学院において、報告書とし てホームページに公開されている分析結果を論文形式で公的刊行物等に掲載することを 検討しており、こうした取り組みを進めていく(「公的分析の結果を研究実績として扱って欲しい」との希望が多い)
▽厚生労働省は、関係学会等への周知、人材育成、分析体制への支援を行い、公的分析班に携わる人材の確保・組織の充実に引き続き努めていく
専門部会では、こうした現場からの声に反対する声は出ていません。今後、上記の意見もベースに「費用対効果評価の制度改革」案を練っていくことになります。
今後の議論に向けて、中医協委員からは「費用対効果評価制度について『学問的な精緻化』ではなく、『迅速かつ適切に高額等医薬品などの価格を適正な水準に設定しなおす』ことを主眼とすべきである。価格調整範囲についても、制度本来の趣旨に沿った拡大を検討していくべき」(診療側の長島公之委員:日本医師会常任理事)、「将来的には『保険適用の可否判断』にも費用対効果評価結果を活用することを考えるべきである。対象品目の拡大を進め、併せて分析体制も充実していく必要がある。価格調整の範囲も拡大を検討していくべきである。あわせて薬剤選択のガイドライン(診療ガイドラインやフォーミュラリなど)への費用対効果評価結果反映にも力を入れるべき」(支払側の松本真人委員:健康保険組合連合会理事)などの意見が出ています。
また、支払側の安藤伸樹委員(全国健康保険協会理事長)は「製薬メーカーサイドから『費用対効果評価制度が企業活動の予見可能性を阻害している』との指摘がある点も勘案して検討していくべき」と述べましたが、長島委員は「費用対効果評価制度では、対象基準なども明確化されており、予見可能性は十分に担保されている」と強く反論しています(もちろん、評価結果を事前に予測することまではできない)。
今後、製薬メーカー、医療機器メーカーなどの意見も踏まえて、「費用対効果評価の制度改革」案を検討していきます。
なお、同日に開催された中医協総会では、次の2医療機器製品について費用対効果評価結果を踏まえて価格改定(価格引き下げ)を行うことを了承しています(いずれも「費用対効果がそれほど良くはない」と判断された)。医療機関の在庫等を踏まえ「本年(2023年)11月1日から改定価格が適用」されます。
▽胸椎、腰椎、仙椎における変性疾患(すべり症、脊柱管狭窄症等)、外傷、腫瘍等による不安定性を有する患者、または脊柱変形(脊椎側弯症等)を有する患者に対し「脊椎の一時的な固定、支持、アライメント補正」を目的に使用する【Expedium Verse Fenestrated Screw システム】:(現行)10万000円 → (改定後)9万7900円
▽カテーテルを用いて経皮的に右心室内に留置される電極一体型の植込み型心臓ペースメーカ(撮像可能条件に適合する場合にのみ限定的にMRI検査が可能となる機器)である【Micra 経カテーテルペーシングシステム (Micra AV)】:(現行)117万円 → (改定後)107万円
【関連記事】
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
新薬創出等加算の企業要件には「相当の合理性」あり、ドラッグ・ラグ/ロスで日本国民が被る不利益をまず明確化せよ―中医協・薬価専門部会
在宅医療ニーズの急増に備え「在宅医療の質・量双方の充実」が継続課題!訪問看護師の心身負担増への対応も重要課題—中医協総会
入院医療における「身体拘束の縮小・廃止」のためには「病院長の意識・決断」が非常に重要―入院・外来医療分科会(3)
地域包括ケア病棟、誤嚥性肺炎等の直接入棟患者に「早期から適切なリハビリ」実施すべき―入院・外来医療分科会(2)
総合入院体制加算から急性期充実体制へのシフトで地域医療への影響は?加算取得病院の地域差をどう考えるか―入院・外来医療分科会(1)
「特許期間中の薬価を維持する」仕組み導入などで、日本の医薬品市場の魅力向上を図るべき―中医協・薬価専門部会
乳がん再発リスクなどを検出するプログラム医療機器、メーカーの体制など整い2023年9月から保険適用―中医協総会(2)
高齢患者の急性期入院、入院後のトリアージにより、下り搬送も含めた「適切な病棟での対応」を促進してはどうか—中医協総会(1)
2024年度の薬価・材料価格制度改革論議始まる、医薬品に関する有識者検討会報告書は「あくまで参考診療」—中医協総会(3)
マイナンバーカードの保険証利用が進むほどメリットを実感する者が増えていくため、利用体制整備が最重要—中医協総会(2)
かかりつけ医機能は「地域の医療機関が連携して果たす」べきもの、診療報酬による評価でもこの点を踏まえよ—中医協総会(1)
2024年度の診療報酬・介護報酬・障害福祉等サービス報酬の同時改定で「医療・介護・障害者福祉の連携強化」目指せ—中医協総会(2)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
患者・一般国民の多くはオンライン診療よりも対面診療を希望、かかりつけ医機能評価する診療報酬の取得は低調―入院・外来医療分科会(5)
医師働き方改革のポイントは「薬剤師へのタスク・シフト」、薬剤師確保に向けた診療報酬でのサポートを―入院・外来医療分科会(4)
地域包括ケア病棟で救急患者対応相当程度進む、回復期リハビリ病棟で重症患者受け入れなど進む―入院・外来医療分科会(3)
スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会
2022年度改定での「在宅医療の裾野を広げるための加算」や「リフィル処方箋」など、まだ十分に活用されていない—中医協(1)





