大腸がんの罹患数・死亡数低下に向け、まず住民検診、職域検診、人間ドック等に分かれている「がん検診データ」を集約し実態把握を—国がん
2025.3.28.(金)
我が国は、先進諸国の中で「大腸がんによる死亡者数が最も多い国」となっている。こうした状況を改善するために、まず住民検診、職域検診、人間ドックなどに分かれている「がん検診データ」を集約・解析し、▼厳密に精度管理が行われた体制での大腸がん検診の実施▼検診受診率・精密検査受診率の向上—を実現しなければならない—。
国立がん研究センターが3月27日に大腸がん対策を推進するための「大腸がんファクトシート」を公開し、こうした考えを明らかにしました(国がんのサイトはこちら(プレスリリース)とこちら(大腸がんファクトシート)とこちら(大腸がんファクトシートプロジェクト))。
大腸がん内視鏡検査のがん検診としての実施、現在、有効性検証研究が走っている
我が国では、大腸がんの罹患者・死亡者が年々増加しており、2023年の「人口動態統計月報年計(概数)」を見ると、男女ともに「もっとも死者数の多いがん種」になっています(関連記事はこちら)。
こうした罹患者・死亡者の原因の1つとして「1992年より実施されている便潜血検査(対策型検診)が、同様の検診を行っている他国と比較して十分な効果を発揮していない」ことを国がんは指摘します。
がん検診については「国内で統一され、一元管理される」ことが理想ですが、我が国では▼様々な検診(住民検診、職域検診、人間ドックなど)がバラバラに実施されている▼自治体の実施する住民検診「以外」は法的根拠がなく(エビデンスに基づかない検診も行われている)、データも公表がされていない—ことなどにより、「検診の全体像」が把握できていません。この課題は、厚生労働省のがん検診の在り方に関する検討会でも、繰り返し指摘されています。さらに検診受診率も十分ではなく、2023年度の地域保健・健康増進事業報告では、大腸がん検診(自治体による住民検診)の受診率は全体で6.8%にとどまり、10%未満の自治体が56.7%を占めていることなどが明らかにされています。
国がんではこうした状況を改善するために、大腸がんに関する知見と今後の方策をまとめた「大腸がんファクトシート」を作成。とくに「大腸がん検診の問題点」を議論し、今後取り組むべき課題を明らかにしており、今後の「大腸がん検診の改善」に活かされることが期待されます。
「大腸がんファクトシート」は、次の6章で構成されています。
(1)大腸がんの病態(大腸の解剖、大腸がんの病態(定義・症状・肉眼型・病理)、発がんメカニズム、病期分類と予後)
(2)日本の大腸がん罹患・死亡の動向(現状、推移、諸外国との比較、将来推計)
(3)大腸がんのリスク(生活習慣に関連する要因、その他の要因)
(4)大腸がん検診(検診の有効性評価、検診プログラムと精度管理、職域における大腸がん検診の現状と課題)
(5)大腸がんの治療(治療戦略の概要、内視鏡治療とサーベイランス、外科治療とサーベイランス、薬物療法/放射線療法)
(6)今後の方策
このうち(2)日本の大腸がん罹患・死亡の動向の「諸外国との比較」では、▼我が国は、1980年代には米国等と比べて死亡率は低かったが、その後上昇し、1990年度には諸外国と同水準となった▼その後、男女ともに死亡率は減少しているが、諸外国よりも減少ペースが鈍く、結果、直近では先進諸国の中で「大腸がんによる死亡率が最も高い国」となった—ことなどが紹介されています。
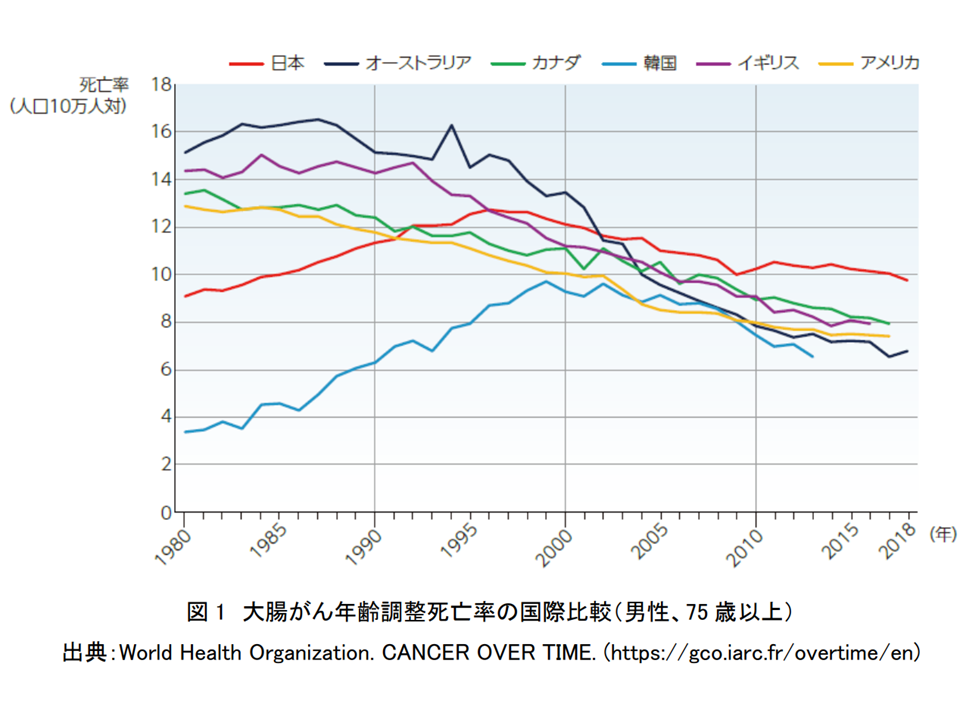
大腸がん年齢調整死亡率の国際比較(75歳以上、男性)(大腸がんファクトシート1 250327)
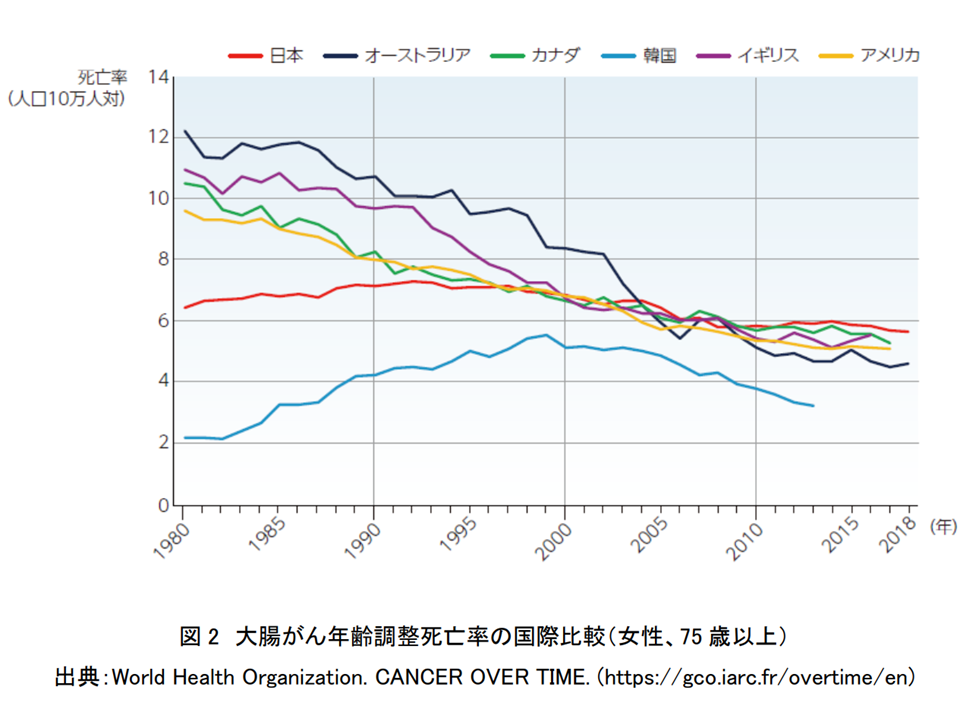
大腸がん年齢調整死亡率の国際比較(75歳以上、女性)(大腸がんファクトシート2 250327)
また(3)大腸がんのリスクでは、日本人では▼「喫煙」「飲酒」が「確実」な大腸がんのリスク因子である▼「肥満」「高身長」が「ほぼ確実」な大腸がんのリスク因子である—こととともに、「身体活動によって大腸がんのリスクを下げられる可能性がある」ことを明らかにしました。ほかにも、「加工肉、赤身肉の摂取は大腸がんの発症を高めるリスクとなりうる」、「コーヒー、食物繊維、カルシウム、魚由来の不飽和脂肪酸の摂取は大腸がんの発症を下げる可能性がある」ことも示しています。

大腸がんのリスク因子(大腸がんファクトシート3 250327)
他方、(4)の大腸がん検診では、「有効性評価に基づく大腸がん検診ガイドライン2024年度版において、▼「便潜血検査免疫法」がグレードA(利益:あり、不利益:中等度以下)として対策型、任意型の両方の検診で推奨されている▼「全大腸内視鏡検査」は現時点ではグレードC(利益:あるが、証拠の信頼性は低い、不利益:あり)として対策型検診では推奨されず、任意型検診として十分な情報共有のもと個人の判断に委ねて行う—とされていることを明確化しています。後者の「全大腸内視鏡検査」を検診として行った場合の有効性については、現在複数の大規模試験が進んでおり、その結果に注目が集まります。
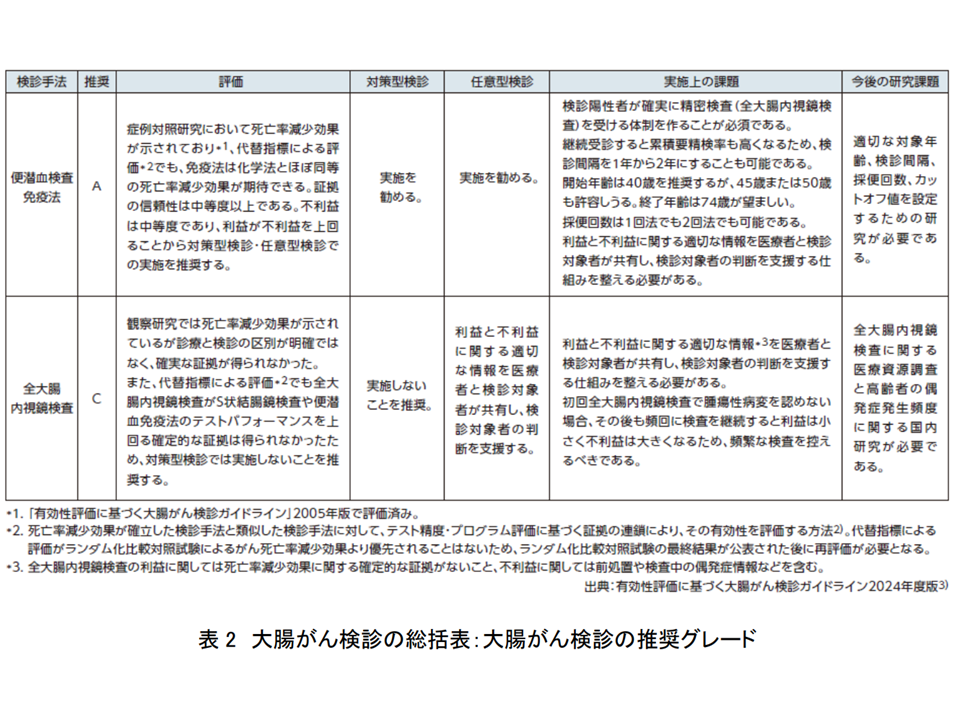
大腸がん検診の推奨グレード(大腸がんファクトシート4 250327)
さらに(6)の今後の方策では、次のような提言がなされています。
▽大腸がんの1次予防
→日本人は、体質や生活習慣が海外諸国と異なる
→「日本独自の研究」の一層の発展により「日本人に最適な大腸がんの予防法」を確立する必要がある
▽大腸がんの2次予防(検診、関連記事はこちら)
→受診率・精検受診率の向上
→「実施主体に左右されない、全国統一プログラムによる検診」の実施
→有効性の証明された受診勧奨の強化
→便潜血検査の精度管理(検査キットの統一、カットオフ値の標準化)
→がん検診の意義に関する国民、検診従事者、医療者それぞれへの情報提供
→職域検診に対する精度管理の導入とそのための法整備
▽大腸内視鏡検診導入における課題の解決
→現在進行中の大規模試験による有効性の証明
→大腸内視鏡検査の処理能力の把握
→検診対象者の条件設定
→偶発症の頻度調査
→診療と検診の明確な棲み分け
→PHR(Personal Health Record)を活用した検査歴、検診受診歴の把握
国がんでは、「大腸がんの罹患数・死亡数を減らすには、▼厳密に精度管理が行われた体制での大腸がん検診の実施▼検診受診率・精密検査受診率の向上—が必要であると指摘し、まず「住民検診、職域検診、人間ドックなどに分かれているデータを集約し、全国レベルで現状を把握する方法を確立する」ことが重要であると強調します。厚生労働省のがん検診の在り方に関する検討会でも、たびたび指摘されている論点であり、今後の研究・検討に期待が集まります。
また、注目される「大腸内視鏡検査」については、「がん検診としての有効性」検証が進んでいますが、「有効である→がん検診として実施する」ことになった場合に備えて、▼対象者▼処理能力▼精度管理▼安全性▼検査歴—などの検討も今から進めておくことが必要と提案しています。
【関連記事】
「がん検診への新規検査項目」プロセスを明確化、職域がん検診の精度向上などにむけ法整備を検討すべき—がん検診あり方検討会
子宮頸がん検診、長期の追跡管理が可能な市町村では2024年4月から「5年の1度のHPV検査単独法」への切り替え可能—がん検診あり方検討会
子宮頸がん検診、「2年毎の細胞診単独法」のほか、体制整った市町村では「5年毎のHPV検査単独法」も可能に—がん検診あり方検討会
がん検診が「適切に実施されているか」を担保するための基準(プロセス指標)を科学的視点に立って改訂—がん検診あり方検討会(4)
市町村による子宮頸がん・乳がん検診の受診率向上に向け、SNS活用・学校や民間事業者との連携等進めよ—がん検診あり方検討会(3)
職域で行われるがん検診、「子宮頸がん・乳がんがオプション」設定で受診のハードルに!早急な改善を!—がん検診あり方検討会(2)
コロナ禍でも「がん検診」実施状況は回復してきているが、「がん登録」「がん手術」等で実施状況の回復に遅れ―がん検診あり方検討会(1)
コロナ禍のがん検診は「住民検診」で落ち込み大、精検含め受診状況の迅速な把握を―がん検診あり方検討会(1)
コロナ感染症で「がん検診の受診控え」→「大腸がん・胃がん手術症例の減少」が顕著―がん対策推進協議会(1)
希少がん「皮膚血管肉腫」に対する「キイトルーダ点滴静注・レンビマカプセル併用療法」の医師主導治験を開始—国がん
超希少がん「胞巣状軟部肉腫」に対する免疫チェックポイント阻害薬「アテゾリズマブ」(テセントリク)の有効性・安全性を確認—国がん
切除できない局所進行食道がん、「放射線治療+抗がん剤治療+免疫チェックポイント阻害剤投与」で治療成績向上—国がん
多くのがんで「診断後1年以上生存した場合の5年生存率」は診断時よりも改善、初のサバイバー5年生存率を集計―国がん
がん細胞の「異常なミトコンドリア」が周辺の免疫細胞に移行し、免疫細胞の働きを阻害して生き残りをはかっている—国がん他
非喫煙者に多く発生する「EGFR変異陽性の肺がん」は、「遺伝子の個人差の積み重ね」が危険因子となる—国がん他
大腸がん検診ガイドライン2024年度版、引き続き【便潜血検査免疫法】を対策型検診(住民健診)として実施することを推奨—国がん
HER2陽性の「胆道がん」に対する「トラスツズマブ デルクステカン」(エンハーツ点滴静注用)の有効性を確認—国がん
「便表面の便潜血を画像化」する技術を開発、将来「トイレ内で便潜血を判定→早期の大腸がん発見」できると期待—国がん他
乳がんサブタイプ別(まずはトリプルネガティブ)に、複数の新規治療を同時に評価し新薬開発を迅速化する試験開始—国がん他
日本人でのゲノム解析から創製された新薬「タスルグラチニブ」、難治性の「胆道がん」治療薬として薬事承認を得る—国がん他
高精細リン酸化シグナル解析で「胃がんの治療標的同定」「治療経過に伴う胃がんの悪性化実態把握」が可能に—国がん他
高齢の大腸がん患者、3剤併用療法(FU+OX+BEV)でなく「2剤併用療法(FU+BEV)」を推奨—国がん他
早期肺腺がんの術後再発を予測するバイオマーカーを同定、切除した微量の検体をもとに迅速に検出可能—国がん他
食道がん・胃がん患者へ「免疫チェックポイント阻害剤投与」と「腸内細菌叢移植」とを併用する臨床試験を実施—国がん他
唾液腺がんへの新たな「抗アンドロゲン療法」の有効性を検証、奏効例と治療抵抗性例との鑑別に期待—国がん他
リキッドバイオプシーでも、さまざまな種類のがんで「T-DXd」効果が期待できる患者を抽出できる可能性—国がん・愛知がん
酵素「PSAT1」が「がんの悪性化に関わるEV」の分泌を抑制、新たながん治療戦略に期待—国がん・東京医大
薬物療法後にRAS遺伝子変異が野生型に変化した大腸がん、新たな治療選択肢の可能性を発見―国がん・がん研
個々の患者のバイオマーカーに適合する標的治療(がん個別化治療)により、患者の生存期間延長などの効果が得られる―国がん
切除可能な食道がん、現在の「術前CF療法」よりも、生存期間延長が期待できる「術前DCF療法」が新たな標準治療へ―国がん・JCOG
テロメラーゼ逆転写酵素(hTERT)が「がん細胞に有害なゲノム異常を排除」してがん細胞が増殖、この機能を阻害すると「がん細胞が死滅」―国がん
「トラスツズマブ デルクステカン」(エンハーツ点滴静注用)の奏効が期待できる胃がん患者を特定できる可能性―国がん
腎臓がんの多くを占める「淡明細胞型腎細胞がん」で日本人症例に特有の遺伝子変異を発見、治療法・予防法開発につながると期待―国がん
「予後不良なタイプの白血病」発症メカニズムの一端が明らかに、今後の分子標的薬開発につながると期待―国がん
肺がんにおいて、PD-L1タンパク質の「腫瘍内不均一性」が高い場合、術後の再発やがんによる死亡が多い―国がん
受動喫煙は「能動喫煙と異なる変異」を誘発、「受動喫煙の回避の重要性」を再認識―国がん
シングルポートのダビンチSPの活用で、「より侵襲が少なく整容性を向上させたロボット手術」実施を推進―国がん
「感染」「能動喫煙」によるがんの医療費・経済的損失が大きく、HPVワクチン接種勧奨、ピロリ除菌、たばこ対策強化など進めよ―国がん
ステージIで早期発見・治療すれば、乳・前立腺がんで9割、胃・大腸がんで8割、膵臓がんでも4人1人が10年以上生存―国がん
2021年、がん新規登録数はコロナ禍前水準に戻りつつある!ただし胃がんは回復せず背景分析が待たれる―国がん
胆道がんの手術後標準治療は「S―1補助化学療法」とすべき、有害事象少なく、3年生存率も高い―国がん・JCOG
血液検体を用いた遺伝子検査(リキッドバイオプシー)、大腸がんの「再発リスク」「抗がん剤治療の要否」評価に有用―国がん・九大
千葉県の国がん東病院が、山形県鶴岡市の荘内病院における腹腔鏡下S状結腸切除術をオンラインでリアルタイム支援―国がん
抗がん剤治療における薬剤耐性の克服には「原因となる融合遺伝子を検出し、効果的な薬剤使用を保険適用する」ことが必要—国がん
2cm以上でも転移リスクの少ない早期大腸がんでは、「内視鏡的粘膜下層剥離術」(ESD)を治療の第1選択に—国がん
開発中の「血液がん用の遺伝子パネル検査」、診断や予後の予測でとくに有用性が高い—国がん
BRCA1/2遺伝子変異、乳・卵巣・膵・前立腺がん以外に、胆道・食道・胃がん発症リスク上昇に関連―国がん等
乳がんの生存率、ステージゼロは5年・10年とも100%だがステージIVは38.7%・19.4%に低下、早期発見が重要―国がん
全がんで見ると、10生存率は59.4%、5年生存率は67.3%、3年生存率は73.6%―国がん
2020年のコロナ受診控えで「がん発見」が大幅減、胃がんでは男性11.3%、女性12.5%も減少―国がん
「オンライン手術支援」の医学的有用性確認、外科医偏在問題の解消に新たな糸口―国がん





