2040年を見据え、医療機関・介護事業所等の統合・再編等を検討―厚労省
2018.10.25.(木)
2040年にかけて医療・介護サービスの従事者確保が困難になるため、生産性の向上が重要となってくる。ロボットやAI等の活用、タスク・シフティングの推進などとともに、医療機関・介護事業所等の「大規模化」や「協働化」に向けた検討を進めていく—。
厚生労働省は、10月22日に「2040年を展望した社会保障・働き方改革本部」(以下、改革本部)を設置し、このような施策の方針を提示しました。
健康寿命の延伸に向けて、無関心層(諦め層)へのアプローチを十分に
2025年には、いわゆる団塊の世代がすべて後期高齢者となるため、今後、医療・介護ニーズが急速に増加していきます。その後、2040年にかけて高齢者人口の増加は続くものの、その伸び率は鈍化しますが、生産年齢人口が急激に減少していくことが分かっています。
このため、「医療・介護等のサービス従事者の確保」が難しくなり、また公的医療保険・介護保険制度を初めとする社会保障の存立基盤が極めて脆くなっていきます。
こうした状況を睨み、厚労省は根本匠厚生労働大臣を本部長に据えた、改革本部を設置。(1)健康寿命延伸(疾病予防・介護予防に関する施策等)(2)医療・福祉サービス改革(ロボット、AI、ICTの実用化等)(3)高齢者雇用(高齢者の雇用就業機会の確保等)(4)地域共生(縦割りを超えた地域における包括的な支援体制の整備等)—という4つのタスクフォース(作業部隊)を設け、部局を横断する課題に対処する考えです。
まず(1)の健康寿命延伸では、とりわけ「健康無関心層」対策が重要かつ大きな課題であると指摘されます(若人と異なり、高齢者では「諦め層」という呼び方が適切との指摘あり)。健康に関心の高い人は、さまざまな「健康づくり」の場などに積極的に参加するものの、「無関心層」(諦め層)にはなかなか響かず、かつ「無関心層(諦め層)こそが、本当に健康づくり等が必要であるためです。厚労省は、次の3分野を中心に、個の無関心層(諦め層)へのアプローチを強化しつつ、地域間・保険者間の格差の解消を図っていく方針を示しています。

▼次世代を含めたすべての人の健やかな生活習慣形成等(乳幼児期・学童期の健康情報を一元的に確認できる仕組みの構築や、野菜摂取量増加に向けた取組等を横展開するなど)
▼疾病予防・重症化予防(保険者へのインセンティブ措置の強化、医療機関と保険者・民間事業者等が連携した医学的管理と運動・栄養等プログラムの一体的提供、個人の予防・健康づくりに関する行動変容につなげる取組の強化(ヘルスケアポイントなど)、がんの早期発見に向けた精度の高い検査方法等の研究・開発等、歯科疾患対策の強化など)
▼介護予防・フレイル対策、認知症予防(「身近な場所で高齢者が定期的に集い、身体を動かす場」などの大幅拡充、介護予防事業と高齢者保健事業(フレイル対策)との一体実施、介護報酬上のインセンティブ措置の強化など)(関連記事はこちらとこちらとこちら)
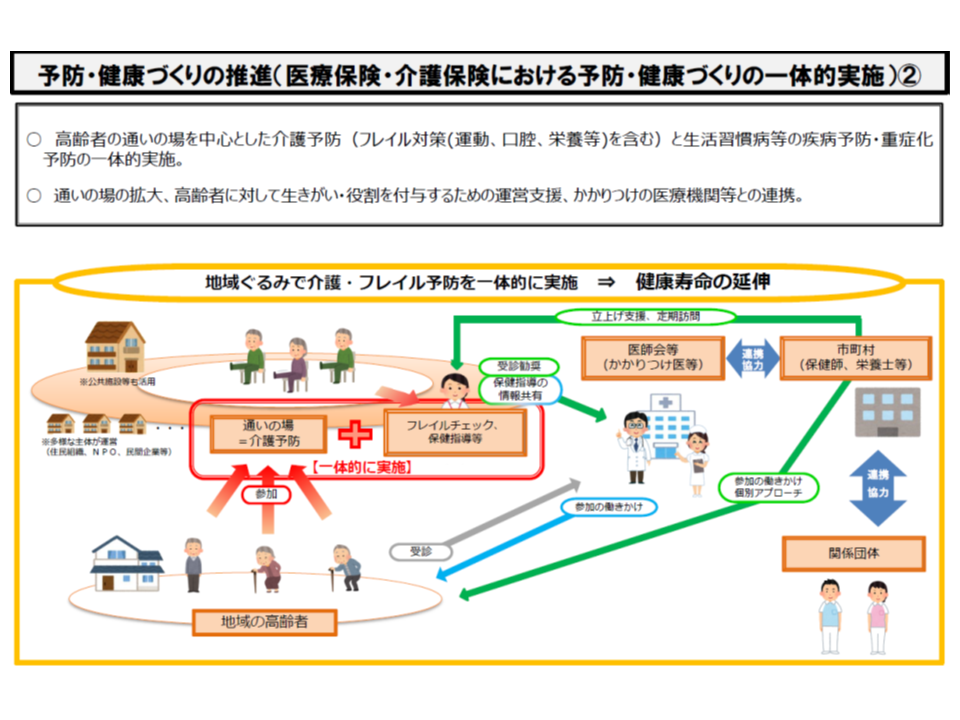
高齢者の保健事業と介護予防の一体的実施・推進イメージ
このうち介護報酬上のインセンティブ措置は、2018年度の介護報酬改定で新設された、通所介護・地域密着型通所介護における【ADL維持等加算】の効果等を踏まえた拡充などが予想されます(加算の引き上げや要件の見直し、他サービスへの拡充など)。介護報酬改定等を議論する社会保障審議会・介護給付費分科会では、委員から、「要介護度が下がると、介護報酬や区分支給限度基準額が下がってしまう」ため、事業者・施設側も利用者・家族側も、ともすれば「要介護度の改善に後ろ向きである」と厳しく指摘されています。そこで、要介護度が改善(低下)した場合に、いわばアウトカム評価としての加算を付与することで、こうした状況を改善できるのではないかと期待されており、その効果等に注目が集まります(関連記事はこちらとこちらとこちら)。

新設されたADL維持等加算の概要
また(2)の医療・福祉サービス改革プランは、▼ロボット、AI、ICT等の実用化推進、データヘルス改革▼タスク・シフティングを担う人材の育成、シニア人材の活用推進▼組織マネジメント改革▼経営の大規模化・協働化—の4改革を通じて、生産性向上を図り、医療・福祉サービスが確実に提供される現場を実現するものです。

人口動態統計に基づけば、若年世代人口は確実に減少していきます。その一方で、高齢者人口は増加を続けるため、「少ない医療・介護等従事者で、多くの高齢者等にサービスを提供する」状況が、厳しさを増していきます。このため、「ヒトでなくとも可能な業務はロボット等に任せる」「専門職種でなくとも可能な業務は、ボランティア等を含めた他職種に移管していく」などの方策は不可欠となっているのです。
さらに我が国の医療・介護提供体制の特徴の一つである「小規模事業者が、数多く設置されている(している)」状況についても、その在り方を検討していくことになります。多数の事業所の存在は、「アクセスの良さ」というメリットもありますが、その一方で、「質の低下」(「症例数」と「医療の質」が正の相関関係にあることが、米国メイヨ―クリニックとグローバルヘルスコンサルティング・ジャパンとの共同研究で明らかになっている)、「スタッフの過重負担」などの大きなデメリットもあります。さらに、事業者の乱立は「安定経営」という面でも悪影響があります(関連記事はこちらとこちら)。
今後、医師の働き方改革も見据えて、厚労省が、医療機関や介護施設等の「大規模化(統合など)」「協働化」などを推進していく方向が見えてきたことは、極めて注目度が高いと言えます(関連記事はこちらとこちらとこちら)。


【関連記事】
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
医師の働き方改革、「将来の医師の資質」なども勘案した議論を―社保審・医療部会(1)
高齢者の保健事業と介護予防の一体化、「無関心層」へのアプローチが重要課題―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化に向け、法制度・実務面の議論スタート―保健事業・介護予防一体的実施有識者会議
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
今後3年で社会保障改革が必要、元気高齢者活用やAIケアプラン等に取り組め―経済財政諮問会議
骨太方針2018を閣議決定、公的・公立病院の再編統合、病床のダウンサイジング進めよ
今後3年で社会保障改革が必要、元気高齢者活用やAIケアプラン等に取り組め―経済財政諮問会議
通所介護におけるアウトカム評価【ADL維持等加算】の詳細を通知―厚労省
【18年度介護報酬改定答申・速報1】長時間の通所リハなど、基本報酬引き下げ―介護給付費分科会
要介護度の改善に向けて、「状態改善」に資するサービスの評価を新設―第153回介護給付費分科会(2)
地域医療構想を先取る!病院再編を行う上での考え方~統合・連携の先駆者から学ぶ~
「合併後に自分の居場所がなくてもよい」キーマンがそう思えるか否かが合併の鍵-日本海総合病院





