療養病棟で医療区分3と評価される「中心静脈栄養」、必要性の確認・記録を求める―中医協総会(1)
2019.11.22.(金)
療養病棟入院基本料において医療区分3に該当する「中心静脈栄養の実施」について、長期間の実施は感染リスクが高まるなど医療安全上の問題があることから、例えば「毎月末にその必要性を確認し、結果を診療録等に記載する」ことなどを求めてはどうか―。
また排尿自立指導料を届け出ている病院では「膀胱留置カテーテルからの離脱」という効果が出ているが、取得に当たってのハードルを感じる病院も少なくないことから、施設基準・算定要件などの緩和を検討してはどうか―。
さらに小規模病院の療養病棟についても、一定の経過措置等を置いた上で、「データ提出の義務付け」を行ってはどうか―。
11月22日に開催された中央社会保険医療協議会・総会で、こういった点が議論されました。
なお、療養病棟入院基本料の経過措置2(看護配置30対1など、療養病棟入院基本料2の報酬から20%減算される)については、届け出病院が4施設に過ぎないことから、これら病院の状況を確認したうえで「廃止」を検討します。

11月22日に開催された、「第435回 中央社会保険医療協議会 総会」
目次
長期間の中心静脈栄養は感染リスク高まる、必要性の確認や他の栄養法検討が重要
2020年度の次期診療報酬改定に向けて、11月22日の中医協総会では「入院医療その2」として▼療養病棟▼データ提出―を議題としました。本稿では「療養病棟」に関連する事項を見ていきましょう。
療養病棟入院基本料についても、他の入院基本料と同じく、「看護配置等に基づく基本部分」と「重症患者受け入れ状況に基づく実績評価部分」を組み合わせた報酬体系となっています。ただし、「重症患者」の評価指標は一般病棟と異なり「医療区分・ADL区分」が採用され、重症と考えられる医療区分2・3の患者割合が▼療養病棟入院基本料1では80%以上▼療養病棟入院基本料2では50%以上―に設定されています。
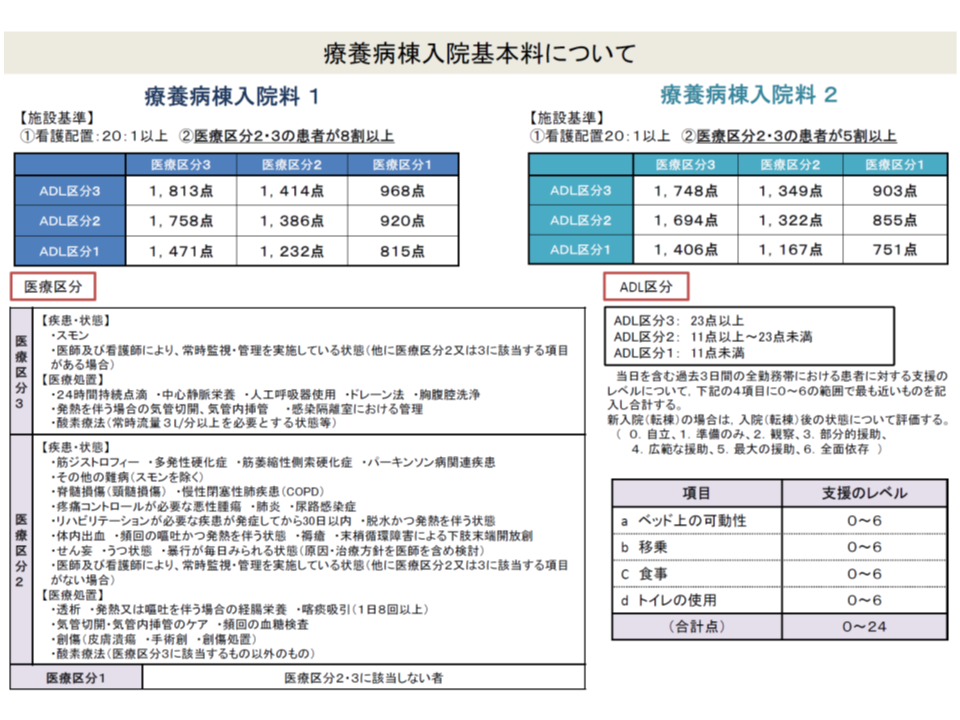
療養病棟入院基本料の概要(中医協総会(1)3 191122)
医療区分3には、例えば「スモン病患者」や「中心静脈栄養を実施している患者」「常時、毎分3リットル以上の酸素療法が必要な患者」などが該当しますが、「入院医療等の調査・評価分科会」(入院医療分科会)において「中心静脈栄養の実施期間があまりにも長い患者が相当程度いるのではないか」という点が問題となりました。委員の中には「医療区分3に該当させるために長期間の中心静脈栄養を実施しているのではないか」との疑問を持った方もおられるようです(入院医療分科会での議論に関する記事はこちらとこちら)。
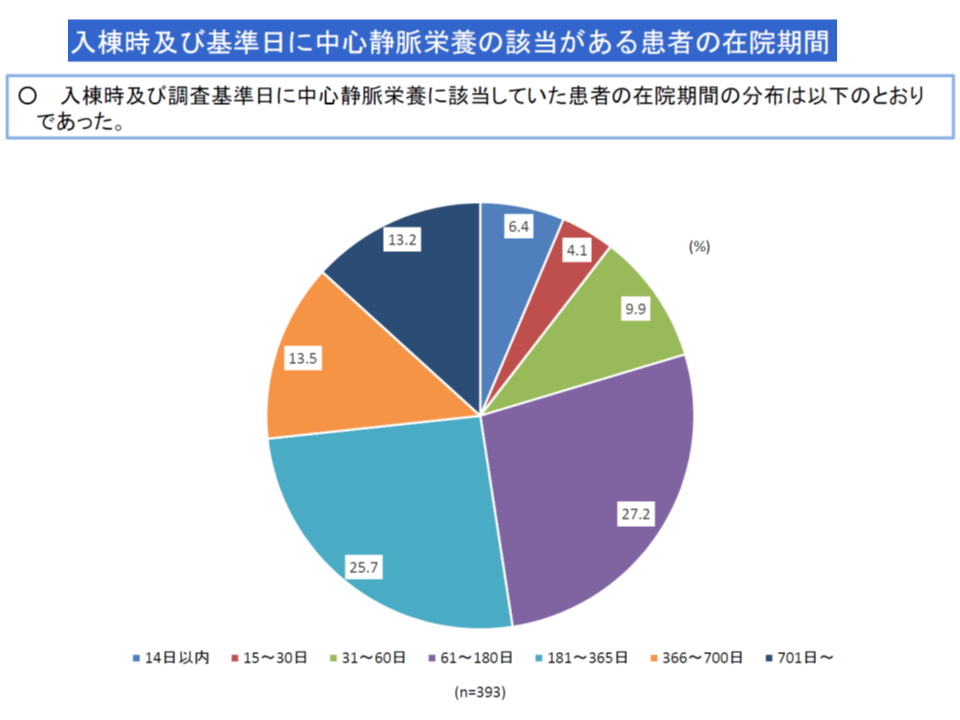
中心静脈栄養が長期間実施されている患者が一定程度いる(中医協総会(1)4 191122)
この点、「例えば急性期病棟から転院した時点で中心静脈栄養を施されている患者も少なくない」「患者・家族の中には胃瘻を嫌う方も少なくない」ことなどから、中心静脈栄養を選択せざるを得ないケースが一定程度あることなども説明されています。
こうした議論も踏まえて厚生労働省保険局医療課の森光敬子課長は、▼適切な中心静脈カテーテルの管理を推進する観点から、医療区分の評価を行う際に、中心静脈栄養の必要性の確認を求める▼中心静脈カテーテル等を長期の栄養管理目的として留置する際に、その必要性や管理の方法について患者・家族等へ説明することを求める―こととしてはどうか提案しました。
例えば、同じ医療区分3に該当する「酸素療法の実施」に関しては、「毎月末に、当該酸素療法を必要とする状態に該当しているか確認し、結果を診療録等に記載する」ことが求められており、中心静脈栄養についても「必要性の確認」と「結果の診療録等への記載」を義務付けることなどが考えられそうです。
あわせて患者・家族等に対し、「長期間の中心静脈栄養には感染リスクがあること」「長期間の栄養補給には、中心静脈栄養以外にも▼胃瘻▼腸瘻―などの方法があること」などを丁寧に説明することなども考えられます。
この点、診療側の松本吉郎委員は、「中心静脈栄養以外の栄養補給が困難な患者もおり、その実施についてマイナス方向での評価を行うことは認められない。それを前提に森光医療課長の提案に賛成する」考えを提示。対して、支払側の幸野庄司委員(健康保険組合連合会理事)は提案に賛意を示したものの、「長期間の中心静脈栄養留置における感染リスクを考慮し、一定期間を超えた場合には『医療区分2』とすることなども検討すべき」と提案しています。今後、具体的な要件を詰めていくことになります。
排尿自立指導料の拡大で、膀胱留置カテーテルからの離脱促進を
また入院医療分科会では、▼療養病棟において、膀胱留置カテーテルを長期間留置されている患者が一定程度いる▼「膀胱留置カテーテルを留置されている患者」の割合が著しく高い療養病棟が一部にある―ことも問題視されました。長期間の膀胱留置カテーテル実施は、患者のQOLを低下させるとともに、身体活動の制限による「ADLの低下」「廃用」等の原因にもなります。
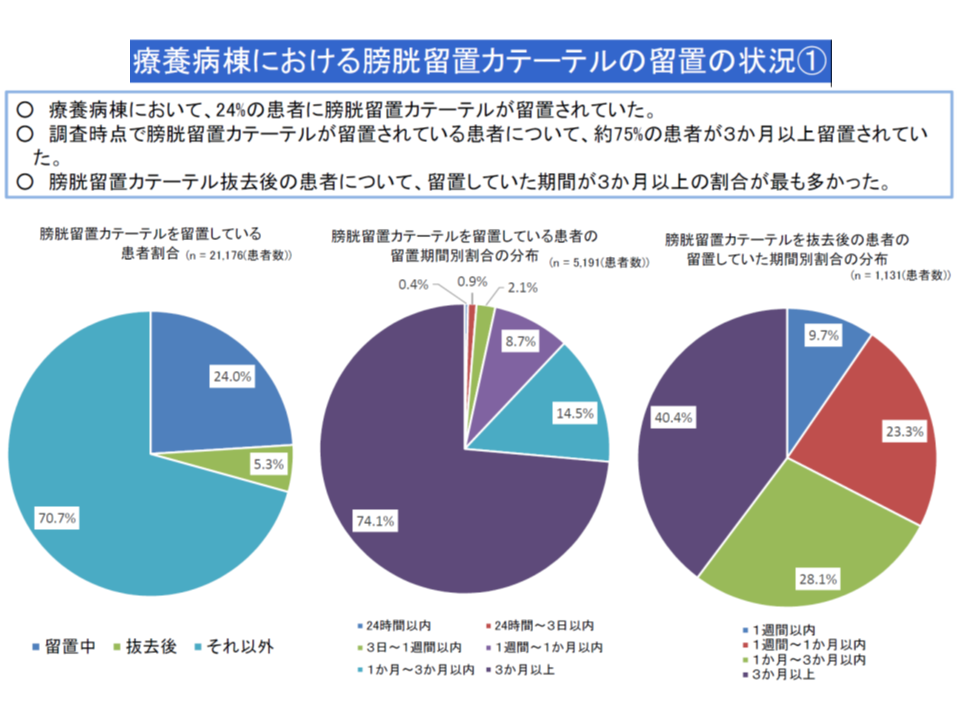
膀胱留置カテーテルが長期間留置されている患者が一定程度いる(中医協総会(1)5 191122)
この点、2016年度の前々回診療報酬改定で創設された【排尿自立指導料】を取得する病院では「膀胱留置カテーテルの長期間留置が少ない」(つまり膀胱留置カテーテルからの離脱が相当程度、実現できている)という調査結果があります。
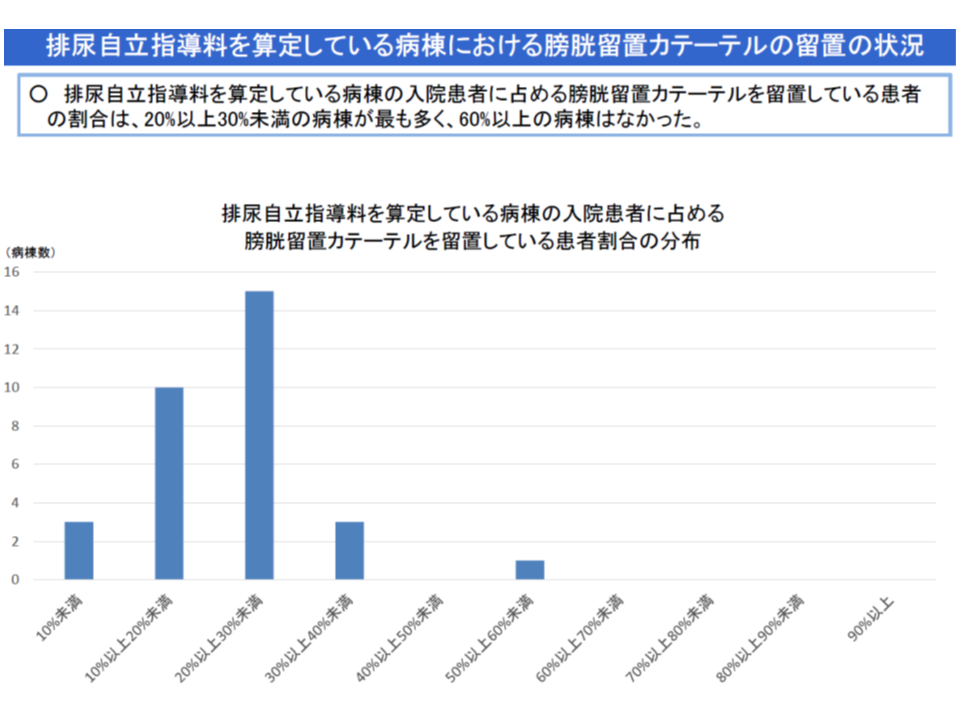
排尿自立指導料と膀胱留置カテーテル抜去の関係(入院医療分科会(3)6 191003)
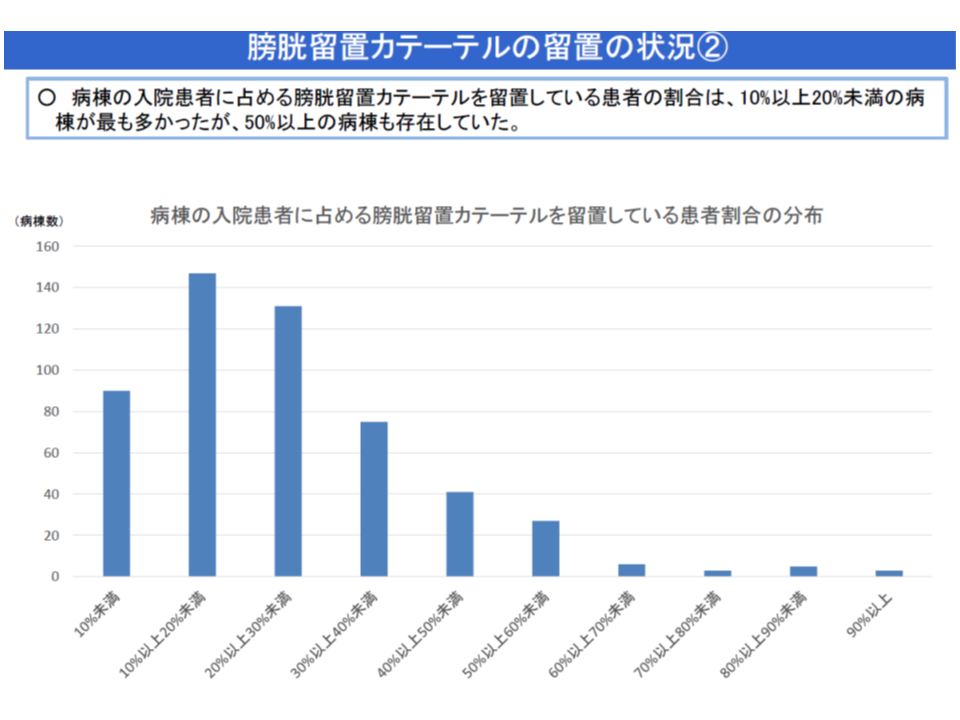
膀胱留置カテーテル留置患者割合(入院医療分科会(3)5 191003)
【排尿自立指導料】は、▼3年以上の「下部尿路機能障害を有する患者の診療」経験を有する泌尿器科医師、または「排尿ケアに係る研修」を修了した医師▼3年以上の「下部尿路機能障害を有する患者の看護」経験を有し、所定の研修(16時間以上)を修了した専任の常勤看護師▼「下部尿路機能障害を有する患者のリハビリテーション等」経験を有する専任の常勤理学療法士・常勤作業療法士―がチーム(排尿ケアチーム)をつくり、包括的な「排尿ケアの計画」に基づいて排尿誘導や生活支援等を行うことなどを評価する診療報酬項目です。
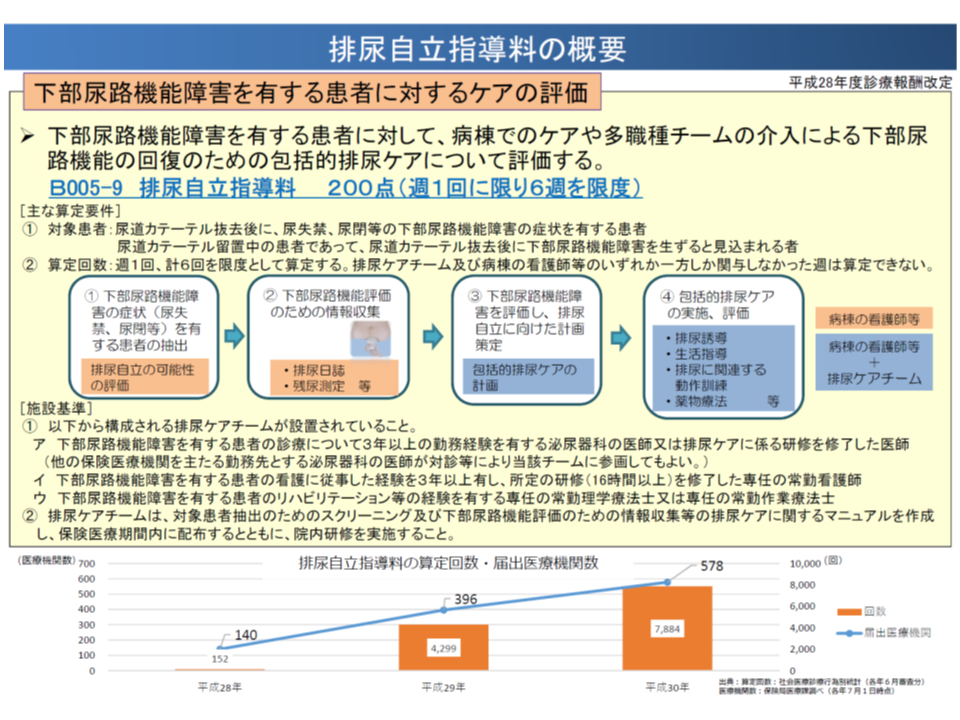
排尿自立指導料の概要(中医協総会(1)6 191122)
届け出医療機関数、算定件数ともに増加していますが、2018年5月診療分では「518医療機関で、7884回の算定」にとどまっています。この背景として、療養病棟からは▼下部尿路機能障害を有する患者の診療経験等を持つ医師」の確保が困難である▼「下部尿路機能障害を有する患者の看護経験を有し、研修を修了した専任の常勤看護師」の確保が困難である―などの課題が浮上しており、森光医療課長は「算定要件の緩和」を検討してはどうかと中医協委員に問いかけています。適切な排尿ケアにより、膀胱留置カテーテルからの離脱が促進できると期待されるためです。
この論点について診療側の松本委員は「要件緩和を行う」方針に賛成し、支払側委員も特段の反対を示していないことから、2020年度の次期改定で「要件緩和」の実施が固まったと言えます。今後、具体的な緩和内容を詰めていくことになりますが、看護職代表の立場で参画する吉川久美子専門委員(日本看護協会常任理事)からは「現場では、排尿ケアチームにおいて経験・研修を積んだ看護師が中心的な役割を果たしている。【排尿自立指導料】の本来の趣旨が守られるように要件の緩和・見直しを検討する必要がある」との注文が付いています。
200床未満病院の療養病棟にも、一定の経過措置を置き「データ提出義務」を拡大
また11月22日の中医協総会では、「データ提出義務」対象病棟の拡大についても検討されました。詳細は別稿でお伝えしますが、森光医療課長は「200床未満の療養病棟や回復期リハビリテーション病棟にも、一定の経過措置等を置いた上で、データ提出義務を課してはどうか」との考えを示しています。
療養病棟については、現在、「当該病棟の病床が200床以上」の場合にはデータ提出が義務付けられています(2018年度改定で義務付け)が、他の場合(「病院全体の許可病床数200床以上だが、療養病棟は200床未満である」ケースなど)ではデータ提出義務は課されていません。しかし、質の高い医療提供を実現するために、より多くの病院病棟からデータ提出を求め、それを分析して報酬等に反映させることが必要と考えられ、今回の提案がなされているものです(本稿では、療養病棟についてのみ焦点を合わせ、他の急性期病棟や回復期リハビリ病棟については別稿でお伝えします)。
▽「病院の許可病床全体としては200床以上となるが、療養病棟が200床未満の病院」について「データ提出を不要とした経過措置」(2018年度改定後、つまり期中に経過措置を設けた)を終了する
▽許可病床数200床未満の病院における療養病棟について、一定の経過措置を設けつつデータ提出加算を要件(義務化)とする
▽「療養病棟・回復期リハビリ病棟(5・6)の病床だけで200床未満の病院」であって、「電子カルテシステムが導入されていない」など、データ提出が困難な点について正当な理由がある場合は、一定の間、「データ提出加算に係る届出を行っていない場合であっても療養病棟入院基本料を算定できる」経過措置を設ける
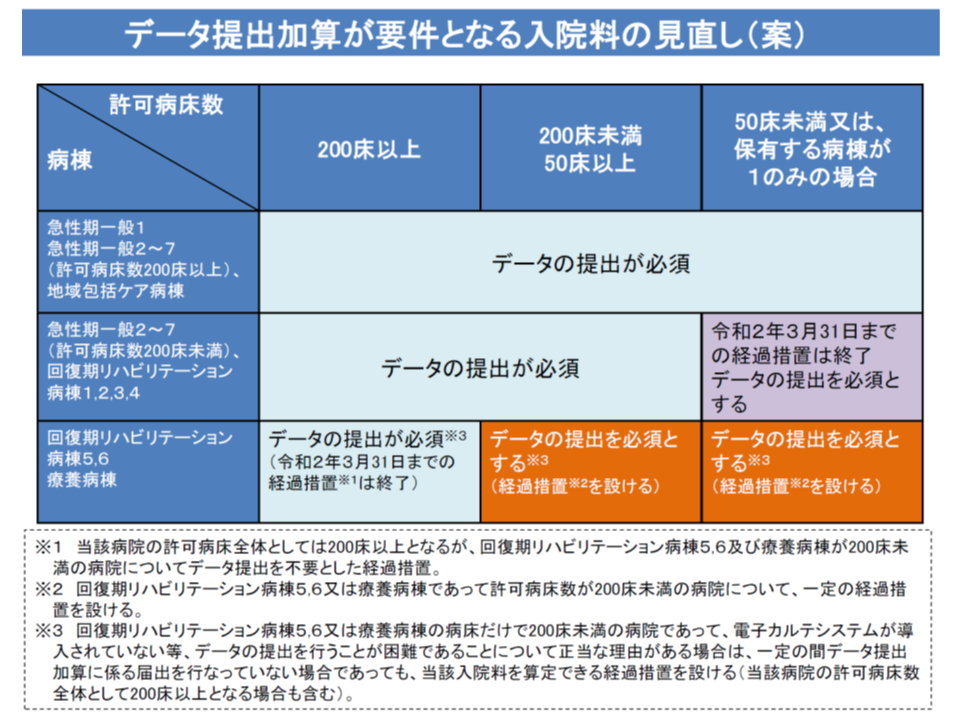
データ提出義務拡大案(中医協総会(1)7 191122)
入院医療分科会では、「50床以上200床未満の病院における療養病棟等」をターゲットにデータ提出義務の拡大が検討されていましたが、森光医療課長は「さらにデータ提出義務を拡大したい」と考えているようです。
こうした方向には、診療側・支払側ともに異論を唱えておらず、データ提出義務が小規模病院の療養病棟にも拡大される方向が固まったと言ってよいでしょう。ただし診療側の松本委員や猪口雄二委員(全日本病院協会会長)は「経過措置を十分に設けること」「電子カルテ未導入などの小規模病院への配慮を十分に行うこと」を求めています。
データ提出を申請してから、本データが受領されるまで(つまりデータ提出が認められ、データ提出加算が取得できるまで)には、少なくとも6-8か月の期間(試行データ提出やその確認などの時間)が必要となります。このため、例えば「1年間の経過措置を置き、2021年4月からデータ提出を義務化する」とした場合、実際には「2020年8月前にはデータ提出に係る院内の体制整備を済ませておかなければならない」ことから、「2月に答申が行われてから6か月間しか準備期間がない」状況となってしまうのです。経過措置期間をどの程度確保するのか、などは今後、現場の状況を踏まえながら詰めていくことになるでしょう。
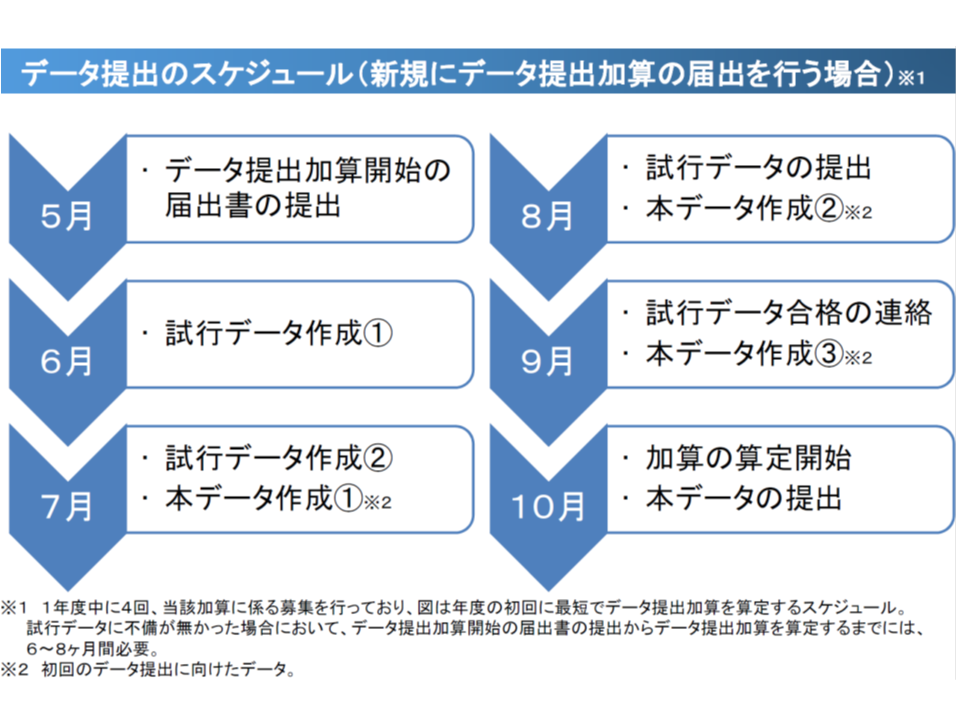
データ提出が認められるまでには申請から6-8か月の期間が必要である(中医協総会(1)8 191122)
なお、データ提出が義務化された場合、「さまざまな事情(データ提出の遅延が重なるなど)でデータ提出が不可能となれば、自動的に療養病棟入院基本料を算定できくなり、特別入院基本料を算定しなければならない」ことになります。これは病院経営にとって極めて酷な状況であり、森光医療課長は「新規に療養病棟入院基本料を届け出る場合や療養病棟入院基本料を算定する医療機関がデータ提出加算を算定できなくなった場合の取り扱いについて、データ提出義務の拡大後に、データ提出の状況を踏まえた上で検討する」との考えも示しています。
ところで【データ提出加算】は「患者の入院中につき、1回のみの算定」が認められていますが、療養病棟では入院期間が長くなることに鑑み「算定回数の拡大」も検討されます。松本委員・猪口委員は「2-3か月に1回程度の算定を認めてほしい」と要望しています。
30対1看護配置の「経過措置2」型療養はわずか4施設、「廃止」を検討
「20対1看護配置」や「医療区分2・3患者割合50%以上」などの施設基準を満たせない療養病棟については、▼経過措置1(25対1看護配置等、療養病棟2の点数から10%減算)▼経過措置2(30対1看護配置等、療養病棟2の点数から20%減算)―という取り扱いになります。
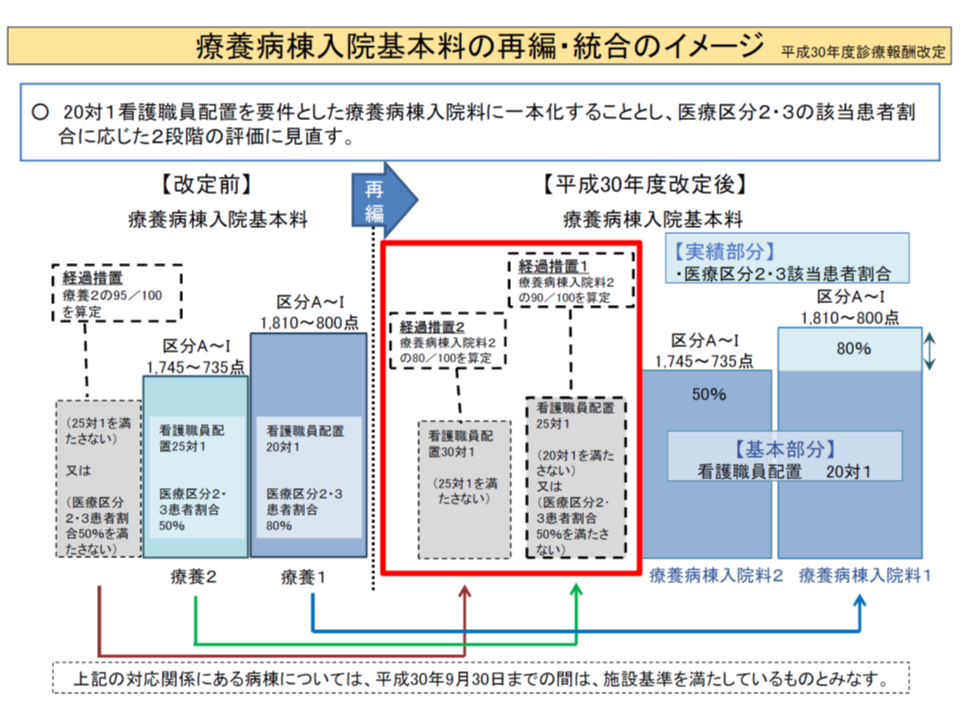
療養病棟の再編・統合イメージ(中医協総会(1)1 191122)
このうち「経過措置2」については、新規届け出は行えず、今年(2019年)10月時点でわずか4施設・157床に減少していることから、森光医療課長は「廃止を検討してはどうか」との考えを示しました。この点、診療側の松本委員は「個々の病院の状況を丁寧に見て検討すべき」と指摘しています。
他方、「経過措置1」については、同じく173施設・8631床となっており、こちらも状況を詳しく調べ「取り扱いを検討する」ことになりますが、支払側の幸野委員は「減算割合を厳しくしてはどうか」(例えば15%減算、20%減算とするなど)と提案しています。
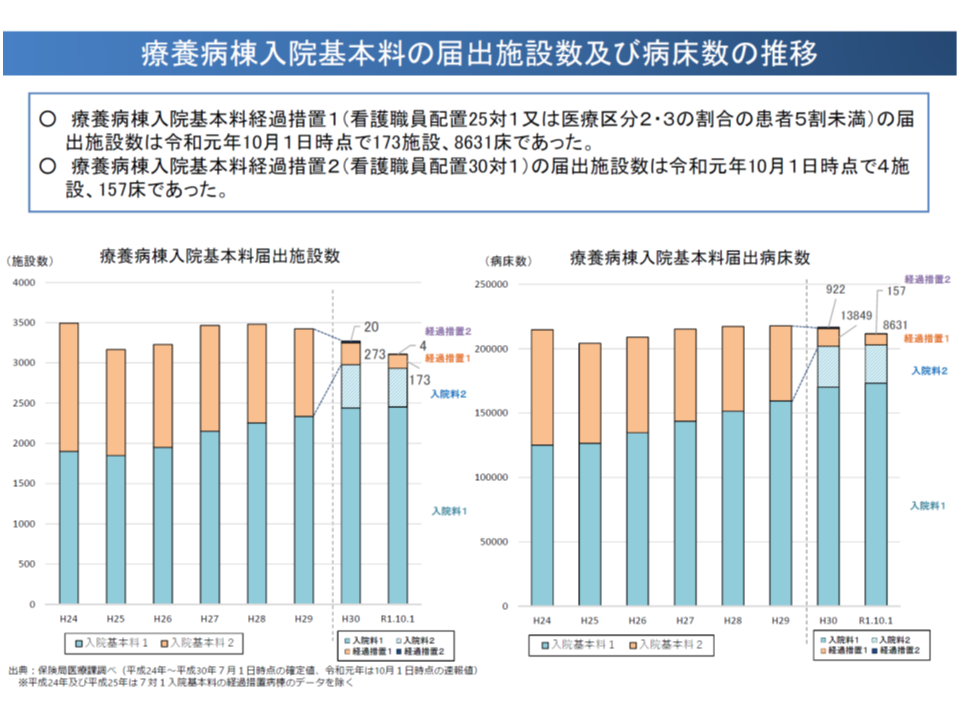
経過措置2型の療養は2019年10月時点でわずか4施設となった(中医協総会(1)2 191122)
なお、この点に関連して幸野委員は「医療区分2・3の患者割合についても厳格化してはどうか。例えば、療養病棟1では現在の80%以上から90%以上に、療養病棟2では同じく50%から60%に引き上げてはどうか」とも提案しました。ただし、診療側の松本委員は「現行基準でも非常に厳しい。据え置くべき」と強く反対しており、現状維持の可能性が高そうです。
【関連記事】
認知症ケア加算の組み替えを検討、標準的な「せん妄予防」の取り組みを診療報酬で評価―中医協総会(2)
PT等の配置割合が高い訪問看護ステーション、「機能強化型」の取得を認めない―中医協総会(1)
医療機関と薬局が連携し「重複投薬」の是正に向けた取り組みを診療報酬で評価へ―中医協総会(3)
【総合入院体制加算】で小児科・産科要件等緩和を検討、ICUで早期栄養管理を評価へ―中医協総会(2)
看護必要度の「A1・B3かつ危険行動等」、急性期入院の評価指標としての妥当性で激論―中医協総会(1)
高額なアレルギー治療薬「ゾレア皮下注」、花粉症への適応拡大踏まえ最適使用推進ガイドライン―中医協総会(3)
安定冠動脈病変へのPCI、学会ガイドラインに沿った診療報酬算定要件を探る―中医協総会(2)
2018年度改定後、一般病院全体で損益比率は改善したが、国公立や特定機能病院では悪化—中医協総会(1)
オンライン診療料等の要件を段階的緩和、ICT用いた退院時共同指導等を実施しやすい環境整備―中医協総会(3)
夜間看護体制加算等の「看護師負担軽減」、早出・遅出やIoT導入など効果ある取り組みを―中医協総会(2)
総合入院体制加算、「特定行為研修修了看護師」配置の要件化へ―中医協総会(1)
在宅療養支援病院、往診担当医師は「オンコール体制」でも良い―中医協総会
【機能強化加算】、個々の患者に「かかりつけ医機能」について詳しく説明せよと支払側要望―中医協総会(2)
「紹介状なし患者からの特別負担」徴収義務、400床未満の地域医療支援病院へも拡大―中医協総会(1)
【療養・就労両立支援指導料】の対象を脳卒中や肝疾患にも広げ、より算定しやすく見直し―中医協総会(2)
救急医療管理加算、2020年度改定で算定要件の明確化・厳格化を検討―中医協総会(1)
「頭蓋内損傷リスクが低い小児、CT推奨しない」等のガイドライン遵守を診療報酬で評価すべきか―中医協総会
小児抗菌薬適正使用支援加算、算定対象を3歳以上にも広める一方で算定要件厳格化を模索―中医協総会(2)
急性期一般1の「重症患者30%以上」等の施設基準、中医協の支払側委員は「低すぎる」と強調
「医師働き方改革」に向けたマネジメントコスト、診療報酬で評価すべきか否かで激論―中医協総会(1)
慢性腎疾患患者への「腎移植の選択肢もある」などの情報提供を促進せよ―中医協総会(2)
緩和ケア病棟入院料を厳格化、「緩和ケアチームによる外来・在宅医療への関与」求めてはどうか―中医協総会(1)
薬局業務の「対物」から「対人」への移行促すため、14日以内の調剤料を引き下げてはどうか―中医協総会(2)
「働き方改革」への診療報酬でのサポート、人員配置要件緩和を進める方向は固まるが・・・―中医協総会(1)
リンパ浮腫指導管理料等、2020年度改定に向け「算定対象の拡大」を検討―中医協総会(2)
入院患者のポリファーマシー対策、減薬の成果だけでなく、減薬に向けた取り組みも評価してはどうか―中医協総会(1)
かかりつけ医機能を評価する【機能強化加算】、要件を厳格化すべきか―中医協総会
小規模な急性期一般1で認知症患者が多い背景、回復期リハの実績評価の妥当性など検討を―中医協・基本小委
2020年度診療報酬改定に向けた議論整理、地域医療構想の実現・働き方改革・オンライン診療などで意見対立―中医協総会
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年にかけて人口が70%減少する地域も、医療提供体制の再構築に向け診療報酬で何ができるのか―中医協総会
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
中医協・基本小委、支払側が「看護必要度や地域包括ケア病棟などの厳格化」を強く要望
2020年度診療報酬改定に向け、「看護必要度」「地域包括ケア病棟」などの課題を整理―入院医療分科会
ICU、看護必要度とSOFAスコアを組み合わせた「新たな患者評価指標」を検討せよ―入院医療分科会(2)
A項目1点・B項目3点のみ患者、療養病棟で該当患者割合が高いが、急性期の評価指標に相応しいか―入院医療分科会(1)
病院病棟への「介護福祉士配置とその評価」を正面から検討すべき時期に来ている―入院医療分科会(3)
ICUの「重症患者」受け入れ状況、どのように測定・評価すべきか―入院医療分科会(2)
DPC病棟から地域包括ケア病棟への転棟、地ケア病棟入院料を算定すべきか、DPC点数を継続算定すべきか―入院医療分科会(1)
総合入院体制加算、地域医療構想の実現や病床機能分化を阻害していないか?―入院医療分科会(3)
救命救急1・3は救命救急2・4と患者像が全く異なる、看護必要度評価をどう考えるべきか―入院医療分科会(2)
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
【短期滞在手術等基本料3】、下肢静脈瘤手術などは外来実施が相当数を占める―入院医療分科会(4)
診療データ提出を小規模病院にも義務化し、急性期病棟にも要介護情報等提出を求めてはどうか―入院医療分科会(3)
資源投入量が少なく・在院日数も短いDPC病院、DPC制度を歪めている可能性―入院医療分科会(2)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
回復期リハ病棟でのFIM評価、療養病棟での中心静脈栄養実施、適切に行われているか検証を―入院医療分科会(2)
入院で実施されていない「免疫抑制剤の内服」「膀胱脱手術」など、看護必要度の評価対象から除くべきか―入院医療分科会(1)
回復期リハビリ病棟から退棟後の医療提供、どのように評価し推進すべきか―入院医療分科会(3)
地域包括ケア病棟の実績評価要件、在宅医療提供の内容に大きな偏り―入院医療分科会(2)
点数が「DPC<地域包括ケア」時点にDPC病棟からの転棟が集中、健全なのか―入院医療分科会(1)
療養病棟に入院する医療区分3の患者、退院患者の8割弱が「死亡」退院―入院医療分科会(2)
入退院支援加算1の「病棟への入退院支援スタッフ配置」要件、緩和すべきか―入院医療分科会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)
2020年度改定、入院医療では「救急」や「認知症対策」なども重要論点に—入院医療分科会(2)
DPC対象病院の要件を見直すべきか、入院日数やDPC病床割合などに着目して検討―入院医療分科会(1)
2018年度改定で新設された【急性期一般入院料1】を選択する理由はどこにあるのか―入院医療分科会
2020年度の次期診療報酬改定に向け、急性期一般入院料や看護必要度などを調査―入院医療分科会
妊産婦の診療に積極的な医師、適切な要件下で診療報酬での評価に期待―妊産婦保健医療検討会
2020年度診療報酬改定、「医師の働き方改革」だけでなく「制度の持続可能性」も重点課題とせよ―社保審・医療保険部会
2020年度診療報酬改定、「医師働き方改革」だけでなく「効率化」や「機能分化」なども重点課題ではないか―社保審・医療保険部会
2020年度診療報酬改定、「効率化・合理化の視点」「働き方改革の推進」「費用対効果評価」なども重要視点―社保審・医療保険部会
2020年度診療報酬改定に向け、「入院時食事療養費」の引き上げを求める声も―社保審・医療部会
「医師の働き方改革」を診療報酬でどうサポートするか、基本方針策定段階でも激論―社保審・医療部会
2020年度診療報酬改定「基本方針」論議始まる、病院薬剤師の評価求める声多数―社保審・医療部会





