後期高齢者の2割負担導入、紹介状なし患者の受診時定額負担拡大、都道府県のガバナンス強化など進めよ―財政審
2020.10.9.(金)
医療保険制度の持続可能性を高め、効果的・効率的な医療提供体制を地域で再構築するために、「後期高齢者の2割負担導入」「紹介状なし患者の受診時定額負担拡大」「都道府県のガバナンス強化」「薬価制度改革」などを強力に進める必要がある—。
10月8日開催された財政制度等審議会・財政制度分科会において、財務省はこういった考えを示しました。
遅くとも2022年度初から、可能な限り広範に後期高齢者の2割負担を導入せよ
医療保険制度、介護保険制度においては財源の25%が国費となっています。医療技術の高度化(脊髄性筋萎縮症の治療薬「ゾルゲンスマ点滴静注」(1億6707万円)、白血病等治療薬「キムリア」(3350万円)の保険適用など)、「少子・高齢化の進展」(2022年度からは、いわゆる団塊の世代が後期高齢者となりはじめ、2025年度には全員が75歳以上に到達する。2025年度から2040年度にかけて高齢者の増加ペース自体は鈍化するが、現役世代人口が急速に減少していく)などにより、医療費は増加すると見られることから、その25%に相当する国費支出も増加を続け、国家財政を圧迫していると指摘されます。
そこで財政制度分科会では、「医療費や介護費の伸びを我々国民の負担できる水準に抑える」方策の検討を進めているのです。
10月8日の財政制度分科会では、医療分野に関して(1)後期高齢者の患者負担(2)紹介状なしに大病院を受診する場合の特別負担(定額負担)(3)後期高齢者における「現役並み所得」判定基準(4)医薬品の保険適用と薬価算定方式(5)都道府県による医療制度へのガバナンス(6)医療扶助(生活保護者への医療給付)―という幅広い論点が浮上しました。
まず(1)は、75歳以上の後期高齢者に対し、より広く医療費の窓口負担(患者負担)2割を実現すべきではないか、との論点です。高額療養費などを含めた「実効給付率」を見ると、74歳以下では8割程度(つまり2割負担)であるのに対し、75歳以上では9割超(つまり1割未満の負担)となっており、世代間の不均衡を是正すべきではないかとの考えに基づくものです。
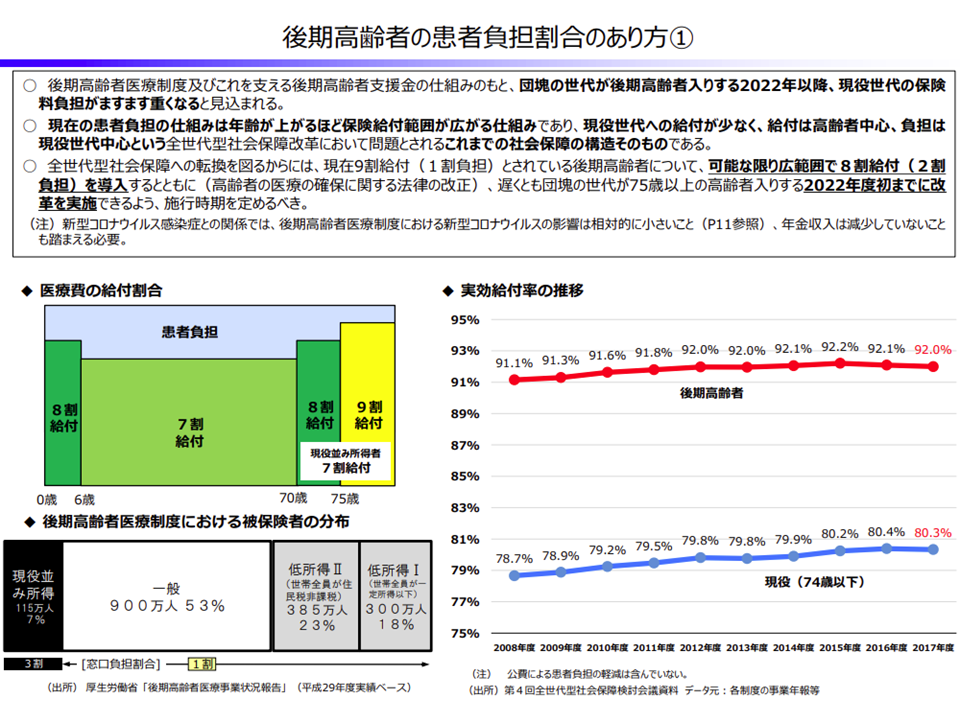
後期高齢者の窓口負担について(財政制度分科会1 201008)
この論点はかねてから議論されており、政府の全世代型社会保障検討会議からも「一定所得以上は現在の1割負担から2割負担に引き上げる」(現役並み所得者は3割負担を維持)方向が示されており、今後、社会保障審議会・医療保険部会で具体的な議論(対象者(一定所得)をどう考えるか、施行時期をいつにすべきか、など)が始まります(関連記事はこちら)。
財務省では、この論点について▼可能な限り広範囲で2割負担を導入すべき▼遅くとも団塊の世代が75歳以上になりはじめる2022年度初までに実施すべき―との考えを示しています。あわせて、▼現役並み所得(上記(3))の判定基準について、現役世代との公平性を図り世帯収入要件を見直す(現在は世帯単位で所得が高くなければ、仮に個々の世帯員の所得が高くとも1割負担のままである)▼所得だけでなく、金融資産も勘案する―ことを求めています。
紹介状なし患者の定額負担、対象病院を拡大し、金額を引き上げよ
また(2)も、全世代型社会保障検討会議で提言されている事項で、紹介状なしに病院を受診した場合の定額負担を求めるしくみについて、▼対象病院の拡大(現在は特定機能病院および一般病床200床以上の地域医療支援病院)▼定額負担の増額(現在は初診時5000円(歯科3000円)以上、再診時2500円(同1500円)以上)▼医療保険財政へ寄与する仕組み化―を財務省も求めています。
本テーマについても社会保障審議会・医療保険部会などで議論することになっており、今後の行方に注目が集まります(関連記事はこちら)。
地域医療構想の実現など、医療提供体制改革を一体的に加速せよ
一方、(5)に関しては、医療提供体制・医療保険制度のいずれにおいても、都道府県の役割・権限をより強化すべきとの考えを財務省は示しています。
地域医療提供体制に関しては、都道府県が医療計画(ここには地域医療構想や医師確保計画、外来医療計画が包含される)を作成しています。また、医療保険制度に関しては、国民健康保険の財政責任主体が都道府県になったことから、都道府県が「提供体制と保険制度の双方を管理する」主体となっているのです。
前者の医療提供体制、とりわけ地域医療構想の実現に向けては、まず公立病院・公的病院等が「公立病院・公的病院等でなければ果たせない機能・役割」を果たしているのか、という視点で検証が行われてきており、今年(2020年)はじめに厚生労働省から「約440の病院を対象に、機能の再検証を行い、必要に応じてダウンサイジングを含めた再編・統合を検討する」よう指示がなされました。ただし、その後の新型コロナウイルス感染症の影響を踏まえて、再検証・検討期限が事実上延長されています。
この点、財務省では「人口減少や高齢化という構造的課題は待ってはくれず、医療需要の質・量の変化とサービス提供人口の減少も同時に生じる」とし、▼地域医療構想を「医師の働き方改革」や「医師偏在対策」などと一体的に進める▼地域医療構想調整会議の議論の活性化を含めて、取り組みを加速させる—ことを求めています。
我が国全体の医療提供体制の在り方を議論する社会保障審議会・医療部会でも、同様の指摘が出ており、「地域医療構想の実現」加速化の方向で一致していると言えます。もっとも、現下の新型コロナウイルス感染症をはじめとする「新興・再興感染症対策」を医療計画や地域医療構想の中でどのように勘案していくか、という論点もあり、より広範な議論が行われると考えられます(関連記事はこちら)。
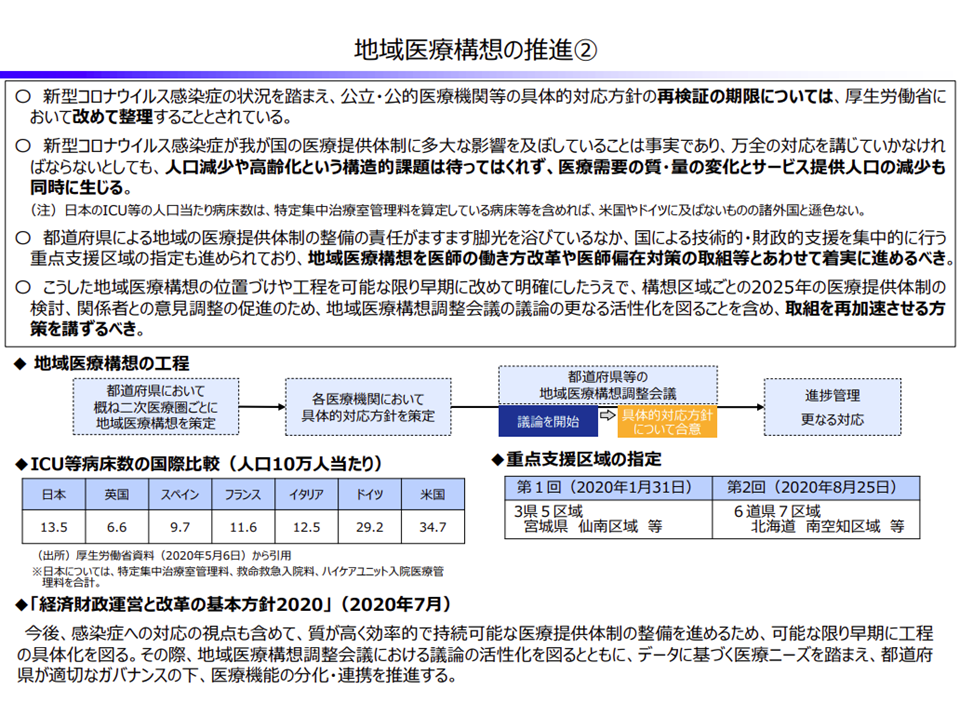
地域医療構想の推進について(財政制度分科会3 201008)
また、(4)の医薬品に関して財務省は、▼医薬品に対する予算統制のあり方を抜本的に見直す(例えば、新薬を保険適用する際には、既存薬の保険適用範囲見直しと財政中立で行うなど)▼薬価算定プロセスの透明性を向上させ、算定方式の適正化を進める▼薬剤の種類に応じた患者負担設定などを検討する▼2021年度において「毎年度薬価改定」の初年度に相応しい改定を実現する▼後発品のさらなる使用促進に向けて「フォーミュラリ」(「●●疾患には第1選択としてA医薬品(特定の銘柄や成分)を使用する」といったリストのイメージ)ガイドラインの策定などを進める—ことを求めています。
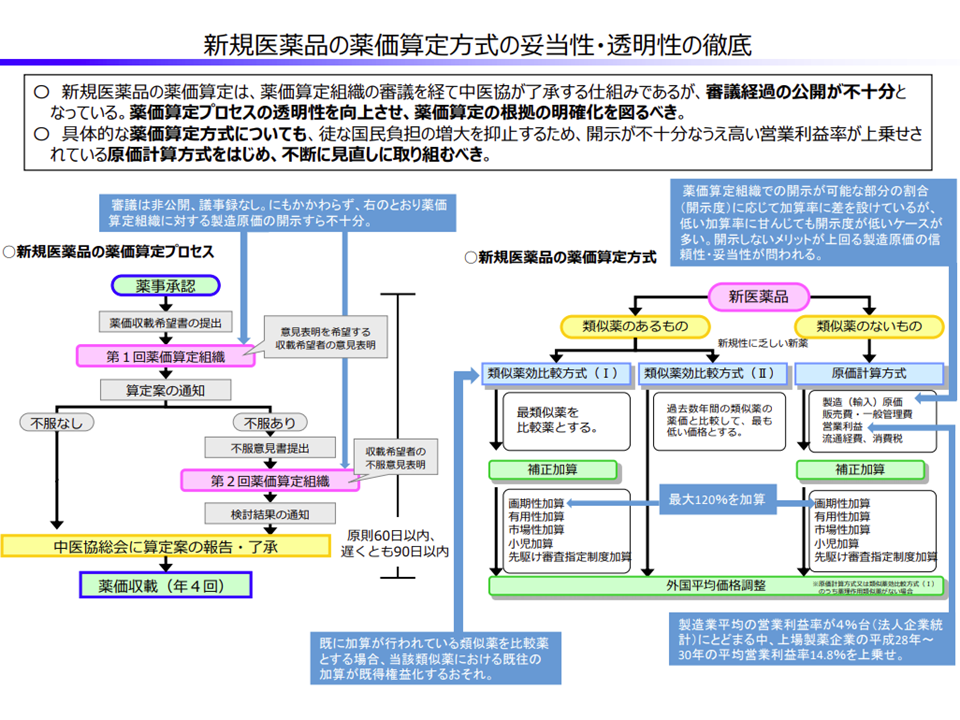
現行薬価算定方式の問題点について(財政制度分科会2 201008)
【関連記事】
オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
2021年3月からのオンライン資格確認に向け、ポータルサイトで医療情報化支援基金等の受け付け開始へ—厚労省
柔軟な医療提供の在り方、医療・介護のデジタル化、効果的な医療機関受診の在り方など検討せよ―経済財政諮問会議で有識者議員
保健・医療・介護データの利活用に向け、今後2年間で何としても集中改革を実現する―加藤厚労相
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
病院間の情報連携が求められる中で「電子カルテの標準化」が必要―日病協
「電子カルテの早期の標準化」要望に、厚労省は「まず情報収集などを行う」考え―社保審・医療部会
「電子カルテの標準仕様」、国を挙げて制定せよ―社保審・医療部会の永井部会長が強く要請
電子カルテの仕様を標準化し、医療費の適正化を促せ―四病協
「個人単位の被保険者番号」活用した医療等情報の紐づけ、まずNDBや介護DBを対象に―厚労省・医療等情報連結仕組み検討会
医療・介護等データ連結、「医療の質」向上と「個人特定リスク」上昇とのバランス確保を―厚労省・医療等情報連結仕組み検討会
個人単位の被保険者番号を活用した医療等情報を連結、具体的な仕組みの検討スタート―厚労省・医療等情報連結仕組み検討会
医療等のデータ連結において、個人の紐づけは「個人単位の被保険者番号」を基軸に―医療情報連携基盤検討会
医療情報ネットワークの2020年度稼働に向け、2018年夏までに「工程表」作成―医療情報連携基盤検討会
骨太方針2020を閣議決定、「新型コロナ禍の医療提供体制強化」と「ポストコロナ下の社会保障改革」を推進
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
外来医療の機能分化論議は拙速に進めず、4月の中間とりまとめでは「絞り込み」が必要―社保審・医療部会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
紹介状なし外来患者の特別負担、病院のベッド数等でなく「機能」に着目して議論せよ―日病・相澤会長
紹介状なし外来患者からの特別徴収義務、200床以上一般病院への拡大には強く反対―日病協





