かかりつけ医と専門医の連携による認知症「予防」、医療・介護スタッフの認知症対応力向上など目指せ―介護保険部会(1)
2019.6.21.(金)
新たな「認知症施策推進大綱」が関係閣僚会議で取りまとめられ、そこでは「認知症患者との共生」と「認知症の予防(発症を遅らせる)」とを車の両輪で進めていく方針が打ち出された。予防は長期的視点に立って、例えば「かかりつけ医と認知症サポート医との連携推進」「通いの場の参加率向上」などに取り組む必要がある。また、医療・介護スタッフの認知症対応力向上を目指し、研修などに参加しやすい環境を整えていく必要がある―。
6月20日に開催された社会保障審議会・介護保険部会で、こういった議論が行われました。

6月20日に開催された、「第78回 社会保障審議会 介護保険部会」
認知症施策推進大綱、「共生」と「予防」を目指す
「認知症施策推進関係閣僚会議」が6月18日に、新オレンジプランを大改革した、新たな「認知症施策推進大綱」(以下、大綱)を取りまとめました。
大綱の詳細は別途お伝えしますが、▼認知症の人との共生▼認知症の予防(発症を遅らせる)―を目指し、(1)普及啓発・本人発信支援(2)予防(3)医療・ケア・介護サービス・介護者への支援(4)認知症バリアフリーの推進・若年性認知症の人への支援・社会参加支援(5)研究開発・産業促進・国際展開―という5つの柱を打ち立てました。

このうち(1)の普及啓発等では、認知症への国民の理解を深めるために「認知症サポーター」養成や子供への教育を推進することや、患者・家族の「相談先」の周知、認知症患者自身がまとめた「認知症とともに生きる希望宣言」を展開していく考えです。
また(2)の「予防」は、前述のとおり「認知症の発症を遅らせる」ことを目指すもので、▼認知症予防に資する可能性のある活動の推進▼予防に関するエビデンスの収集▼民間商品・サービスの評価・ 認証の仕組みの検討―などを行います。
この点、議論の過程では「2024年には、70-74歳の認知症有病率を現在の3.6%から3.4%に、また75-79歳では同じく10.4%から9.8%にまで低下させる」などの数値目標(KPI)を導入してはどうかとの提案が行われましたが(関連記事はこちら)、認知症当事者サイドから「頑張って予防に取り組んでいながら認知症になった人が、あたかも落第者と扱われ自信をなくしてしまわないか」との声が相次いだことを受け、KPIとしては盛り込まず、参考として「70歳代での認知症発症を今後10年間で1歳遅らせることを目指す」旨の記述にとどめています。
また(3)の医療・介護等サービスに関しては、▼早期発見・早期対応、医療体制の整備▼医療従事者等の認知症対応力向上の促進▼医療・介護の手法の普及・開発▼介護サービス基盤整備・介護人材確保▼介護従事者の認知症対応力向上の促進▼認知症の人の介護者の負担軽減―などを推し進めます。
さらに(4)の社会参加支援等では▼地域支援体制の強化▼認知症に関する取組を実施している企業等の認証制度や表彰▼商品・サービス開発の推進▼成年後見制度の利用促進の推進―などを、(5)の研究開発に関しては「認知症の予防法やケアに関する技術・サービス・機器等の検証、評価指標の確立」などに取り組みます。
認知症予防の可能性ある「通いの場」、専門家関与などでマンネリ化防ぎ、参加率向上を
6月20日の介護保険部会では、大綱を受けて幅広い意見交換が行われました。
前述のとおり、大綱では、KPI設定こそ避けたものの、「予防」(発症を遅らせる)を最重要施策の1つに据えています。ただし、認知症の発症機構が必ずしも明らかとなっていない中では、予防の可能性のある取り組みなどを「手探り」で進めていく必要があり、あわせて(5)の「研究」等も極めて重要となってきます。
この「予防」について、委員からはさまざまな意見が出ています。東憲太郎委員(全国老人保健施設協会)は「予防で有効と考えられるのは『かかりつけ医と認知症サポート医との連携』であろう。高齢者の多くは何らかの傷病をかかえ、日常的に医療機関を受診する。そこで、内科医師だけでなく、整形外科医やリハビリテーション科医、眼科医、さらには歯科医が、認知症に関する研修を積極的に受講するよう、日本医師会や日本歯科医師会に期待したい」とコメント。

また、齋藤訓子委員(日本看護協会副会長)は、「認知症のリスク因子の1つに『難聴』があるという。しかし独居高齢者では聴力の衰えに気づきにくい。例えば『通いの場』で高齢者とコミュニケーションをとる中で、『この方は聴力が衰えてきているのでは』と感じた際には、検査などに結びつける仕組みなどを検討してはどうか」と提案しています。
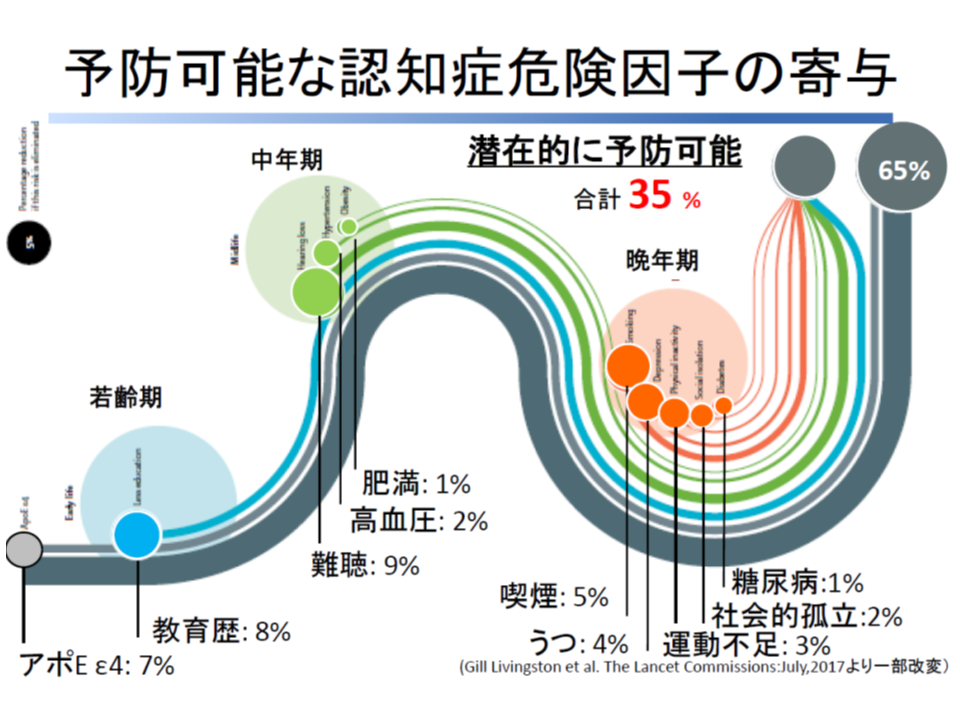
また予防に資する可能性のある取り組みとして、「通いの場」が重視されています。認知症患者を含む高齢者が身近な場に通い、多くの人と交流することが、認知症発症を遅らせることに効果的なのではないかと期待されるのです。大綱では「通いの場への参加率を8%程度に高める」ことが施策目標の1つに据えられており、市町村の創意工夫が待たれます。

この点、先進的な取り組みを行い、現時点で「通いの場」への参加率5%を実現している高松市の首長(市長)でもある大西秀人委員(全国市長会介護保険対策特別委員会委員長)からは、▼スポーツ▼農業体験―など、施策の垣根を越えた取り組みを行うことを提案。また江澤和彦委員(日本医師会常任理事)は、「通いの場に、折に触れて認知症サポート医などの専門家が出向き、アドバイスを行う」ことも重要であろうと提案しています。また先般成立した改正健康保険法・介護保険法(医療保険制度の適正かつ効率的な運営を図るための健康保険法等の一部を改正する法律)では、介護予防事業と保健事業とを一体的に実施することを可能としており、これも「通いの場」の参加率向上にドライブをかける重要な仕掛けの1つとなるでしょう(関連記事はこちらとこちらとこちら)。マンネリ化を防ぐことで、高齢者の継続参加が期待され、その口コミなどにより新たな参加者が増え、さらに専門家のアドバイスを受けて改善をしていくことでさらなる参加の継続を促す、といった好循環が生まれることが望まれます。
なお、認知症の人と家族の会常任理事の花俣ふみ代委員は、「大綱では共生と予防を車の両輪に位置付けているが、まず『共生』を最優先事項として進める必要がある」と強調。前述のように「予防に取り組んでも認知症になってしまった人」「既に認知症症状のある人」へが、まず地域社会で従前どおり暮らせる社会の構築、つまり「共生」施策をより力強く進める必要があるとの考えです。厚生労働省老健局総務課認知症施策推進室の田中規倫室長も、「予防(発症を遅らせる)施策は、認知症患者との『共生』基盤として進めることが必要となる」とコメントしています。
「予防」については、長期的な視点で取り組んでいくことが必要でしょう。
医療・介護スタッフの認知症対応力向上が不可欠
また、医療・介護サービスに関しては、医療スタッフ・介護スタッフの認知症対応力の向上、つまりスキルアップが極めて重要となるという指摘も数多くでました。
この点、大綱では「研修受講の促進」などを打ち出していますが、介護保険サービス事業所(在宅サービス、地域密着型サービス、施設サービスのいずれも)の多くは小規模であり、スタッフが研修受講をすることは現実問題として「困難」です。このため齋藤委員は「受講しやすい」環境の整備が重要と指摘。あわせて「最新の知識・技術を持つ病院の看護師が、介護事業所などに出向き、知識・技術をスタッフに伝授する」モデル事業を実施し、介護事業所などから高評価を得ていることも紹介しました。「研修に来てもらう」だけでなく、「研修者が事業所に出向く」形も検討していくことが重要でしょう。
この点、将来的には、介護事業所の集約等による「大規模化」なども重要な視点になってきます。
なお江澤委員は、認知症初期集中支援チームについて、「そもそもは『臨床診断をまだ受けておらず、適切な医療・介護サービスが受けられていない』人がサポート対象であったはずだが、実態は『臨床診断を受けている、いわゆる困難事例』が主なサポート対象となっているようだ。サポート対象を改めて検討しなおす必要があるのではないか」との考えを述べています。
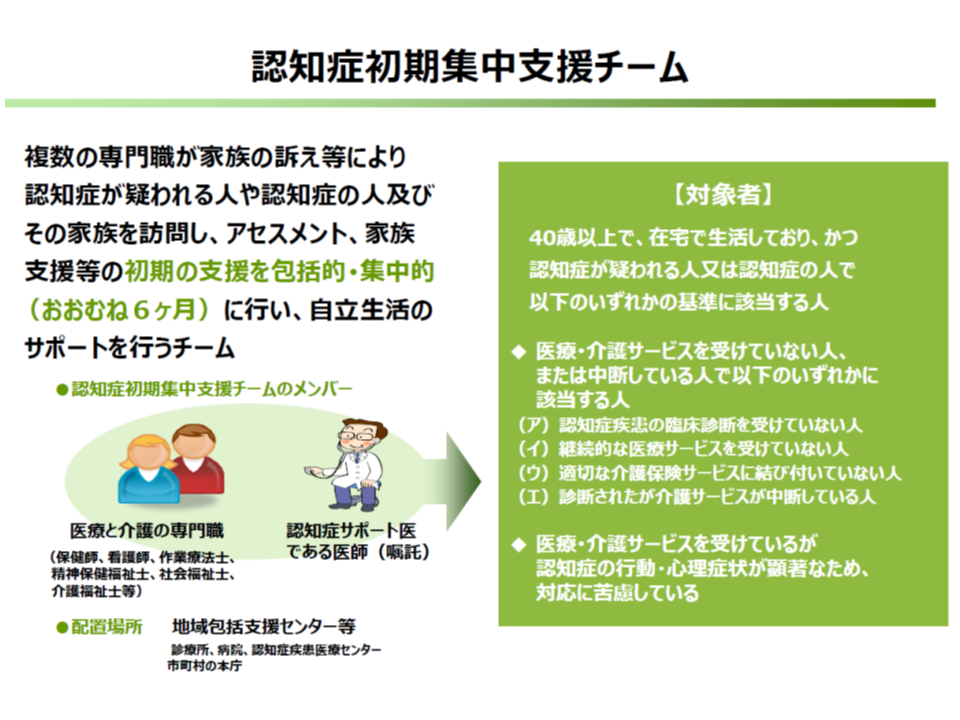
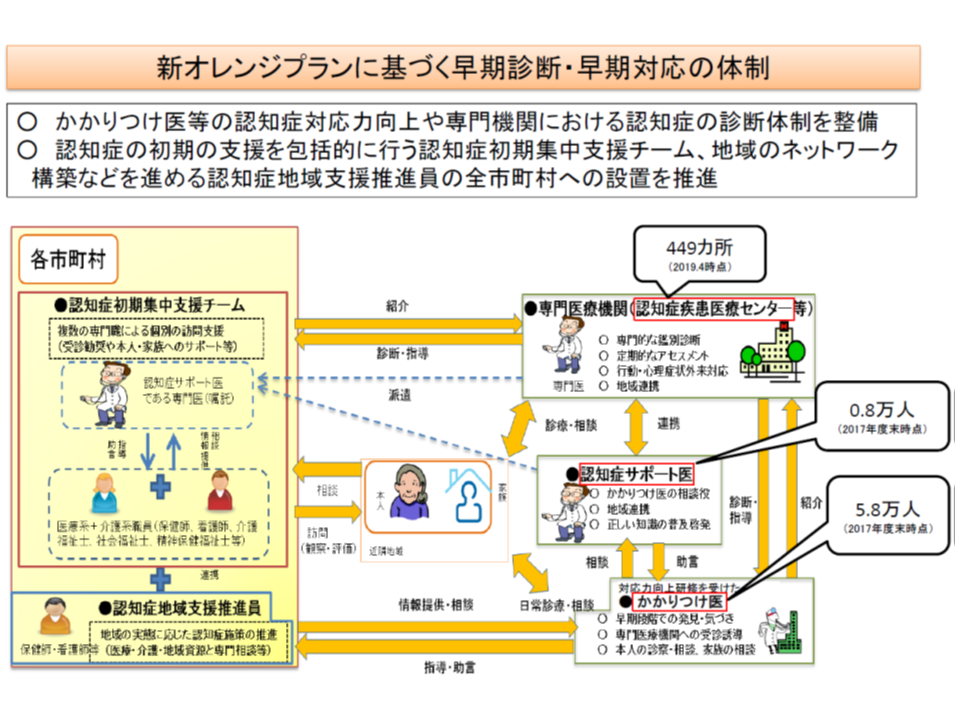
認知症初期集中支援チームは、今年(2019年)3月末時点で、1739、つまりほぼすべての市町村に設置されるており、今後は「活動内容」に焦点を合わせた改善・質の向上が課題になってきていると言えるでしょう。
介護保険部会では、2021年度からの「第8期介護保険事業(支援)計画」策定(必要であれば介護保険法改正も実施)に向けた検討を進めており、計画の中に「大綱を進めるための認知症対策」をどのように盛り込むのか、今後の議論に要注目です。
【関連記事】
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長
新たな【特定処遇改善加算】の加算率、訪問介護では6.3%・4.2%、介護療養では1.5%・1.1%など―介護給付費分科会(1)
2017年度創設の新介護職員処遇改善加算Iで、介護職員給与は1万3660円増加―介護給付費分科会(1)
介護職員処遇改善加算の新区分、キャリアパス要件IIIの内容や手続きを詳説―厚労省
介護職員処遇改善加算の新区分、4月から算定するためには「4月15日」までに届け出を―厚労省
定期巡回・随時対応で13.7%、看多機で10.2%の新たな介護職員処遇改善加算を創設―社保審・介護給付費分科会
来年度(2017年度)から、介護職員処遇改善加算に上位区分設けることを了承―社保審・介護給付費分科会
2018年度から重度化予防等に力を入れる自治体に重点補助―厚労省・介護保険等課長会議(1)
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
要介護者の自立支援に向けた取り組み実績に基づき、市町村などに交付金—介護保険部会
2018年8月から高所得者の介護サービス利用料を3割に、介護療養からの新転換先「介護医療院」を創設
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
介護保険制度改革案で意見まとめ、利用者負担や総報酬割は両論併記―社保審・介護保険部会
軽度者への生活援助サービス、総合事業への移行は時期尚早―社保審・介護保険部会(2)
介護保険、現役並み所得者での3割負担を厚労省が提案―社保審・介護保険部会(1)
在宅医療・介護連携、連携の手順を明確にし、都道府県による市町村支援を充実―社保審・介護保険部会
40-64歳が負担する介護保険の保険料、どこまで公平性を求めるべきか―介護保険部会(2)
能力に応じた利用者負担を求めるべきだが、具体的な手法をどう考えるべきか―介護保険部会(1)
全国平均より著しく高額な「福祉用具の貸与価格」を設定するには保険者の了承が必要に―介護保険部会(2)
「軽度者への生活援助」の地域支援事業への移行、要支援者の状況検証が先―介護保険部会(1)
要支援者への介護サービス、総合事業への移行による質低下は認められず―介護保険部会(2)
地域包括支援センター、「土日の開所」や「地域での相談会実施」など相談支援機能の拡充を―介護保険部会(1)
ケアプラン作成費に利用者負担を導入すべきか―介護保険部会
介護従事者の処遇改善に向け、来年度(2017年度)に臨時の介護報酬改定―介護保険部会(2)
要介護認定の「更新」有効期間、上限を現在の24か月から36か月に延長―介護保険部会(1)
介護保険の被保険者対象年齢、「40歳未満」への引き下げは時期尚早―介護保険部会
介護費用の分担、現役世代の頭割りを維持すべきか、負担能力も勘案していくべきか―介護保険部会(2)
所得の高い高齢者、介護保険の利用者負担を2割よりも高く設定すべきか―介護保険部会(1)
介護保険の福祉用具貸与・販売や住宅改修、標準価格を導入すべきか―介護保険部会(2)
軽度者への生活援助、保険給付のあり方などめぐり激論続く―介護保険部会(1)
介護人材不足に元気高齢者の協力やロボット活用を、2025年に向けた生産性向上を検討―介護保険部会
要支援者のケアマネジメント、地域包括支援センターの業務から外すべきか―介護保険部会
適切なケアマネジメントの推進に向け、「特定事業所集中減算」の是非も論点に―介護保険部会
「あるべきでない地域差」是正に向け、市町村へのインセンティブ付与などを検討―介護保険部会
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
軽度の要介護者への生活援助サービス、介護保険から地域支援事業に移行すべきか―社保審・介護保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
市町村が▼後期高齢者の保健事業▼介護の地域支援事業▼国保の保健事業—を一体的に実施―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化、「無関心層」へのアプローチが重要課題―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化に向け、法制度・実務面の議論スタート―保健事業・介護予防一体的実施有識者会議
介護医療院の整備に向け「小規模介護保険者の集約化」や「移行定着支援加算の期限延長」などが必要―日慢協・武久会長
2025年度には介護人材が34万人不足、処遇改善などで年間6万人の確保を目指す―厚労省
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議




