オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
2019.1.18.(金)
医療保険のオンライン資格確認や、NDB・介護DBの連結解析を可能とする基盤を整えるとともに、高齢者の保健事業と介護予防事業を一体的に実施する。さらに医療保険の「被扶養者」要件に「日本国内での居住」を加えることで不適切事例を防止し、また社会保険診療報酬支払基金の支部を廃止し、本部機能を強化する―。
社会保障審議会・医療保険部会が1月17日に開催され、厚生労働省からこういった内容の「医療保険制度の適正かつ効率的な運営を図るための健康保険法等の一部を改正する法律案」(仮称、以下、健保法等改正案)を近く開催される国会に提出する考えが示されました。

1月17日に開催された、「第117回 社会保障審議会 医療保険部会」
目次
マイナンバーカードなど用いて、オンラインで医療保険の資格確認を可能に
少子高齢化が進行する中では、医療保険制度を効果的かつ効率的に運用していくことが重要となります。例えば、集積されたレセプトや特定健康診査のデータを分析し「医療の質」向上に結びつけることや、医療現場で日々行われている「患者の被保険者資格確認」を効率的に実施することなどが求められますが、現行法では大きな制約があります。
そこで健保法等改正案では、大きく次の5点の見直しを行うこととしています。
(1)オンライン資格確認の導入
(2)NDB・介護DBの連結解析の導入
(3)高齢者の保健事業と介護予防の一体的な実施等
(4)被扶養者等の要件の見直し、国民健康保険の資格管理の適正化
(5)審査支払機関の機能強化
すでにメディ・ウォッチでお伝えした内容も含めて、改正内容を眺めてみましょう。
まず(1)のオンライン資格確認は、▼マイナンバーカード▼個人単位の番号を付した被保険者証(現行の世帯単位の被保険者番号に個人を識別する番号を付す)―のいずれかを用いて、患者の資格(どの公的医療保険に加入しているか)確認をオンラインで行うものです。これにより、「退職等で被保険者資格を喪失しながら、返却していない被保険者証を用いて、不当に保険診療を受ける」ような事例を防止できます。医療機関等の準備状況などを踏まえ、2021年から順次実施される見込みです(関連記事はこちら)。
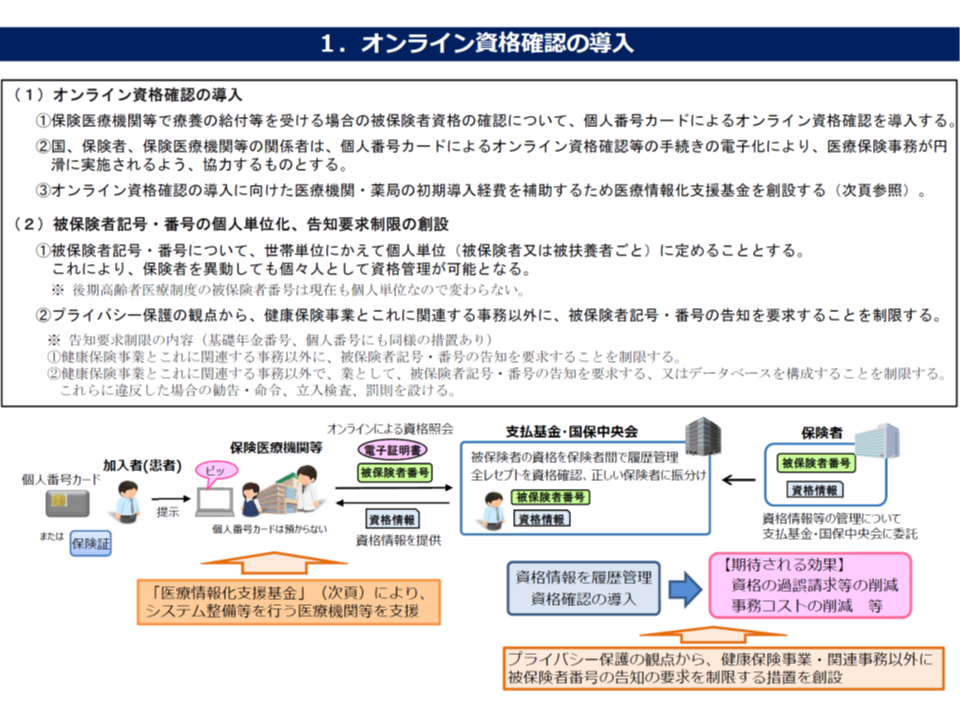
この仕組みを実現するためには、医療機関等に「マイナンバーカードなどを読み取る機器」(カードリーダー)の設置等が必要となります。このカードリーダー購入費用は、新たに創設される「医療情報化支援基金」(これまで医療ICT化促進基金)から補助されます(関連記事はこちら)。
なお、公的医療保険の被保険者証(保険証)は、さまざまな場で自動車運転免許証やパスポートに準じた「本人確認書類」として活用されています。しかし、今後は「個人を識別できる」ものとなることから、個人情報保護のために「健康保険事業とこれに関連する事務以外」では、被保険者記号・番号の告知を要求することが制限されることとなり、医療とは全く異なる場面で健保法等改正の影響が出ることが予想され、十分な周知等が必要でしょう。ます。
NDB・介護DBの連結解析で、医療・介護サービスの質向上目指す
また(2)は、NDB(National Data Base、診療報酬のレセプトと特定健康診査のデータを格納)と介護DB(介護保険総合データベース、要介護認定情報と介護レセプト情報を格納)の連結分析を実現するものです。NDBの根拠法である高齢者医療確保法と介護DBの根拠法である介護保険法について、「データベースの利活用目的を整理し、第三者提供を明確に法律に位置付ける」「連結解析を可能とする規定を設ける」「安全確保等を担保する」「手数料(実費)を利用者から徴収可能とする」などの見直しが行われ、2020年10月実施の予定です(関連記事はこちら)。
データがさらに集積され、個人個人の特定健診データ・診療データ(NDBに格納)と要介護認定データ・介護データ(介護DBに格納)を連結・解析することで、「腹囲や血圧が●●の状態にある人は、○○疾病に罹患しやすく、その場合、◎◎治療が効果的である。また、こうした人は◆歳程度で要介護状態となるが、◇◇介護サービスと◆◆介護サービスを組み合わせて提供することで、要介護状態が改善する」などのエビデンスを構築できるのではないか、と期待されます。これまで以上にエビデンスに基づく医療・介護提供を可能とする環境整備に向けた、非常に重要な改正内容と言えます。
健康寿命の延伸目指し、高齢者の保健事業と介護予防事業を一体的実施
また(3)は、市町村が実施主体となって、▼後期高齢者医療制度の保健事業▼介護保険の地域支援事業▼国民健康保険の保健事業—を一体的に実施することを目指すものです。これまで各事業は別々に実施されることが多く、相乗効果が十分に現れていませんでしたが、今後は、より効果的かつ効率的に実施することが可能となり、「健康寿命の延伸」が期待されます。
具体的な法改正事項としては、▼国が作成する保健事業の指針に「一体的実施」の方向性を明示する▼後期高齢者医療広域連合が作成する広域計画に、「広域連合と市町村の連携内容」を規定する▼市町村が、保健事業等を一体的実施するための「事業の基本的な方針」を作成し、実施する▼市町村が広域連合に「被保険者の医療情報等の提供を求める」ことを可能とする―などです(関連記事はこちら)。2020年4月1日から施行される予定です。
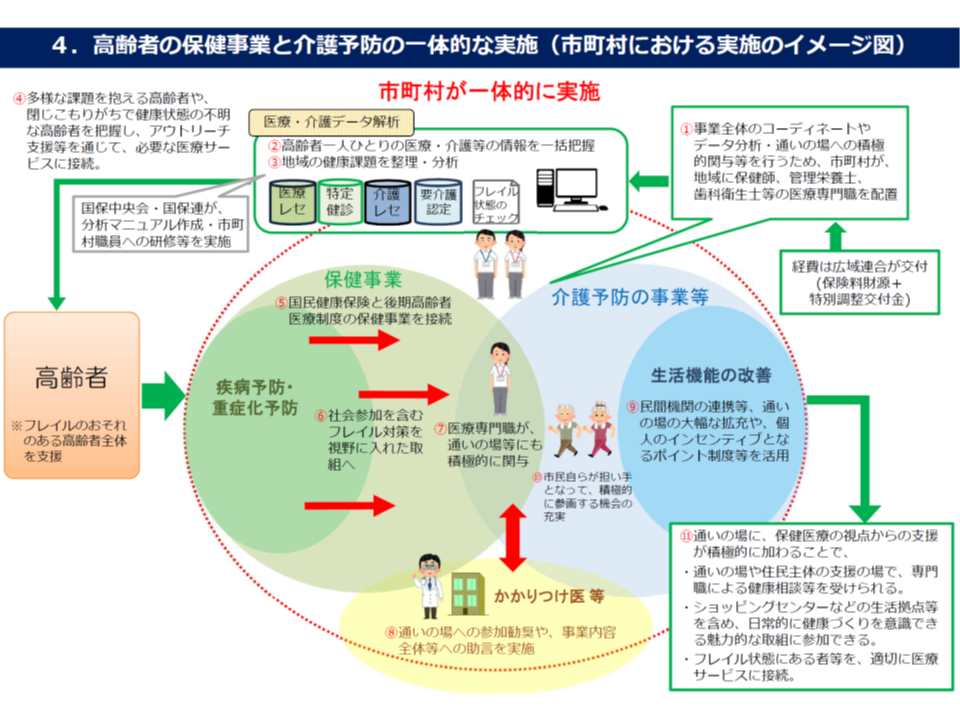
国民健康保険と介護保険の保険者である市町村はKDB(国保データベース)を構築し、そこに国保・介護保険のレセプト等が格納されています。保健事業の一体的実施には、このKDB活用が威力を発揮しますが、現時点では匿名加工がなされていないため、目的外の利活用(例えば、市町村同士あるいは市町村と広域連合でデータを共有するなど)が困難です。そこで、法律において「保健事業の一体的実施」等をKDBの利用目的の1つと位置付けることで、個人情報保護法の制限を受けることなく広範な利活用が可能になると見込まれます。
医療保険の被扶養者、原則として「日本国内居住者」に限定
一方、(4)は「外国に住む家族に、不適切に我が国の医療保険を利用させる」「不正な在留者が国民健康保険に加入し、医療保険を利用する」といった不適切事例を防止するものです。例えば、我が国に一定期間居住する外国人は公的医療保険制度に加入しますが、外国に居住したままの家族が傷病に罹患した場合、一時的に我が国に呼び寄せ、「被扶養者である」として公的医療保険を利用させる、などといった事例があると指摘されています。
健保法等改正案では、こうした不適切事例を防止するため、次のような規定を設けることになります。上記では「外国人」を例にとりましたが、「日本人」であっても同様の取扱いとなり、法律が公布され次第、適用される予定です。
▽被扶養認定における国内居住要件
健康保険の被扶養者認定において「原則として国内に居住している」という要件を導入する。留学生など、日本に住所を有しない者のうち、「日本に生活の基礎があると認められる者」は、例外的に要件を満たすこととする(例えば、留学生、海外赴任に同行する家族など)。いわゆる「医療滞在ビザ」等で来日して国内に居住する者は、被扶養者の対象から除外する
▽市町村における調査対象の明確化
市町村が関係者(外国人であれば日本語学校や企業など、日本人であれば勤務先の雇用主)に報告を求められる対象として、「被保険者の資格の得喪に関する情報」を追加する
支払基金の支部を廃止し本部機能を強化、審査委員会は各都道府県に設置
さらに(5)は、かねてから議論されていた「社会保険診療報酬支払基金」改革(以下、支払基金改革)を実現するものです。規制改革推進会議から「支払基金の都道府県支部の存在が、いわゆる『レセプト審査における地方ルール』などを生み、非効率を招いている」と指摘されていました(関連記事はこちらとこちらとこちらとこちらとこちらとこちら)。
健保法等改正案の一環として、社会保険診療報酬支払基金法について次のような見直しを行い(改正法案に盛り込まず、下位規範で見直すものも含む)、効果的かつ効率的な審査の実現を目指します。関連した見直しが国民健康保険団体連合会でも行われます。
▽現行法上の支部の都道府県必置規定を廃止し、支部長が担っている権限を本部に集約することで、本部によるガバナンスを強化する(法改正事項2021年4月施行)
▽支払基金職員によるレセプト事務点検業務の実施場所を「全国10か所程度の審査事務センター」(仮称)に順次集約していく(基金内部規程事項2022年4月以降に順次施行)
▽現在、47の都道府県支部に設置されている審査委員会を、本部のもとに設置する(法改正事項)。ただし、「地域医療の特性」等を踏まえ、設置場所はこれまでと同様47都道府県とする
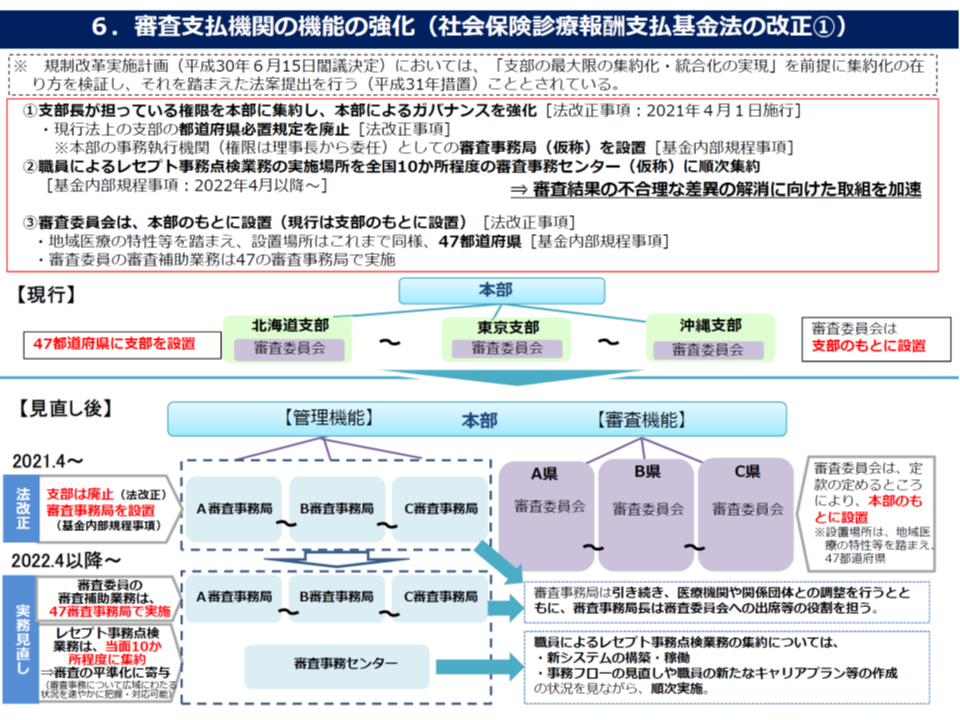
このうち「審査委員会の本部設置」について、医療提供者である松原謙二委員(日本医師会副会長)や池端幸彦委員(日本慢性期医療協会副会長)、遠藤秀樹委員(日本歯科医師会常務理事)は、「これまで地域の医療現場の声を審査委員会が吸い上げ、地域の特性(医療機関へのアクセス状況や季節ごとの住民の生活実態など)を踏まえた配慮などがなされてきた。本部設置により、そうした配慮が消滅しないようにしてほしい」と要望しています。上述のように「設置場所は、これまでどおり各都道府県とする」とされており、地域医療の特性を踏まえた審査は確保されるものと考えられます。
こうした改正内容について、委員からは「現場(医療機関等や市町村など)で混乱が生じないよう、準備期間を十分に設けてほしい」などの要望が強く出されましたが、具体的な反対意見などは出ていません。市町村関係者などと最終調整を行ったうえで、近く開催される次期通常国会に、改正法案が提出されます。
【関連記事】
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
国民健康保険、より高所得者な人に負担増を求めるべきか―医療保険部会
超高額薬剤等の保険収載、薬価制度だけでなく税制等も含め幅広い対応を―社保審・医療保険部会
NDB・介護DBを連結し利活用を拡大する方針を了承、2019年の法改正目指す―社保審・医療保険部会(2)
健康寿命延伸に向け、「高齢者の保健事業」と「介護予防」を一体的に実施・推進―社保審・医療保険部会(1)
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
骨太方針2018を閣議決定、公的・公立病院の再編統合、病床のダウンサイジング進めよ
2019-21年度、社会保障費は「高齢化による増加」のみ認める、公立病院等の再編進めよ―経済財政諮問会議
団塊の世代が後期高齢者となりはじめる2022年度までに社会保障改革を実行せよ―経済財政諮問会議
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
今後3年で社会保障改革が必要、元気高齢者活用やAIケアプラン等に取り組め―経済財政諮問会議
「健康寿命の増加>平均寿命の増加」目指し、健康・医療・介護データの利活用等を推進―未来投資会議
75歳以上の後期高齢者の医療費自己負担、段階的に2割に引き上げよ―財政審
軽微な傷病での医療機関受診では、特別の定額負担を徴収してはどうか―財政審
骨太方針2018、「後期高齢者の自己負担2割への引き上げ」は後退―健保連
病床過剰地域で「ダウンサイジング」が進むよう、効果的な方策を検討せよ―経済財政諮問会議
少額外来での受診時定額負担、民間医療機関への機能転換命令権など改めて提唱―財政審
NDB・介護DBの連結方針固まる、「公益目的研究」に限定の上、将来は民間にもデータ提供―厚労省・医療介護データ有識者会議
NDB・介護DBの連結運用に向け、審査の効率化、利用者支援充実などの方向固まる―厚労省・医療介護データ有識者会議
NDB・介護DBの連結、セキュリティ確保や高速化なども重要課題―厚労省・医療介護データ有識者会議
NDB・介護DBからデータ提供、セキュリティ確保した上でより効率的に―厚労省・医療介護データ有識者会議
NDB・介護DBの利活用を促進、両者の連結解析も可能とする枠組みを―厚労省・医療介護データ有識者会議
NDB・介護DB連結、利活用促進のためデータベース改善やサポート充実等を検討—厚労省・医療介護データ有識者会議
市町村が▼後期高齢者の保健事業▼介護の地域支援事業▼国保の保健事業—を一体的に実施―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化、「無関心層」へのアプローチが重要課題―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化に向け、法制度・実務面の議論スタート―保健事業・介護予防一体的実施有識者会議
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
オンライン服薬指導の解禁、支払基金改革、患者申出療養の活性化を断行せよ―規制改革推進会議
審査支払機関改革やデータヘルス改革の実現に向け、データヘルス改革推進本部の体制強化―塩崎厚労相
レセプト請求前に医療機関でエラーをチェックするシステム、2020年度から導入—厚労省
混合介護のルール明確化、支払基金のレセプト審査一元化・支部の集約化を進めよ—規制改革会議
支払基金の支部を全都道府県に置く必要性は乏しい、集約化・統合化の検討進めよ—規制改革会議
審査支払改革で報告書まとまるが、支払基金の組織体制で禍根残る―質の高い医療実現に向けた有識者検討会
支払基金の都道府県支部、ICT進展する中で存在に疑問の声も―質の高い医療実現に向けた有識者検討会
レセプト審査、ルールを統一して中央本部や地域ブロック単位に集約化していくべきか―質の高い医療実現に向けた有識者検討会
支払基金の組織・体制、ICTやネット環境が発達した現代における合理性を問うべき―質の高い医療実現に向けた有識者検討会
診療報酬の審査基準を公開、医療機関自らレセプト請求前にコンピュータチェックを―質の高い医療実現に向けた有識者検討会
都道府県の支払基金と国保連、審査基準を統一し共同審査を実施すべき―質の高い医療実現に向けた有識者検討会で構成員が提案
レセプト審査基準の地域差など、具体的事例を基にした議論が必要―質の高い医療実現に向けた有識者検討会
支払基金の改革案に批判続出、「審査支払い能力に問題」の声も―質の高い医療実現に向けた有識者検討会
診療報酬審査ルールの全国統一、審査支払機関の在り方などをゼロベースで検討開始―厚労省が検討会設置
診療報酬の審査を抜本見直し、医師主導の全国統一ルールや、民間活用なども視野に―規制改革会議WG
ゲムシタビン塩酸塩の適応外使用を保険上容認-「転移ある精巣がん」などに、支払基金
医療費適正化対策は不十分、レセプト点検の充実や適正な指導・監査を実施せよ―会計検査院
レセプト病名は不適切、禁忌の薬剤投与に留意―近畿厚生局が個別指導事例を公表
16年度診療報酬改定に向け「湿布薬の保険給付上限」などを検討―健康・医療WG
団塊ジュニアが65歳となる35年を見据え、「医療の価値」を高める―厚労省、保健医療2035





