骨太方針2018、「後期高齢者の自己負担2割への引き上げ」は後退―健保連
2018.6.20.(水)
骨太の方針2018においては、社会保障改革を軸とする「基盤強化期間」の設定など高く評価できる部分もあるが、例えば、「経済・財政再生計画」の改革工程表(2018改定版)では「2018年度中に後期高齢者の窓口負担の在り方を検討する」とされていたものが後退しかねない内容となっている。高齢者医療費の負担構造改革を早期に実現する必要がある―。
健康保険組合連合会の佐野雅宏副会長は、骨太の方針2018(経済財政運営と改革の基本方針2018—少子高齢化の克服による持続的な成長経路の実現—)の閣議決定を受けて、6月18日にこういったコメントを発表しました(健保連のサイトはこちら)。
健保財政を圧迫する拠出金負担について、上限設定などに触れていない
医療費は、国民全体で▼保険料▼自己負担(窓口一部負担)▼公費―として賄っています。「経済的能力(つまり所得)に応じた負担、応能負担」である保険料(公費もこう見ることが可能)と、「受益内容に応じた負担、応益負担」である自己負担を組み合わせることで、「公平な負担」「コスト意識の喚起」などを目指しています。
自己負担については、主に年齢に応じて▽小学校入学前までは2割▽小学校入学以降70歳になるまでは3割▽70-74歳は2割(段階的に3割に引き上げ)▽75歳以上は1割―といった具合に設定されています。
このうち70-74歳の前期高齢者については、2014年度から「新たに70歳に到達する人において2割負担とする」という形で段階的に自己負担割合の引き上げが行われ、今年度(2018年度)には70-74歳すべてで「原則2割」負担となります。69歳以下では「3割負担」であったので、70-74歳の自己負担割合が「1割→2割」に引き上げられたとしても、個人単位でみれば「3割→2割」への負担軽減となる形です。
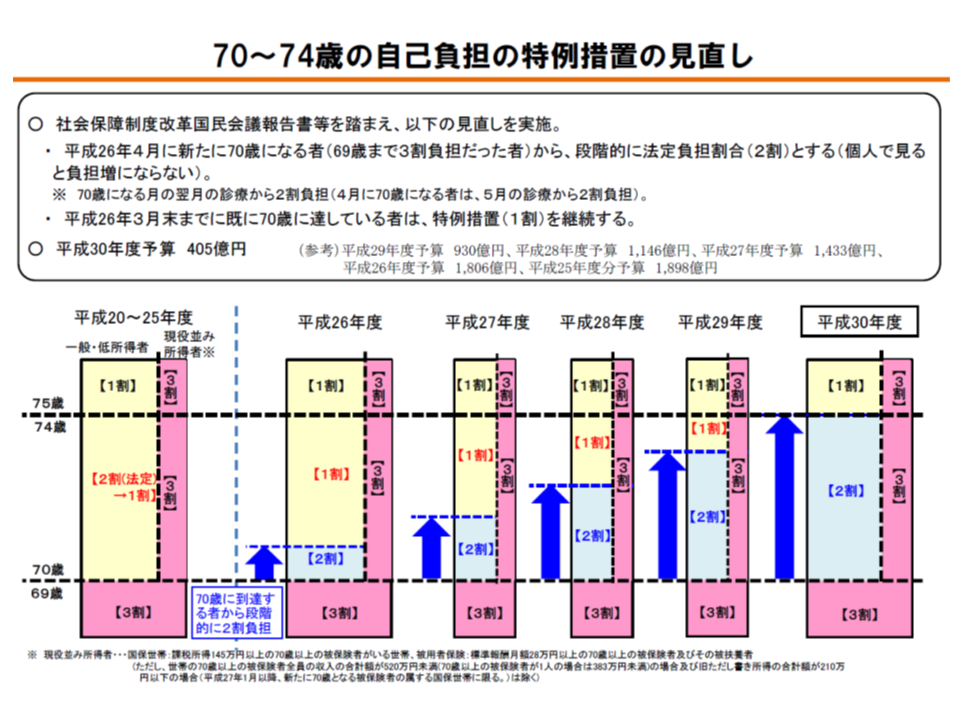
70-74歳の前期高齢者の自己負担割合は、段階的に1割から2割に引き上げられているが、個人単位では「従前1割であったものが2割にアップする」わけではない
さらに佐野副会長は、「世代間の負担の公平性」を確保するために、75歳以上の後期高齢者においても自己負担割合を「原則2割」に引き上げるべきと提唱しています。仮に来年度(2019年度)から「新たに75歳に到達する人において2割負担とする」ことができれば、切れ目なく「70歳以上で2割負担」とすることが可能になるのです(2014年度に新たに70歳になった人は、2019年度に75歳になるため)(関連記事はこちら)。
この点、「経済・財政再生計画 改革工程表2017改定版」では、この問題について「2018年度中に関係審議会等において検討し、結論を得る」ことが明示されていました。しかし、今般閣議決定された骨太の方針2018では「団塊世代が後期高齢者入りするまでに、世代間の公平性や制度の持続性確保の観点から、後期高齢者の窓口負担の在り方について検討する」との書きぶりになっています。団塊世代が75歳以上の後期高齢者に入るのは2022年度であることから、佐野副会長は「先送り」「後退」と見ているのです。
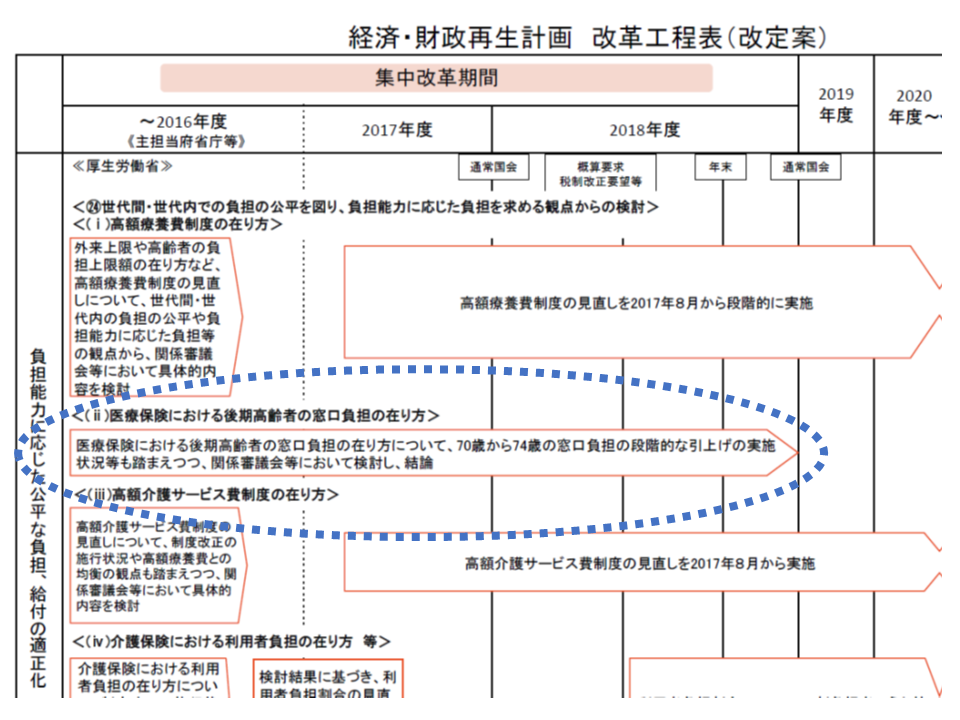
「経済・財政再生計画 改革工程表2017改定版」では、「2018年度中に結論を得る」とされていた

骨太の方針2018では「団塊世代が後期高齢者入りするまで」とされた
佐野副会長は、▼現行制度のままでは国民皆保険の崩壊が危惧される▼拠出金上限の設定などの負担軽減策については、具体的に触れられていない―とし、「国民皆保険の持続性確保のために、高齢者医療費の負担構造改革の早期の実現を強く求める」と強調しています。
今後、骨太の方針2018で示された改革案について、社会保障審議会の医療保険部会や医療部会、中央社会保険医療協議会などで具体化していくことになりますが、佐野副会長は、そうした場を通じて改革の必要性などを強く訴えていく考えです(関連記事はこちらとこちら)。


【関連記事】
骨太方針2018を閣議決定、公的・公立病院の再編統合、病床のダウンサイジング進めよ
2019-21年度、社会保障費は「高齢化による増加」のみ認める、公立病院等の再編進めよ―経済財政諮問会議
団塊の世代が後期高齢者となりはじめる2022年度までに社会保障改革を実行せよ―経済財政諮問会議
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
今後3年で社会保障改革が必要、元気高齢者活用やAIケアプラン等に取り組め―経済財政諮問会議
「健康寿命の増加>平均寿命の増加」目指し、健康・医療・介護データの利活用等を推進―未来投資会議
75歳以上の後期高齢者の医療費自己負担、段階的に2割に引き上げよ―財政審
軽微な傷病での医療機関受診では、特別の定額負担を徴収してはどうか―財政審
オンライン服薬指導の解禁、支払基金改革、患者申出療養の活性化を断行せよ―規制改革推進会議
2018年度同時改定、「対面診療と遠隔診療の組み合わせ」や「自立支援に効果ある介護」を評価—未来投資会議
2018年度診療報酬改定、効果的・効率的な「対面診療と遠隔診療の組み合わせ」を評価—安倍内閣が閣議決定
遠隔診療の取扱い明確化し、2018年度改定でICT活用した生活習慣病管理など評価せよ―規制改革会議
2018年度診療報酬改定で、オンライン診療を組み合わせた生活習慣病対策などを評価—未来投資会議
2018年度診療報酬改定に向け、臨床現場でのICTやAIの活用をどう考えるか―中医協総会(1)
通所介護におけるアウトカム評価【ADL維持等加算】の詳細を通知―厚労省
【18年度介護報酬改定答申・速報1】長時間の通所リハなど、基本報酬引き下げ―介護給付費分科会
要介護度の改善に向けて、「状態改善」に資するサービスの評価を新設―第153回介護給付費分科会(2)
回復期リハビリ病棟、リハ投入量当たりの効果に着目した評価上限を設定―中医協総会
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
学識者を「地域医療構想アドバイザー」に据え、地域医療構想論議を活発化―地域医療構想ワーキング(2)
再編・統合も視野に入れた「公立・公的病院の機能分化」論議が進む―地域医療構想ワーキング(1)
2018年度の病床機能報告に向け、「定量基準」を導入すべきか―地域医療構想ワーキング
2025年に向けた全病院の対応方針、2018年度末までに協議開始―地域医療構想ワーキング
公的病院などの役割、地域医療構想調整会議で「明確化」せよ—地域医療構想ワーキング
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
地域別診療報酬には慎重論、後期高齢者の自己負担2割への引き上げも検討—医療保険部会
医療機関自ら検体検査を行う場合、医師・臨床検査技師を精度確保責任者として配置せよ―社保審・医療部会(2)
医療機関で放射線治療等での線量を記録し、患者に適切に情報提供を―社保審・医療部会(1)
ACP等の普及に向けて多くの提案、「医師少数地域での勤務経験」の活用法に期待集まる―社保審・医療部会(2)
無痛分娩の安全性確保に向け、麻酔科専門医等の配置や緊急時対応体制などを要請―社保審・医療部会(1)



