かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
2021.9.28.(火)
手洗いの徹底などといった公衆衛生面の向上で、相当程度感染症への罹患を防ぐことができる。防げる感染症は、国民が自らの努力で防ぐべきである―。
放置すれば重篤な事態に陥る慢性疾患には継続的な治療・管理が必要であるが、病態に応じて「対面診療」「オンライン診療」「リフィル処方箋の活用」などを組み合わせることが、患者の通院負担軽減、医療費適正化にもつながる―。
かかりつけ医機能を評価する診療報酬項目は、患者に分かりにくく、重複などもある。患者視点で診療報酬項目を整理し直すことが必要である―。
健康保険組合連合会は9月21日に、こうした提言を公表しました(健保連のサイトはこちら(本文)とこちら(概要)とこちら(資料))(前回改定における提言に関する記事はこちら)。
目次
公衆衛生面の向上で、防げる感染症等は、自らの努力で防ぐことなどが重要
2022年度の時期診療報酬改定に向けた議論が、中央社会保険医療協議会を中心に精力的に進められています。
◆入院医療の総論に関する記事はこちら(入院医療分科会中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら
◆急性期入院医療に関する記事はこちらとこちらとこちら
◆DPCに関する記事はこちら
◆ICU等に関する記事はこちら
◆地域包括ケア病棟に関する記事はこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちら
◆入退院支援の促進に関する記事はこちら
◆救急医療管理加算に関する記事はこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちら
◆在宅医療・訪問看護に関する記事はこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆調剤に関する記事はこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちら
主に大企業で働くサラリーマンとその家族が加入する健康保険組合の連合組織である健康保険組合連合会(健保連)は、レセプト分析等をもとに診療報酬改定に向けた提言を行っています(前回改定における提言に関する記事はこちら)。2022年度の次期診療報酬改定に向けても、▼2018年10月-2019年3月の8210万件▼2019年4月-2020年3月の1億5762万件▼2020年4月-2020年9月の6455万件―のレセプトを分析し、「新型コロナウイルス感染症の教訓を生かした医療」体制構築に向けた提言を行いました。
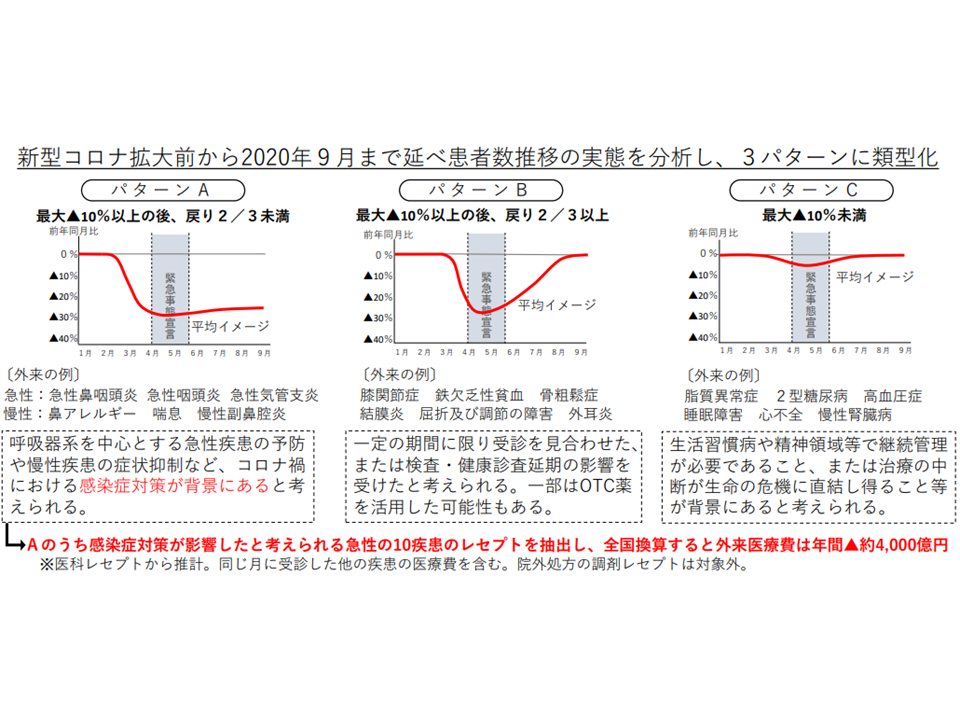
まず健保連では「コロナ禍における受療行動の変容を検証」しています。具体的には、コロナ感染症拡大前から2020年9月までの「延べ患者数」の推移を分析したところ、疾患等によって患者の受療行動が次の3パターンに類型化できることが分かりました。
(A)初の緊急事態宣言中に大きく減少(10%超)し、それが一定程度維持(戻り率が3分の2未満)される疾患等(外来の急性疾患としては急性鼻咽頭炎 急性咽頭炎 急性気管支炎など、慢性疾患としては鼻アレルギー、喘息、慢性副鼻腔炎など)
(B)初の緊急事態宣言中に大きく減少(10%超)したが、ほぼ回復(戻り率が3分の2以上)する疾患等(外来では膝関節症、鉄欠乏性貧血、骨粗鬆症、結膜炎、屈折および調節の障害、外耳炎など)
(C)初の緊急事態宣言中でも患者数が大きく変化しない(減少率10%未満)疾患等(外来では脂質異常症、2型糖尿病、高血圧症、睡眠障害、心不全、慢性腎臓病など)
このうち(A)疾患は、手洗いの徹底やマスク着用など公衆衛生面の向上(感染症対策)で「罹患が防止できている」と言えます。健保連では(A)により「外来医療費が全国で4000億円ほど適正化できている」と分析。健保連では個々人の行動変容の重要性を強調しており、今後も「手洗いの徹底や、感染症流行期のマスク着用で、相当程度の感染症を抑える」(=防げる疾病は自らの努力で防ぐ)「セルフメディケーションを活用する」「かかりつけ医を通じて自らの状態に対応した治療を選択する」などの取り組みを推進することを求めています。
一方、(B)疾患は、「コロナウイルスへの感染を恐れて一時的に受診等を控えていた」疾患と言えるでしょう。一定期間、受診を見合わせても重篤な状態には陥らないものの、治療の必要性に疑いはない疾患というイメージです。
衛生面の向上で防げる疾患は、国民の努力で防ぐべきである(健保連提言1 210921)
病態の安定した慢性疾患患者には、オンライン診療やリフィル処方箋の活用を
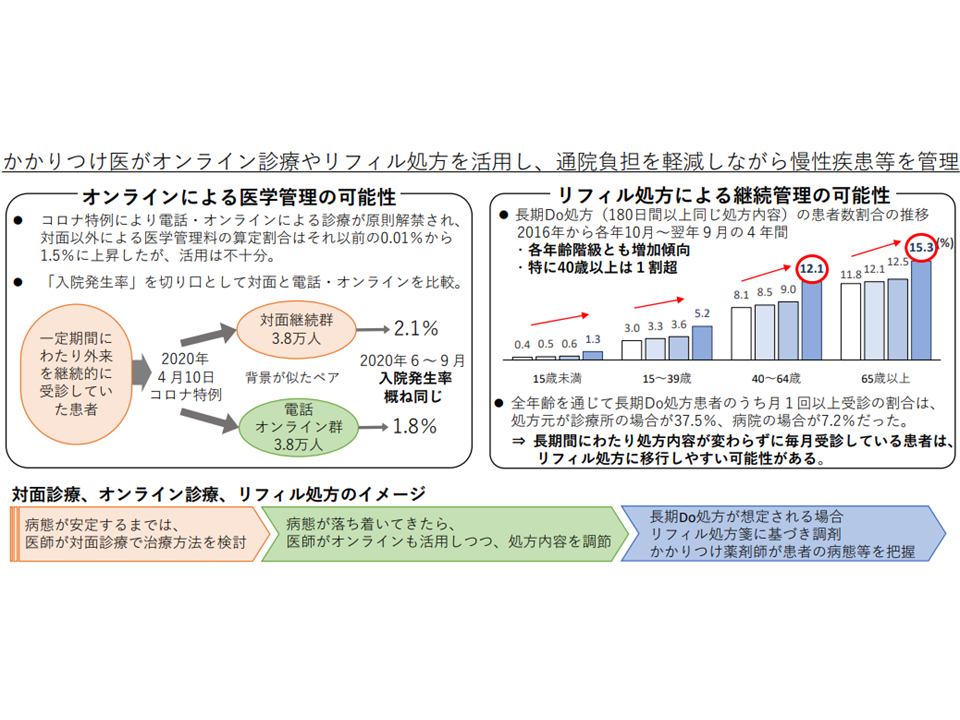
他方、(C)疾患は、治療の中断が重篤な事態を引き起こすと考えられる疾患です。「継続した治療・管理」が必要ですが、健保連では、かかりつけ医が▼オンライン診療▼リフィル処方―などを活用することを提案。これにより「患者の通院負担軽減」「医療費の適正化」に期待を寄せています。
具体的には、▼病態が安定するまでは「対面診療」で治療・管理を行う → ▼病態が落ち着いてきたら、オンライン診療を活用しつつ、処方内容を調整する →▼長期の「Do処方」(180日間以上、「前回と同じ処方」を繰り返すパターン)が行われるようになれば、リフィル処方箋を発行する―という診療イメージを提示。
リフィル処方箋とは「医師が認めた場合、一定期間、反復使用できる処方箋」のことです。「前回と同じ」であるDo処方が長期間継続するのであれば、患者にとっては「リフィル処方箋を活用して、医療機関を受診せずに薬剤にアクセスできる」選択肢は非常に魅力的かもしれません。
健保連では、▼平時および感染症の拡大期間等のいずれにもオンライン診療を実施できる「かかりつけ医」を増やす▼オンライン診療を実施する医療機関から診療データを収集する仕組みを構築する▼慢性疾患等の長期にわたる薬物治療が必要で、病状が安定した患者を対象にリフィル処方を早期に導入し、かかりつけ医とかかりつけ薬剤師の連携の下で実施する―ことを提案しています。
慢性疾患に対しては、病態に応じて対面診療・オンライン診療・リフィル処方箋の活用を組み合わせることが重要である(健保連提言2 210921)
ただし、リフィル処方箋の活用に対しては、「患者の通院が減れば、再診料収入が減ってしまう」ため、クリニックサイドの抵抗が強いと思われ、実現に向けた道のりは遠そうです。
かかりつけ医機能の評価は分かりにくく、重複もあるため、患者視点での整理を
さらに健保連では「かかりつけ医を起点とした安全・安心で効率的な外来医療の環境整備を診療報酬で促進せよ」とも提言します。
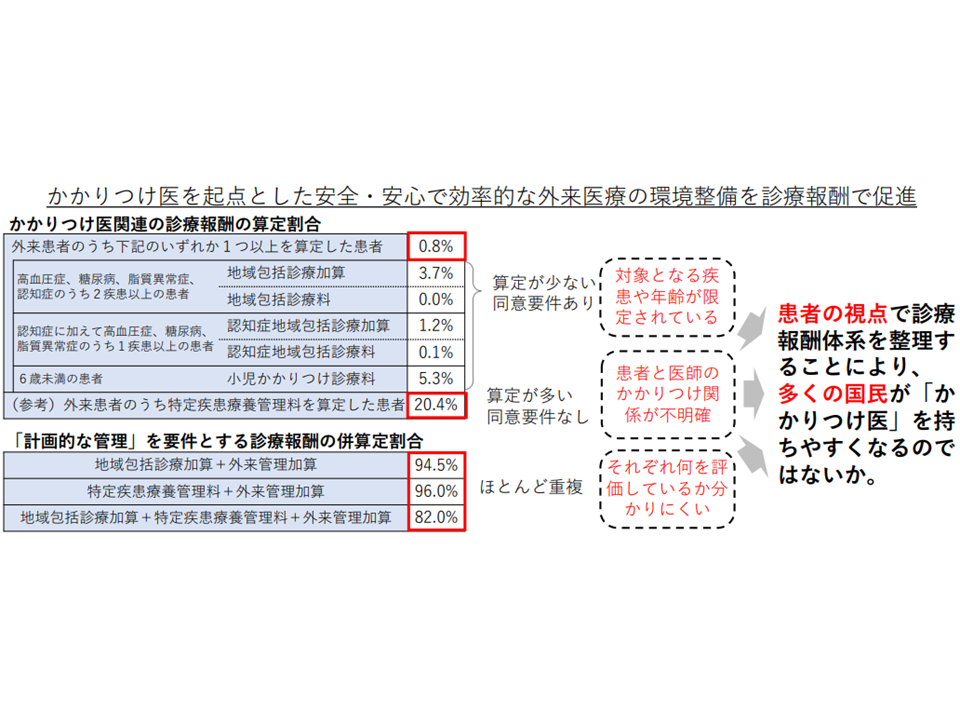
かかりつけ医機能を評価する診療報酬としては、例えば▼地域包括診療料(2014年度改定で創設された生活習慣病患者に対する総合的な医学管理を包括評価する報酬項目)▼認知症地域包括診療料(2016年度改定で創設された複数疾患を有する認知症患者に対する総合的な医学管理を包括評価する報酬項目)―などがありますが、その算定率は健保組合加入者では極めて低くなっています(外来患者のうち、地域包括診療料などを算定した患者はわずか0.8%)。
一方、一部の生活習慣病患者(甲状腺障害、糖尿病、高血圧性疾患など)に対する、かかりつけ医の指導・管理を評価する【特定疾患療養管理料】は、健保組合加入者では比較的算定率が高い(外来患者のうち算定患者は20.4%)のですが、算定要件に「患者の同意」は不要であり、「患者が十分に認識しないままに点数算定がなされている」可能性があります。
他方、再診患者のうち処置や検査等を行わず、問診や身体観察、医学管理、丁寧な説明などを行うにとどまる患者では【外来管理加算】の算定が可能です。ただし、外来管理加算の算定と、かかりつけ医機能を評価する地域包括診療加算などの算定とは、多くが「重複」しており、「加算の棲み分け」や「評価の対象」が極めて曖昧となっています。
かかりつけ医機能を評価する診療報酬項目は、わかりにくく、重複もある(健保連提言3 210921)
患者が「この特定疾患療養管理料と外来管理加算とは、何ですか?内容が似ていますが、どう異なるのですか?」という質問を医療機関サイドに投げた場合、明確に回答することは困難と思われます。
このため健保連では「患者の視点で診療報酬体系を整理する」ことが必要であると指摘し、次のような提案を行っています。
▽慢性疾患患者を想定し、既存の診療報酬について「患者による同意」を必須とし、評価の重複等を整理し、かかりつけ医による計画的な医学管理を徹底する
▽慢性疾患以外を含めて幅広い患者を想定し、次のような「かかりつけ医の新たな評価」を設ける
▼1人の患者を原則1人の医師または1か所の医療機関が担当し、患者の同意に基づき、病状や療養上の注意点等を懇切丁寧に説明し、患者の疑問や不安を解消する
▼かかりつけ医・かかりつけ医療機関には、幅広い疾患に対応し、必要に応じて専門医・専門医療機関を紹介および予約できること等が求められる
▼計画的な医学管理や基本的な診療行為等を含む包括報酬とする
▼患者がかかりつけ医を選ぶためには情報提供が重要であり、アウトカム等の「見える化」を推進する
従前の提言・提案には「医療費削減のみが目的で、医療の質を考慮していない」「重箱の隅をつつき、本質を見ていない」などの厳しい指摘も一部にありましたが(関連記事はこちらとこちら)、今般の提言・提案は「医療の質の向上を目指し、高所大所に立っている」と高く評価する声が少なくありません。もちろん、この提言を診療側委員がすべて受け入れるとは考えにくく、今後の中医協で、どういった論議に発展するのか注目する必要があります。
【関連記事】
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
機能強化加算は生活習慣病患者に限定せよ、花粉症治療のOTC類似薬は保険給付から除外せよ―健保連
皮膚乾燥症にヒルドイドやワセリンのみ処方する場合、保険給付から除外せよ―健保連





