CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
2019.6.26.(水)
お伝えしているように、6月26日に開催された中央社会保険医療協議会・総会では、2020年度の次期診療報酬改定に向けた「総論」として、▼医薬品▼医療機器―の効率的かつ有効・安全な使用等をテーマに議論を行いました。
本稿では「医療機器の効率的かつ有効・安全な使用等」に焦点を合わせます。CTやMRIなどの高額医療機器の「共同使用」を診療報酬でどう促進していくかなどが論点となっています。

6月26日に開催された、「第417回 中央社会保険医療協議会 総会」
CT・MRIなどの高額医療機器、共同利用を診療報酬でどう推進すべきか
医療提供体制改革(地域医療構想の実現、医師の働き方改革、医師偏在対策を三位一体で進める)の一環として「高額医療機器の適正使用」が重要テーマの1つに据えられています。
医師偏在対策を議論していた「医師需給分科会」と、地域医療構想の実現に向けて鋭意議論を進めている「地域医療構想に関するワーキンググループ」では、「CTやMRI、ポジトロン断層撮影(PET)などの高額機器の共同利用を推進する」との厚生労働省方針を踏まえ、次のような方針を固めました(関連記事はこちら)。
▽高額医療機器の配置状況を可視化する指標(地域の性・年齢構成を調整した「人口あたり台数」)を設定する
▽国が、「医療機器ごと・地域ごとの高額医療機器の必要台数」(ニーズを踏まえた調整人口当たりの高額医療機器の台数)情報を提供するとともに、医療機器を有する医療機関をマッピング(地図情報として可視化)する。また共同利用(紹介も含む)状況などについても、国から情報提供する
▽医療機器それぞれについて、購入にあたって「当該機器の共同利用計画(紹介を含む)」を作成し、定期的に協議の場(地域医療構想調整会議など)で確認する

また、この4月(2019年4月)から「医療用機器の効率的配置の促進に向けた特別償却制度」(2019年度税制改正)が設けられ、▼一定の稼働率確保(買い替えの場合)▼共同利用(新規購入の場合)▼地域医療構想調整会議等での確認―を条件としてCT・MRI購入額の12%が特別償却できることになりました(関連記事はこちら)。
高額医療機器の共同利用・効率的利用の推進に向けて、いわば「飴(後者)と鞭(前者)」を設けた格好ですが、その背景には「我が国では人口あたりの▼CTやMRIの設置台数▼CTやMRIの検査数―は諸外国と比較して多いものの、機器1台当たりの検査数は少なく、中には1か月あたり検査数がゼロ件の医療機関もある」とのデータがあります。言わば「CT・MRIの活用が極めて非効率なのではないか」との問題意識です。
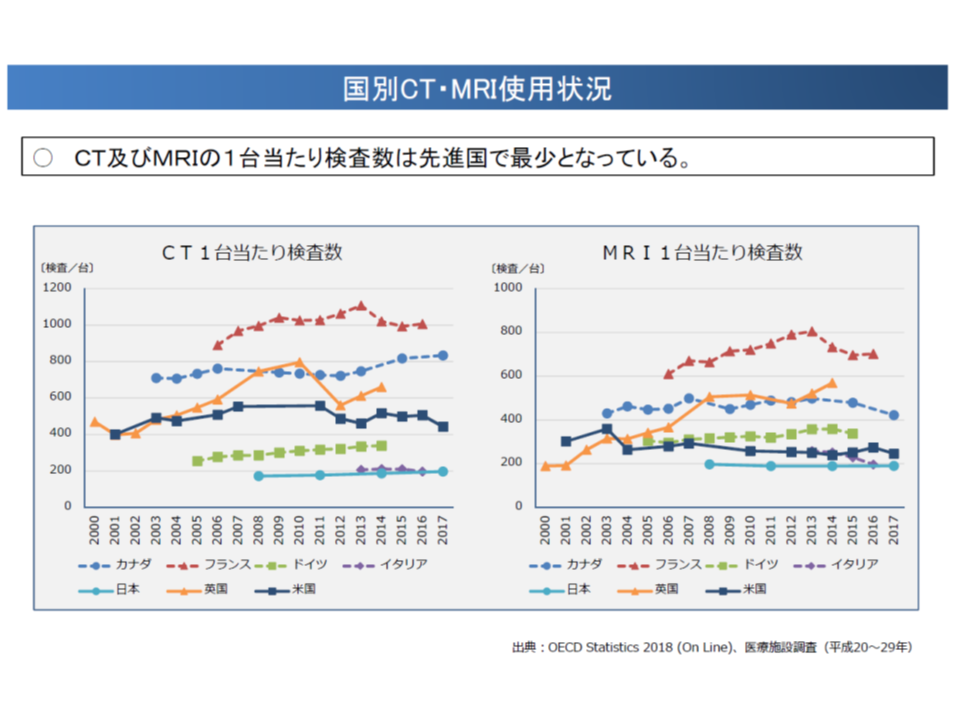
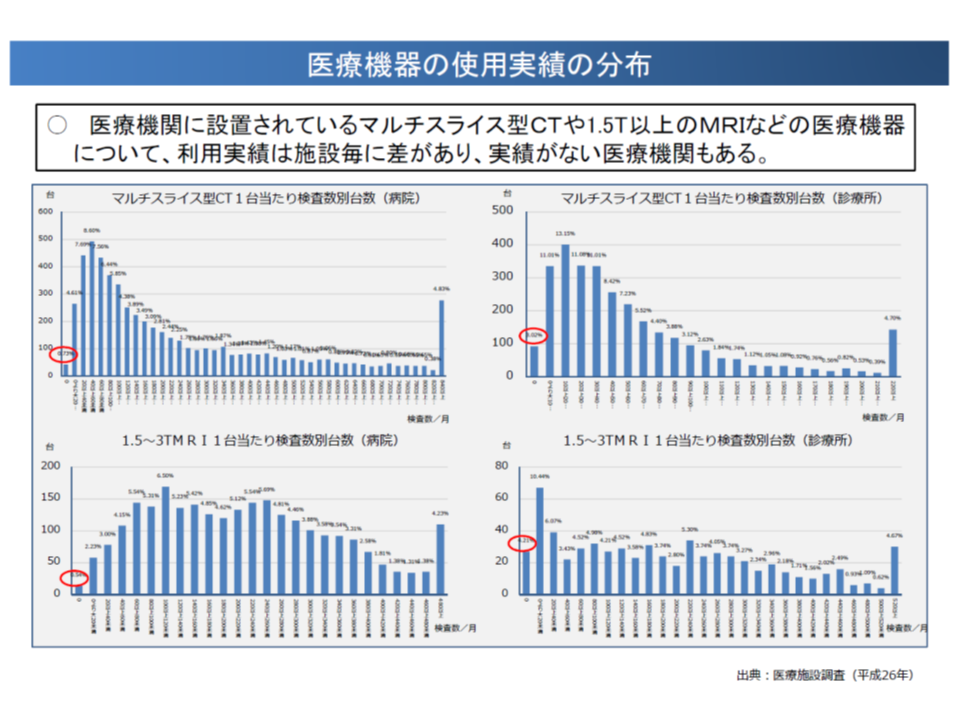
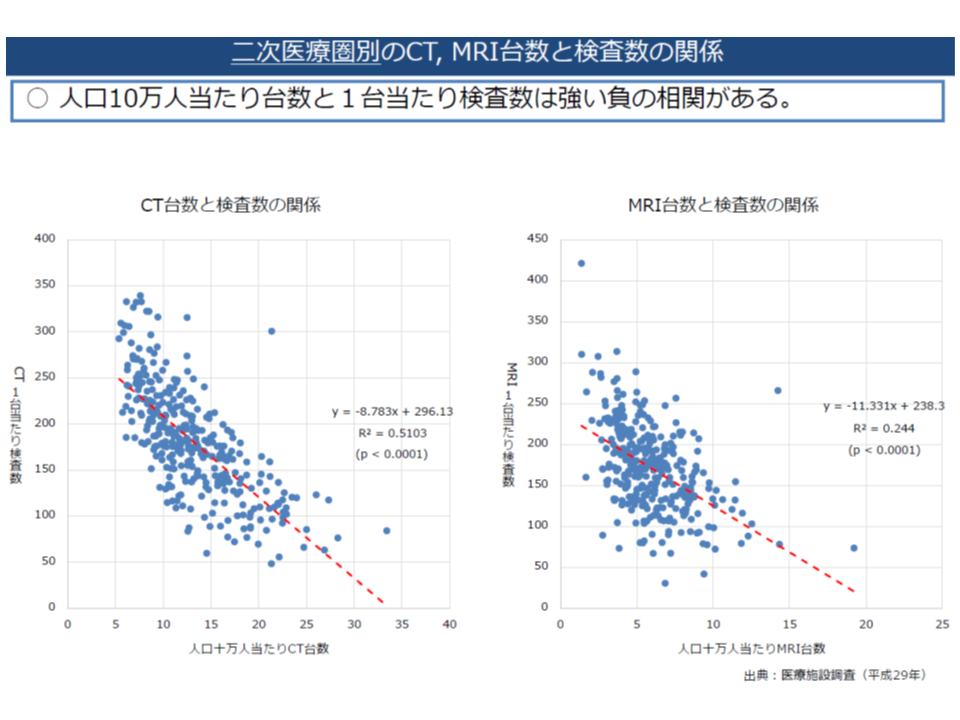
人口当たりCT等台数が多い地域では、1台当たりの検査数が少なく、「非効率な利用」となっている可能性が高い
さらに、診療報酬でもCT・MRIの共同利用を促進するために、例えば2016年度の診療報酬改定で、【コンピューター断層撮影装置(CT撮影)】や【磁気共鳴コンピューター断層撮影(MRI撮影)】について、「共同利用施設で行う場合」を高く評価する(MRIであれば、「3テスラ以上の機器」を用いる場合、通常であれば1600点のところ、共同利用施設で実施した場合には1620点を算定できる)などの手当てが行われました。
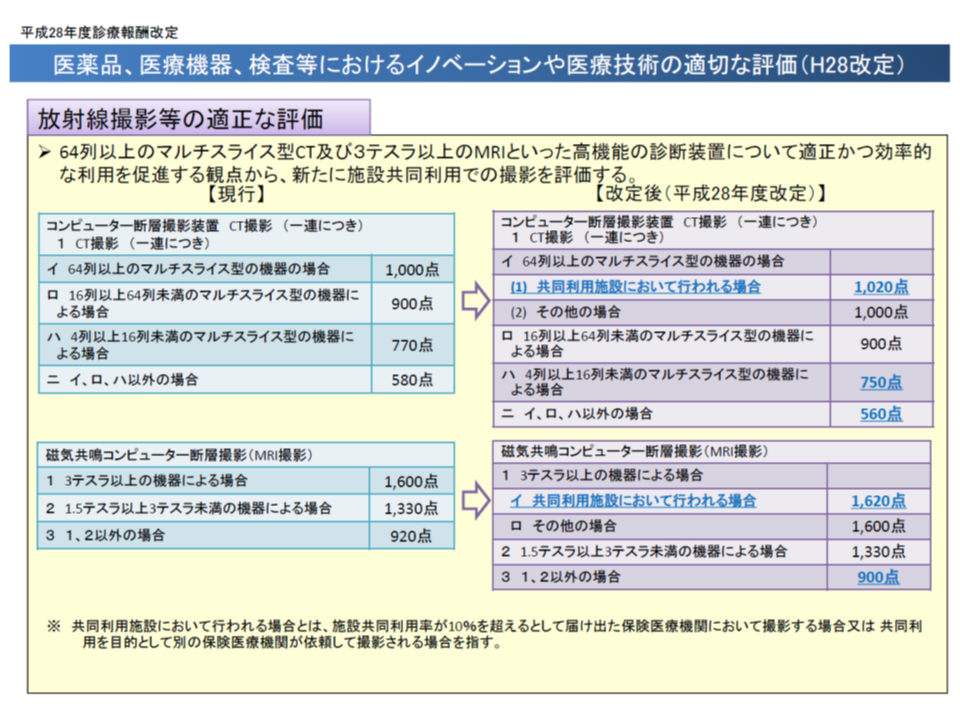
このような「共同利用」推進策にもかかわらず、厚生労働科学研究によれば、2018年9月にCT・MRIの共同利用を行った医療機関はわずか6%で、9割超が共同利用を行っておらず、さらに共同利用を行っていない医療機関の半数近くが「今後も共同利用を行う意思はない」と考えていることが分かりました。
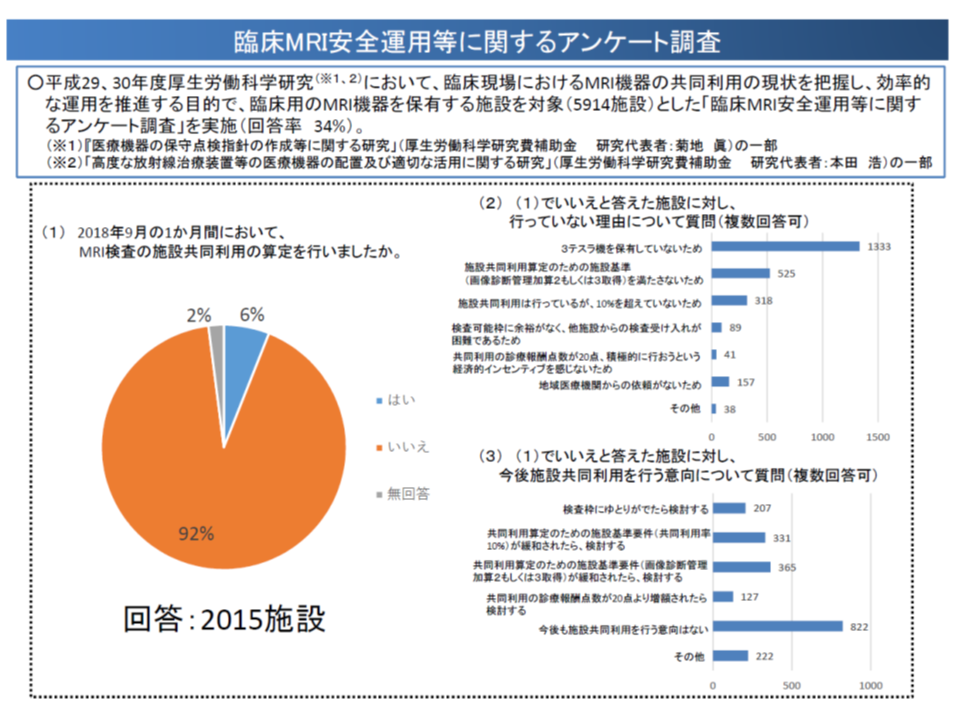
こうした状況を踏まえ、厚労省保険局医療課の古元重和企画官は、2020年度の次期診療報酬改定において「医療機器の効率的な利 用をさらに推進する観点から、どのような対応が考えられるか」との論点を提示しました。
上述の厚生労働科学研究では、「共同利用施設での高い報酬算定のための要件(施設基準など)を満たしていない」(例えばMRIであれば3 テスラ以上の機器を保有していない)いないことが、共同利用を阻む1つの障壁となっていることが伺えます。この点を単純に踏まえれば、「共同利用施設における高い報酬」の要件を緩和することなどが1つの方策として考えられそうです。
しかし、支払側の幸野庄司委員(健康保険組合連合会理事)は「点数にメリハリをつける」ことを提案しています。共同利用の撮影料を高くし(支払側の主張ゆえ、点数を維持する)、単独利用の撮影料を思いきり引き下げる、ことが考えられそうです。
これに対し診療側の猪口雄二委員(全日本病院協会会長)は、「救急医療や急性期医療の現場では、例えば脳梗塞の疑いのある患者などが搬送されてきた場合など、自施設でCTやMRI撮影を実施し、病変を確認しなければならない。こうした『動かせない』患者へ対応するために、自施設でCTやMRIを保有しておくことの重要性・必要性を十分に考えて議論すべき」と訴えています。
安易に「単独利用の撮影料を思いきり引き下げる」などの対応をとれば、救急医療をはじめとする急性期医療の現場が疲弊してしまいます。これでは医療の質が担保されず、国民が不利益を被ってしまいます。点数設定による誘導は非常に重要ですが、その影響も十分に勘案することが必要です。
医療被曝防止に向けた学会ガイドラインの活用、高度な超音波検査をどう進めるか
また、古元企画官は医療機器の安全かつ適切な使用に向けて、次のような論点も提示しています。
▽我が国では医療被曝(とくにCT撮影)の線量が諸外国に比べて高いことを踏まえ、日本医学放射線学会による「小児の軽度頭部外傷で、頭蓋内損傷リスクが低い場合には(医療被曝のリスクを考慮し)CT撮影を推奨しない」とのガイドラインなどの活用をどう考えていくべきか
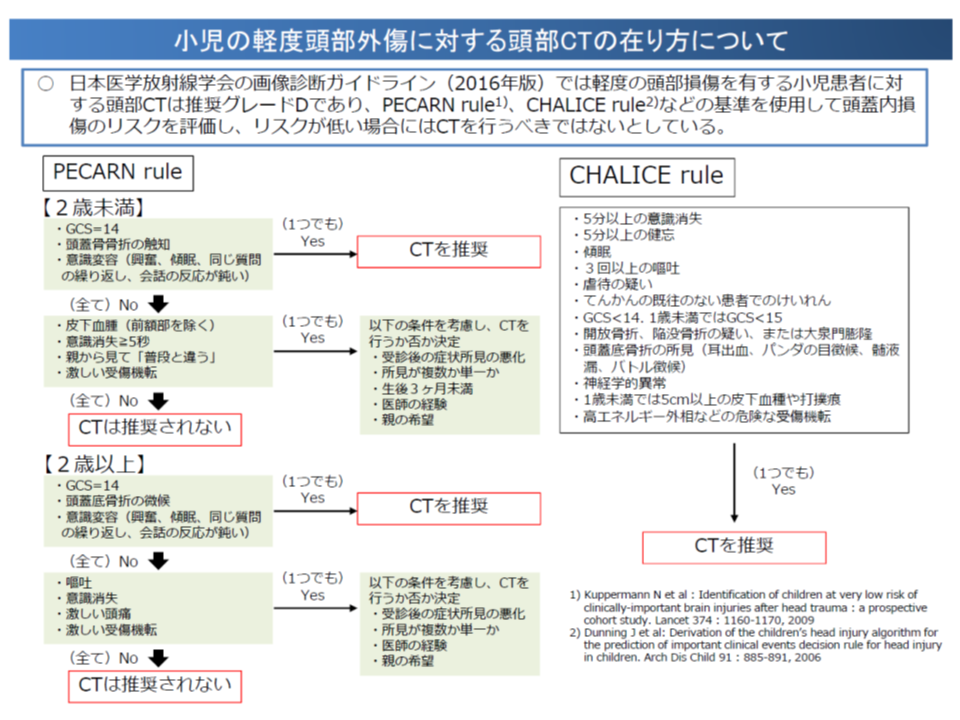
▽簡便、低侵襲で、かつ診断に有用な「超音波検査」が高度化・多様化(3D画像での評価や血流の評価が可能な機器も登場している)している現状を踏まえ、評価の在り方をどう考えるか
後者については、例えば「高度な超音波検査実施について、医師・医療機関に一定の要件を課す」(施設基準の設定)ことなどが考えられそうです。
【関連記事】
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
2020年度診療報酬改定に向け、「医師働き方改革」等のテーマ別や患者の年代別に課題を議論―中医協総会
東日本大震災を受けた診療報酬の被災地特例、福島では継続するが、宮城・岩手は最長2021年3月で終了―中医協総会(2)
要介護高齢者への維持期「疾患別リハ料」は2019年3月末で終了、介護保険への移行完了―中医協総会(1)
鈴木医務技監・迫井医療課長がGHC改定セミナーに登壇!「重症患者受け入れ」に軸足を置いた入院報酬に!
200床以上で看護必要度II要件を満たさない場合、急性期一般入院料2・3は届出可能か―厚労省
DPCのEF統合ファイル用いる看護必要度II、選択可能な病院の条件を提示―厚労省
2018年度診療報酬改定、答申内容を一部訂正―厚労省
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
【2018年度診療報酬改定答申・速報5】在総管と施設総管、通院困難患者への医学管理を上乗せ評価
【2018年度診療報酬改定答申・速報4】医療従事者の負担軽減に向け、医師事務作業補助体制加算を50点引き上げ
【2018年度診療報酬改定答申・速報3】かかりつけ機能持つ医療機関、初診時に80点を加算
【2018年度診療報酬改定答申・速報2】入院サポートセンター等による支援、200点の【入院時支援加算】で評価
【2018年度診療報酬改定答申・速報1】7対1と10対1の中間の入院料、1561点と1491点に設定
外来や在宅、慢性期性期入院医療など療養環境の特性踏まえ、高齢者への医薬品適正使用を―厚労省
外来・在宅、慢性期医療、介護保険施設の各特性に応じた「高齢者の医薬品適正性」確保を―高齢者医薬品適正使用検討会
医師と薬剤師が連携し、高齢者における薬剤の種類・量の適正化進めよ―高齢者医薬品適正使用検討会
具体的薬剤名を掲げ、高齢者への適正使用促すガイダンス案―高齢者医薬品適正使用ワーキング
血糖降下剤や降圧剤など、高齢者への適正使用ガイドライン作成へ—高齢者医薬品適正使用検討会
ベンゾチアゼピンなどで高齢者に有害事象も、多剤投与適正化の加速目指す—高齢者医薬品適正使用検討会
かかりつけ薬剤師指導料、対象患者は高齢者や多剤処方患者に絞るべきか—中医協総会(2)
かかりつけ薬剤師指導料、届け出に当たっては「地域ケア会議」などへの継続参加が必要―疑義解釈3【2016年度診療報酬改定】
かかりつけ薬剤師の業務を包括的に評価する調剤版の「地域包括診療料」を新設―中医協総会
どの医療機関を受診しても、かかりつけ薬局で調剤する体制を整備―厚労省「患者のための薬局ビジョン」
薬剤服用歴管理指導料、「服用歴」記載なし薬局が1220―中医協総会
保険薬局の機能に診療・支払の双方から厳しい意見相次ぐ―中医協
調剤報酬や薬局の構造基準を抜本的に改めよ―規制改革会議の第3次答申
抗不安薬などの多剤投与で処方せん料など減額、対象薬剤を追加―厚労省
薬剤総合評価調整加算、段階的な減薬でも都度算定可能―日医・2016年度改定Q&A(その1)
十分な指導なく抗精神病薬を大量処方した場合、診療報酬を適正化―中医協総会
75歳以上の要介護者などの3割、75歳以上の配偶者が介護する老老介護―2016年国民生活基礎調査
「CT・MRIなどの高額医療機器の適正配置」、データに基づき十分に議論せよ―日病協
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
医師等の労働時間短縮に資する機器やソフト、共同利用するCT・MRIなど購入費の一部を特別償却可能―厚労省




