看護必要度「A1・B3」継続し、高度急性期から慢性期まで「重症患者の受け入れ評価」の整合性確保を―日慢協・武久会長
2019.11.18.(月)
2020年度の次期診療報酬改定に向けて、中央社会保険医療協議会等で「『A項目1点以上かつB項目3点以上』のうち、『診療・療養上の指示が通じる』『危険行動』のいずれかに該当する患者」を重症患者のカウントから除外すべきとの意見が出ているが、急性期傷病を合併する認知症高齢者等の受け入れ場所がなくならないよう「継続」が必要である―。
また、急性期傷病を合併する認知症高齢者等の受け入れは療養病棟でも積極に行っており、評価の整合性等を検討していく必要もある―。
日本慢性期医療協会の武久洋三会長は11月14日の定例記者会見で、こういった考えを強調しました。
また日本介護医療院協会の鈴木龍太会長(鶴巻温泉病院理事長)からは、介護療養や医療療養からの介護医療院への転換を促すために、【移行定着支援加算】の算定可能期間延長などを厚生労働省に提言する考えが示されています。

11月14日の定例記者会見に臨んだ、日本慢性期医療協会の武久洋三会長(向かって右)、日本介護医療院協会の鈴木龍太会長(向かって左)
「急性期傷病を合併する認知症高齢者」等を受け入れ場所を確保せよ
2020年度の次期診療報酬改定に向けた議論が中央社会保険医療協議会を中心に進んでいますが、トピックの1つとして「急性期入院医療の評価指標をどう考えるべきか」という論点が浮上してきています。
急性期入院医療の診療報酬に関しては、2018年度の前回改定で【7対1一般病棟】と【10対1一般病棟】の評価について、「看護配置をベースとする基本部分」と「重症患者受け入れ状況をベースとする実績評価部分」を組み合わせた、新たな7種類の急性期一般病棟入院基本料(急性期一般病棟入院料1-7)へ組み替えられました。
併せて、重症患者の受け入れ状況を評価する「一般病棟用の重症度、医療・看護必要度」についても見直しが行われ、例えば「『A項目1点以上かつB項目3点以上』のうち、『診療・療養上の指示が通じる』『危険行動』のいずれかに該当する患者」(以下、A1・B3患者と呼ぶ)も重症患者(看護必要度を満たす患者)としてカウントされることとなりました。
しかし、中医協の下部組織である「入院医療等の調査・評価分科会」では、このA1・B3患者について「急性期入院医療の評価指標として相応しいのか」という指摘が出ています。この指摘は、次のような調査結果を踏まえたものです(関連記事はこちらとこちらとこちらとこちらとこちら)。
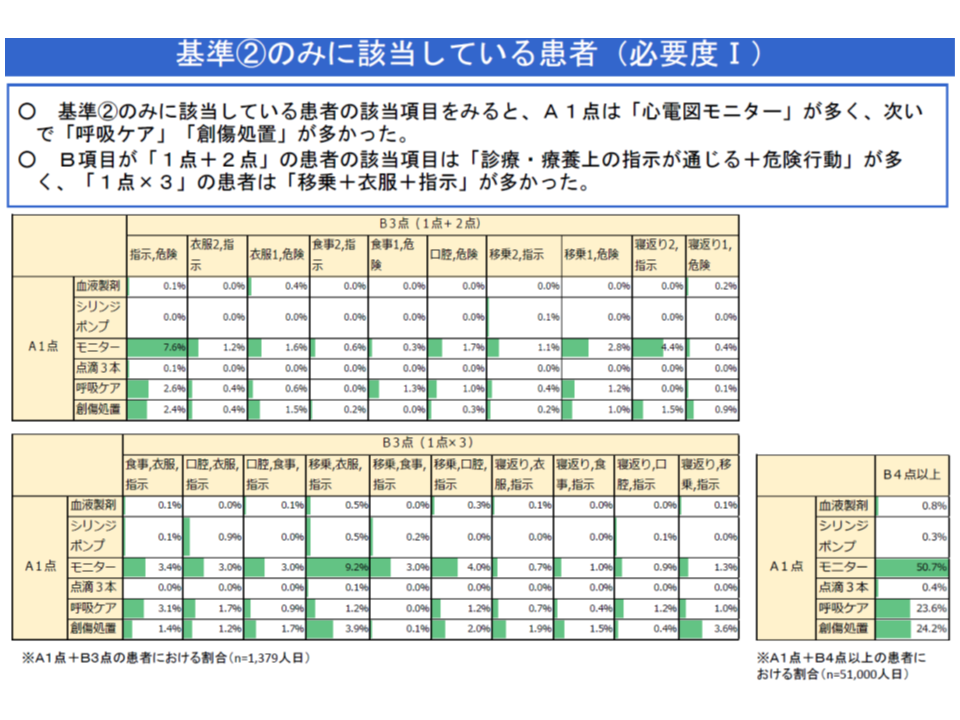
▽「A2・B3」「A3」「C1」では相互に重複する患者が相当程度いるが、「A1・B3」ではそれのみに該当する患者(A1・B3のみ患者)が他項目よりも多い

A1・B3は他の項目(A2・B3など)との重複が少ない(中医協総会(1)2 191115)
▽「A1・B3のみ患者」は、小規模な病院に多い
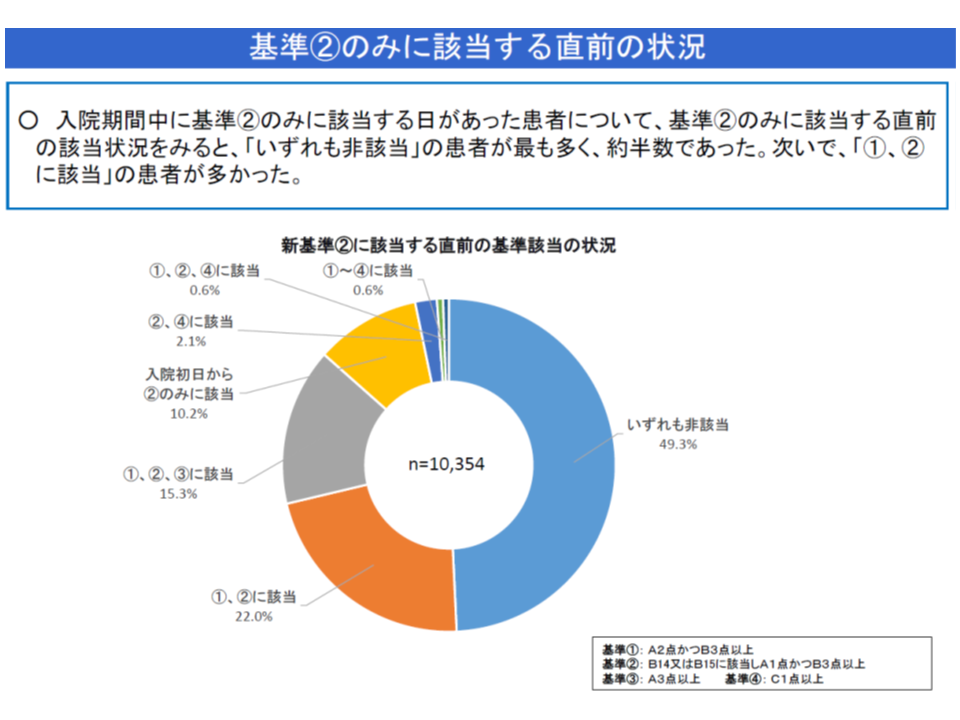
▽「A1・B3のみ患者」の半数近くは、直前まで「いずれの項目(A2・B3など)にも非該当」で、心電図モニター装着によって「A1・B3」に該当するようになったケースが最も多い
▽「A1・B3のみ患者」は、他の項目(A2・B3など)に比べ「医学的な理由のため入院が望ましい」割合が低い
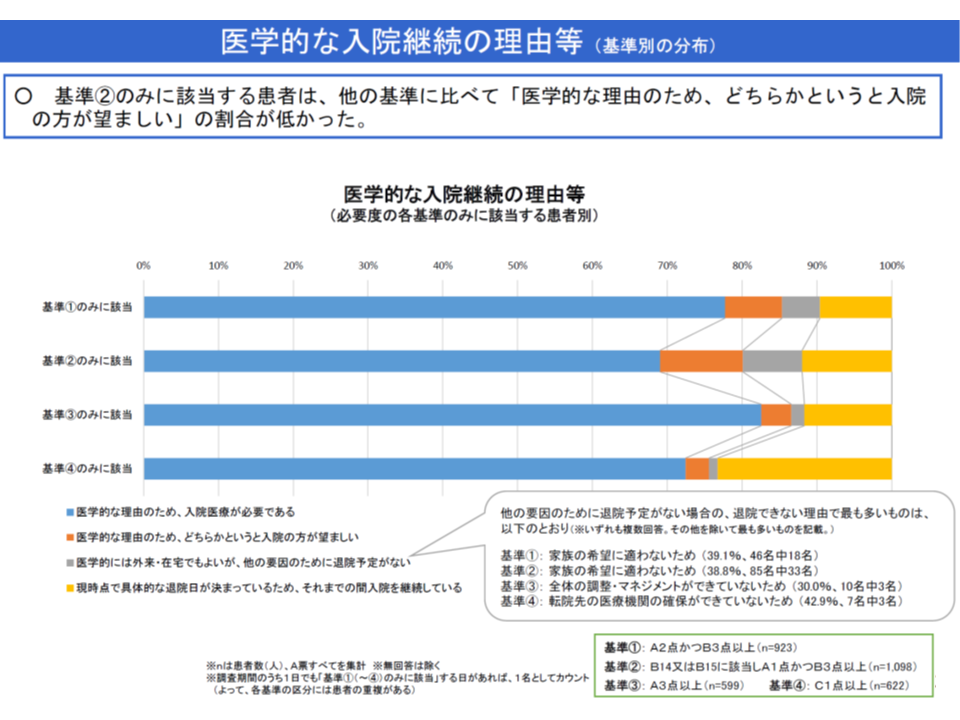
A1・B3患者では、医学的な理由で入院する患者の割合が低い(中医協総会(1)3 191115)
▽「A1・B3のみ患者」では、他の項目(A2・B3など)に比べ「疾病の治癒・軽快」を課題としている患者割合が低く、「入所先施設の確保」「転院先医療機関の確保」を課題としている患者割合が高い
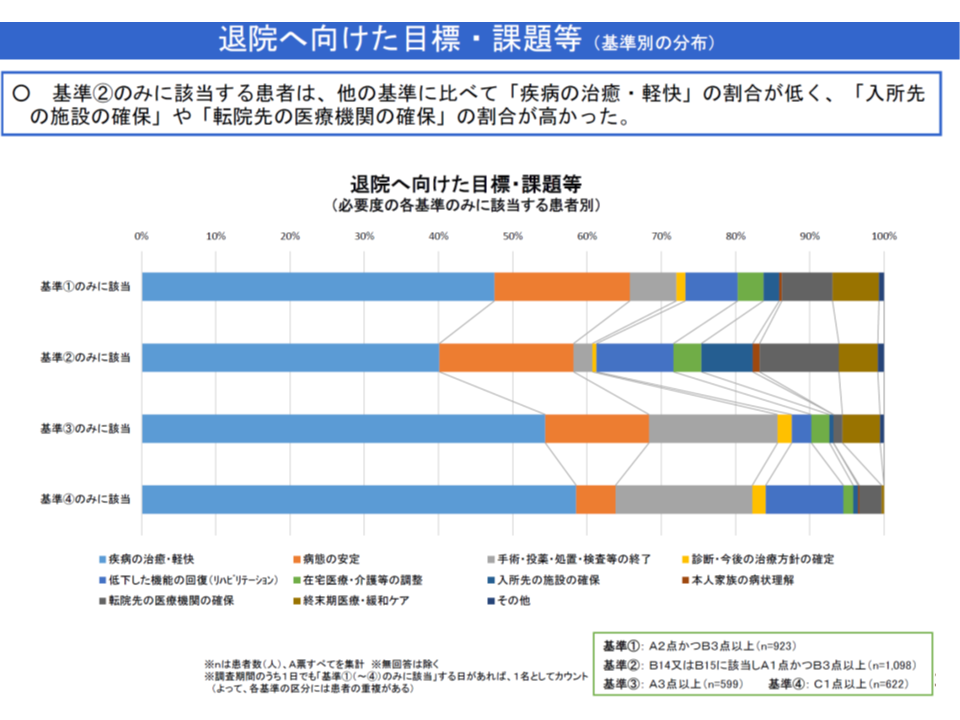
A1・B3のみ患者では、「入所先確保」などが課題で入院している患者割合が多い(中医協総会(1)4 191115)
▽「A1・B3のみ患者」の割合は、急性期病棟(旧7対1、10対1)よりも療養病棟で高い
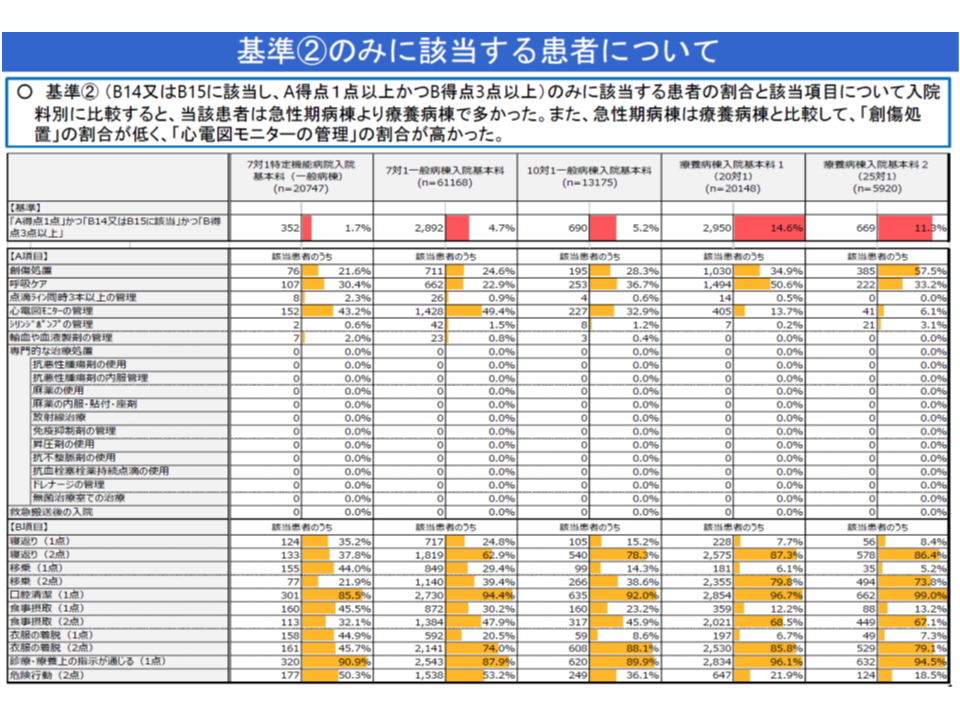
A1・B3患者を急性期病棟と療養病棟で見てみると、療養病棟のほうが該当患者割合が高いことが分かる(入院医療分科会(1)1 191016)
11月15日の中医協総会でも、こうしたデータをもとに支払側委員(協会けんぽや健康保険組合連合など、医療保険者を代表する委員等)から「廃止を含めた見直し」の検討を求める意見が強く出されました。
この点、武久会長は「急性期病棟には、合併症(肺炎や骨折など)治療が必要な高齢患者が増加してきている。A1・B3を廃止したとすれば、こうした患者の行き場(受け入れ先)がなくなってしまうが、それで『良し』とするのであろうか。高齢者の合併症治療は急性期・高度急性期病棟でなく、地域包括ケア病棟などで行えば良いとでも言うのであろうか」と述べ、「A1・B3」の廃止を含めた見直し論議に警鐘を鳴らしました。
A1・B3は、認知症等をかかえる患者が骨折などした場合に、急性期病棟で「ケアに極めて大きな手間がかかる」として受け入れが躊躇されてしまいがちなケースが少なくないことを踏まえ、「A1・B3を重症患者にカウントすれば、重症患者割合が上がる。そうすれば、急性期合併症を抱えた認知症高齢者等を急性期病棟でも積極的に受け入れることになるのではないか」との考えの下に導入されたものです。武久会長は、こうした本来の趣旨を踏まえた議論を行うことが必要と強調しています。
あわせて武久会長は、上述の厚生労働省データ(A1・B3患者は療養病棟での入院が多い)を踏まえ、「療養病棟でも、急性期病棟と同様に(あるいはそれ以上に)、『急性期合併症を抱えた認知症等の高齢患者』への治療を積極的に行っている。しかし診療報酬での評価は、ICU等の高度急性期や急性期一般1等の急性期に比べて、療養病棟では低く抑えられている。こうした点についても整合性の確保を検討していくべきではないか」との考えも述べています。
従前より「入院医療の評価は、看護配置などの体制だけでなく、重症患者にどういった医療を提供したかで行うべきである」との指摘は根強くあります。こうした点を踏まえて、2018年度の前回改定では「急性期入院医療の報酬体系」の大幅な見直しが行われましたが、まだ「過渡期」にあり、武久会長は「患者の状態と提供した医療内容に応じた診療報酬上の評価」の推進に期待を寄せています。
介護医療院への転換を促すため、【移行定着支援加算】の算定延長を認めよ
介護療養や、医療法上の看護配置基準等を満たさない医療療養については、設置根拠が消滅したことから、新たな転換先の1つとして「介護医療院」が創設されました。▼介護▼医療▼住まい―の3機能を併せ持つ、新たな介護保険施設です。
介護医療院を開設(転換)した施設の7割は「開設して良かった」と考えており、また「転換しなければ良かった」との声は皆無であるにもかかわらず(日本介護医療院協会によるアンケート調査結果から)、今年(2019年)9月末時点で介護医療院の開設は248施設・1万6061床にとどまっています。日本介護医療院協会の鈴木会長は、「整備目標として10万床が見込まれており、十分に転換等が進んでいる」とは言い難い状況と見ています。
介護医療院の開設(転換)が進まない背景には、▼開設に向けた事務手続き等に時間がかかる▼院内の意思統一に時間がかかる▼小規模な町村では、医療療養から介護医療院への転換で「介護保険料が高騰してしまう」ことを危惧している▼補助金等の活用が難しい―など、さまざまな指摘があります。これらの課題については、例えば「事務手続きの簡素化」「自治体や病院(介護療養や医療療養)などに対する、介護医療院の正しい知識の周知」など、1つ1つ丁寧に対応していくことが必要です。
あわせて鈴木会長は、「介護医療院の開設(転換)を促すための、もう一工夫が必要」と考え、介護報酬における【移行定着支援加算】(1日につき93単位)の算定期間延長などを厚生労働省に提言・要望していく考えを明確にしました。
【移行定着支援加算】は、介護療養や医療療養などから転換した介護医療院において「最初に転換した日から起算して1年間に限り算定できる」加算で、算定期限は「2021年3月末まで」とされています。したがって、【移行定着支援加算】をフル(1年間)取得するためには、2020年3月31日までに転換が完了している必要があります。
鈴木会長は、介護医療院への転換が十分に進んでいない状況を是正するために、この【移行定着支援加算】について次の2つの見直しが必要と指摘します(関連記事はこちら)。
(1)2020年度末(2021年3月末)時点で「1年間に満たない期間」の【移行定着支援加算】しか算定できていない介護医療院について、「加算取得開始から1年間までの加算算定」を認める(例えば、2019年9月に介護療養・医療療養などから介護医療院に転換した施設については、2020年8月まで【移行定着支援加算】の算定を可能とする)
(2)【移行定着支援加算】を2022年度から23年度にも加算算定できるよう期間を延長する
鈴木会長は「少なくとも、事務手続きの関係で介護医療院への転換が2019年4月に間に合わなかった施設については、算定期間の延長を認めるべきである」と述べ、2021年度の次期介護報酬改定に向けて厚生労働省老健局老人保健課に提言・要望する考えを明確にしています。
【関連記事】
看護必要度の「A1・B3かつ危険行動等」、急性期入院の評価指標としての妥当性で激論―中医協総会(1)
2020年度診療報酬改定に向け、「看護必要度」「地域包括ケア病棟」などの課題を整理―入院医療分科会
A項目1点・B項目3点のみ患者、療養病棟で該当患者割合が高いが、急性期の評価指標に相応しいか―入院医療分科会(1)
病院病棟への「介護福祉士配置とその評価」を正面から検討すべき時期に来ている―入院医療分科会(3)
「急性期一般2・3への移行」と「看護必要度IIの義務化」を分離して進めてはどうか―入院医療分科会(1)
看護必要度の「A1・B3のみ」等、急性期入院医療の評価指標として妥当か―入院医療分科会(1)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
介護医療院は2019年9月末で248施設・1万6061床、転換・開設ペースは鈍化―厚労省
老健施設の「在宅復帰率向上」と「稼働率向上」とをどう実現するか、好事例を分析―日慢協
急性期病棟へ介護福祉士配置し、排泄自立支援等で「寝たきり・要介護状態」防止せよ―日慢協・武久会長
看護師は「高度な看護業務」に特化し、病院病棟の介護業務は介護福祉士に移管せよ―日慢協・武久会長
介護医療院への転換手続き簡素化、移行定着支援加算の算定可能期間延長を―日慢協・武久会長
終末期医療、総合診療と介護を一体提供できる慢性期病棟、介護医療院、在宅医療が担うべき―日慢協・武久会長
病床稼働率の著しく低い病院、国の補助でダウンサイジングや機能転換を促進せよ―日慢協、武久会長・池端副会長
医療保険リハビリを受けるため「要介護等認定を辞退する」高齢者が現れないか危惧―日慢協、武久会長・橋本副会長
25対1の医療療養、介護医療院よりも「20対1医療療養」への転換望む―日慢協・武久会長
介護医療院の整備に向け「小規模介護保険者の集約化」や「移行定着支援加算の期限延長」などが必要―日慢協・武久会長
療養病棟の3割は看護必要度30%以上、2024年度同時改定に向け「一般・療養病棟の統合」を―日慢協・武久会長
病院建物は「社会的資源」、建築等の消費税は8%の軽減税率とせよ―日慢協・武久会長
4.3平米の一般病床、2024年度までに「廃止」または「大幅な減算」となろう―日慢協・武久会長
「看護師の特定行為」実施の拡大に向けて、日看協に全面協力―日慢協・武久会長
地域包括ケア病棟の在宅復帰先から老健施設を除外、ベッド稼働率が如実に悪化―日慢協・武久会長
「特定行為研修を修了した看護師」のスキルアップ・地位向上に向けた協会を設立―日慢協・武久会長
日慢協が武久会長を再任、「高度慢性期医療」の提供を目指す
医療療養から介護医療院へ転換進めるため、介護保険も「都道府県化を保険者」とせよ―日慢協・武久会長
一般病棟の長期入院患者、療養病棟入院基本料でなく「特別入院基本料」を算定せよ―日慢協・武久会長
25対1医療療養の5割超が20対1医療療養へ、介護療養の5割弱が介護医療院Iの1へ―日慢協調査
慢性期病院、介護療養から新類型への転換やリハ機能充実で大幅収益改善も―日慢協・武久会長
回復期リハ病棟1の「実績指数37」要件、摂食や排泄リハ推進のメッセージ―日慢協・武久会長
回復期リハ病棟のリハ専門職を急性期病棟に派遣し、早期リハを目指せ―日慢協・武久会長
療養病棟の死亡退院率を「半減させよ」―日慢協・武久会長
療養病床の入院患者に居住費相当の自己負担を求めるのは「理由なき差別」―日慢協・武久会長
一般・療養の区分を廃止し、連続的な診療報酬上の評価を―日慢協・武久会長
特養ホームでの適切な医療提供や、医療機関からの訪問看護の評価充実を―日慢協
人工呼吸器装着患者などに高度な慢性期医療を担う「慢性期治療病棟」を2018年度改定で創設せよ—日慢協
病棟看護師の大半は薬剤師などの病棟配置に期待、入院基本料での評価が必要—日慢協・武久会長
薬剤師など多職種の病棟配置、看護師と併せて入院基本料の中で評価せよ―日慢協・武久会長
急性期病院における栄養・水分補給の充実で、回復期・慢性期の入院期間短縮を—日慢協・武久会長
2018年度の同時改定でリハビリ革命を、急性期早期リハは報酬を2倍に引き上げよ―日慢協・武久会長
軽度な後期高齢入院患者は療養病棟などへ転院し、年間3兆円超の医療費縮減を行うべき―日慢協・武久会長
介護療養からの新たな転換先、現在の介護療養よりも収益性は向上する可能性―日慢協試算
リハビリ能力の低い急性期病院、入院から20日までに後方病院に患者を送るべき―日慢協・武久会長





