在宅医療・介護連携推進事業の一部を「選択実施」可能に、更新認定の上限を48か月まで延長へ―介護保険部会
2019.11.19.(火)
在宅医療・介護連携推進事業について、現在は「8項目すべて」を「すべての市町村」で実施することが義務付けられているが、今後は「コア事業を定めて必須とするとともに、一部事業については選択実施を可能とする」ことなどを検討してはどうか―。
また要介護認定における市町村等の負担を軽減するために、更新認定の上限を「48か月」(現在は36か月)に延長し、認定調査を介護支援専門員以外の保健・医療・福祉の有資格者にも委託することを可能としてはどうか―。
さらに介護医療院の整備を促進するために、市町村等に「介護医療院は広域施設であり、当該市町村以外の住民も入所する施設である」点などを丁寧に説明してはどうか―。
11月14日に開催された社会保障審議会・介護保険部会で、こういった議論が行われました。

11月14日に開催された、「第85回 社会保障審議会 介護保険部会」
目次
在宅医療・介護連携推進事業、市町村の実情を踏まえた実施を一部可能に
介護保険部会では、2021-23年度を対象とする「第8期介護保険事業計画」策定に向けて、制度改正論議を続けています。今春から夏にかけては分野横断的な事項に関する第1ラウンド論議を行い、秋からは個別分野に関する第2ラウンド論議を進めています。
年内(2019年内)の意見取りまとめを目指して急ピッチで議論が進められており、11月14日には、第2ラウンド論議の整理を行うとともに、(1)「地域共生社会に向けた包括的支援と多様な参加・協働の推進に関する検討会」の検討状況報告(2)医療・介護連携の推進等(3)認知症施策の総合的な推進(4)住所地特例―の3分野について議論を深めました。
このうち(2)については、厚生労働省から「在宅医療・介護連携推進事業」の見直し方向案が示されました。2018年度からすべての市町村で、以下の8項目の「在宅医療・介護連携推進事業」を実施することが義務付けられています。高齢化の進行、とくに団塊の世代がすべて75歳以上の後期高齢者となる2025年に向け、慢性期医療や介護のニーズが飛躍的に高まると予想され、医療・介護連携の重要性がこれまで以上に高くなる点や、地域医療構想の中で「療養病棟に入院する医療区分1患者の70%を在宅医療や介護サービスで対応する」ことが求められている点などを踏まえたものです(関連記事はこちら)。
▼地域の医療・介護資源の把握
▼在宅医療・介護連携の課題の抽出と対応策の検討
▼切れ目のない在宅医療と介護の提供体制の構築推進
▼医療・介護関係者の情報共有の支援
▼在宅医療・介護連携に関する相談支援
▼医療・介護関係者の研修
▼地域住民への普及啓発
▼在宅医療・介護連携に関する関係市区町村の連携。

在宅医療・介護連携推進事業の概要(介護保険部会1 191114)
ただし、市町村によって、また事業によって進捗状況にはバラつきがあり、介護保険部会では「すべての市町村に、すべての事業を満遍なく実施せよと求めるのは非効率ではないか」「市町村を都道府県や国、医師会等が積極的にサポートする仕組みの構築が重要である」といった意見が出ていました。
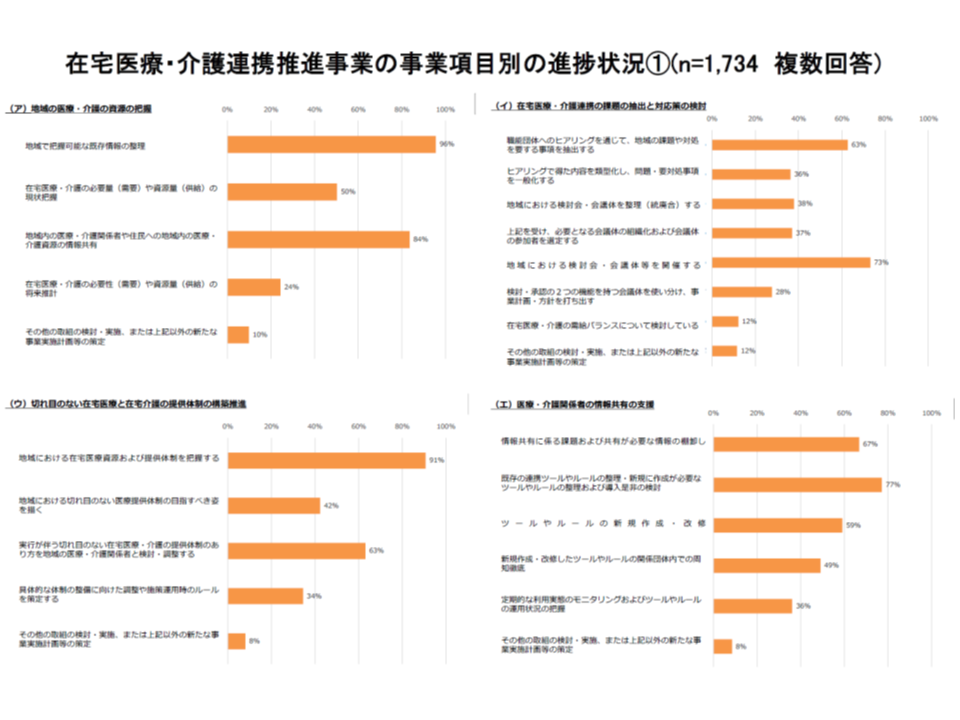
在宅医療・介護連携推進事業は、項目によって進捗にバラつきがある(その1)(介護保険部会2 191114)
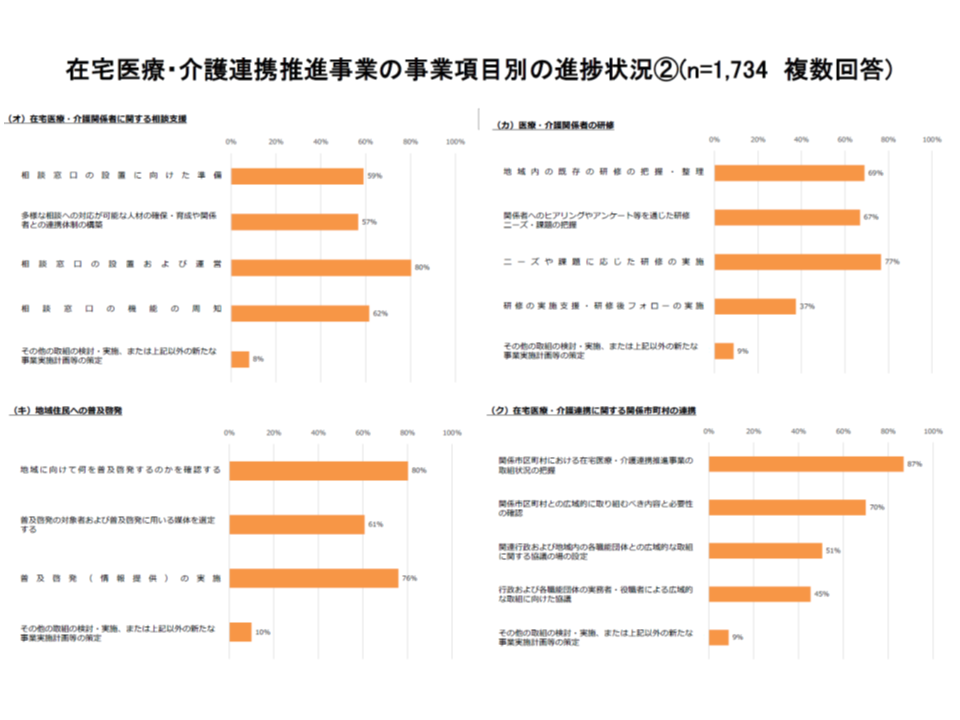
在宅医療・介護連携推進事業は、項目によって進捗にバラつきがある(その2)(介護保険部会3 191114)
こうした状況を踏まえて厚労省老健局老人保健課の眞鍋馨課長は、在宅医療・介護連携推進事業について例えば次のような見直しを行ってはどうか、との論点を提示しました。
▽切れ目ない在宅医療・介護の実現に関する目標を設定し、地域の目指す姿を住民や医療・介護関係者で共有できるようする
▽認知症等への対応を強化する
▽「一部項目の選択的実施」や「地域独自の項目実施」を可能とするなど、地域の実情に応じた実施を一定程度可能とする
▽PDCAサイクルに沿った事業実施ができるよう事業体系を明確化して示す
▽都道府県において、▼都道府県医師会等などとの調整▼研修会等を通じた情報発信および人材育成の推進▼地域の実情を把握する保健所等による、保健所管内の広域的な調整を含めた市町村支援―などを後押しするとともに、医療計画に基づく取り組みとの整合性確保などの必要性を示す
▽国において、自治体がPDCAサイクルに沿った取り組みを進めるに当たり活用可能な指標を検討するとともに、課題抽出を含めた事業実施に活用できるよう、地域包括ケア「見える化」システム等を活用できる環境整備を進める
こうした方向について介護保険部会委員は歓迎するとともに、「介護保険におけるリハビリサービスの充実を進める必要がある」(東憲太郎委員:全国老人保健施設協会会長)、「事業実施が目的かしないよう、個々の市町村で『どういった暮らし方を目指すのか』という理念を考えることが重要である」(齋藤訓子委員:日本看護協会副会長)などの注文がついています。例えば、「在宅医療・介護連携の課題の抽出と対応策の検討」などをコア事業(必須事業)に据え、選択実施可能な項目を限定するなどの見直し方向を検討することになるでしょう。
要介護認定の調査、ケアマネ以外の保健・医療・福祉の有資格者にも委託可能に
また眞鍋老人保健課長は、「要介護認定手続きの見直し」方針案も提示しました。
介護保険サービスを利用するためには、市町村から「要支援・要介護状態にある」との判定を受けることが必要です。ただし、▼要介護認定・更新認定までに相当の時間がかかる(いずれも平均で40日近い)▼市町村の認定調査員等の負担が大きい―などの課題もあります。
迅速な介護保険サービス利用を可能とするためには、「公正性・中立性・正確性などを確保したうえで、要介護認定までの期間を短縮していく」ことが重要であり、眞鍋老人保健課長は「更新認定の2次判定において、直前の要介護度と同じ要介護度と判定された者については、有効期間の上限を36か月(2018年度に従前の24か月から36か月に延長)から、さらに48か月に延長することを可能としてはどうか」との考えを提示。あわせて認定調査の実施者について、「介護支援専門員以外の保健、医療、福祉に関しての専門的な知識を有している者」への委託も可能としてはどうかとの提案も行いました。
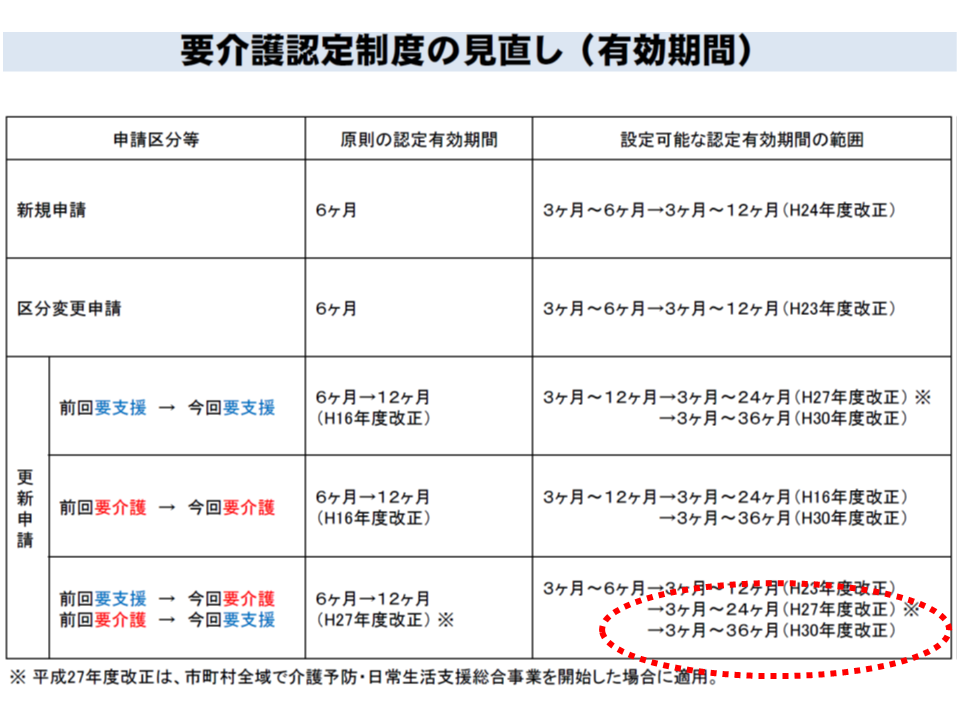
要介護認定の有効期間は、段階的に延長されてきている制度改革のイメージ(介護保険部会4 191114)
更新認定について、いずれの要支援・要介護区分においても「24か月から36か月までの長期間」(つまり要介護度等が従前から変わっていないケース)となっている利用者が4-7割程度を占めていることなどを踏まえた見直し案です。
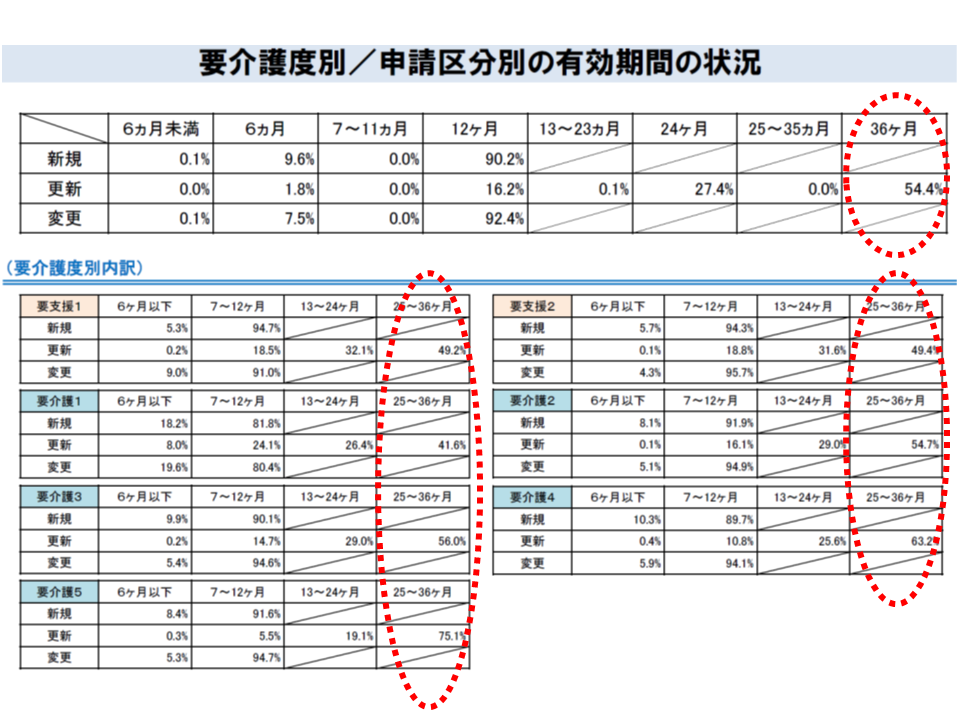
要介護度が変わらず、長期の認定期間が認めれている利用者が相当程度いる(介護保険部会5 191114)
市町村にとっても、またサービス利用者や家族にとっても相当程度の負担軽減になると期待され、介護保険部会委員からは、やはり歓迎の意が多数示されました。ただし「状態が改善し、軽度化した場合には適正に要介護度の区分変更申請がなされる仕組みも組み込む必要がある」(河本滋史委員:健康保険組合連合会常務理事)、「認定調査に係る負担を考慮し、委託費の引き上げ等を考える必要がある」(桝田和平委員:全国老人福祉施設協議会介護保険事業等経営委員会委員長)、「認定調査の質を確保するため、研修等を十分に行う必要がある」(濵田和則委員:日本介護支援専門員協会副会長)などの注文も付いています。
また、花俣ふみ代委員(認知症の人と家族の会常任理事)からは「身体機能の低下度合いが小さい認知症高齢者では要介護度が低くなりがちである。制度創設時には解明が不十分であったレビー小体型認知症などの反映もなされていない」といった、東委員からは「ICTやロボットを活用した認定調査を検討する時期に来ている」といった、要介護認定の基準そのものの再検証を求める声も出ています。介護保険制度の根幹にもかかわる部分で、見直しに向けては十分な調査・研究が必要なことから「将来的な検討課題」となるでしょう。
介護医療院は「広域」施設である点に留意を
さらに眞鍋老人保健課長は、「介護医療院への転換推進」に向けて、▼より早期の意思決定を支援するための方策や、申請手続きの簡素化も含めた移行促進策▼第8期介護保険事業(支援)計画において、介護医療院のサービス量を適切に見込むための「介護療養、医療療養等が介護医療院へ移行する場合における利用定員・入所定員の取扱い」を含めた方策▼「介護保険財政への影響を懸念して医療療養からの転換が進まない」との指摘があることを踏まえた対応―を検討する方針も提示しました。
介護療養や、医療法上の看護配置基準等を満たさない医療療養について設置根拠が消滅したことから、新たな転換先の1つとして「介護医療院」が創設されました。▼介護▼医療▼住まい―の3機能を併せ持つ、新たな介護保険施設です。ただし、今年(2019年)9月末時点で介護医療院の開設は248施設・1万6061床にとどまっています。
とくに医療・介護現場からは「小規模な町村では、医療療養から介護医療院への転換で『介護保険料が高騰してしまう』ことを危惧し、転換に待ったをかけるケースがある」と指摘されています。この点、厚労省老健局総務課の黒田秀郎課長は「介護医療院も、介護老人福祉施設(特別養護老人ホーム)などと同様に広域を対象にした施設である」ことを会議終了後の記者会見で説明しています。介護医療院に「当該市町村の居住者」しか入所しないのであれば、確かに医療療養から転換した場合には、介護保険料の上昇に直結します(従前、医療保険で賄われていた部分が、すべて介護保険で賄わなければならなくなる)。しかし、一般に介護医療院をはじめとする介護保険施設には、当該市町村以外の居住者も入所するため、住所地特例(後述)によって当該市町村の過重負担への配慮がなされているのです。厚労省は、今後も市町村等に向けてこうした点を詳しく説明し、必要な転換を促していく考えです。
住所地特例、認知症高齢者グループホームなどにも拡大すべきか
先にも述べた「住所地特例」とは、「A市の居住者Xさんが、B市の介護老人福祉施設(特別養護老人ホーム)等に入所した場合であっても、A市の介護保険制度に加入し続ける」という仕組みです。
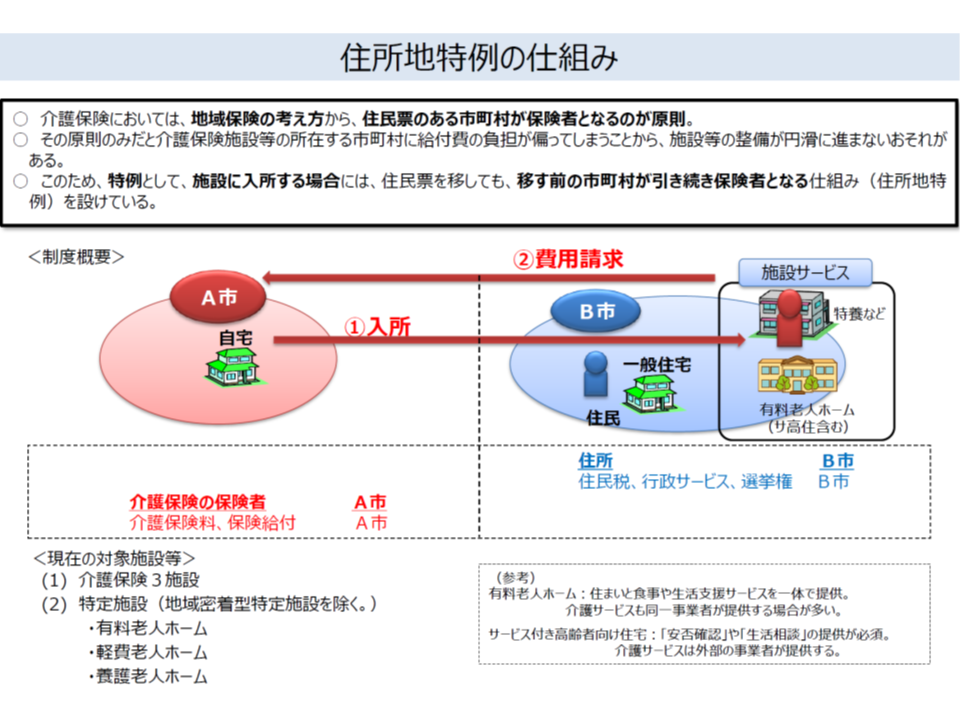
住所地特例の概要(介護保険部会8 191114)
このケースでは、本来であれば「XさんはB市に居住地を移したのであるから、B市の介護保険制度に加入し、そこで保険料を納め、給付を受ける」ものです。しかし、このままでは「介護保険施設の整備が進んでいる市町村」の負担が過重になってしまいます(入所者が多くなるため介護給付費が増加し、それに合わせて介護保険料を非常に高く設定しなければならなくなる)。これでは市町村が「介護保険施設の整備をやめておこう」と考えてしまうため、住所地特例が設けられているのです。
この点、認知症高齢者グループホーム等について厚労省は「地域密着型サービスであり、原則として住民のみが利用できるものとして構成していることを踏まえ住所地特例の対象外とする」とのスタンスをとっていました。しかし、「認知症高齢者グループホーム等のニーズがあるが、当該市町村に整備されておらず、ニーズにマッチしたサービスが受けられない」などの課題もあり、今後、「住所地特例の対象」をどう拡大していくかが論点の1つとなっているのです。
この点、桝田委員や東委員らからは「拡大」を求める意見が出されましたが、一方で「非常に悩ましい問題であり、慎重に検討すべきである。認知症高齢者グループホーム等について住所地特例を今すぐ拡大する必要はないのではないか」(大西秀人委員:全国市長会介護保険対策特別委員会委員長、香川県高松市長)との意見もあり、今後も議論が続けられます。
介護保険制度改革、「地域共生社会の実現と2040年への備え」を目指す
11月14日の介護保険部会には、第2ラウンド議論の整理も行われました。ただし、「これで第2ラウンド論議を終了し、以降は意見取りまとめに向けた議論を粛々と進める」というものではなく、議論の整理を通じて「議論が足りていない部分」などを明らかにし、必要な議論をさらに進めることが狙いです。
例えば「ケアマネジメントの自己負担」などについては、委員間で意見の隔たりが大きく、さらなる議論が必要と考えられます。
議論の整理においては、厚労省が「制度改革の全体像イメージ」を提示しています。そこでは、「地域共生社会の実現と2040年への備え」に向けて▼介護予防・地域づくりの推進/「共生」・「予防」を両輪とする認知症施策の総合的推進▼地域包括ケアシステムの推進▼介護現場の革新―の3本柱を強化することとし、さらに、これらを下支えするために▼保険者機能の強化▼データ利活用のためのICT基盤整備▼制度の持続可能性の確保のための見直し―を行うことが打ち出されています。
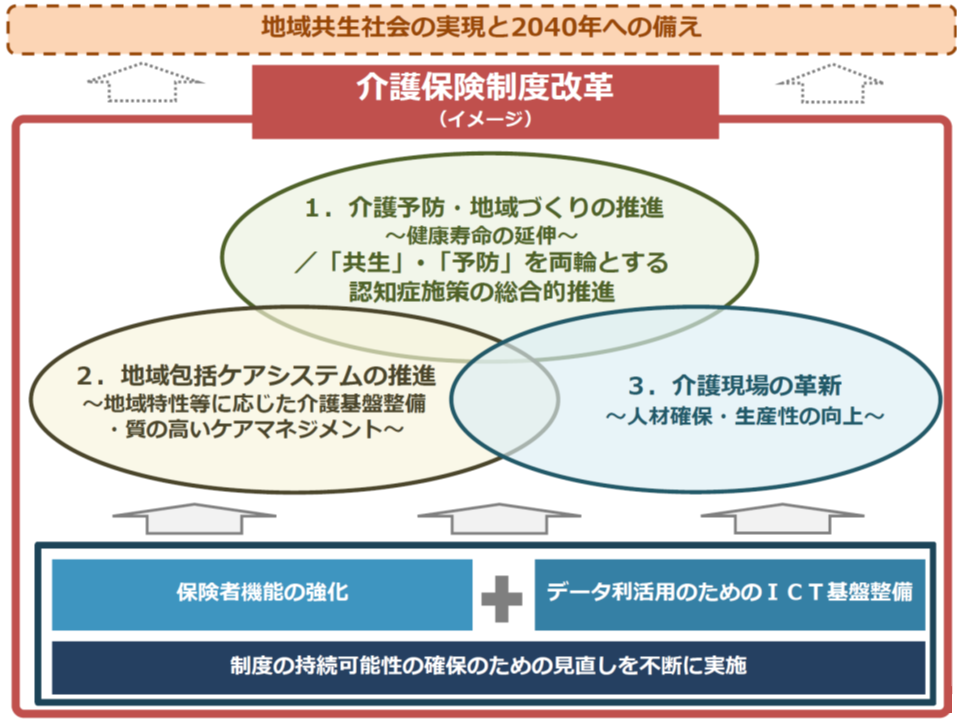
次期介護保険制度改革のイメージ(その1)(介護保険部会6 191114)

次期介護保険制度改革のイメージ(その2)(介護保険部会7 191114)
この点、河本委員や安藤伸樹委員(全国健康保険協会理事長)ら、費用負担者を代表する委員は「介護保険制度の持続可能性を確保するため、『給付と負担の見直し』こそが制度改革の根底にある」との考えを強調しました。例えば「自己負担」「高額介護サービス費」などについて、さらに議論が続けられることになるでしょう。
なお、認知症施策の推進に関しては、▼介護保険事業(支援)計画に「認知症施策を総合的に推進していくこと」の記載を義務付ける▼「共生」や「予防」といった考え方、新しい施策(チームオレンジ等)などを介護保険事業(支援)計画の策定に向けた基本指針に明確に位置付ける▼認知症施策を自治体が共同して進めること、調和を図ることなどを進める―といった方向が明確化されています。
【関連記事】
高齢者向け住まい、介護保険者(市町村)が的確に関与し、サービスの質向上確保を目指す―社保審・介護保険部会(2)
ケアプラン作成に利用者負担を求めるべきか、介護医療院等の多床室料を全額自己負担とすべきか―社保審・介護保険部会(1)
ケアマネジメント業務は増加し複雑化、ケアマネジャーの処遇も改善すべき―介護保険部会
自立支援・重度化防止に向けた自治体の取り組み、底上げされてきたが、大きなバラつき―介護保険部会
「増加する足元の介護ニーズ」と「減少する将来の介護ニーズ」の双方にどう応えるべきか―介護保険部会
介護保険制度の「給付と負担」論議スタート、被保険者年齢などにまで切り込むか―社保審・介護保険部会
介護助手の活用、介護事業所管理者へのマネジメント力向上研修、介護の魅力PRなどを進めよ―介護保険部会
かかりつけ医と専門医の連携による認知症「予防」、医療・介護スタッフの認知症対応力向上など目指せ―介護保険部会(1)
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長
2018年度から重度化予防等に力を入れる自治体に重点補助―厚労省・介護保険等課長会議(1)
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
要介護者の自立支援に向けた取り組み実績に基づき、市町村などに交付金—介護保険部会
2018年8月から高所得者の介護サービス利用料を3割に、介護療養からの新転換先「介護医療院」を創設
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
介護保険制度改革案で意見まとめ、利用者負担や総報酬割は両論併記―社保審・介護保険部会
軽度者への生活援助サービス、総合事業への移行は時期尚早―社保審・介護保険部会(2)
介護保険、現役並み所得者での3割負担を厚労省が提案―社保審・介護保険部会(1)
在宅医療・介護連携、連携の手順を明確にし、都道府県による市町村支援を充実―社保審・介護保険部会
40-64歳が負担する介護保険の保険料、どこまで公平性を求めるべきか―介護保険部会(2)
能力に応じた利用者負担を求めるべきだが、具体的な手法をどう考えるべきか―介護保険部会(1)
全国平均より著しく高額な「福祉用具の貸与価格」を設定するには保険者の了承が必要に―介護保険部会(2)
「軽度者への生活援助」の地域支援事業への移行、要支援者の状況検証が先―介護保険部会(1)
要支援者への介護サービス、総合事業への移行による質低下は認められず―介護保険部会(2)
地域包括支援センター、「土日の開所」や「地域での相談会実施」など相談支援機能の拡充を―介護保険部会(1)
ケアプラン作成費に利用者負担を導入すべきか―介護保険部会
介護従事者の処遇改善に向け、来年度(2017年度)に臨時の介護報酬改定―介護保険部会(2)
要介護認定の「更新」有効期間、上限を現在の24か月から36か月に延長―介護保険部会(1)
介護保険の被保険者対象年齢、「40歳未満」への引き下げは時期尚早―介護保険部会
介護費用の分担、現役世代の頭割りを維持すべきか、負担能力も勘案していくべきか―介護保険部会(2)
所得の高い高齢者、介護保険の利用者負担を2割よりも高く設定すべきか―介護保険部会(1)
介護保険の福祉用具貸与・販売や住宅改修、標準価格を導入すべきか―介護保険部会(2)
軽度者への生活援助、保険給付のあり方などめぐり激論続く―介護保険部会(1)
介護人材不足に元気高齢者の協力やロボット活用を、2025年に向けた生産性向上を検討―介護保険部会
要支援者のケアマネジメント、地域包括支援センターの業務から外すべきか―介護保険部会
適切なケアマネジメントの推進に向け、「特定事業所集中減算」の是非も論点に―介護保険部会
「あるべきでない地域差」是正に向け、市町村へのインセンティブ付与などを検討―介護保険部会
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
軽度の要介護者への生活援助サービス、介護保険から地域支援事業に移行すべきか―社保審・介護保険部会





