ケアマネジメントの利用者負担・軽度者の生活援助サービス・老健施設等の多床室負担などで詰めの議論―社保審・介護保険部会
2019.12.5.(木)
2021-23年度を対象とする「第8期介護保険事業(支援)計画」策定に向けて、社会保障審議会・介護保険部会で介護保険制度改革論議が進んでいます。
年内(2019年内)の意見取りまとめに向けて、議論は最終コーナーを回り、直線コースに入っています。12月5日と11月27日の会合をまとめて振り返ってみましょう。

12月5日に開催された、「第87回 社会保障審議会 介護保険部会」
目次
2019年内に介護保険部会で意見をまとめ、介護保険法等改正につなげる
介護保険制度では、3年を1期とした介護保険事業(支援)計画に基づいて運営されます(市町村が介護保険事業計画を、都道府県が介護保険事業支援計画を作成)。計画では、地域におけるサービス整備量が定められ、それを賄うための保険料設定が行われます。
2021年度から新たに「第8期計画」がスタートするために、▼2019年に制度改正等の内容を固める▼2020年の通常国会に介護保険法等改正案を提出し、成立を待つ▼改正法等を受け、2020年度に市町村等で計画を作成する―というスケジュールが立てられ、現在、介護保険部会で介護保険制度改正論議が進められているのです。
次期介護保険制度改革では「少子高齢化が進展する中で、どう制度・サービス提供体制を維持していくか」が極めて重要な視点となります。2025年には、いわゆる団塊の世代がすべて75歳以上の後期高齢者となることから、今後、介護ニーズが急速に増加していきます。また、その後2040年にかけて高齢者の増加ペース自体は鈍化するものの、支え手である現役世代人口が急速に減少していくことが分かっています。「少なくなる支え手」で「増加し続ける高齢者」を支えなければならないのです。
こうした視点に立って、介護保険部会では▼介護予防・健康づくりの推進▼保険者機能の強化▼地域包括ケアシステムの推進▼認知症施策の総合的な推進▼持続可能な制度の構築・介護現場の革新―の5テーマについて議論を行っています。
保険者機能を強化し、介護予防や健康づくりを推進
まず「介護予防・健康づくりの推進」の重要性を疑う人はいないでしょう。介護保険部会では、例えば「一般介護予防事業の重要な取り組みである『通いの場』への参加促進」「市町村の実施する『総合事業』の効果的な実施」「ケアマネジメントの質向上」「地域包括支援センターの機能強化と機能の整理(現在、負担が過重になっている)」などを進めていく方向で議論が進められています。
こうした取り組みを自治体に積極的に進めてもらうためには「保険者機能の強化」が重要となります。2017年の前回介護保険制度改正でも保険者機能強化が重点項目となり、例えば「市町村の取り組みに関するPDCAサイクルの推進(データを踏まえて自身の課題を見出し、改善に向けて取り組む仕組みの構築)」「自立支援・重度化防止に積極的に取り組む市町村・都道府県に対する経済的インセンティブ付与(保険者機能強化推進交付金、通称インセンティブ交付金)」などが行われました。
次期制度改正に向けては、▼インセンティブ交付金の評価項目見直し▼調整交付金の見直し▼データ利活用の推進―などが検討されています。
このうちインセンティブ交付金については、「都道府県による地域分析はバラつきが少ないが、『市町村への研修』や『アドバイザー派遣』などの支援事業ではバラつきがある」「市町村ではどの取り組みにも大きなバラつきがある」などの課題を踏まえた評価項目見直しを検討。
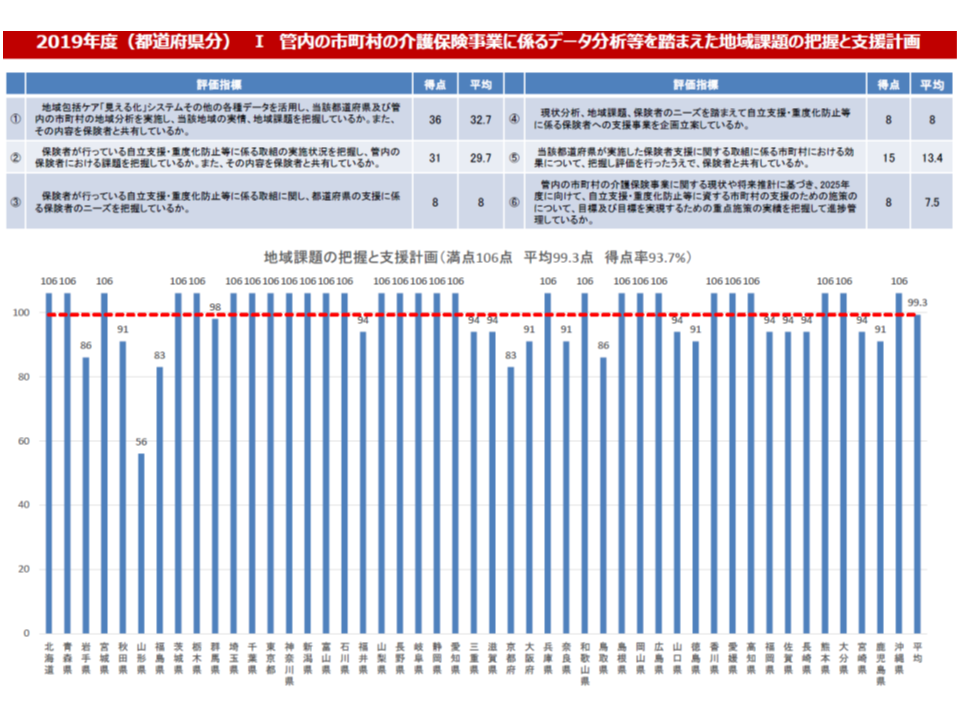
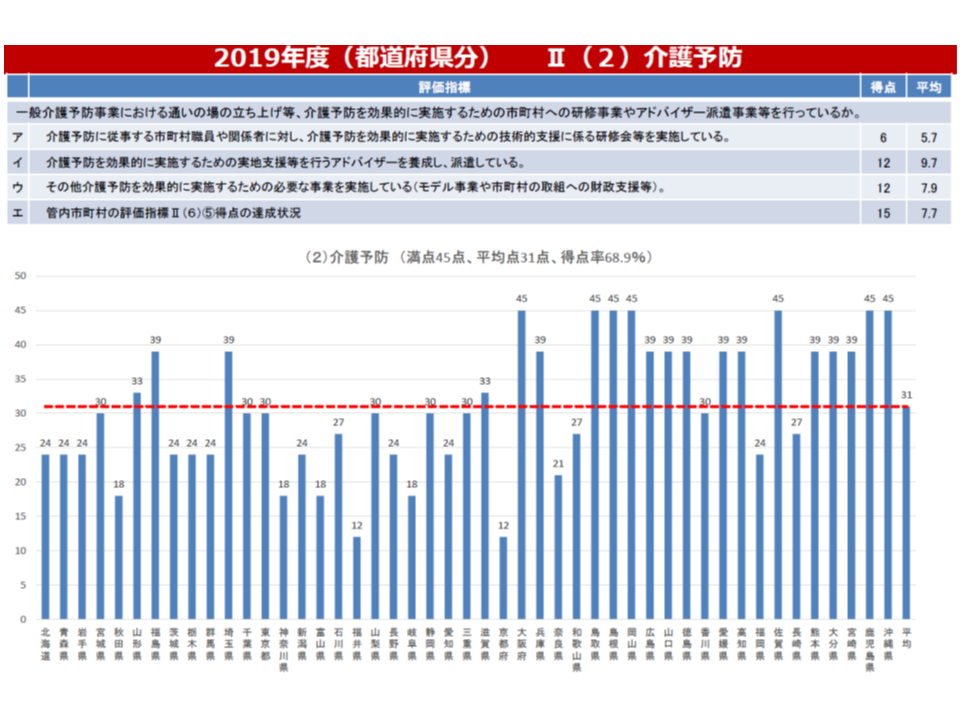
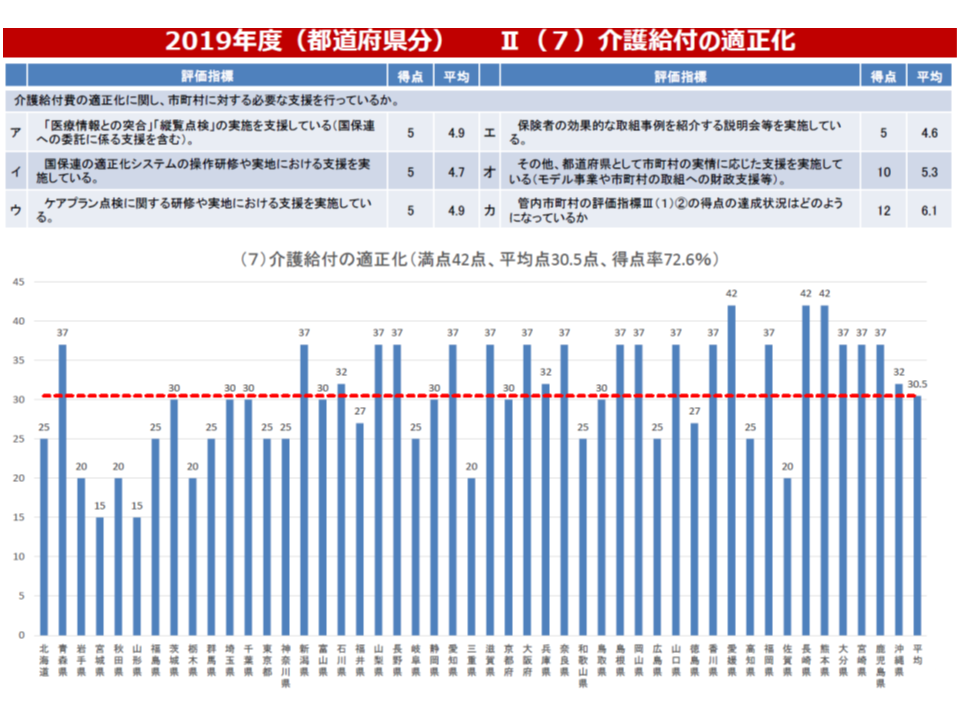
また調整交付金は「高齢化など市町村の責に帰せない事情」による保険料の高低を一定程度是正するものですが、現在の「後期高齢者の加入率」による重み付け(若者が多く住む自治体が、75歳以上の後期高齢者が多く住む自治体を支援する)から、「介護給付費」による重み付け(介護費の小さな自治体が、介護費の多い自治体を支援する)へと見直しが行われます。この場合、「介護費の多い自治体」においては、「支援に見合った取り組みを行う」ことが求められ、具体的な内容は今後詰められますが、例えば「重度化防止などにしっかりと取り組む」ことなどが求められることになるでしょう。
データ利活用は、例えば「科学的介護の実現」に向けて非常に重要となり、介護保険総合データベース(介護DB、介護レセプトと要介護認定情報を格納)とVISIT(リハビリデータのデータベース)・CHASE(状態・介入のデータベース)との突合分析はもちろん、医療のデータベース(NDB、医療レセプトと特定健康診査情報を格納)との突合分析を行う方針が明確にされています。ただし、データの突合により「個人特定のリスク」も高まるため伊藤彰久委員(日本労働組合総連合会総合政策推進局生活福祉局長)は「セキュリティ確保」などを十分に行うよう強く求めています。
認知症政策推進大綱を踏まえ、認知症の早期発見・早期対応やバリアフリーなどを強化
「地域包括ケアシステムの推進」では▼サービス提供基盤の整備▼医療・介護連携―の2本の柱が、「認知症施策の総合的な推進」では認知症施策推進大綱に沿った次の柱が打ち立てられました。
▽認知症の普及啓発(正しい知識等の普及)
▽認知症バリアフリー(認知症になっても住み慣れた地域で生活できるような体制の整備)
▽認知症予防(認知症の発症を遅らせ、発症しても進行を緩くするための研究・取り組み)
▽早期発見・早期対応(かかりつけ医、地域包括支援センター、認知症初期集中支援チーム等の体制の質の向上、連携の強化)
▽家族支援
▽認知症グループホームのユニット数・運営規模の弾力化など
より良質なサービスの確保を目指すもので、こうした方向に特段の異論は出ていません。2025年には認知症高齢者が約700万人となり、「65歳以上高齢者の約5人に1人が認知症になる」計算です。サービス提供量の充実と同時に、その質の向上が不可欠と言えます。
介護人材の確保、「処遇改善」と合わせて、介護福祉士のステイタス向上など目指せ
「持続可能な制度の構築・介護現場の革新」は「支え手が少なくなる中で、どのようにして増加する高齢者を支えるか」という問題で、大きく▼給付と負担の見直し▼介護人材の確保―という2テーマがあります。
後者の「介護人材の確保」については、2011年度以降「介護職員の処遇改善」が行われてきています。2011年度には公費を財源とする「処遇改善交付金」が創設され、2012年度にはこれを引き継ぐ形で【介護職員処遇改善加算】が設けられました。その後、加算の充実などが行われるとともに、今年(2019年)10月には消費増税分を財源とする【特定処遇改善加算】が新設されています。
この点、処遇改善の継続と拡大(介護職員以外のケアマネジャーなどにも拡大)を求める声とともに、東憲太郎委員(全国老人保健施設協会会長)は12月5日・11月27日の介護保険部会で「介護福祉士等のステイタスを上げなければならない」旨を強調しています。ただし、出生数が減少する中では「人材の奪い合い」が生じるため、限られたマンパワーで介護提供が行えるよう▼介護ロボットやICT等の活用▼事務負担の軽減▼事業所・施設の集約化―などを検討していく必要があります。
このうち「事務負担の軽減」に関しては、介護保険部会の下に設けられた「介護分野の文書に係る負担軽減に関する専門委員会」が中間取りまとめを行い、まず▼事業所指定申請や介護報酬請求等の際の手間の簡素化(押印や原本証明の不要化、提出方法(持参・郵送等)の簡素化)▼様式、添付書類そのものの簡素化(勤務表の様式・人員配置に関する添付書類の見直し、指定申請と報酬請求で重複する文書などの見直し)▼実地指導に際し提出する文書の簡素化(重複文書の一本化など)▼様式等の標準化の推進▼申請様式等のホームページ等からのダウンロード―などを行う方針を明確にしました。
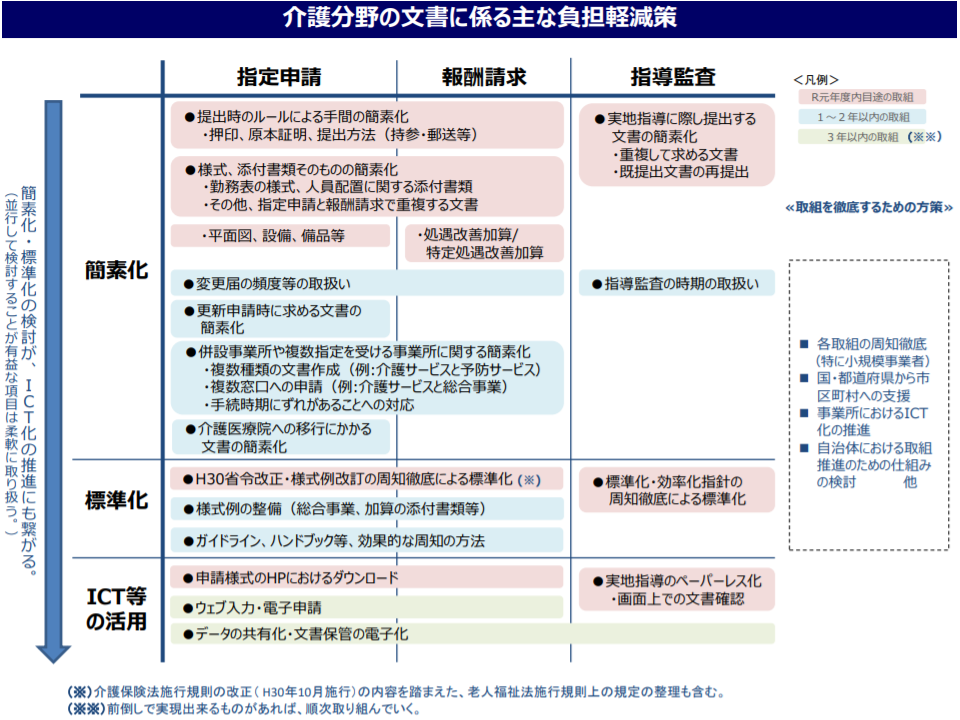
介護文書負担軽減策の概要(その1)(介護保険部会1 191205)
併せて、2020・21年度中に「更新申請時に求める文書の簡素化」や「介護医療院への移行にかかる文書の簡素化」などを、2022年度中に「ウェブ入力・電子申請」「データの共有化・文書保管の電子化」などを進め、継続してフォローアップ(例えば、様式の標準化が維持されているかなど)を行っていきます。また、「事故報告」や「ケア記録」などの標準化なども検討会で議論が進められる見込みです。
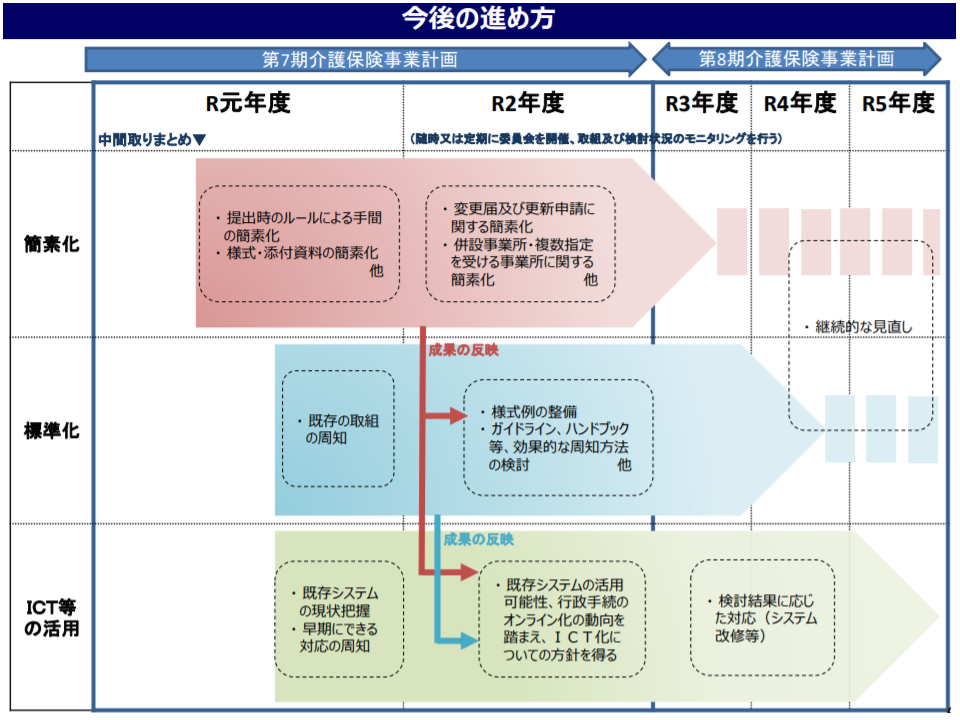
介護文書負担軽減策の概要(その2)(介護保険部会2 191205)
給付と負担の見直し、いずれの論点も「賛否両論」だが・・・
前者の「給付と負担の見直し」に関しては、これまでに(1)被保険者範囲・受給者範囲(2)補足給付(3)多床室の室料負担(4)ケアマネジメントの関する給付(5)軽度者への生活援助サービス等に関する給付(5)高額介護サービス費(7)「現役並み所得」「一定以上所得」の判断基準(8)現金給付―の8項目について議論。このうち(1)の「被保険者範囲・受給者範囲」と(8)の「現金給付」は、介護保険制度の根幹にかかわる非常に重要なテーマです。例えば、少子化が進む中では「被保険者の範囲を拡大、つまり40歳未満にも広げてはどうか」などの点が、また高齢化が進む中では「受給者の範囲を縮小、つまり75歳以上などに引き上げてはどうか」という、議論が行われますが、介護保険部会で結論はでず「今後の検討課題」に位置付けられました。
結果として、6項目が次期制度改正の論点となりますが、いずれも賛否両論があります。例えば、(2)の補足給付や(3)の多床室の室料負担については「特別養護老人ホームの多床室では室料負担等が導入されており、老健施設等でも導入すべき」という意見と、「老健施設や介護医療院は医療施設であり、室料負担は求めるべきでない」との意見が対立。
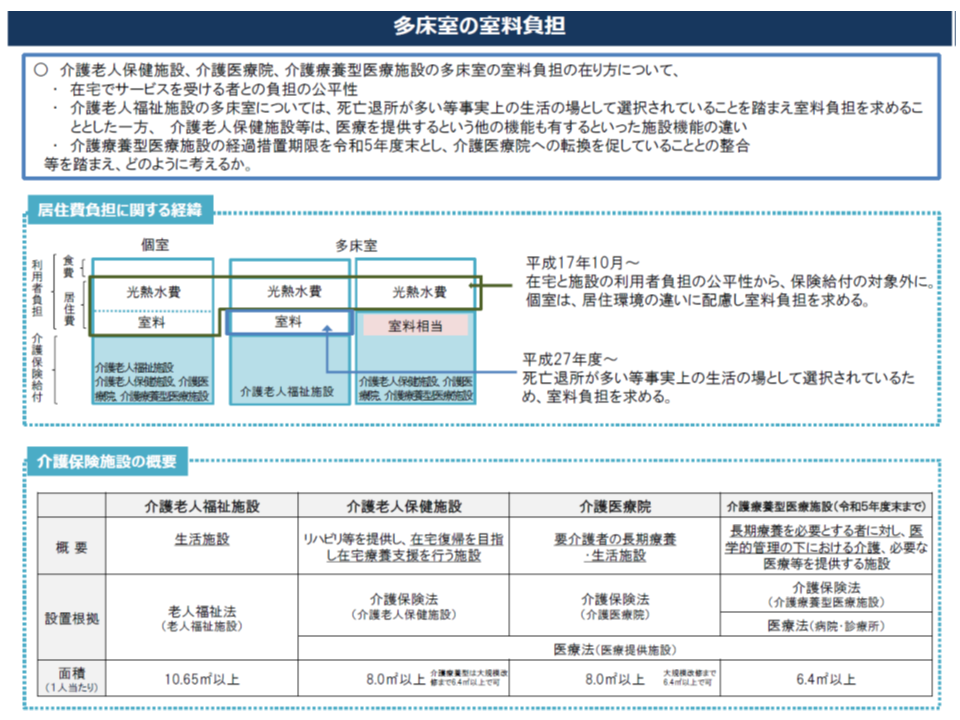
介護保険施設の個室なる、特養の多床室(一定所得以上)では入所者が室料を負担するが、老健施設や介護医療院の多床室では室料負担はない(介護保険部会(1)3 191028)
また(4)のケアマネジメントにおける利用者負担(一部負担)については、「利用者の意識が高まり、良質なケアマネジャーが選抜される」として導入に賛成する意見と、「介護保険の入り口であるケアマネジメントに自己負担を求めれば、介護保険サービスの利用そのものが阻害され、またセルフプランや言いなりプランが増え、質も低下する」との反対意見があります。12月5日の介護保険部会でも、岡良廣委員(日本商工会議所社会保障専門委員会委員)や井上隆委員(日本経済団体連合会常務理事)ら費用負担者サイドは利用者負担導入を強く求め、一方で、石本淳也委員(日本介護福祉士会会長)ら事業者サイドや伊藤委員ら利用者サイドは利用者負担導入に反対しています。
また(5)の軽度者への生活援助サービス等については、「要支援者1・2への訪問・通所サービス」と同様に「介護保険給付から市町村事業へ移行すべきか」という論点があり、費用負担者サイドは「移行促進」を求めますが、事業者・利用者・保険者サイドは「要支援者のサービス移行の結果が十分に見えておらず、時期尚早である」と訴えています。
要支援者1・2の訪問・通所サービスについては、「介護給付の削減」よりも「多様なサービス提供の確保」を目指して市町村事業へ移行されました。介護保険サービスであれば人員配置・構造設備などの基準が設けられており、「質が担保されている」一方で、「画一的である」と見ることもできます。この点、市町村が独自の基準でサービス提供を実施することが可能となれば、地域の実情を踏まえて多様な人材(例えばボランティアなど)が多様な形態の「より地域に密着したサービス」が提供できるようになると期待されます。しかし、現状では「多様なサービスの確保」が十分とは言い難く、また「市町村事業への移行でサービスの質が確実に確保されているのか」という点の検証も十分とは言い難いようです。今後、どういった調整が行われるのか注目する必要があるでしょう。
現時点で「いずれかの方向に意見を一本化する」ことは難しそうで、報告書は両論併記となりそうです(制度創設前から完全に意見が一本化できたことはない)。しかし「意見がまとまらなかったので、何もしない」わけにはいかず、何らかの見直し内容を固める必要があります。厚生労働省老健局総務課の黒田秀郎課長は「賛成論のほうが多い論点、慎重論が多い論点など濃淡がある」と見ており、「比較的賛成論の多い論点」を中心に「給付と負担の見直し」内容を詰めていくことになると思われます。ただし「多数決で決する」性格のものでないことは述べるまでもありません。
なお、(6)に関連して「自己負担2割を導入すべきか否か」という論点もあります。現在、一定所得(合計所得金額160万円、年金収入のみの1人暮らし高齢者であれば年収280万円)以上の利用者では「2割負担」、現役並み所得(合計所得金額220万円、同340万円)以上の利用者では「3割負担」が導入されていますが、これらの範囲を拡大し、さらに「2割負担を利用者全員に拡大することも考えてはどうか」という議論が行われています。この点についても賛否両論が強く、また別の検討の場(首相官邸の「全世代型社会保障検討会議」)でも議題にあがる可能性があり、さまざまな動きをにらんで方向を探っていくことになるでしょう。
【関連記事】
在宅医療・介護連携推進事業の一部を「選択実施」可能に、更新認定の上限を48か月まで延長へ―介護保険部会
高齢者向け住まい、介護保険者(市町村)が的確に関与し、サービスの質向上確保を目指す―社保審・介護保険部会(2)
ケアプラン作成に利用者負担を求めるべきか、介護医療院等の多床室料を全額自己負担とすべきか―社保審・介護保険部会(1)
ケアマネジメント業務は増加し複雑化、ケアマネジャーの処遇も改善すべき―介護保険部会
自立支援・重度化防止に向けた自治体の取り組み、底上げされてきたが、大きなバラつき―介護保険部会
「増加する足元の介護ニーズ」と「減少する将来の介護ニーズ」の双方にどう応えるべきか―介護保険部会
介護保険制度の「給付と負担」論議スタート、被保険者年齢などにまで切り込むか―社保審・介護保険部会
介護助手の活用、介護事業所管理者へのマネジメント力向上研修、介護の魅力PRなどを進めよ―介護保険部会
かかりつけ医と専門医の連携による認知症「予防」、医療・介護スタッフの認知症対応力向上など目指せ―介護保険部会(1)
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長
2018年度から重度化予防等に力を入れる自治体に重点補助―厚労省・介護保険等課長会議(1)
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
要介護者の自立支援に向けた取り組み実績に基づき、市町村などに交付金—介護保険部会
2018年8月から高所得者の介護サービス利用料を3割に、介護療養からの新転換先「介護医療院」を創設
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
介護保険制度改革案で意見まとめ、利用者負担や総報酬割は両論併記―社保審・介護保険部会
軽度者への生活援助サービス、総合事業への移行は時期尚早―社保審・介護保険部会(2)
介護保険、現役並み所得者での3割負担を厚労省が提案―社保審・介護保険部会(1)
在宅医療・介護連携、連携の手順を明確にし、都道府県による市町村支援を充実―社保審・介護保険部会
40-64歳が負担する介護保険の保険料、どこまで公平性を求めるべきか―介護保険部会(2)
能力に応じた利用者負担を求めるべきだが、具体的な手法をどう考えるべきか―介護保険部会(1)
全国平均より著しく高額な「福祉用具の貸与価格」を設定するには保険者の了承が必要に―介護保険部会(2)
「軽度者への生活援助」の地域支援事業への移行、要支援者の状況検証が先―介護保険部会(1)
要支援者への介護サービス、総合事業への移行による質低下は認められず―介護保険部会(2)
地域包括支援センター、「土日の開所」や「地域での相談会実施」など相談支援機能の拡充を―介護保険部会(1)
ケアプラン作成費に利用者負担を導入すべきか―介護保険部会
介護従事者の処遇改善に向け、来年度(2017年度)に臨時の介護報酬改定―介護保険部会(2)
要介護認定の「更新」有効期間、上限を現在の24か月から36か月に延長―介護保険部会(1)
介護保険の被保険者対象年齢、「40歳未満」への引き下げは時期尚早―介護保険部会
介護費用の分担、現役世代の頭割りを維持すべきか、負担能力も勘案していくべきか―介護保険部会(2)
所得の高い高齢者、介護保険の利用者負担を2割よりも高く設定すべきか―介護保険部会(1)
介護保険の福祉用具貸与・販売や住宅改修、標準価格を導入すべきか―介護保険部会(2)
軽度者への生活援助、保険給付のあり方などめぐり激論続く―介護保険部会(1)
介護人材不足に元気高齢者の協力やロボット活用を、2025年に向けた生産性向上を検討―介護保険部会
要支援者のケアマネジメント、地域包括支援センターの業務から外すべきか―介護保険部会
適切なケアマネジメントの推進に向け、「特定事業所集中減算」の是非も論点に―介護保険部会
「あるべきでない地域差」是正に向け、市町村へのインセンティブ付与などを検討―介護保険部会
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
軽度の要介護者への生活援助サービス、介護保険から地域支援事業に移行すべきか―社保審・介護保険部会





