介護保険施設等と医療機関との「中身のある連携・協力関係を構築する」ために、協力医療機関要件を厳格化—社保審・介護給付費分科会(2)
2023.11.24.(金)
介護保険施設等と医療機関との間で「形式ではなく、実質的な中身のある連携・協力関係を構築する」ために、一定の経過措置を設けたうえで「協力医療機関の要件を厳格化」してはどうか。あわせて医療・介護間の「情報連携」が円滑に進むように報酬上の対応を検討してはどうか—。
特別養護老人ホームの入所者が急変した際の対応を、配置医・協力医療機関・施設の3者で協議・明確化し「緊急時マニュアル」に明示することを義務化してはどうか。
また離島・へき地「以外」の小規模特養ホームで、広域型特養と一体的に運営されている場合には「通常の基本報酬」(従前よりも低い報酬)に統合することとしてはどうか—。
特定施設の夜間看護体制加算について、「看護師等を配置する」場合の評価を高く、「オンコール対応する」場合の評価を低くする差別化を図ってはどうか—。
11月16日に開催された社会保障審議会・介護給付費分科会では、こういった議論も行われました(関連の第1ラウンド論議の記事はこちら(医療・介護連携)とこちら(特養ホーム)とこちら(特定施設など))。
2023年度介護事業経営実態調査結果が報告され「多くの介護サービスで経営状況が悪化している」状況が確認されました。サービス提供サイド委員からは「経営安定化に向けて、基本報酬の大幅引き上げが必要である」との声が多数出ています。
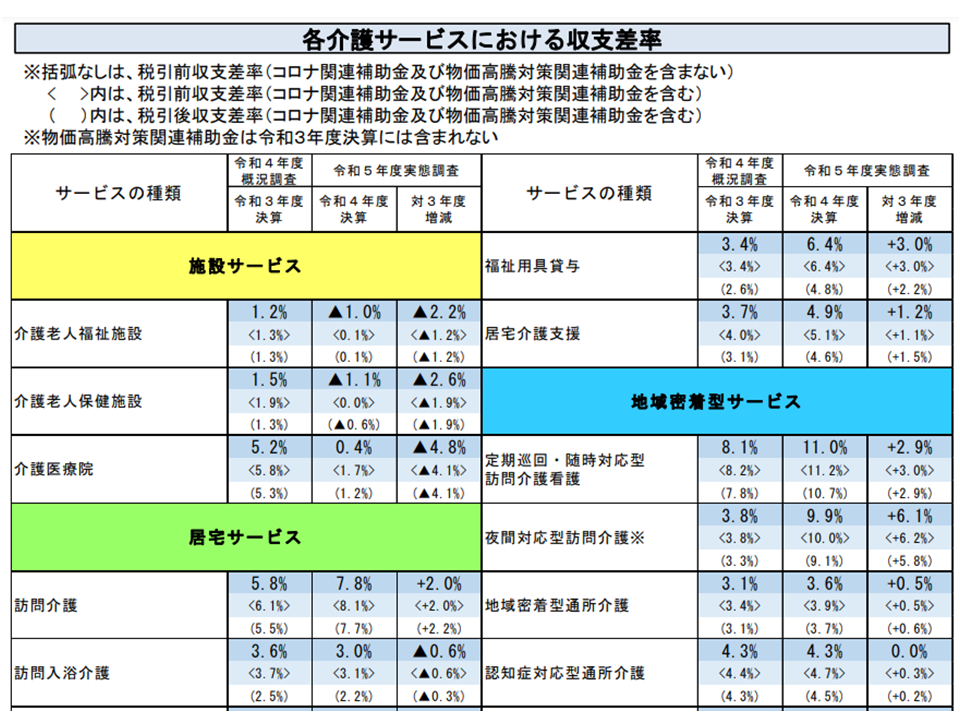
2023年度介護事業経営実態調査の概要(2022年度の経営状況調査結果)1(社保審・介護給付費分科会(2)7 231116)
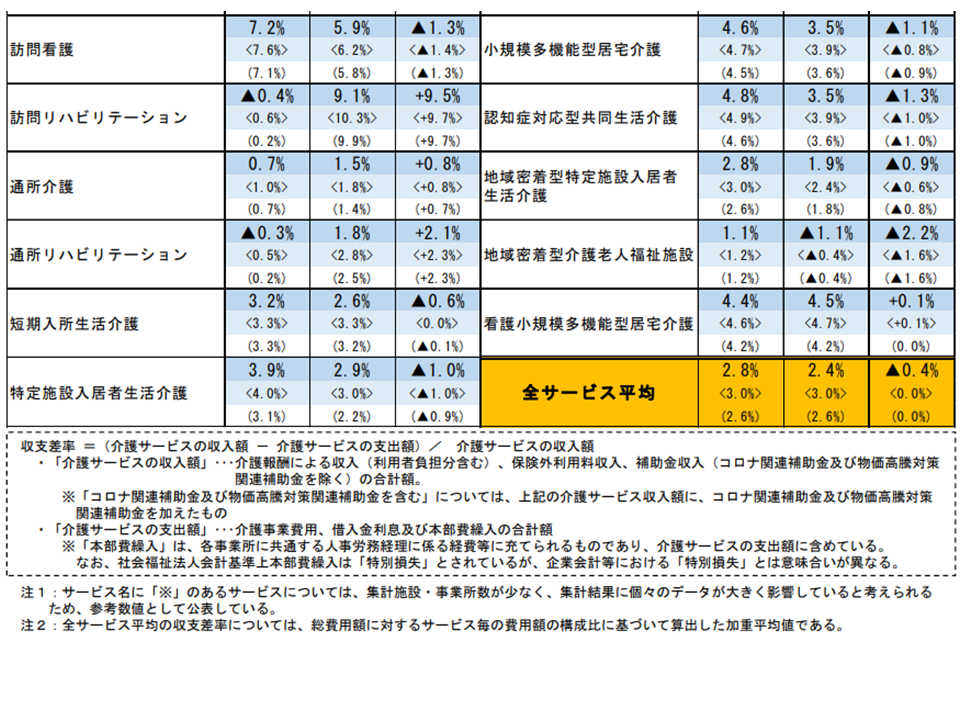
2023年度介護事業経営実態調査の概要(2022年度の経営状況調査結果)2(社保審・介護給付費分科会(2)8 231116)
目次
介護保険施設等と医療機関との「実質的な中身のある連携・協力関係」構築を目指す
2024年度の介護報酬改定に向けた議論が、個別具体的な第2ラウンドに入っています。
11月16日の会合では、施設サービス((1)介護老人福祉施設(特別養護老人ホーム)(2)介護老人保健施設(3)介護医療院)、特定施設入居者生活介護、医療・介護連携、福祉用具について具体的な改定内容に関する論議が行われました。本稿では、特養ホーム、医療・介護連携、特定施設などに焦点を合わせます(老健施設、介護医療院に関連する記事はこちら)。
まず、医療・介護連携に目を向けてみましょう。要介護者の多くは医療ニーズも抱えており、「介護施設等での医療対応力強化」「医療・介護間の情報連携推進」「平時からの介護施設等も巻き込んだ感染対策向上」を図っていく必要があることが、これまでに何度も確認されています(関連記事はこちら)。
2024年度には、診療報酬・介護報酬の同時改定が行われ「医療からの医療・介護連携に向けたアプローチ」と「介護からの医療・介護連携に向けたアプローチ」を双方向で同時に行うことが可能であり、厚生労働省老健局老人保健課の古元重和課長は、次の3点を検討するよう介護給付費分科会に要請しました。
(1)施設等と協力医療機関との連携体制の構築
(2)施設入所者等が入院した際の医療機関への情報提供
(3)医療機関からの患者受け入れの促進
まず(1)の「施設と医療機関との連携体制構築」に向けては、次のような対応案が示されました。
▽介護保険施設(特養ホーム・老健施設・介護医療院)において、「施設内で対応可能な医療の範囲を超えた場合に協力医療機関との連携のもとで適切な対応が行われる」よう、▼在宅医療を担う医療機関▼在宅医療を支援する地域の医療機関—などと実効性のある連携体制を構築することを念頭に、1年間の経過措置を設けた上で、次の要件を満たす協力医療機関を定めることを義務化する
(要件、複数医療機関で満たすことも可)
(a)入所者の急変時等に、医師・看護職員が夜間休日を含め相談対応する体制が確保されている
(b)診療の求めを受け、夜間休日を含め診療が可能な体制を確保している
(c)当該施設での療養を行う患者が緊急時に原則入院できる体制を確保している
▽特定施設と認知症グループホームについては、現在、協力病院確保が義務でないことを踏まえ、まず上記の(a)(b)を努力義務とする
▽定期的(年1回以上)に協力医療機関と緊急時の対応等を確認し、医療機関名等について指定権者(市町村など)に提出を求める
▽協力医療機関との連携を更に強化するため、「入所者の現病歴等の情報共有を行う会議」を定期的に開催することを評価する(特定施設については【医療機関連携加算】(看護職員が利用者ごとに健康の状況を継続的に記録し、利用者の同意を得て協力医療機関・利用者の主治医へその情報を月1回以上提供することを評価)の要件を見直す)
▽入所者が協力医療機関に入院した際に、入所者の病状が軽快し、施設での療養が可能となった場合には「当該者が速やかに再入所できる」よう努めることとする
介護保険施設の中には、協力医療機関として特定機能病院(大学病院本院など)をあげる施設も一部にありますが、「急変時に往診等を行ってもらえるのだろうか?形式的でなく、実質的な中身のある連携が重要である」との声が強く出されたことを踏まえた見直し案です。例えば在宅療養支援診療所や在宅療養支援病院、地域包括ケア病棟を持つ中小病院などが連携先として想定されますが、古元老人保健課長は「医療機関の類型ではなく、果たしている機能・役割に着目する」とコメントし、「在支病、在支診などでなければならない」といった要件設定は行わない方針を明らかにしています。
この「実質的な中身のある医療・介護連携体制の構築」方向そのものに異論は出ていませんが、多くの委員が「地域によっては在支病などが近隣にないケースもある」「1年間の猶予措置は短すぎる」との心配の声をあげており、今後、詳細を調整する中でこうした声への配慮も検討されることでしょう。なお、古元老人保健課長は「在支病、在支診などでなければならない」といった要件設定は行わない方針を示していることに鑑みれば、いわゆる「かかりつけ医機能」を持つクリニックや中小病院(地域によって相当規模の大きな病院がかかりつけ医機能を持つケースも少なくない)が幅広く協力医療機関として認められると考えられます。今後の詳細な内容に注目が集まります。
また「入所者の現病歴等の情報共有を行う会議」開催についても、「対面開催は困難でありオンライン会議を柔軟に認めるべき」(伊藤悦郎委員:健康保険組合連合会常務理事)、「実質的な情報共有が重要であり、会議以外の情報連携も可能とすべき」(古谷忠之委員:全国老人福祉施設協議会参与)等の要望が出ています。
医療・介護間の「情報連携」を評価、ただし利用者負担増に疑問の声も
また(2)では、医療サイドから「要介護者の安全な入院生活等を確保するために、普段の生活状況や認知機能等の情報を介護サイドから提供してほしい」との要望が強い点を受け、次のような対応案が示されました。
▽老健施設と介護医療院の【退所時情報提供加算】(居宅に退所した場合の情報提供を評価する)について、「医療機関へ退所した場合に、生活支援上の留意点等の情報を提供する」ことも新たに評価する(情報提供項目や様式はDX化も見据えて検討する)
▽「居宅への退所」についても、上記と整合をとり「生活支援上の留意点等の情報を適切に提供する」ことを求める
▽特養ホーム、特定施設、認知症グループホームについても同様の情報提供を評価する新加算を設ける
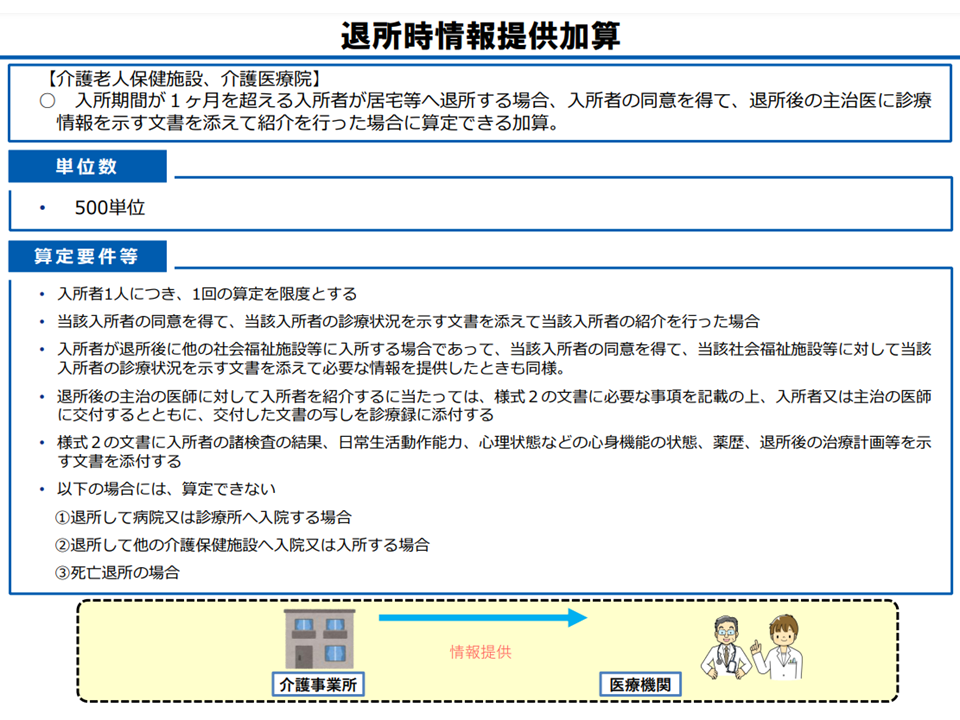
老健施設等の退所時情報提供加算(社保審・介護給付費分科会(2)1 231116)
この点、「医療・介護間の情報連携は重要だが、利用者負担でそれを評価し続けていくことには疑問を感じる」(酒向里枝委員:日本経済団体連合会経済政策本部長)という声も出ている点に留意が必要です。将来に向けて「情報連携が当たり前になっていく」ことに期待が集まりますが、そこでは「簡便に情報連携できる」環境・仕組みの構築も重要でしょう。
さらに(3)では、新型コロナウイルス感染症対応での「コロナ回復患者の介護保険施設等への入所が重要であった」という経験などを踏まえて「医療機関入院患者の退院調整が円滑に行われるよう、老人保健施設が自施設の空床情報を▼地域医療情報連携ネットワーク等のシステムによる定期的に情報共有する▼急性期病院の入退院支援部門に対して定期的に情報共有する—ことなどを行う場合、『入院日から一定期間内に医療機関を退院した者を受け入れる』ことを評価する初期加算の評価引き上げを行う」考えが示されました。
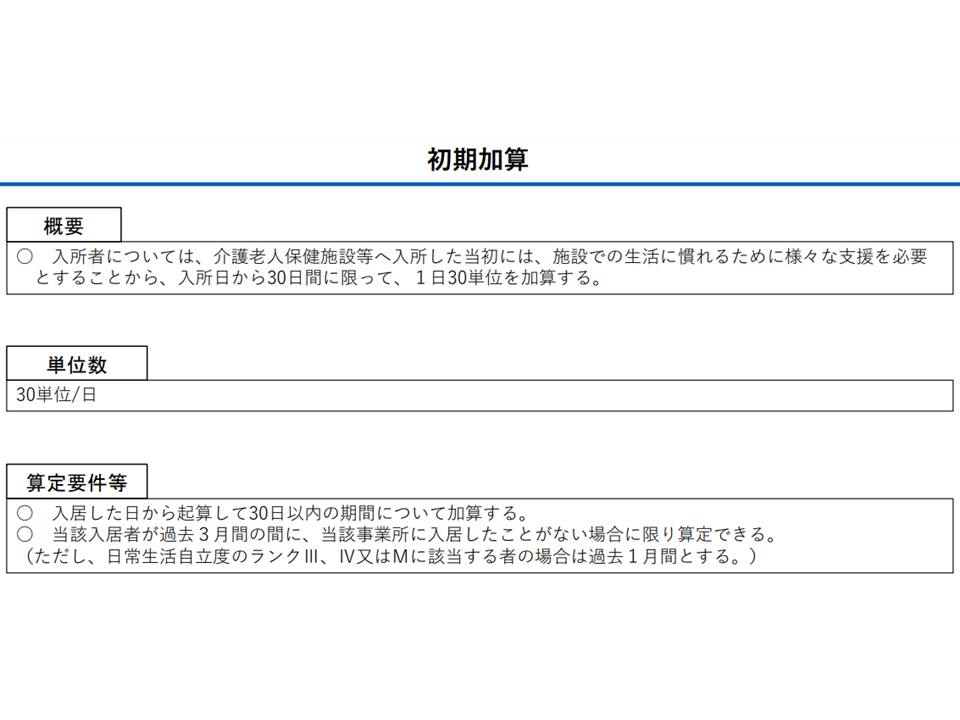
老健施設等の初期加算(社保審・介護給付費分科会(2)2 231116)
このように医療・介護連携の推進に向けた対応が進められますが、松田晋哉委員(産業医科大学教授)や堀田聰子委員(慶応義塾大学大学院健康マネジメント研究科教授)は、▼費用面については医療・介護全体で考えるべき(例えば「誤嚥性肺炎の予防」による医療費縮減効果を介護報酬で評価することなども検討する価値がある)▼介護分野での疾病予防マネジメントが重要であり、施設等では特定行為研修を修了した看護師の、在宅では訪問看護による支援を重視すべき▼医療機関サイドは、高齢入院患者のADL、認知機能、併存疾患(どのような医薬品を平素服用しているのか)、ケアマネジャーは誰かなどの情報を欲している。平素からの情報共有を可能とする仕組みの構築を急ぐべき▼介護施設等からの救急搬送は「日中」が好ましい(医師働き改革により、夜間救急受け入れなどが困難になってくる)▼医療サイドから介護サイドへの情報提供もしっかり進めるべき—といった点を強く訴えました。診療報酬・介護報酬の同時改定でこそ実現できる部分も少なくなく、極めて重要な視点と言えます。
特養ホームの緊急時対応、配置医・協力医療機関・施設の3者で事前に取り決めを
また、特別養護老人ホームについては、厚生労働省老健局高齢者支援課の峰村浩司課長から次のような改定案が提示されています。
(A)緊急時の医療提供体制の整備
▽「配置医師、配置医師以外の医師、看護職員による対応も含めた協力医療機関との連携体制の構築」(上述(1))とあわせて、配置医師での対応が困難な場合の緊急対応について▼特養ホーム▼配置医師▼協力医療機関—の3者で役割分担等を協議し「緊急時等の対応方針」(いわゆる緊急時等対応マニュアル、運営基準で制定が義務化されている)に反映することを求める
▽「緊急時等の対応方針」を、配置医師・協力医療機関の協力を得て定期的(年1回程度)に見直すことを義務づける
▽【配置医師緊急時対応加算】(早朝・夜間・深夜に配置医師が対応することを評価する)において、「日中でも通常の勤務時間外に、配置医師が入所者の急変等に対応するために駆けつけ対応を行う」ことを一定程度評価する
▽「配置医師が算定できない診療報酬」「配置医師でも算定できる診療報酬で、特養ホームで一般的に算定されているもの」について、分かりやすい方法で周知する(誤解されやすい事例を明らかにするなど)

配置医師緊急時対応加算(社保審・介護給付費分科会(2)3 231116)
(B)▼定期的かつ継続的な透析を必要とする▼家族や医療機関等による送迎が困難であるなど「やむを得ない事由」がある—入所者について、特養ホーム職員が月に一定回数以上の送迎を行うことを新たに評価する
(C)離島・過疎地域「以外」の小規模特養ホームで、広域型特養ホームと一体的に運営されている場合には、1年間の経過措置を設けたうえで「通常の基本報酬」とする
▼経過的地域密着型介護老人福祉施設入所者生活介護(定員26-29名、経過的に高い報酬を設定)について、離島・過疎地域「以外」では、1年間の経過措置を設けたうえで「地域密着型施設の基本報酬」とする
▼「離島・過疎地域の小規模特養ホーム」「離島・過疎地域以外で、広域型特養ホーム、と一体的に運営されていない小規模特養ホーム、」については上記の対象とせず、引き続き、統合に向けて経営実態を把握する
(D)離島・過疎地域の定員30名特養ホームについて、スタッフの処遇等が適切に行われる場合には、地域密着型特養ホームと同様に「短期入所生活介護事業所等を併設する場合に生活相談員等を置かない」ことを認める
(E)ユニットリーダー研修の受講促進
▼ユニットリーダーの早期の研修修了を図るため、複数の研修実施団体に委託可能なことを都道府県に周知するなど、実地研修施設確保のための環境整備を検討する
▼各ユニット型施設の管理者について「ユニットケア施設管理者研修の受講」を努力義務とする(老健施設、介護医療院、短期入所生活介護、短期入所療養介護も同様)
▼施設スタッフと入居者との「馴染みの関係」を維持しながら、柔軟なサービス提供を可能とするため、必要に応じて「職員の主たる所属ユニットを明らかにした上で、ユニット間の勤務が可能である」ことを明確化する(現在でも可能であるが、誤解も生じているために明確化する、短期入所生活介護及・短期入所療養介護についてもユニット間勤務に制限はないがその点を明確化する)
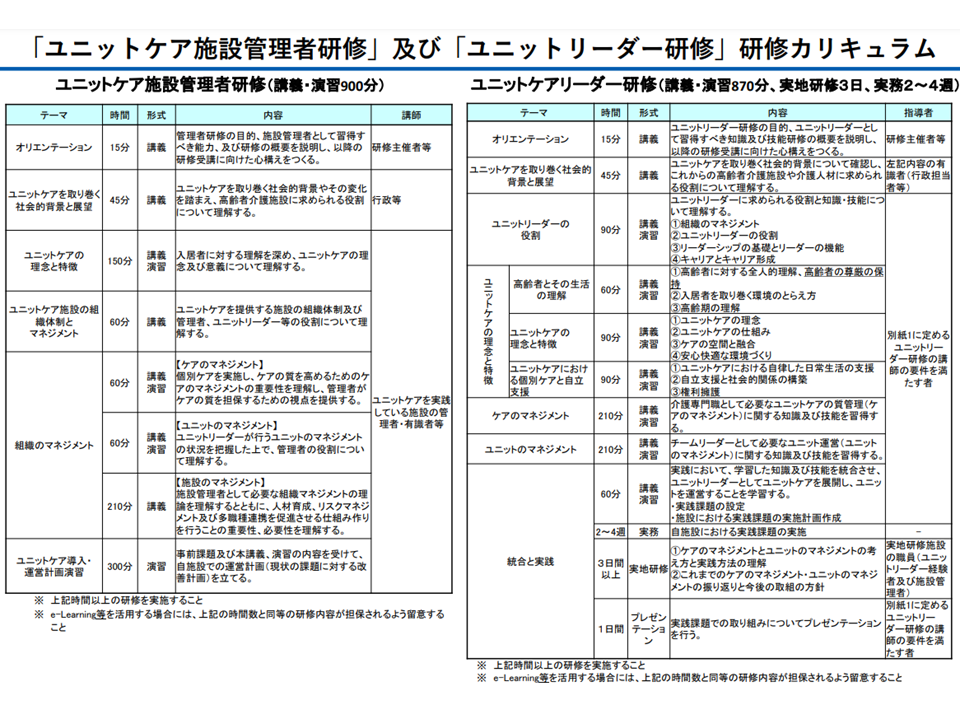
ユニットケアに関する研修カリキュラム(社保審・介護給付費分科会(2)4 231116)
こうした見直し案に対しては、「透析患者の送迎評価は理解できるが、要件を適切に設定してほしい」(伊藤委員)、「地域によっては訪問看護が特養ホームへの緊急訪問を行う等の対応も重要になってくるのではないか」(田母神裕美委員:日本看護協会常任理事、古谷委員)、「緊急時対応は『事前の取り決め』が極めて重要であり、そこが進むような要件設定等を考えるべき」(江澤和彦委員:日本医師会常任理事)等の注文が付きましたが、概ね「方向、大枠は了承された」と考えることができそうです。今後、委員の意見も踏まえて詳細を詰めていくことになるでしょう。
特定施設の夜間看護体制加算、看護師配置とオンコール対応とで評価を差別化
また、(地域密着型)特定施設入居者生活介護について、▼【夜間看護体制加算】の評価を「夜勤・宿直の看護職員を配置している」場合>「オンコールで対応している」場合と差別化する▼【入居継続支援加算】における「口腔内の喀痰吸引、鼻腔内の喀痰吸引、気管カニューレ内部の喀痰吸引、胃ろう・腸ろうによる経管栄養、経鼻経管栄養患者が入居者の一定割合以上」とする要件について「膀胱留置カテーテル」「在宅酸素療法」「インスリン投与」も対象に追加する—との見直し案が示されています。
この点、委員からは「入居『前』からの褥瘡患者もカウント対象に加えてはどうか」(稲葉雅之委員:民間介護事業推進委員会代表委員、田母神委員)、「【夜間看護体制加算】はわずか10単位の評価であり、『オンコール対応』がこれより低い評価にならないように配慮してほしい」(田母神委員)との指摘が出ています。今後、こうした意見も踏まえて詳細を詰めていくことになります。
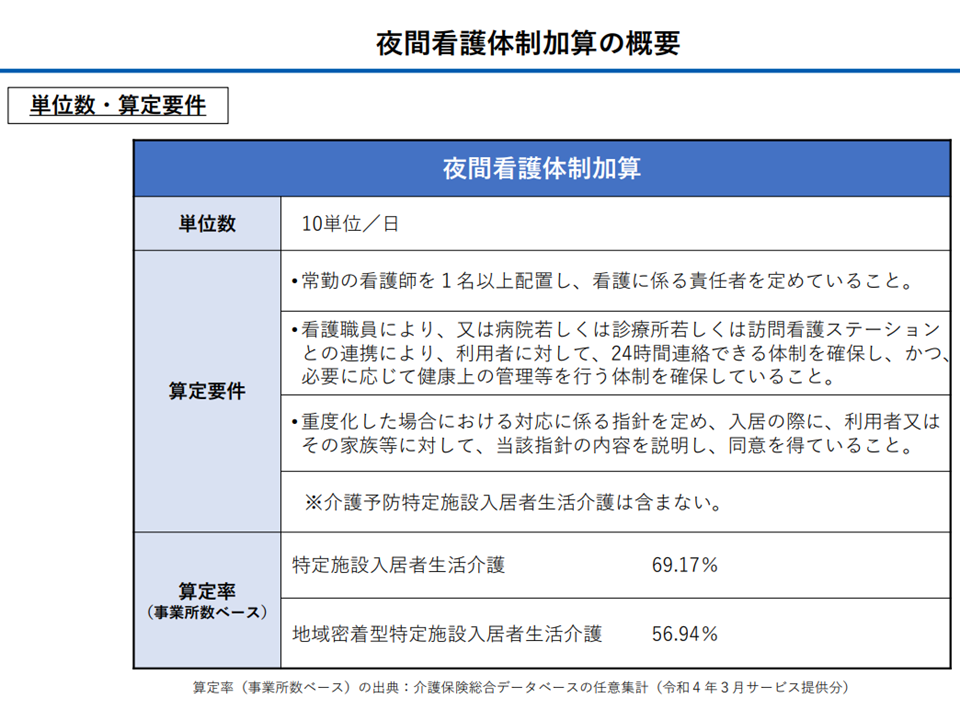
夜間看護体制加算の概要(社保審・介護給付費分科会(2)5 231116)
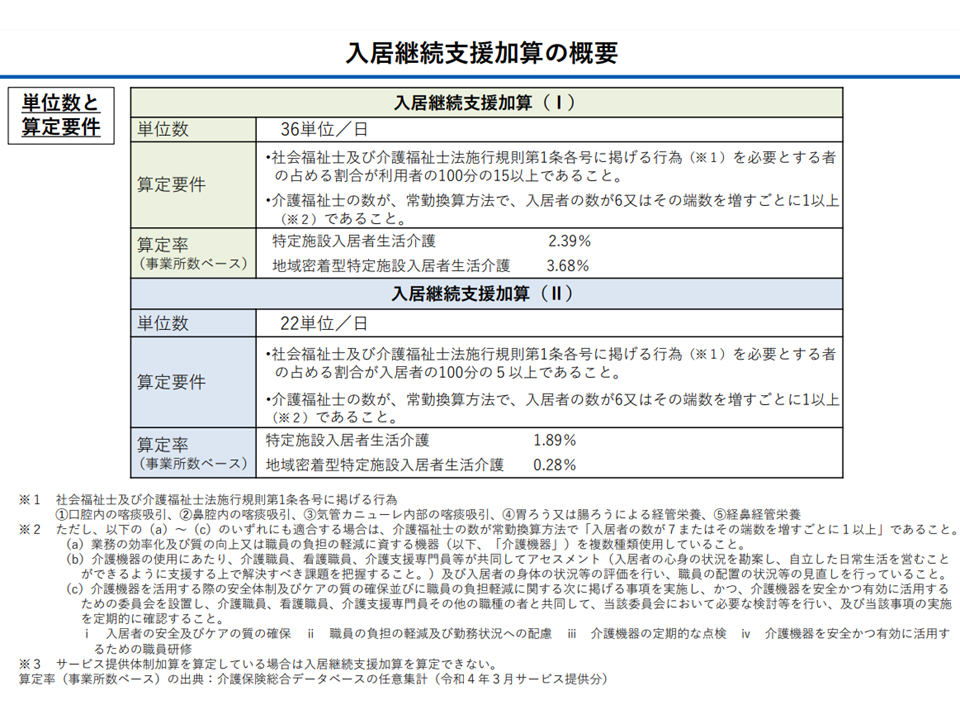
入居継続支援加算の概要(社保審・介護給付費分科会(2)6 231116)
このほか、福祉用具について▼モニタリング実施時期を福祉用具貸与計画へ記載することを義務付ける▼「固定用スロープ」「歩行器(歩行車除く)」「単点杖(松葉杖除く)」「多点杖」について「貸与と販売の選択制」を導入する▼上限価格の改定ルールに「物価上昇対応」ルールを組み込むことの必要性検討するため、貸与価格の上昇等に関する実態を引き続き半年に一度程度把握する—といった対応方針も示されています。貸与期間が長期に及ぶ場合には「販売(利用者にとっては購入)のほうが費用が安く抑えられる」可能性があることなどを踏まえた対応ですが、委員から「安全確保を十分に行う」よう注文がついています。
【関連記事】
老人保健施設の在宅復帰機能・リハ機能・看取り機能・医療ニーズ対応・ポリファーマシー対策等を強化せよ—社保審・介護給付費分科会(1)
診療所の良好な経営状況に鑑み、2024年度診療報酬改定では「診療所は5.5%のマイナス改定」が妥当!―財政審建議
訪問介護の「同一建物減算」を厳格化すべきか?訪問介護+通所介護の新複合型サービスを創設すべきか?—社保審・介護給付費分科会(5)
訪問リハビリでも、「医療保険リハビリとの連携」強化を図り、「認知症リハビリ」実施を新たに評価へ—社保審・介護給付費分科会(4)
より質の高いケアマネジメントを推進しながらケアマネ業務の負担軽減目指す、同一建物減算を導入すべきか—社保審・介護給付費分科会(3)
介護保険の訪問看護、重度者対応・看取り対応・24時間365日対応などの機能強化をさらに推進—社保審・介護給付費分科会(2)
介護職員の3つの処遇改善を一本化、職場環境等要件も改善し「より働きやすい環境」構築—社保審・介護給付費分科会(1)
医療ショートを「高齢の軽症救急」搬送先の1つに、ショートステイでの看取り対応評価・長期利用是正進める—社保審・介護給付費分科会(3)
通所リハ、「入院中のリハ計画書入手」など義務化、質の高いリハ行う大規模事業所は高い報酬に—社保審・介護給付費分科会(2)
通所介護の入浴介助加算、安全確保のために「研修受講」義務化、重度者を多く受ける療養通所介護を高く評価—社保審・介護給付費分科会(1)
看多機に「利用頻度が少ない利用者向けの低い報酬」を設定、小多機の「認知症対応力強化」をさらに推進—社保審・介護給付費分科会
2024年度介護報酬改定では「介護人材確保」が最重要ポイント、介護経営安定と制度安定のバランスも鍵—社保審・介護給付費分科会(2)
介護報酬改定の施行時期、「4月を維持」すべきか、「診療報酬と合わせ6月施行」とすべきか—社保審・介護給付費分科会(1)
2024年度介護報酬改定、小規模事業所のBCP策定や老健の高額薬剤使用等もポイント、認知症研修は極めて有用―介護給付費分科会・研究委員会
介護職員の加算、算定率の高いものは基本報酬に組み入れ、著しく低いものは背景を踏まえ廃止も含めた検討進める—社保審・介護給付費分科会
介護職員の処遇改善、ICT・介護助手活用による生産性向上、サービスの質を確保した上での人員基準柔軟化など検討—社保審・介護給付費分科会
認知症対策、介護サービスの質向上目指すLIFE、医療介護連携、とりわけ医療・介護間の情報連携等を強力に推進—社保審・介護給付費分科会
特定施設入居者生活介護の医療対応力・看取り対応力強化のために、どのような方策が考えられるのか—社保審・介護給付費分科会(5)
一部の特養ホームで「緊急時はすべて救急搬送する」事態も、特養入所者への医療提供をどう確保していくべきか—社保審・介護給付費分科会(4)
老健施設の「在宅復帰・在宅療養支援機能の更なる強化」を2024年度介護報酬改定でも目指す—社保審・介護給付費分科会(3)
介護医療院は医療施設だが「肺炎による医療機関転院」も生じている、さらなる医療・介護力強化が重要課題を—社保審・介護給付費分科会(2)
要介護者に適切な医療提供が行え、医療サイドに生活情報が伝わるよう、中身のある医療・介護連携推進を—社保審・介護給付費分科会(1)
介護保険の要となる「ケアマネの確保、ケアマネ事業所の安定経営」、訪問介護人材の確保にどう対応すべきか—社保審・介護給付費分科会(2)
訪問看護と訪問リハビリの役割分担を明確化、リハビリ専門職による訪問看護をさらに適正化—社保審・介護給付費分科会(1)
介護保険リハビリのアウトカム評価をどう考えていくか、高齢者は「リハビリ効果出にくい」点考慮を—社保審・介護給付費分科会(2)
通所サービスの介護報酬大規模減算は「事業所等の大規模化」方針に逆行、一般通所介護でも認知症対応力向上—社保審・介護給付費分科会(1)
認知症グループホームでの「医療ニーズ対応」力強化をどう図るか、定期巡回と夜間訪問との統合は2027年度目指す—社保審・介護給付費分科会
2024年度介護報酬改定論議スタート、地域包括ケアシステム深化・介護人材確保などがサービス共通の重要論点—社保審・介護給付費分科会
介護ロボット・助手等導入で「質を下げずに介護従事者の負担軽減」が可能、人員配置基準緩和は慎重に—社保審・介護給付費分科会(2)
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換





