小児慢性疾患患者の成人期医療への移行支援体制、都道府県ごとに柔軟に整備―難病対策委員会
2017.9.4.(月)
小児慢性疾患の罹患児が成長する中では、新たな合併症などが加わり「成人期の病態生理」が形成されます。このため、患者の状態や地域の状況などに応じて、適切に「成人期医療」への移行を促す必要があり、移行を支援するための「移行期医療支援センター」を2018年度から設置するよう都道府県に求める―。
9月1日に開催された「難病対策委員会」(厚生科学審議会・疾病対策部会の下部組織)と「小児慢性特定疾患児への支援の在り方に関する専門委員会」(社会保障審議会・児童部会の下部組織)の合同開催では、こういった方針を明確にしました(関連記事はこちら)。厚生労働省は年内に「移行期医療における連携の推進のためのガイド」として整理し、都道府県に宛てて通知します。

9月1日に開催された、「第52回難病対策委員会」と「第22回 小児慢性特定疾患児への支援の在り方に関する専門委員会」(合同開催)
加齢に伴う合併症の発生など、「成人期の病態」にマッチした医療提供を
小児慢性特定疾患を初めとする小児慢性疾患患者が成長するにつれ、▼原疾患や合併症の病態が変化する▼新たな合併症が加わる—ことで、これまでの「小児期の病態生理」とは異なる「成人期の病態生理」が形成されていきます。
このため「成人期の医療」を適切に提供する必要がありますが、現状では小児期の医療を提供する医療機関・診療科が医療提供を継続しているケースが多く、生活習慣病や心血管疾患、悪性腫瘍など成人期に発生する疾病に小児診療科だけでは必ずしも適切な医療が提供できないのではないかとの懸念があります。また、成人期医療機関側には「小児慢性疾患に馴染みが薄い」、患者・家族側には「自律(自己決定)性を育てるための支援が十分になされていない」といった課題があり、適切な「成人期の医療」提供が進んでいません。
そこで難病対策委員会と小児慢性特定疾患児への支援の在り方に関する専門員会(以下、両委員会)では、円滑に「成人期の医療」への移行に向けた支援を行う必要があると考え、▼都道府県による移行支援体制の構築▼医療機関・医療者による移行支援―のためのガイドを作成することを決めました。さらに、委員からの指摘を踏まえ「患者向け」の移行ガイドブックを作成する方針も新たに確認しています。
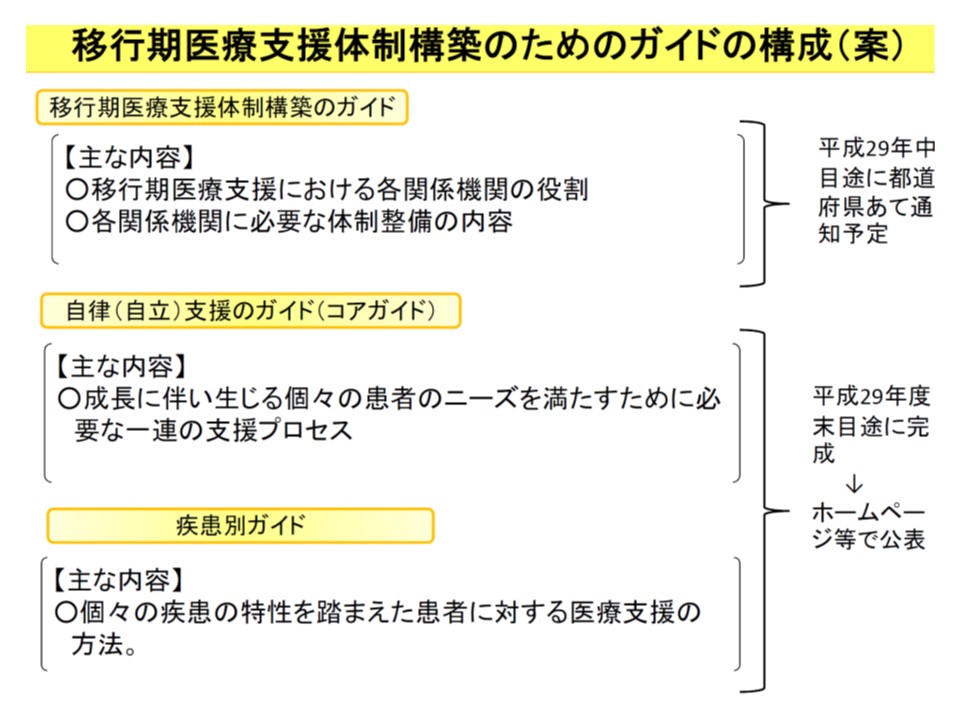
小児慢性疾患児の成人期医療への移行を支援するために、都道府県向け、医療機関向けにそれぞれガイドを作成する
後者の医療機関・医療者による支援ガイドについては、現在、研究班で全疾患に共通する「コアガイド」と、個別疾患に特性を踏まえた「疾患別ガイド」の作成が進められており、年度内には完成する見込みです。

コアガイドの概要

疾患別ガイドの概要
9月1日の両委員会では、前者の都道府県による移行支援体制構築に向けたガイドの内容について大筋了承しました。
各都道府県に、地域の特性に合わせた形で「移行期医療支援センター」を設置
都道府県向けガイドで重視されているのは、「小児医療機関をいわば卒業し、成人期医療に転院・転科する」といった画一的な対応をとるのではなく、患者の状態や意向、地域の特性などを踏まえた柔軟な体制構築が求められるという点です。
日本小児科学会では、小児から成人期への移行について大きく次の3パターンがあると説明。ただし、小児慢性特定疾患児への支援の在り方に関する専門委員会の賀藤均委員(国立聖域医療研究センター病院長)は「型にはめるものではない。最終的には個々の患者ごとに移行期医療の在り方は異なる」とし、「柔軟な」支援体制構築の重要性を強調しています。
▼小児診療科医師から成人診療科医師に段階的に引き継ぎ、【転科】することが可能な場合
▼先天性疾患や障害については小児診療科医師が診療を継続し、他の健康問題や成人期疾患については成人診療科医師に引き継げる【併診療】可能な場合
▼成人期も小児診療科医師が引き続き診療する場合(ただし、この場合でも必要に応じて成人診療科医師や緊急受診できる成人期医療機関の応援が得られることが望ましい)
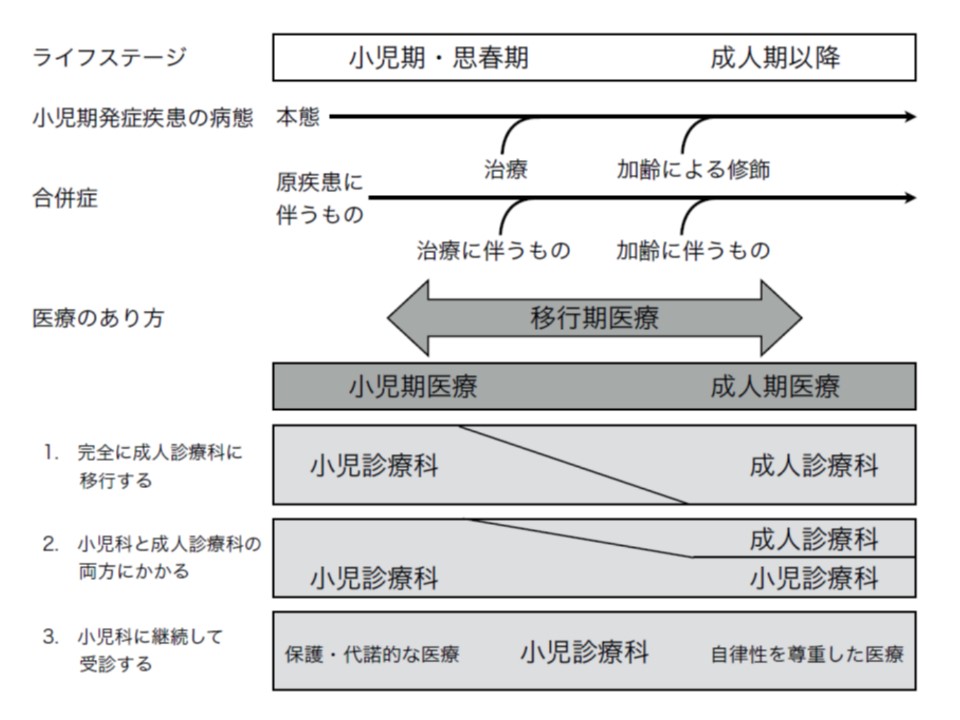
日本小児科学会では、小児慢性疾患から成人期医療への移行について大きく3つのパターンに分けられると提言している
こうした点を十分に踏まえて、都道府県ごとに適切(患者のニーズや地域の特性に沿った)かつ柔軟な「移行期医療支援体制」を構築する必要があり、今般のガイドでは次のような大枠を示しています。
(1)移行期医療における各医療機関の調整や患者の自立・自立支援など、移行期医療を総合的に支援する【移行期医療支援センター】(仮称)を各都道府県に1つ以上確保する
(2)小児期の医療機関・診療科では、▼移行期医療支援センターや成人期医療機関と協力し、患者に最適な移行期医療・成人期医療を提供する▼患者自身の意思で医療を決定し、学業や就労との両立に関する相談などに乗りながら、患者の自立・自律を促す―などの取り組みを行う
(3)成人期の医療機関・診療科では、▼移行期医療支援センターや小児期医療機関と協力し、患者に最適な移行期医療・成人期医療を提供する▼総合診療科など、総合的に患者を診療する機能を持つ診療部門に相談できる体制を整備する▼必要に応じて産婦人科、精神科、診療内科に相談できる体制を整備する▼必要に応じて、専門医とかかりつけ医が連携し、身近(在宅も含めて)な医療機関で診療を継続できる体制を整備する—などの取り組みを行う
このうち(1)の「移行期医療支援センター」には、▼成人期の小児慢性疾患患者に対応可能な診療科・医療機関の情報を把握・公表する▼(2)の小児期医療機関と(3)の成人期医療機関との連絡調整・連絡支援を行う▼患者の自立・自律支援を進めるための支援を行う—という役割が求められます。さらに具体的に、▼(2)の小児期医療機関と(3)の成人期医療機関との連絡体制を整備する▼医師・患者などからの移行期医療に関する相談に応じる体制を整備する▼在宅介護や緊急時の受け入れ病院の確保が求められる患者を支援する▼小児慢性特定疾病児童等自立支援員との連携体制を構築する—などの取り組みが求められます。
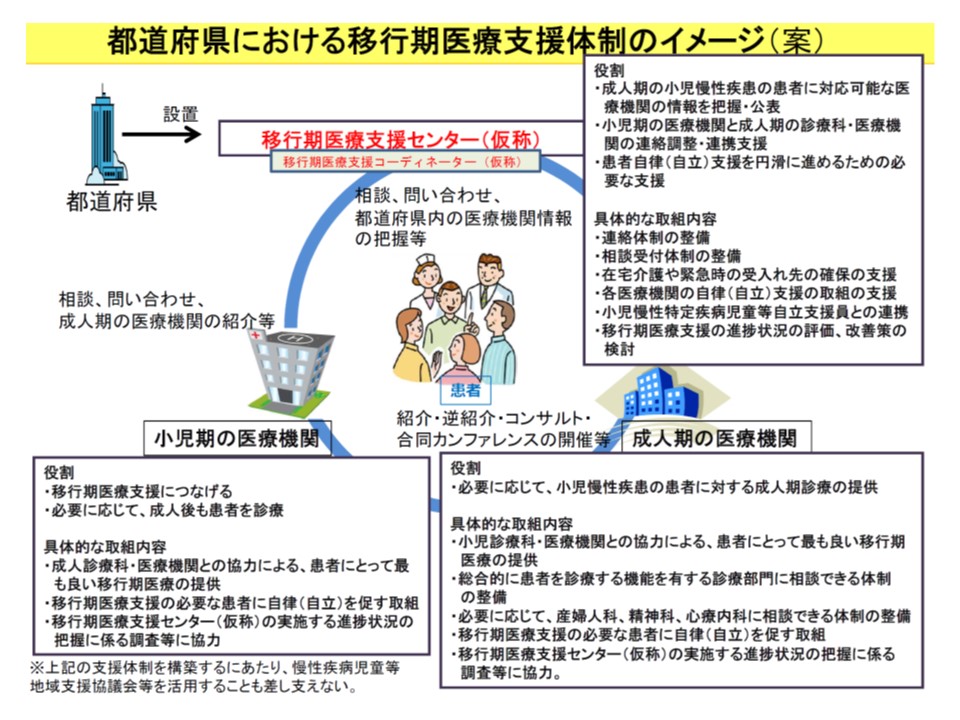
各都道府県には、小児期医療機関や成人期医療機関の連絡調整をサポートする「移行期医療支援センター」の設置が求められる
移行期医療支援センターの、設置場所の限定はされず、地域の実情に応じて▽地方自治体▽小児期医療機関▽成人期医療機関▽難病相談支援センター―など、上記の役割を発揮し、具体的な取り組みを十分に行える場所に設置することになります。
この点について多くの委員から、「医療機関に移行期医療支援センターを設置するのであれば、相応の財政的支援(補助金や診療報酬など)が必要になる」との意見が出されました。厚労省健康局難病対策課の担当者は、「2018年度予算概算要求で必要な経費(小児慢性特定疾病対策166億円の内数)を盛り込んでいる」ことを紹介。また診療報酬改定を議論する厚労省保険局医療課に「診療報酬での対応を求める」旨の意見があったことを伝えると説明しました。
さらにガイドでは、地域の特徴・実情に応じた移行期医療体制を構築するための連絡協議会(▽小児診療科医師▽成人診療科医師▽看護師▽ソーシャルワーカー▽小児慢性特定疾病児特定疾病児童等自立支援員―などで構成)を設けること、既存事業(▽小児慢性特定疾病児童等自立支援事業▽難病特別対策推進事業▽難病相談支援センター事業―など)との連携を考慮することにも留意するよう求めています。
厚労省では、委員の意見を踏まえ、年内に「都道府県における移行期医療支援体制の構築に係るガイド」として都道府県に宛てて通知を発出する構えです。都道府県は、ガイドをもとに、地域の実情を踏まえた移行期医療支援体制の構築に取り組むこととなり、2018年度から「移行期医療支援センター」を設置することが求められます。
なお難病対策委員会の千葉勉委員長(関西電力病院院長)は、個人的な見解との断りをいれた上で、「小児科医師や小児関係者以上に、成人医療の関係者がしっかりと『移行期医療』を認識しなければ移行が進まない」とコメントし、成人期医療機関・診療科の積極的な取り組みに期待を寄せています。


患者起点で、医療費助成対象となる指定難病へ申請できる仕組みの整備へ―指定難病検討委員会
2017年4月から医療費助成の対象となる指定難病を24疾病追加を正式了承―疾病対策部会
2017年度から先天異常症候群や先天性肺静脈狭窄症など24疾病を指定難病に追加へ―指定難病検討委員会
先天異常症候群など24疾患を、2017年度から医療費助成の対象となる指定難病に追加―指定難病検討委員会
先天性僧帽弁狭窄症や前眼部形成異常など8疾患、指定難病として医療費助成対象に―指定難病検討委員会
先天性GPI欠損症やAADC欠損症など9疾患、医療費助成される指定難病の対象へ―指定難病検討委員会
神経系や血液系などの領域別に指定難病の追加検討を開始、年内告示を目指す―指定難病検討委員会
医療費助成の対象となる指定難病、早ければ年内にも対象疾病を再び拡大―指定難病検討委員会
7月から医療費助成となる196の指定難病を正式決定―厚科審の疾病対策部会
医療費助成の指定難病196を5月に告示へ―指定難病検討委員会
医療費助成の指定難病を概ね決定、胆道閉鎖症など7月から約200疾病
先天性ミオパチーや筋ジストロフィーなど41疾病、7月から指定難病へ―厚労省検討会
4月から入院患者の食事負担が増額となるが、指定難病患者などでは据え置き―厚労省
指定難病患者の「高額療養費算定基準」とレセプトへの「特記事項」への記載を整理―厚労省
難病対策の基本方針、16年度中に代表的な疾病に対する医療提供体制モデル構築―厚労省
難病対策の基本方針を厚労省の検討委が了承、早ければ8月中にも告示へ―難病対策委員会
難病医療支援ネットワーク、都道府県の拠点病院と専門研究者との「橋渡し」機能も担う―難病対策委員会
難病診療連携の拠点病院を支援する「難病医療支援ネットワーク」に求められる機能は―難病対策委員会



