現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
2019.7.29.(月)
医師の働き方改革に向けて、まず現行制度の整理・明確化を行ってはどうか。例えば医療現場には、「特定行為以外は、医師の包括的指示があっても、看護師は実施してはならない」といった誤解があるようだ。また、臨床工学技士が実施可能な業務は広範にわたるが、それが明確に理解されていない。これらを整理・明確化するだけでも、相当、タスク・シフティングが進む。そのうえで、「救急救命士の医療機関内での業務実施」などに向けた法改正事項を検討することが必要である―。
厚生労働省が7月26日に開催した「医師の働き方改革を進めるためのタスク・シフティングに関するヒアリング」で、こういった点について意見発表がなされました。
関係学会・団体から示された意見を踏まえ、「具体的な業務移管方法などの検討を年内にもスタートさせる」考えを厚労省医政局の吉田学局長が示しています。「現行制度の明確化」で済むものから「法改正が必要」なものまでさまざまあり、まず意見の整理が必要な状況です(関連記事はこちらとこちら)。

7月26日に開催された、「第3回 医師の働き方改革を進めるためのタスク・シフティングに関するヒアリング」
「特定行為以外は医師の包括的指示の下でも看護師は実施できない」との誤解
医師の働き方改革については、厚生労働省の「医師の働き方改革に関する検討会」が3月末(2019年3月末)に報告書をとりまとめ、例えば次のような方針を明確にしています(関連記事はこちら)。
▽2024年4月から「医師の時間外労働上限」を適用し、原則として年間960時間以下とする(すべての医療機関で960時間以下を目指す)(いわゆるA水準)
▽ただし、「3次救急病院」や「年間に救急車1000台以上を受け入れる2次救急病院」など地域医療確保に欠かせない機能を持つ医療機関で、労働時間短縮等に限界がある場合には、期限付きで医師の時間外労働を年間1860時間以下までとする(いわゆるB水準)
▽また研修医など短期間で集中的に症例経験を積む必要がある場合には、時間外労働を年間1860時間以下までとする(いわゆるC水準)
▽2024年4月までの5年間、全医療機関で「労務管理の徹底」(いわゆる36協定の適切な締結など)、「労働時間の短縮」(タスク・シフティングなど)を進める
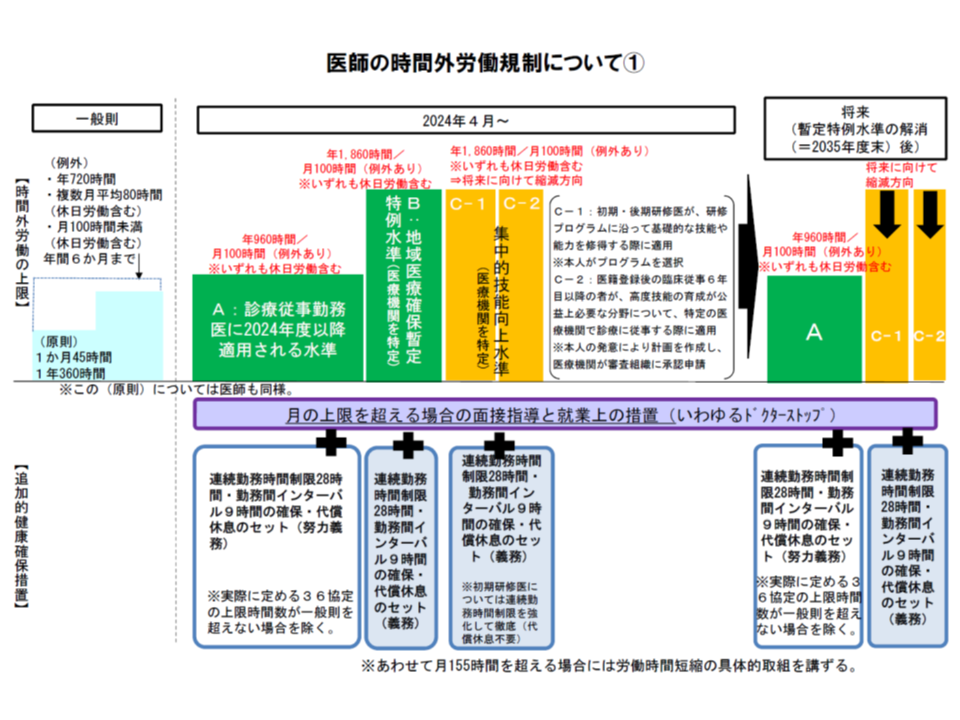

すべての医療機関が、「今」から労働時間短縮に向けた取り組みを進める必要があり、そこで重視されるのが、「医師から他職種に、また他職種からさらに別の職種に、当該職種でなくとも実施可能な業務を移管し、当該職種がその資格を保有していなければ実施不可能な業務に集中する」環境を整える【タスク・シフティング】です。
厚労省は、30の医療関係職能団体や関係医学会など(三師会、四病院団体協議会、新専門医制度の基本領域学会、日本専門医機構、日本看護協会ほか)に、「どの業務を、どの職種に移管することが可能と考えられるのか」「業務移管によって、どの程度の負担軽減効果が得られるのか」「業務移管後も医療の質を担保するために、どのような施策が必要と考えられるのか」などといった点について意見を聴取するとともに、厚労省幹部との意見交換を行う場を設置。これまでに、日本医師会や日本外科学会、日本麻酔科学会、日本脳神経外科学会、日本病理学会などから、意見を聴取しています(関連記事はこちらとこちら)。
7月26日に開催された第3回会合では、▼日本歯科医師会▼日本産科婦人科学会▼日本小児科学会▼日本助産師会▼四病院団体協議会▼日本看護協会―の6学会・団体から意見聴取を行いました。
このうち、四病協(日本病院会、全日本病院協会、日本医療法人協会、日本精神科病院協会)からは、次のような見解が示されました。
▽医師等との協働による薬剤師業務の拡大(薬剤師が実施できるにもかかわらず、充分に活用されていない▼医師との協働によるプロトコルに基づいた投薬の実施▼薬剤選択、多剤併用薬に対する処方提案▼副作用の状況把握、服薬指導▼抗菌薬の治療コントロール処方の提案―などについて、医師の包括的指示と同意がある場合には、医師 最終確認・再確認を必要とせず、薬剤師が主体的に業務を行えることを明確化する)
▽医師の包括的指示による看護師業務の拡大(医師の包括的指示が成立する具体的な要件を明確にするとともに、特定行為とは別に侵襲性の低い医行為であれば、病棟、在宅、介護施設等における包括的指示モデルを示し、看護師が患者の状態に応じて柔軟に対応できるようにする)
▽臨床工学技士の業務範囲の見直しと拡大(現行でも▼心・血管カテーテル業務における、清潔野での使用する生命維持管理装置、カテーテル関連機器の操作・接続▼人工呼吸装置の使用時の吸引による喀痰等の除去▼血液浄化装置の先端部(穿刺針)のバスキュラーアクセスヘの穿刺・抜去▼医師の具体的指示を受けた「動脈留置カテーテルからの採血」「血液浄化業務」「人工心肺業務における、血液、補液、薬剤の投与量の設定・変更」「生命維持管理装置および手術関連機器の操作条件・監視条件の設定・変更」―などが可能だが、一度、これらを整理したうえでの、業務範囲の見直し・拡大を検討する)
▽医療現場における救急救命士の業務確立(救急医療の現場で医療機関内において救急救命士が業務を行えるよう、法改正を踏まえた検討を行う)
▽麻酔業務におけるタスク・シフティング(現行制度の下でも、軽度な全身麻酔は標榜医や経験を積んだ医師による「自科麻酔」が可能であることを確認し、推奨する)
救急救命士の医療機関内での業務実施など「法改正」が必要な項目から、現行制度の「整理」を行うだけでタスク・シフティングが大きく進む項目もあると四病協は強調します。例えば、一部には「特定行為は医師の包括的指示があれば、特定行為研修を修了した看護師は実施できる。一方、他の行為(特定行為よりも侵襲の少ない行為)については、包括的指示があっても実施できない」という誤解があるようです。こうした誤解を解くような「現行制度の明確化」をまず行うよう、四病協代表として意見陳述した全日本病院協会の猪口雄二会長は求めています。
ナース・プラクティショナーの創設で、医師の負担は大きく軽減
また日本看護協会からは、▼特定行為研修制度の活用の推進▼看護師が判断可能な範囲の拡大▼看護職から他職種へのタスク・シフティング―などについて意見陳述が行われました。
このうち「看護師が判断可能な範囲の拡大」では、すべての看護師が▼タイムリーに必要な検査を判断できる(医師が予め指示した状態像に該当するかを看護師が判断し、指示されていた検査(採血やX線撮影など)を代行オーダーし、医師の診察開始時には検査結果が出ているようにする)▼薬剤(整腸剤、ワセリン、ヒルドイド、ゲンタシン、目薬、湿布、麻薬を除く鎮痛剤など)を用いた療養上の世話をタイムリーに提供できる―ようにするとともに、「ナース・プラクティショナー」の創設を検討することを求めています。
ナース・プラクティショナーは、米国等では「医師等の指示を受けずに、独自の判断で一定の医行為を実施する」ことが認められています。
日看協では、介護施設や居住系介護サービスの入所者や在宅療養患者などの急変時には、医師が指示だし等に忙殺されており、このために「救急搬送」などになるケースが少なくないことを説明。この点、ナース・プラクティショナーを新たに養成し、▼一般的な疾患にはナース・プラクティショナーが処置・薬剤投与などを実施する▼その他の疾患は専門医等につなぐ―という仕組みを構築することで、医師の負担が大きく軽減できると日看協が提唱しています。また、病院においてもナース・プラクティショナーが「患者状態のアセスメント」や「診断」「必要な治療の判断」を行うことで、医師が医師でなければ実施できない「手術」等に集中できると日看協は訴えています。
もちろん、ナース・プラクティショナーには相当の知識・技能が求められ、医師を中心に養成カリキュラムを検討することが求められます。
なお、日看協では根本匠厚生労働大臣に「ナース・プラクティショナー創設に向けた検討の場」設置を、別途、直接要望しています。今後、どのような動きにつながるのか、注目が集まります(関連記事はこちら)。
このほか日本産科婦人科学会と日本助産師会からは、「ローリスク分娩には助産師が対応し、ハイリスク分娩には産婦人科医が対応する」体制を構築してはどうかとの、一致した意見がそれぞれから示されました。併せて日本産科婦人科学会からは「分娩施設の集約化により、産婦人科医1人1人の負担を軽減すべき」との考えも示されています。
【関連記事】
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
医師の時間外労働上限、医療現場が「遵守できる」と感じる基準でなければ実効性なし―医師働き方改革検討会
研修医等の労働上限特例(C水準)、根拠に基づき見直すが、A水準(960時間)目指すわけではない―医師働き方改革検討会(2)
「特定医師の長時間労働が常態化」している過疎地の救急病院など、優先的に医師派遣―医師働き方改革検討会(1)
研修医や専攻医、高度技能の取得希望医師、最長1860時間までの時間外労働を認めてはどうか―医師働き方改革検討会(2)
救急病院などの時間外労働上限、厚労省が「年間1860時間以内」の新提案―医師働き方改革検討会(1)
勤務員の健康確保に向け、勤務間インターバルや代償休息、産業医等による面接指導など実施―医師働き方改革検討会(2)
全医療機関で36協定・労働時間短縮を、例外的に救急病院等で別途の上限設定可能―医師働き方改革検討会(1)
勤務医の時間外労働上限「2000時間」案、基礎データを精査し「より短時間の再提案」可能性も―医師働き方改革検討会
地域医療構想・医師偏在対策・医師働き方改革は相互に「連環」している―厚労省・吉田医政局長
勤務医の年間時間外労働上限、一般病院では960時間、救急病院等では2000時間としてはどうか―医師働き方改革検討会
医師働き方改革論議が骨子案に向けて白熱、近く時間外労働上限の具体案も提示―医師働き方改革検討会
勤務医の働き方、連続28時間以内、インターバル9時間以上は現実的か―医師働き方改革検討会
勤務医の時間外労働の上限、健康確保策を講じた上で「一般則の特例」を設けてはどうか―医師働き方改革検討会
勤務医の時間外行為、「研鑽か、労働か」切り分け、外形的に判断できるようにしてはどうか―医師働き方改革検討会
医師の健康確保、「労働時間」よりも「6時間以上の睡眠時間」が重要―医師働き方改革検討会
「医師の自己研鑽が労働に該当するか」の基準案をどう作成し、運用するかが重要課題―医師働き方改革検討会(2)
医師は応召義務を厳しく捉え過ぎている、場面に応じた応召義務の在り方を整理―医師働き方改革検討会(1)
「時間外労働の上限」の超過は、応召義務を免れる「正当な理由」になるのか―医師働き方改革検討会(2)
勤務医の宿日直・自己研鑽の在り方、タスクシフトなども併せて検討を―医師働き方改革検討会(1)
民間生保の診断書様式、統一化・簡素化に向けて厚労省と金融庁が協議―医師働き方改革検討会(2)
医師の労働時間上限、過労死ライン等参考に「一般労働者と異なる特別条項」等設けよ―医師働き方改革検討会(1)
日病が「特定行為研修を修了した看護師」の育成拡大をサポート―日病・相澤会長(2)
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連
3割程度の救急病院で医師の働き方改革が「困難」、医師増員での対応は実現可能か―日医
自身の判断で医行為を実施できる看護師「ナース・プラクティショナー」創設に向け検討を始めよ―日看協
日病が「特定行為研修を修了した看護師」の育成拡大をサポート―日病・相澤会長(2)
医師の働き方改革に向け、特定行為研修修了看護師の拡充や、症例の集約など進めよ―外保連





