地域医療構想の実現に向け「各地域の進捗状況」を把握、公立病院等の再検証も実態踏まえて検討―地域医療構想・医師確保計画WG
2021.7.30.(金)
「公立病院・公的病院等における機能分化等の再検証スケジュールを検討する」さらに「地域医療構想の実現に向けた取り組みを考える」ために、まず各地域においてこれらの検討・取り組みの状況・実態を把握する―。
本年度(2021年度)の病床機能報告では、各病院のベッドがどの程度使用されているのかを適切に把握するために、従前の「稼働病床数」について、「最大使用病床数・最小使用病床数」と名称変更したうえで、考え方を明確化するなどの修正を行う―。
7月29日に開催された「地域医療構想及び医師確保計画に関するワーキンググループ」((「第8次医療計画等に関する検討会」の下部組織、以下、地域医療構想・医師確保計画WG)でこうした内容が固められました。

7月29日に開催された「第1回地域医療構想及び医師確保計画に関するワーキンググループ」
目次
地域医療構想の実現に向けて、まず「各地域での進捗状況」などの実態を把握
2025年度には、いわゆる団塊の世代がすべて75歳以上の後期高齢者に達するため、今後、急速に医療ニーズが増加していくと予想されます(新型コロナウイルス感染症の影響により受診控えや予定入院・予定手術の延期がなされているが、これは一時的なものである)。このため従来型の医療提供体制(例えば、病院完結型の医療)では、増大し、複雑化する医療ニーズに的確かつ効率的に応えることが難しくなるため、各地域において「2025年度の医療ニーズ」を踏まえた「地域医療構想の実現」が求められています。
地域医療構想は、地域(主に2次医療圏をベースとする地域医療構想調整区域)における将来(2025年度)の医療需要から、▼高度急性期▼急性期▼回復期▼慢性期等―の機能別に病床必要量を推計した、言わば「将来の医療提供体制の設計図」です。各地域では、実際の医療提供体制が、この設計図にできるだけマッチしていくよう(つまり「地域医療構想が実現する」よう)に、データ(各病院の診療実績や意向などの「病床機能報告」)を踏まえて関係者で膝をつき合わせた議論を行っていきます。
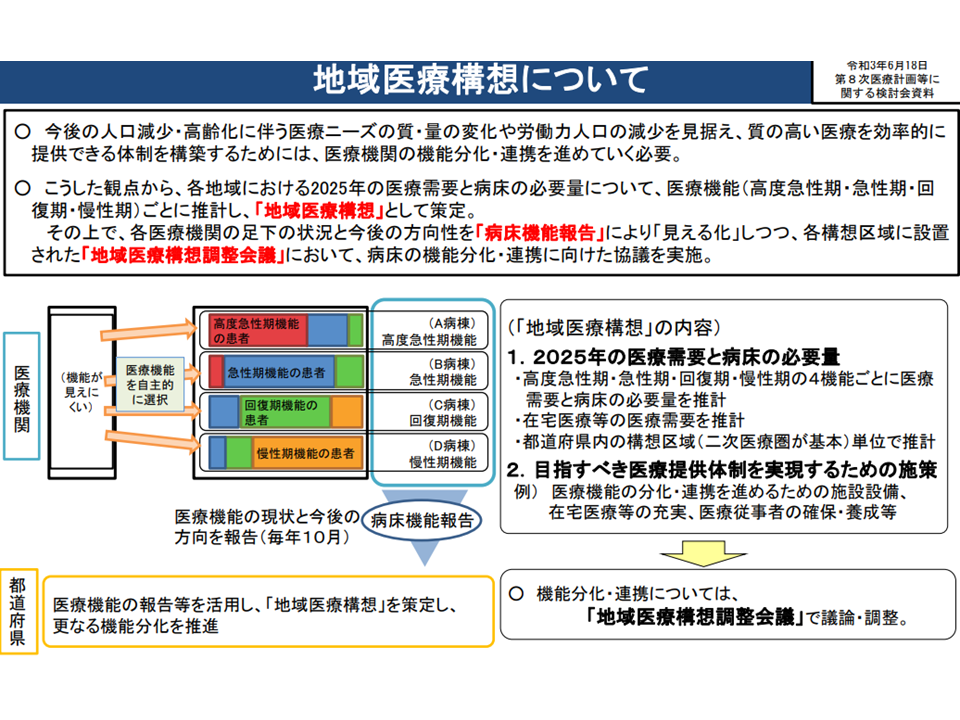
地域医療構想とは(地域医療構想・医師確保計画WG3 210729)
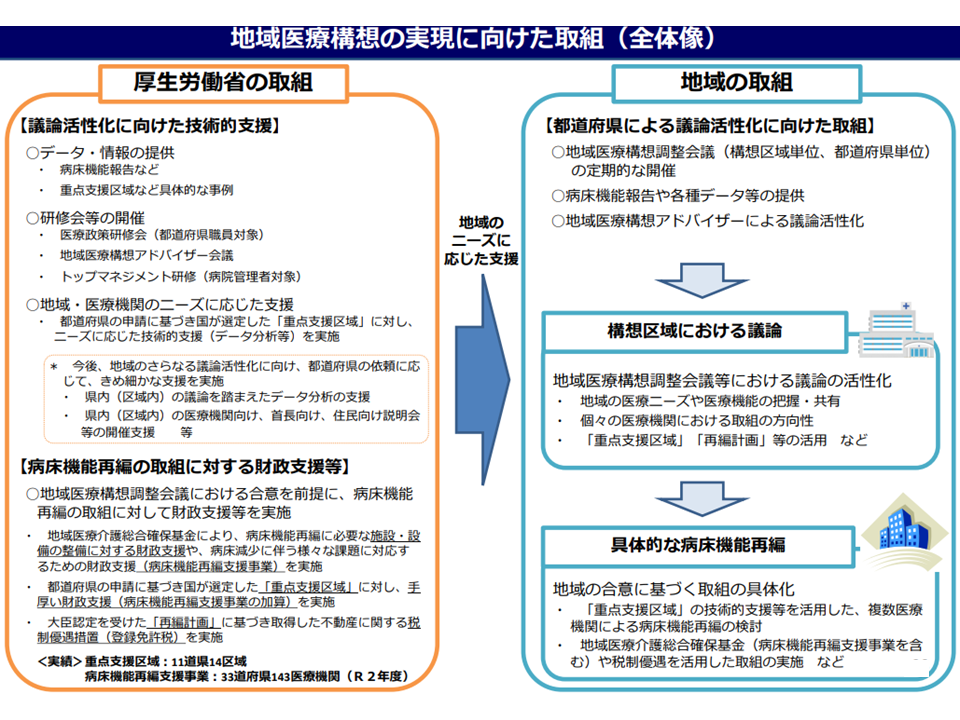
地域医療構想の実現に向けた取り組みの大枠(地域医療構想・医師確保計画WG4 210729)
ところで、医療提供体制を設計図(地域医療構想)にマッチさせるためには、例えば「病床数の削減」(ダウンサイジング)や「機能転換」(急性期ベッドを回復期に転換させるなど)、「医療機能の集約化」、「病院の再編・統合」などを考えていく必要がありますが、そこでは「医師を各地域・各病院にどのように配置していくのか」を併せて考えることが極めて重要です。例えば、人口が減少するA地域では、医療重要も減少するために、医療提供体制を全体として縮小していくことが必要となり、当然、そこでは医師数も少なくて済みます。一方、人口増が継続し、医療需要が増すB地域では、医療提供体制を拡充する必要があり、医師数も増員していくことになります。この場合「A地域からB地域への医師移動」を考えていく必要があるのです。
そこで、第8次医療計画に関する議論のスタートに合わせ、「地域医療構想」と「医師確保計画」とを一体的に検討する本WGが設置されたものです。7月29日の初回会合では、▼「公立病院・公的病院等における機能分化等の再検証スケジュールを検討する」さらに「地域医療構想の実現に向けた取り組みを考える」ために、まず各地域においてこれらの検討・取り組みの状況・実態を把握する▼2024年度からの新たな「医師確保計画」作成等に向けて、まず現行「医師確保計画」の成果等の実態を把握する―などの方針が了承されました。
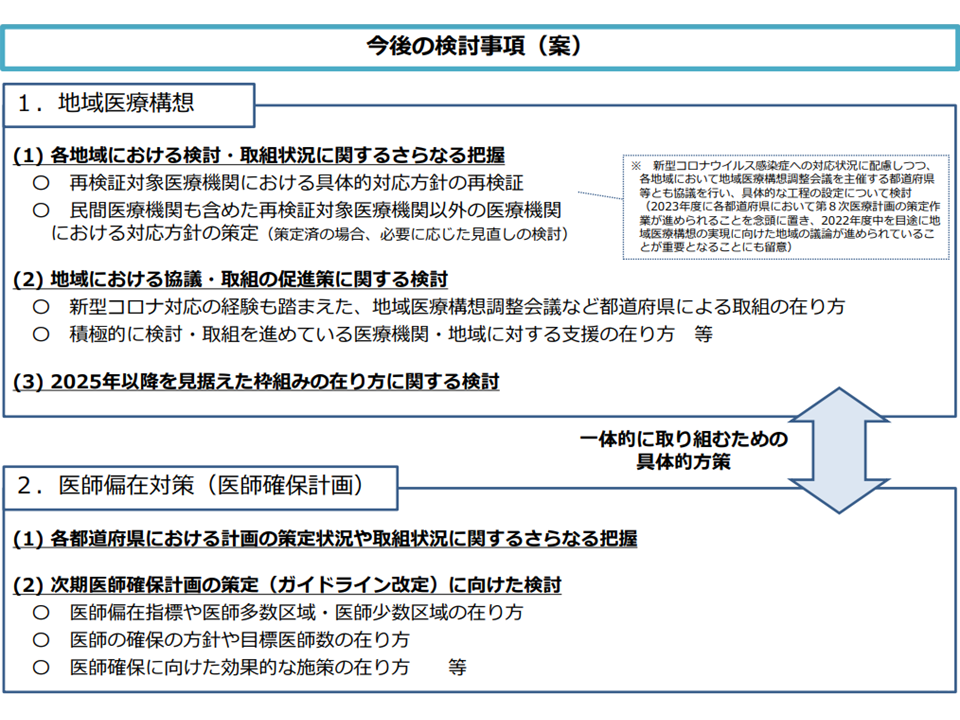
ワーキングの検討事項イメージ(地域医療構想・医師確保計画WG1 210729)
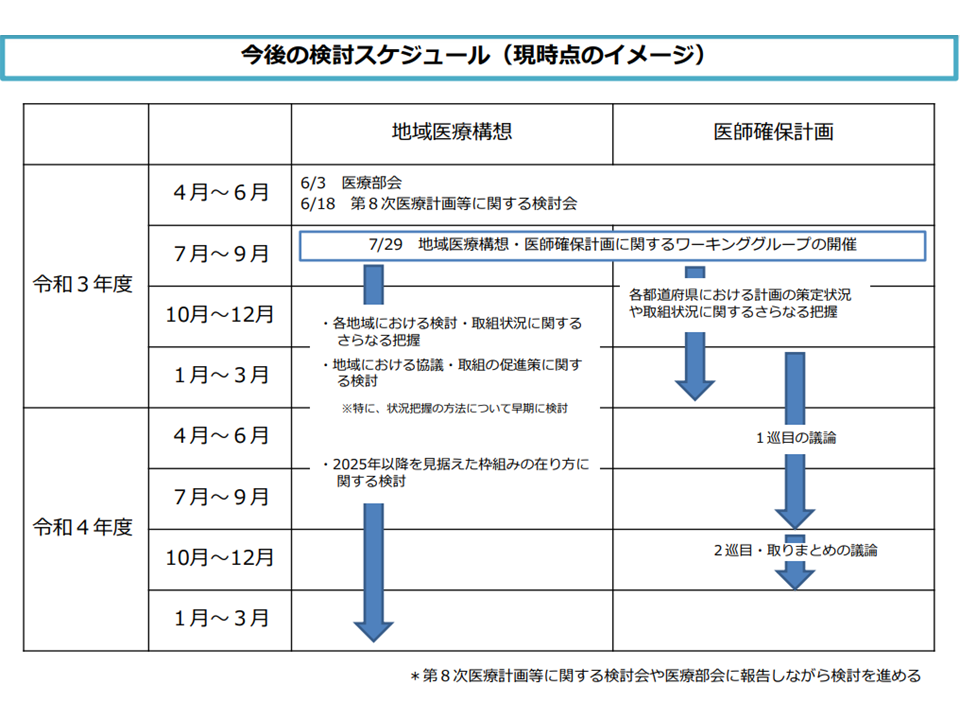
ワーキングのスケジュールイメージ(地域医療構想・医師確保計画WG2 210729)
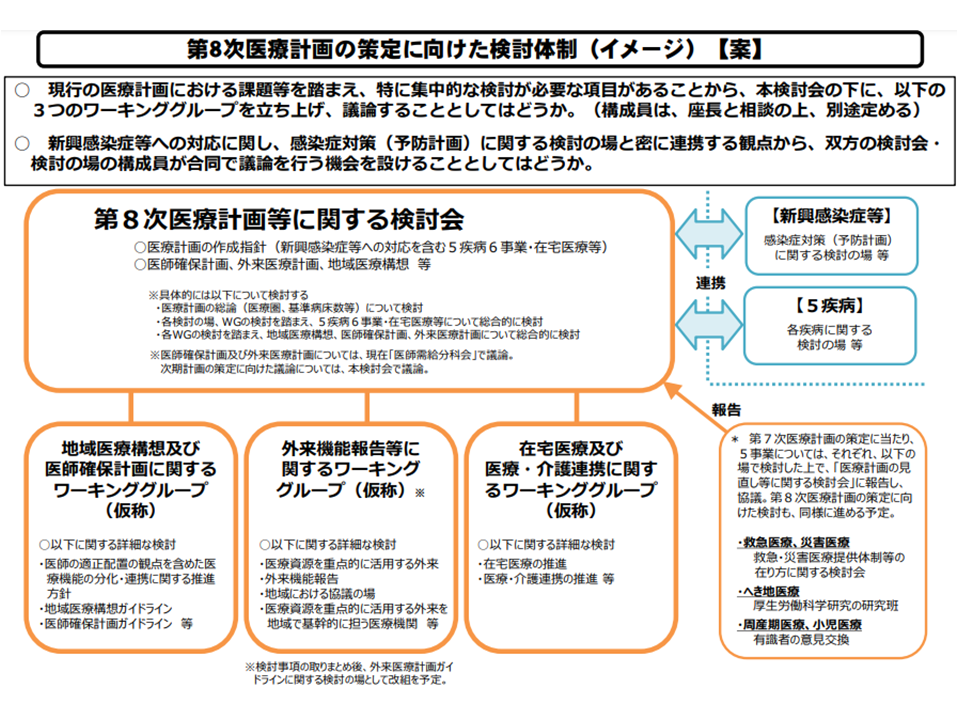
第8次医療計画検討会の下に、3つのワーキンググループを設置する(第8次医療計画検討会1 210618)
小熊豊構成員(全国自治体病院協議会会長)は「地域において官民を挙げて、将来の医療提供体制を議論する必要がある。その1丁目1番地が『医師配置』になると思う。地域医療構想に向けた取り組み状況、医師確保の状況についてまず実態を把握し、それを見て地域で議論していくことが重要だ」と強調。岡留健一郎光映院(日本病院会副会長)は「約440の公立・公的等病院には機能分化等に関する再検証が設けられているが、その進捗状況を確認する必要がある」と強く要望しています。
ところで、地域医療構想の実現・医師確保計画の見直し論議を進めるためには「早期に実態把握する」必要があり、幸野庄司構成員(健康保険組合連合会理事)は「各都道府県に対し、今秋(2020年秋)にも進捗状況の報告を求めるべきではないか」と指摘しています。ただし、新型コロナウイルス感染症が猛威を振るう中で「進捗状況を今秋(2020年秋)までに報告せよ」と求めることには、都道府県や病院(とりわけ公立・公的病院や大学病院など)に大きな負担をかけることとなり現実的ではないようにも思われます。
厚生労働省において、尾形裕也座長(九州大学名誉教授)らと調整しながら、実態把握に向けた調査項目や調査スケジュールなどを固めていくことになるでしょう。
このため、注目される「公立・公的病院等における機能分化等の再検証スケジュール」についても、「実態把握の後に検討していく」こととなりそうです。コロナ感染症が猛威を振るう中では、公立・公的病院では「コロナ感染症対応を進めながら、一般医療の提供も行い。それと並行して『機能分化に向けた再検証』を進めている」状況です。地域によって、医療機関によってコロナ感染症の状況や対応内容は異なっており、しかも今後のコロナ感染症の動向は読み切れません。したがって、まず実態を把握しなければ、「再検証をいつまでに進めてほしい」などの依頼を行うことも難しいでしょう。公立・公的病院の機能分化は、今後の我が国の医療提供体制改革を進める中で非常に重要な鍵となりますが、実態を把握せずに拙速に進めることは本末転倒である点にも留意が必要です。
なお、留意すべきは「地域ごとに、人口動態を踏まえて、それにマッチするように医療提供体制を変化させていかなければならない」状況は、コロナ感染症下でも変わらないという点です(関連記事はこちら)。例えば、人口減少地域では、その減少度合いを踏まえながら「医療提供体制を縮小」していかなければならず、「個々の病院のダウンサイジング」や「患者アクセスに配慮したうえでの病院の再編・統合」を検討しなければ、いずれ「病床過剰となり、病院経営が立ち行かなくなる」状況に陥ってしまうのです。
「再検証期限が切られていない」=「地域医療構想の実現に向けた動きをストップしてよい」わけではありません。国や都道府県の動きを横目で見ながら、「自院で可能な取り組み」を検討・実施していくことが、コロナ感染症下でも求められていることを忘れてはいけません。この点、Gem Medを運営するグローバルヘルスコンサルティング・ジャパン(GHC)では「新公立病院改革プランの策定」に向けた支援を行っています。形だけの改革プランではなく、地域の医療ニーズや他院の状況も踏まえた「真に実効性のある改革プラン」策定に向けた準備が重要です。
病院が誤解せずに報告できるよう「稼働病床数」の名称を変更し、考え方を明確化
上述のとおり、一般病床を持つ病院・有床診療所は、毎年度「自院が保有する各病棟の機能」(どのような機能を果たしていると考えているのか)、「自院の診療実績」、「今後の意向(機能転換の予定)」などについて報告する義務が課せられています(病床機能報告)。
7月29日の地域医療構想・医師確保計画WGでは、今年度(2021年度)の病床機能報告において、次のような報告項目等の見直しを行うことが了承されました。近くパブリックコメント等を経て告示改正が行われます。
(1)「稼働病床数」について「最大使用病床数・最小使用病床数」と名称変更したうえで、考え方を明確化するなどの修正を行う
(2)2020年度診療報酬改定を踏まえた診療実績項目の見直しを行う
(3)報告期間の通年化(従前は「前年の6月の診療実績」だったところ「前年4月-当年3月の診療実績」を報告することに)に合わせて、救急車受け入れ件数や新規入棟患者数の対象期間(従前は「前年7月―当年6月」を「前年4月-当年3月」に見直す(データの対象期間を揃える)
(4)コロナ感染症対応実績について「都道府県のみに報告」する(公表しない)
まず(1)は「稼働病床数」について、一部医療機関に「X(30床)・Y(30床)の2病棟がある場合、ある月に30名の患者をX病棟で受け入れ(X病棟は100%使用)、別の月に30名の患者をY病棟で受け入れ(Y病棟は100%使用)ることで、病院全体で100%稼働」という誤った認識がある可能性を踏まえ、次のように明確化を行うものです(関連記事はこちら)。
▽病棟ごとに、「最大使用病床数」(過去1年間に最も多く入院患者を収容した時点で使用した病床数、従来の「稼働病床数」と同じ)、任意で「最小使用病床数」(過去1年間に最も少なく入院患者を収容した時点で使用した病床数)の報告を求める(2021年度報告では任意とする)
▽病院全体での「過去1年間で最も多く入院患者を収容した時点で使用した病床数」「過去1年間に最も少なく入院患者を収容した時点で使用した病床数」についても報告を求める

病床機能報告において「病床の利用状況」をより正確に把握できるよう、考え方を明確化する(地域医療構想・医師確保計画WG5 210729)
これにより、より正確に「個々の病院において、ベッドがどれだけ使用されているのか」を把握することができます。その結果、「●●病院は病床利用状況が低い。ダウンサイジングをした方がよいのではないか」などの検討につなげることができます。
また(3)は、上述のとおり「報告データの通年化を踏まえて、報告対象期間を揃える」ものです。
コロナ感染症患者を受け入れたか、コロナ感染症対応のために休棟したかなども報告
一方、(4)は、各地域において「コロナ感染症の影響を踏まえた病床利用状況」や「コロナ感染症の影響を除いた病床利用状況」を踏まえた議論を可能とするために、各病棟について2021年7月1日時点の▼コロナ感染症患者対応の有無▼コロナ感染症患者に対応するための休棟・休床の有無▼コロナ回復後患者の受け入れの有無―などのデータ報告を求めるものです。
例えば、ある病棟(50床)をすべてコロナ感染症患者受け入れ対応とした場合には「コロナ患者対応」として報告し、別の病棟について「一部をコロナ患者受け入れに用い、そこにスタッフを集約するために一部を休床とし、一部を一般患者受け入れに使用した」という場合には、▼コロナ患者対応▼コロナ患者対応のため休棟・休床▼それ以外―として報告するイメージです。
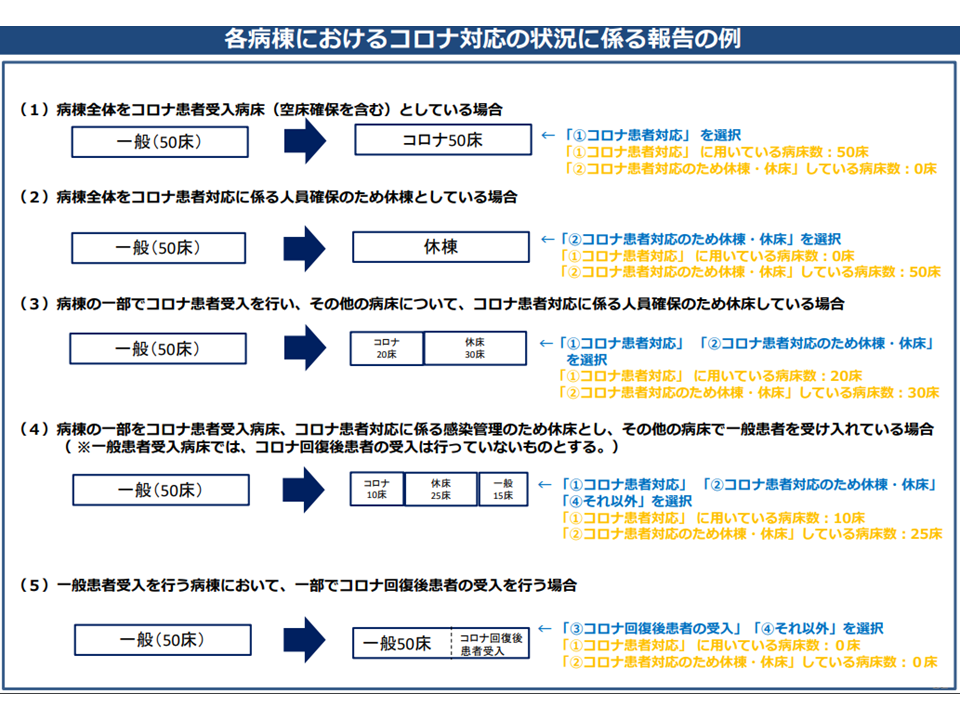
コロナ感染症対応の状況把握イメージ(地域医療構想・医師確保計画WG7 210729)
このデータは「地域における協議の中で、コロナ感染症対応を除外して考える必要がある」際などに活用するもので、非公開となる見込みです。
また、コロナ感染症対応ために臨時「増床」を行った病院では、その臨時増床分を除外してベッド数を報告することになります。

病床機能報告において、通年化対応とコロナ感染症対応の状況把握を行う(地域医療構想・医師確保計画WG6 210729)
【関連記事】
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
病院の再編・統合推進に向け、「ダウンサイジング補助」「再編後の土地建物の登記費用軽減」を行う―厚労省
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
医療計画に「新興感染症対策」を位置付け、地域医療構想は考え方を維持して実現に取り組む―医療計画見直し検討会
医療計画に感染症対策位置付け、感染症予防計画と組み合わせ『漏れ』なき対応を―医療計画見直し検討会(2)
医療計画に「新興感染症対策」を位置付け、「医療機関間連携」や「感染症以外の傷病対策」なども明確化―医療計画見直し検討会(2)
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療計画に「新興感染症対策」位置付け、感染症病床の整備目標や感染拡大時に患者を受け入れる医療機関の設定など記載を—厚科審・感染症部会
2021年度の病床機能報告より、「前年度1年分の診療実績」を月別・病棟別に報告―厚労省
2021年度の病床機能報告は「毎月データを1年度分」報告、医療提供体制は「人員」中心に再構築を―地域医療構想ワーキング(2)
人口100万人以上の大規模構想区域、まず各調整会議で「個々の病院の機能の在り方」議論を進めよ―地域医療構想ワーキング(1)
公立・公的病院の再検証スケジュール、今冬のコロナ状況見ながら改めて検討―地域医療構想ワーキング
中長期を見据えた地域医療構想の考え方を維持し、感染拡大時の機動的対応を医療計画で考慮してはどうか―地域医療構想ワーキング
感染症はいずれ収束し、ピーク時は臨時増床可能なこと踏まえ、地域医療構想の「必要病床数」を検討―地域医療構想ワーキング
医療機能の分化・連携の強化が、新興・再興感染症対策においても極めて重要—地域医療構想ワーキング
外来機能報告制度を了承、外来診療データもとに地域で「紹介型病院」を明確化―医療計画見直し検討会(1)
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
外来版地域医療構想の議論再開、地域で「医療資源を重点的に実施する基幹病院」を整備—医療計画見直し検討会
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療機能の集約化・役割分担・連携を進め、新型コロナ対策への寄与度に応じた財政支援を―有識者研究会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会





