「介護医療院」と「療養型・その他型の老健施設」、一定所得以上の入所者に多床室の「室料負担」求めては—社保審・介護給付費分科会(1)
2023.12.4.(月)
「介護医療院」と「療養型・その他型の老健施設」において、一定所得以上の入所者に多床室の「室料負担」求めてはどうか—。
昨今のエネルギー費高騰を踏まえて、「介護保 険施設の食費・居住費の基準費用額について、利用者負担への影響を踏まえながら引き上げ」を検討してはどうか—。
12月4日に開催された社会保障審議会・介護給付費分科会で、こういった議論が行われました(関連の第1ラウンド論議の記事はこちら。室料負担の導入は2024年度の予算案編成とも深く関係し、急ぎ結論を出す必要がありますが、委員からは強い反対意見も多数出ており、今後の調整に注目が集まります。
なお、同日には「介護保険サービスの運営基準」(介護保険サービスを提供し、介護報酬を受ける際に遵守しなければならない最低基準)の見直し案が概ね固められており、これは別稿で報じます。
介護医療院・老健施設への多床室室料導入には依然として賛否両論
介護保険制度改革・介護報酬改定において「介護老人保健施設と介護医療院において、多床室の室料負担を入所者に求めるべきか」という重要論点があります。高齢化の進展とともに介護費が増加し介護保険財政が不安定になる中では、利用者や保険料の負担を引き上げていかざるを得ません。その際、闇雲な負担増は許されず、「所得の高い人には、それなりの負担をしてもらう必要がある」(例えば高所得者の保険料や利用料の引き上げなど)、「在宅生活者と施設入所者で負担の公平を確保する必要がある」といった点に配慮する必要があり、後者の視点から「介護医療院・老健施設での室料負担」が重要検討課題に浮上してくるのです。
この点、「介護老人福祉施設(特別養護老人ホーム)では多床室入所者に室料負担を求めている。老健施設、介護医療でも、特養ホームと同じく『生活の場』となっている部分が少なからずある」「そもそも在宅要介護者では居住費は完全に自己負担である」という点との「公平性」を考慮し、「室料負担を求めるべき」とする意見があります。
一方、「老健施設・介護医療院は『生活の場』ではなく、『医療提供の場』であり、特養と同様に室料負担を求めるべきではない」「老健施設入所者のほとんどは、自宅から住民票を移しておらず、『ときどき入所、ほぼ在宅』状態である。自宅の居住費負担と2重負担となるため室料負担を課すべきではない」との反対意見もあります。
この論点については、介護保険制度そのものを議論する社会保障審議会・介護保険部会でも議論が重ねられ、「介護給付費分科会で結論を出す」よう宿題が出されています(関連記事はこちら)。
12月4日の介護給付費分科会には、厚生労働省老健局老人保健課の古元重和課長から次のような提案がなされました。在宅生活者との負担の公平を図るために、特養ホームと同様に介護医療院・一部の老健施設において「一定所得以上の入所者には、多床室の室料負担を求めてはどうか」という内容です。
▽介護医療院について
▼死亡退所が多く事実上の生活の場として選択されていることから、在宅生活者との負担の均衡を図るために、利用者の負担能力も考慮して「一定以上所得の多床室入所者から室料負担を求め」てはどうか
▽老健施設について
▼「療養型」「その他型」では死亡退所が多く事実上の生活の場として選択されていることから、在宅生活者との負担の均衡を図るため、利用者の負担能力も考慮して「一定以上所得の多床室入所者から室料負担を求め」てはどうか
▼毎月負担が変わる事態を避けるため、前期介護保険事業計画期間の最後の1年間で最も多かった類型が療養型・その他型だった場合に、その後3年間室料負担を求める)
▽低所得者に配慮し、利用者負担第1-第3段階の者(生活保護受給者、世帯全員が住民税非課税など)の場合には「補足給付」により利用者負担を増加させないこととしてはどうか
▽特養ホーム(毎月1万5000円程度の室料負担)に比べて居室面積が狭い点を踏まえて、介護医療院・老健施設の室料負担を設定してはどうか
▽室料負担導入時期を一にするべきなども検討してはどうか
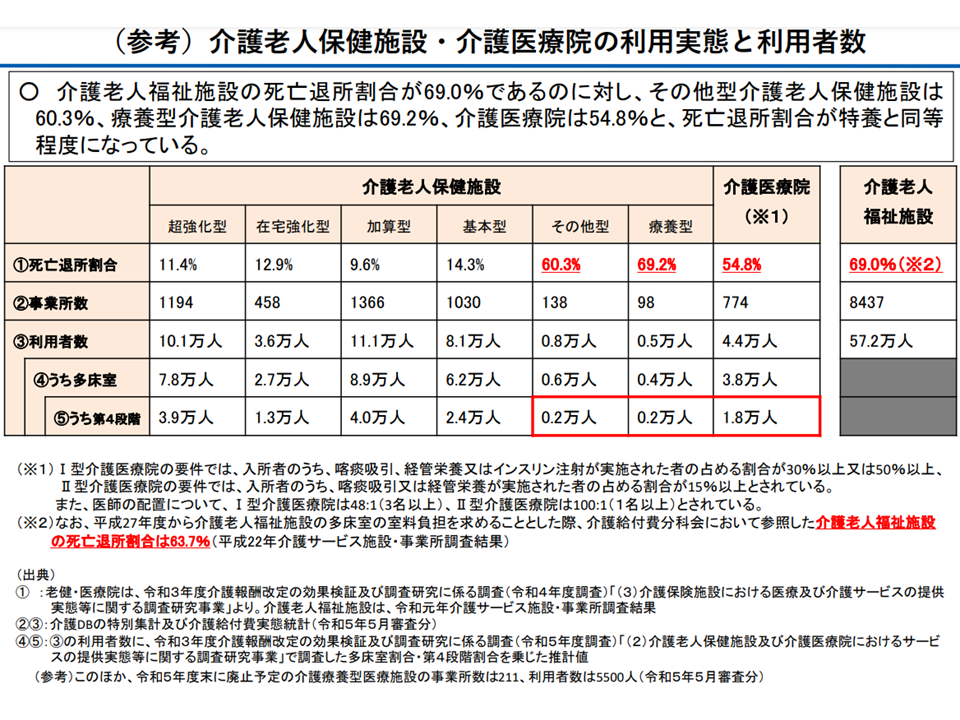
介護医療院・一部の老健施設では、特養ホームと同程度の死亡退所割合となっている(社保審・介護給付費分科会(1)1 231204)

介護保険3施設の法律上の位置付け(社保審・介護給付費分科会(1)2 231204)
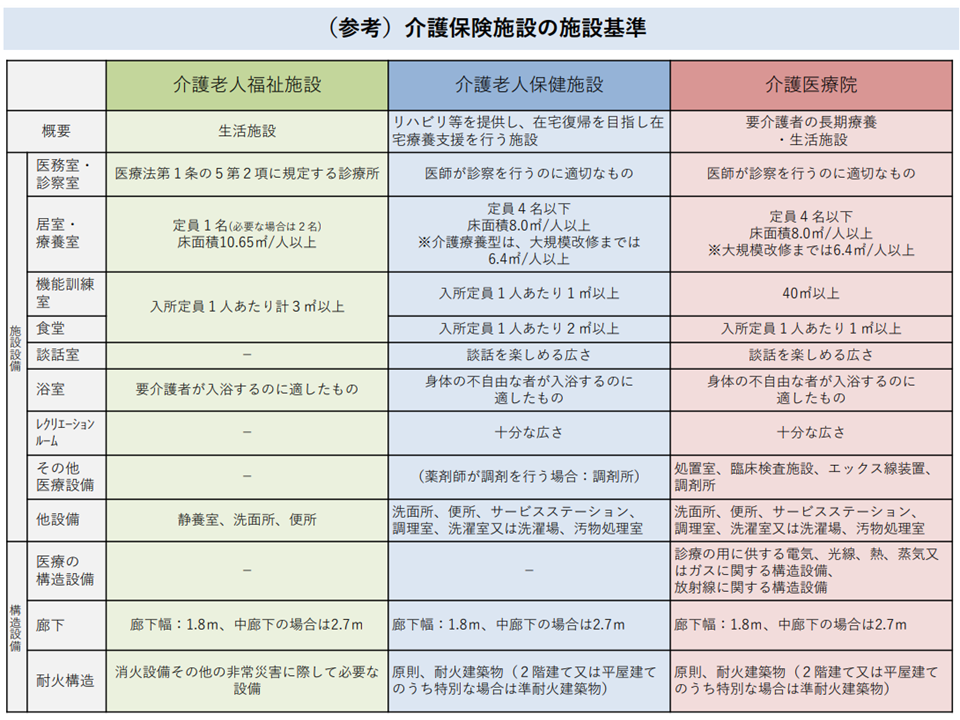
介護保険3施設の施設基準(社保審・介護給付費分科会(1)3 231204)
「介護医療院・一部の老健施設では、特養ホームと同様の『生活の場』という機能を果たしており、特養ホームと同様に一定の室料負担を求めるべき」「そもそも在宅の要介護高齢者では居住費などを負担しており、介護医療院・一部の老健施設入所者でも公平を図る必要がある」という視点に立つ提案内容で、伊藤悦郎委員(健康保険組合連合会常務理事)明確に賛意を示しました。あわせて「療養型・その他型以外の老健施設でも長期入所があり、一定日数を超えた場合には室料負担を求めるべきではないか」とも付言しています。
しかし、この提案内容には多くの委員から反対意見も出されており、例えば、「介護医療院は重度の医療ニーズに応える場で、生活の場ではない。室料負担が増えれば介護療養からの移行も阻害される。特養ホームに比べて居室面積も狭く、仕切りはカーテンや家具などにとどまり療養環境も決して良好ではない。開設者のほとんどは医療法人で、特養ホーム(社会福祉法人等)のような利用者減免も行えない。他の負担増(介護保険料アップ、検討中の2割負担範囲拡大)と合わさり、住民税が課税されている入所者でも室料負担できないケースが出てくる。国民の納得は得られず、論外である」(江澤和彦委員:日本医師会常任理事)、「プライバシー確保の面(カーテンや家具での仕切り)、居室面積の面(特養ホームでは10.65平米以上だが、介護医療院・老健施設では6.4-8.0平米以上)から『生活の場』とは異なる。介護医療院・老健施設入所者の多くは自宅居住費と2重の負担となる。またサービス内容は変わらずに負担増となる点をどう利用者・家族に説明し、納得してもらうのか?室料負担導入には理解が得られない」(田中志子委員:日本慢性期医療協会常任理事)、「老健施設はすべての類型で『在宅復帰』を目指している。『生活の場』と考えて室料負担を導入することは遺憾である」(東憲太郎委員:全国老人保健施設協会会長)、「介護医療院・老健施設を『生活の場』とするのであれば、一般病院への入院も同様に『生活の場』となってしまわないか。療養環境は十分でなく、室料負担導入には納得が得られないであろう」(正立斉委員:全国老人クラブ連合会理事・事務局長)、「室料負担導入などで、介護医療院・老健施設を出なければならないケースが出てくるのではないか」(石田路子委員:高齢社会をよくする女性の会理事、名古屋学芸大学客員教授)、「室料負担導入は極めて慎重に検討すべき」(小林司委員:日本労働組合総連合会総合政策推進局生活福祉局長)などが目立ちます。
更なる検討が続けられますが、この「室料負担導入」は2024年度予算案編成とも密接に関連する(室料部分を利用者負担とするか否かで、保険給付の額、さらには国の負担額が大きく変わってくる)ため、急ぎ結論を出す必要があります。上記のように意見が割れている状況を踏まえると、最終的には政治決着になる公算が大きいと考えられ、今後の最終調整に注目が集まります。
昨今の光熱水費高騰を受け、介護保険施設の食費・居住費に基準費用額も引き上げ
また古元老人保健課長は、昨今の光熱費等の高騰を踏まえて「介護保険施設における食費・居住費の基準費用額を見直す」考えも示しました。
上述のように、介護保険制度では施設入所者と在宅生活者との公平性を確保するために、施設入所者の食事費用・居住費(光熱水費等)は利用者自身が負担していますが、施設によって大きな格差が出ないように標準額(基準費用額)が定められています(もちろん施設・利用者の契約で基準費用額以上とすることも、以下とすることも可能)。
この点、光熱水費が急上昇している点を踏まえ、古元老人保健課長は「基準費用額の引き上げ」を提案しました(コスト上昇の中で基準費用額を据え置いたのでは、施設側の赤字要因になってしまうため)。具体的にどの程度の引き上げとするかは今後、詳細なデータを分析して調整されます。
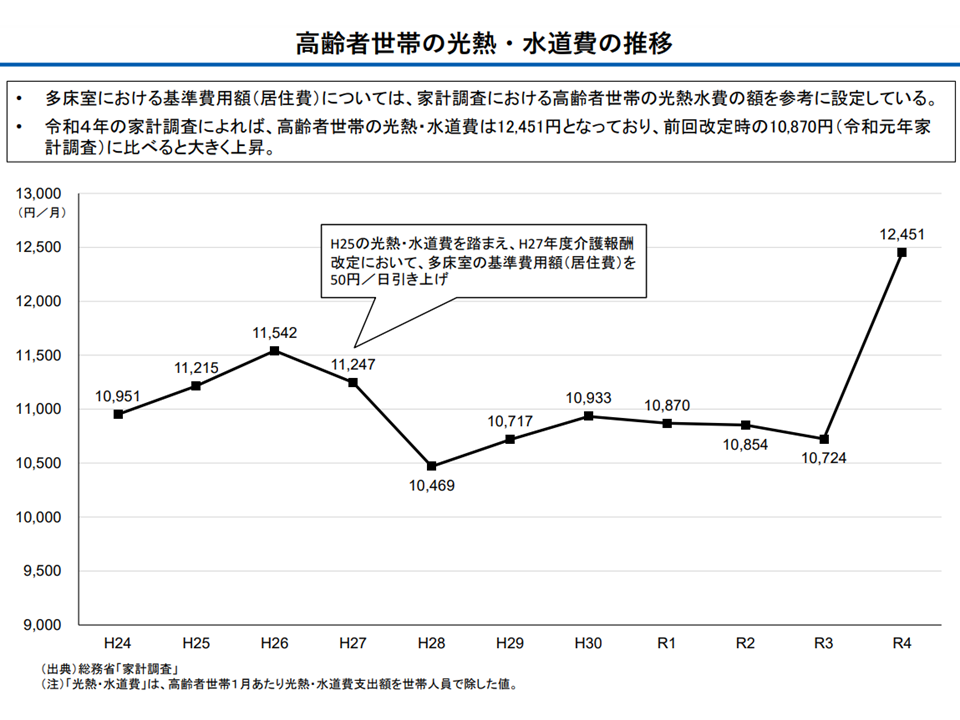
高齢者世帯における光熱水費が急騰している(社保審・介護給付費分科会(1)4 231204)
この考えに対して介護給付費分科会委員の多くは「昨今の状況を考慮すれば、やむを得ない」と賛意を示しており、「利用者負担が過重にならないように配慮すべき」(長内繁樹委員:全国市長会、大阪府豊中市長)、「利用者・家族への負担増かかる丁寧な説明を行うべき」(米本正明委員:全国町村会、山口県和木町長)、「物価が高騰し食事提供が困難になっている点への配慮も検討してほしい」(古谷忠之委員:全国老人福祉施設協議会参与)といった意見も参考に、具体的な引き上げ内容などを詰めていくことになります。
このほか次のような見直し方向なども議論され、概ね了承されています。
▽新たな複合型サービス(訪問介護+通所介護の新地域密着型サービス)については、賛成意見・慎重意見の双方がある点、コロナ禍で実証研究(新サービスの効果予測など)が行われていない点を踏まえて「継続検討課題」とする(関連記事はこちら)
▽定期巡回・随時対応型訪問介護看護、小規模多機能型居宅介護、看護小規模多機能型居宅介護について、【総合マネジメントト体制強化加算】は、基本報酬に包括せず「加算として維持」する(区分支給限度基準額の枠外の扱い)こととし、地域包括ケア推進と地域共生社会の実現に資する取り組みを要件とする上位区分を設置し、既存区分からの移行を推進する(既存区分の単位数引き下げなど)を求める(関連記事はこちら)
▽心不全や呼吸不全で麻薬の注射剤を使用している患者について、末期がん患者と同様に薬剤師の居宅療養管理指導の算定回数上限を、現在の「週2回、かつ1か月に8回」に拡大する(診療報酬でも同様の対応が議論されている。関連記事はこちら)
▽定期巡回・随時対応型訪問介護看護の下記加算について、訪問看護と同様の取り扱いとする(関連記事はこちら)
▼ターミナルケア加算:単位数の引き上げ、離島等居住者についてICTを活用した看取りを新たに評価
▼緊急時訪問看護加算:看護師等以外の職員による電話連絡解禁、24時間体制が持続可能な体制に資する取り組みの新たな評価
▼退院時共同指導加算:退院当日訪問の評価充実、文書以外の方法での情報提供解禁
【関連記事】
介護保険で2割負担となる「一定所得者(上位所得者)の範囲」など、給付と負担の見直し内容を2023年までに固める—社保審・介護保険部会
見守り機器導入する老健施設等でも夜間人員基準緩和、介護施設等で「生産性向上」委員会設置を義務化へ—社保審・介護給付費分科会(2)
3種類の介護職員処遇改善の加算を【新加算】に一本化、加算額の一定割合を月額賃金に充当—社保審・介護給付費分科会(1)
ADL維持等加算などを「患者の状態改善」により資する内容に見直す、BCP未策定事業所等で介護報酬減算—社保審・介護給付費分科会(3)
介護保険施設等に「医療機関と連携した感染症対応力強化」の努力義務、実際の連携強化を介護報酬で評価—社保審・介護給付費分科会(2)
認知症高齢者の行動・心理症状(BPSD)を未然にチームで防ぐ取り組みを行う介護施設などを新加算で評価へ—社保審・介護給付費分科会(1)
介護保険施設等と医療機関との「中身のある連携・協力関係を構築する」ために、協力医療機関要件を厳格化—社保審・介護給付費分科会(2)
老人保健施設の在宅復帰機能・リハ機能・看取り機能・医療ニーズ対応・ポリファーマシー対策等を強化せよ—社保審・介護給付費分科会(1)
診療所の良好な経営状況に鑑み、2024年度診療報酬改定では「診療所は5.5%のマイナス改定」が妥当!―財政審建議
訪問介護の「同一建物減算」を厳格化すべきか?訪問介護+通所介護の新複合型サービスを創設すべきか?—社保審・介護給付費分科会(5)
訪問リハビリでも、「医療保険リハビリとの連携」強化を図り、「認知症リハビリ」実施を新たに評価へ—社保審・介護給付費分科会(4)
より質の高いケアマネジメントを推進しながらケアマネ業務の負担軽減目指す、同一建物減算を導入すべきか—社保審・介護給付費分科会(3)
介護保険の訪問看護、重度者対応・看取り対応・24時間365日対応などの機能強化をさらに推進—社保審・介護給付費分科会(2)
介護職員の3つの処遇改善を一本化、職場環境等要件も改善し「より働きやすい環境」構築—社保審・介護給付費分科会(1)
医療ショートを「高齢の軽症救急」搬送先の1つに、ショートステイでの看取り対応評価・長期利用是正進める—社保審・介護給付費分科会(3)
通所リハ、「入院中のリハ計画書入手」など義務化、質の高いリハ行う大規模事業所は高い報酬に—社保審・介護給付費分科会(2)
通所介護の入浴介助加算、安全確保のために「研修受講」義務化、重度者を多く受ける療養通所介護を高く評価—社保審・介護給付費分科会(1)
看多機に「利用頻度が少ない利用者向けの低い報酬」を設定、小多機の「認知症対応力強化」をさらに推進—社保審・介護給付費分科会
2024年度介護報酬改定では「介護人材確保」が最重要ポイント、介護経営安定と制度安定のバランスも鍵—社保審・介護給付費分科会(2)
介護報酬改定の施行時期、「4月を維持」すべきか、「診療報酬と合わせ6月施行」とすべきか—社保審・介護給付費分科会(1)
2024年度介護報酬改定、小規模事業所のBCP策定や老健の高額薬剤使用等もポイント、認知症研修は極めて有用―介護給付費分科会・研究委員会
介護職員の加算、算定率の高いものは基本報酬に組み入れ、著しく低いものは背景を踏まえ廃止も含めた検討進める—社保審・介護給付費分科会
介護職員の処遇改善、ICT・介護助手活用による生産性向上、サービスの質を確保した上での人員基準柔軟化など検討—社保審・介護給付費分科会
認知症対策、介護サービスの質向上目指すLIFE、医療介護連携、とりわけ医療・介護間の情報連携等を強力に推進—社保審・介護給付費分科会
特定施設入居者生活介護の医療対応力・看取り対応力強化のために、どのような方策が考えられるのか—社保審・介護給付費分科会(5)
一部の特養ホームで「緊急時はすべて救急搬送する」事態も、特養入所者への医療提供をどう確保していくべきか—社保審・介護給付費分科会(4)
老健施設の「在宅復帰・在宅療養支援機能の更なる強化」を2024年度介護報酬改定でも目指す—社保審・介護給付費分科会(3)
介護医療院は医療施設だが「肺炎による医療機関転院」も生じている、さらなる医療・介護力強化が重要課題を—社保審・介護給付費分科会(2)
要介護者に適切な医療提供が行え、医療サイドに生活情報が伝わるよう、中身のある医療・介護連携推進を—社保審・介護給付費分科会(1)
介護保険の要となる「ケアマネの確保、ケアマネ事業所の安定経営」、訪問介護人材の確保にどう対応すべきか—社保審・介護給付費分科会(2)
訪問看護と訪問リハビリの役割分担を明確化、リハビリ専門職による訪問看護をさらに適正化—社保審・介護給付費分科会(1)
介護保険リハビリのアウトカム評価をどう考えていくか、高齢者は「リハビリ効果出にくい」点考慮を—社保審・介護給付費分科会(2)
通所サービスの介護報酬大規模減算は「事業所等の大規模化」方針に逆行、一般通所介護でも認知症対応力向上—社保審・介護給付費分科会(1)
認知症グループホームでの「医療ニーズ対応」力強化をどう図るか、定期巡回と夜間訪問との統合は2027年度目指す—社保審・介護給付費分科会
2024年度介護報酬改定論議スタート、地域包括ケアシステム深化・介護人材確保などがサービス共通の重要論点—社保審・介護給付費分科会
介護ロボット・助手等導入で「質を下げずに介護従事者の負担軽減」が可能、人員配置基準緩和は慎重に—社保審・介護給付費分科会(2)
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換





