「有床診の介護参入」や「療養病床の転換」促す運営基準見直し案を了承―第154回介護給付費分科会(1)
2017.12.1.(金)
介護サービスも提供する有床診療所を増やすため、看護小規模多機能型居宅介護(看多機)や短期入所療養介護の指定を受けやすくする基準緩和を行う。また、介護医療院の基準として、「療養機能強化型」と「転換老健型」の2種類を設けた上で、療養病床などからの転換を促すために床面積要件や人員基準などの緩和措置を講じる―。
社会保障審議会・介護給付費分科会は12月1日、来年度(2018年度)の介護報酬改定のうち、介護保険サービスごとの運営基準(事業所の指定基準)に関して、こうした改正案をおおむね了承しました。
運営基準は各自治体が条例などで定めているため、改正には議会での条例改正などが必要となります。2018年4月からの運用に間に合わせるために、運営基準については単位数などよりも早く見直し案を固める必要があるのです。厚生労働省では、改正案をパブリックコメント(意見募集)に掛けた上で、2018年1月中旬までに改定内容を固める考えです。ちなみに、運営基準に関する改正のうち自治体側での手続きが不要なものや、それぞれの単位数などは、次回の介護給付費分科会から議論を本格化させます。

12月1日に開催された、「第154回 社会保障審議会 介護給付費分科会」
「地域包括ケアモデル」の有床診療所を増やすため、看多機などの基準緩和
有床診療所は減少傾向が続いており、今年(2017年)9月末時点で7317施設となりました。減少が続く要因の1つは厳しい経営環境だと言われ、特に、入院料が主な収入源である「主に内科や外科を標榜する診療所」では、高水準の病床稼働率を維持できない限り、安定的な経営が難しいと考えられます。
そこで現在、有床診療所が空床を利用して、介護ニーズにも対応する「地域包括ケアモデル」への転換を後押しする(インセンティブを与える)方向で、中央社会保険医療協議会での議論が進んでいます。一方、介護給付費分科会では、有床診療所が介護保険サービスの指定を受けやすくするための要件緩和について議論してきました。
12月1日の介護給付費分科会では、これまでの議論を踏まえて厚労省が、(1)短期入所療養介護の設備基準のうち「食堂」を、「一般病床のみの有床診療所」には免除する(2)看多機の設備基準のうち「宿泊室」は、「利用者専用」のものとして1床を確保していればよい―という案を示しています。(1)は、「一般病床のみの有床診療所」の医療法上の施設基準に「食堂」がない(療養病床を持つ有床診療所は必須)ためで、この部分を免除すれば短期入所療養介護を提供しやすくなると期待されます。ただし、食堂を持たずに短期入所療養介護を行う場合の報酬は、通常より低く設定される見通しです。
なお、厚労省はこれまでに、「療養病床を持つ有床診療所は、手続きなしで短期入所療養介護を実施できるルールにする(みなし指定)」「個人診療所でも、看多機の指定を申請できる」との見直し案も示しています(関連記事はこちらとこちら)。これらの要件緩和により、有床診療所が各サービスに新規参入する際のハードルは下がると言えます。
来年度(2018年度)の診療報酬・介護報酬の同時改定後、介護サービスを提供する有床診療所が増えるのか、そして、介護保険サービスに参入した診療所の経営が安定するかは、引き続き注目すべきです。
ちなみに運営基準の改正案では、看多機についてこのほか、「サテライト型事業所」の基準を創設するとしています。「サテライト型事業所」の基準は、▼本体事業所と別の代表者や管理者の配置が不要▼本体事業所から適切な支援を受けられれば、「夜間の宿直職員」の配置を免除―となるようです。ただし、本体事業所にも「サテライト事業所」にも、「適切な看護サービスを提供する体制」が求められます。

厚労省は11月8日の介護給付費分科会で、サテライト型の看多機のイメージを示している
介護療養病床などから介護医療院への転換に「支援策」
運営基準の改正案には、「介護医療院の基準」も盛り込まれました。療養機能強化型の介護療養型医療施設(介護療養病床)を参考にした「療養機能強化型」(I型)と、介護療養型老人保健施設(転換老健)を参考にした「転換老健型」(II型)の2パターンが創設されます。
人員配置や設備の基準について厚労省は、11月22日の介護給付費分科会で具体案を示しています(下表)。
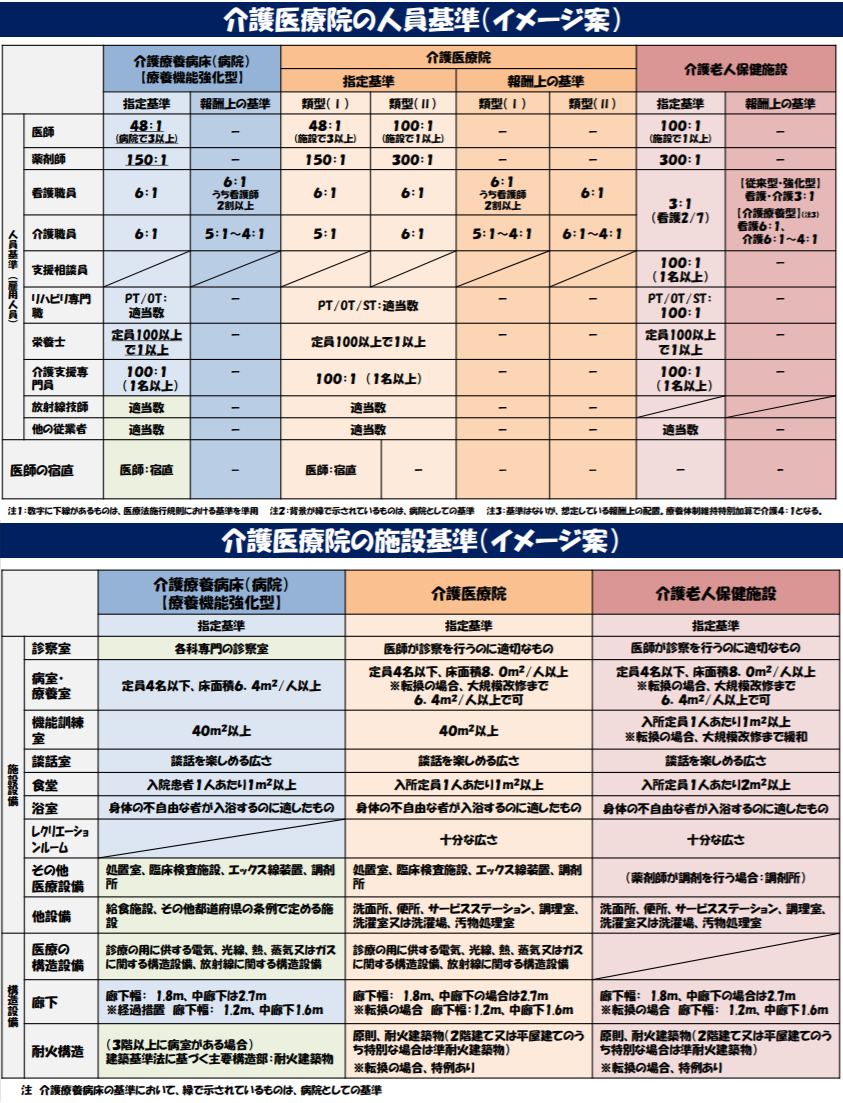
厚労省は11月22日の介護給付費分科会で、介護医療院の運営基準等のイメージを示している
介護療養病床・転換老健のいずれも、この基準をすべて満たすことは、難しいと考えられますが、厚労省は、介護療養病床などから介護医療院への転換を促すための「支援策」(要件緩和)を講じるとしています。
例えば介護療養病床からの転換では、「床面積や廊下幅」などの基準が緩和されます。介護療養病床の床面積の基準は、入院患者1人当たり「6.4平米以上」ですが、介護医療院では「8.0平米以上」となります。そこで、既存の病床を介護医療院の療養室に転用できるように、大規模改修までの間、「6.4平米以上8.0平米未満」でも介護医療院としての指定を受けられるようにするようです。床面積などの緩和は、医療療養病床からの転換にも適用されます。
転換老健に対しては、介護療養病床と同様の緩和に加えて、設備などの「配慮」も講じられます(エックス線装置の配置免除など)。転換老健は、病院が病床を転換して開設した介護老人保健施設(老健)ではありますが、「病院から転換老健になった後、これらの設備を撤去している可能性がある」ためです。
医療機関と特定施設の併設型への転換にも「特例」
介護医療院の運営基準では、身体拘束の適正化をさらに進めるために講じなければならない措置が規定されます。具体的には、(1)身体的拘束等を行う場合には、その態様・時間、その際の入所者の心身の状況、緊急やむを得ない理由を記録する(2)身体的拘束等の適正化のための対策を検討する委員会を3カ月に1回以上開催するとともに、その結果を施設内で周知徹底する(3)身体的拘束等の適正化のための指針を整備する(4)介護職員その他の従業者に対し、身体的拘束等の適正化のための研修を定期的に実施する―の4つです。
この規定は介護医療院のほか、▼介護老人福祉施設・地域密着型介護老人福祉施設入所者生活介護▼老健▼介護療病床▼特定施設入居者生活介護・地域密着型特定施設入居者生活介護▼認知症対応型共同生活介護―にも設けられます。
4つのうち(1)の記録を実施していない事業者には現在もペナルティー(【身体拘束廃止未実施減算】、基本報酬を1日につき5単位減算)があります。これまでの介護給付費分科会で厚労省は、このペナルティーを強め、4つのうちどれか1つでも満たさない事業者の基本報酬の数パーセントを毎日減算する方針を示しています(関連記事はこちら)。
12月1日の介護給付費分科会では、身体拘束のほか転倒や誤薬のリスク対策を検討する委員会の設置も必要だと鈴木邦彦委員(日本医師会常任理事)らが主張しました。こうしたリスク管理が義務付けられれば介護保険サービスの質は高まると期待できますが、厚労省は、来年度(2018年度)の介護報酬改定では「まず身体拘束対策を推し進める」考えのようです。
ちなみに介護療養病床を持つ病院の中には、介護医療院ではなく「特定施設入居者生活介護(有料老人ホーム等)と医療機関の併設型」に転換するケースもあると想定されます。運営基準の改正案では、そうした転換も進むように、「特例」として、▼サービスが適切に提供されると認められる場合に、有料老人ホーム等と医療機関とで、生活相談員、機能訓練指導員、計画作成担当者が兼任することを認める▼サービスに支障がない場合に限り、浴室と便所、食堂、機能訓練室の兼用を認める―としています。この特例は、医療療養病床を持つ医療機関にも適用されます。


【関連記事】
要介護度の改善に向けて、「状態改善」に資するサービスの評価を新設―第153回介護給付費分科会(2)
処遇改善加算IVとVを廃止、介護ロボット導入で要件緩和―第153回介護給付費分科会(1)
ケアマネは入院3日以内に情報提供を、集中減算は3サービスに限定―介護給付費分科会(3)
老健の基本報酬、在宅機能に応じたメリハリ強く―介護給付費分科会(2)
介護医療院の方向性固まる、「1年限りの加算」で転換促す―介護給付費分科会(1)
多床室ショートステイの介護報酬、従来型個室並みに引き下げ―介護給付費分科会(2)
特養での医療ニーズ対応を強化すべく、配置医の夜間診療などを高く評価―介護給付費分科会(1)
居宅療養管理指導でも「単一建物居住者」の人数で評価へ―介護給付費分科会(3)
診療報酬でも、「同一・隣接建物に住む患者」への訪問で減算などを検討—中医協総会(1)
通所介護・リハの基本報酬を見直し、1時間刻みに細分化―介護給付費分科会(2)
介護保険の訪問看護、ターミナルケアの実績さらに評価へ―介護給付費分科会(1)
集合住宅への訪問介護など、減算対象を拡大へ―介護給付費分科会(2)
介護のエビデンス構築に向けたデータ提出、当面は事業所を限定―厚労省・科学的介護検討会
生活援助の介護人材育てるも、報酬下げの可能性―介護給付費分科会(1)
「ある状態の要介護者にどの介護サービスが効果的か」などのエビデンスを構築—厚労省・科学的介護検討会
2018年度同時改定、「対面診療と遠隔診療の組み合わせ」や「自立支援に効果ある介護」を評価—未来投資会議
2018年度診療報酬改定、効果的・効率的な「対面診療と遠隔診療の組み合わせ」を評価—安倍内閣が閣議決定
遠隔診療の取扱い明確化し、2018年度改定でICT活用した生活習慣病管理など評価せよ―規制改革会議
2018年度診療報酬改定で、オンライン診療を組み合わせた生活習慣病対策などを評価—未来投資会議
介護職員処遇改善加算のIVとV、2018年度改定で廃止に向け検討—介護給付費分科会(2)
自立支援に資する介護、「要介護度の改善」だけでない点で一致—介護給付費分科会(1)
介護老健の在宅復帰・リハビリ・医療提供の各機能をどう充実させるか—介護給付費分科会(2)
介護医療院、報酬設定論議始まる!医療療養からの転換を危惧する声も—介護給付費分科会(1)
特養ホーム、医療ニーズ勘案し「介護医療院」などとの役割分担をどう考えるか—介護給付費分科会(2)
ケアマネの特定事業所集中減算、廃止含めた見直し要望が多数—介護給付費分科会(1)
生活援助中心の訪問介護、給付切り下げに賛否両論—介護給付費分科会(2)
2018年度改定でも「訪問看護の大規模化」や「他職種との連携」が重要論点—介護給付費分科会(1)
通所介護の「質」をどのように考え、報酬に反映させるべきか—介護給付費分科会
介護報酬の居宅療養管理指導、在宅医療の診療報酬に合わせた体系としてはどうか—介護給付費分科会(2)
退院後2週間未満の訪問リハ開始が効果的だが、3割の要介護者では実現できず—介護給付費分科会(1)
認知症デイサービスはIIIa以上、一般デイではIIb以下が主に利用—介護給付費分科会
定期巡回や看多機の整備進まず、「ニーズの実態を精査すべき」との指摘も—介護給付費分科会(2)
一部有識者が提唱する「新型多機能」、小多機の理念に反すると猛反発—介護給付費分科会(1)
2018年度介護報酬改定に向けキックオフ、夏までに第1ラウンドの議論終える—介護給付費分科会
オンラインでのサービス担当者会議などを可能にし、医療・介護連携の推進を—中医協・介護給付費分科会の意見交換(2)
要介護・維持期リハビリ、介護保険への移行を促すため、診療報酬での評価やめるべきか—中医協・介護給付費分科会の意見交換(1)
訪問看護、2018年度同時改定でも事業規模拡大などが論点に―中医協・介護給付費分科会の意見交換(2)
医療機関での看取り前の、関係者間の情報共有などを報酬で評価できないか―中医協・介護給付費分科会の意見交換(1)
審査支払機関改革やデータヘルス改革の実現に向け、データヘルス改革推進本部の体制強化―塩崎厚労相
団塊ジュニアが65歳となる35年を見据え、「医療の価値」を高める―厚労省、保健医療2035



