ICT導入等するケアマネ事業所の逓減制見直し・新加算創設で「質の高いケアマネジメント」目指す—社保審・介護給付費分科会(3)
2021.1.19.(火)
2021年度介護報酬改定に関し、本稿では公的介護保険の要となる居宅介護支援(ケアマネジメント)に焦点を合わせ、単位数等改定の内容を眺めてみます。2024年度の次期改定に向けた宿題事項も浮上しています。
目次
ICT導入等するケアマネ事業所、ケアマネ1人当たりの担当上限を45件に引き上げ
まず他サービスと同様に基本報酬の見直し(引き上げ)が行われます。併せて、来年度(2021年度)前半には、ここに「0.1%」の上乗せも行われます。
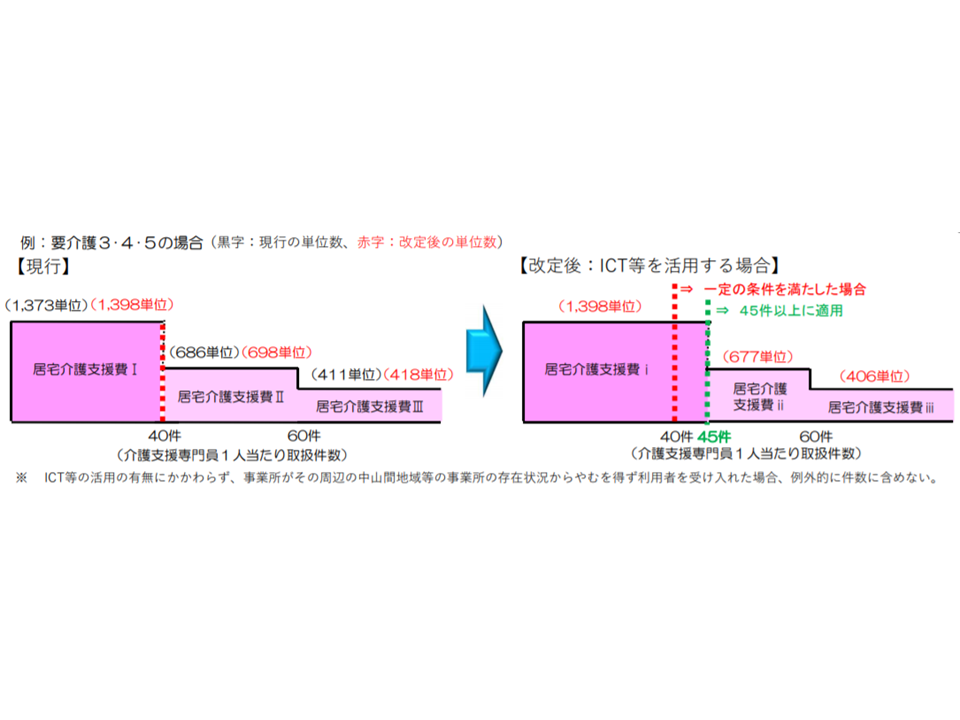
また、基本報酬の大きな組み換えも行われます。現在、居宅介護支援の基本報酬は、▼利用者の要介護度(要介護1・2か、要介護3・4・5か)▼ケアマネジャー1人当たりの担当利用者数―で区分されています。ここに新たに「情報通信機器の導入や、事務職員の配置を行っているか」という評価軸を加え、基本報酬を次のように見直すことになります。
【居宅介護支援費(I)】(II以外)
▽ケアマネ1人当たりの担当者数が40件未満(居宅介護支援費(I)の(i))
▼要介護1・2:(現行)1057単位 → (改定後)1076単位
▼要介護3・4・5:(現行)1373単位 → (改定後)1398単位
▽ケアマネ1人当たりの担当者数が40-60件未満(居宅介護支援費(I)の(ii))
▼要介護1・2:(現行)529単位 → (改定後)539単位
▼要介護3・4・5:(現行)686単位 → (改定後)698単位
▽ケアマネ1人当たりの担当者数が60件以上(居宅介護支援費(I)の(iii))
▼要介護1・2:(現行)317単位 → (改定後)323単位
▼要介護3・4・5:(現行)411単位 → (改定後)418単位
【居宅介護支援費(II)】(情報通信機器の導入や、事務職員の配置を行っている事業所)
▽ケアマネ1人当たりの担当者数が45件未満(居宅介護支援費(II)の(i))
▼要介護1・2:(新設)1076単位
▼要介護3・4・5:(新設)1398単位
▽ケアマネ1人当たりの担当者数が45-60件未満(居宅介護支援費(II)の(ii))
▼要介護1・2:(新設)522単位
▼要介護3・4・5:(新設)677単位
▽ケアマネ1人当たりの担当者数が60件以上(居宅介護支援費(II)の(iii))
▼要介護1・2:(新設)313単位
▼要介護3・4・5:(新設)406単位
【介護予防支援費】
(現行)431単位 → (改定後)438単位
事務職員配置やICT機器の導入によって「ケアマネの業務負担が減る」「ケアマネ業務の質が向上する」「より多くの利用者を担当できる」という調査研究結果を踏まえて、逓減制を下図のように見直すものです。事務職員配置・ICT機器導入を行う事業所では、ケアマネ1人当たりの担当者利用者数が「40名未満」から「45件未満」に拡大され、その一方で、上限を超えた場合の逓減制を厳しくする(より低い単位数とする)ものです。
事務職員配置・ICT導入をするケアマネ事業所では、ケアマネ1人当たりの担当者上限を44件まで引き上げる(介護給付費分科会(3)1 210118)
上限の引き上げ・基本報酬の引き上げによって、事務職員配置・ICT機器導入を行う事業所では「収益増」に取り組みやすくなると期待されます。後述のように「ICT導入や事務職員配置」によって「ケアマネ1人1人の事務負担」を軽減し、本来業務に充てる時間を確保して加算を取得する、という流れを作ることが極めて重要です。
ケアマネの資質向上を評価する特定事業所加算、算定しやすい新区分を創設
居宅介護支援については、例えば次のような大きな見直しが行われます。制度発足以来「赤字」(事業所全体の平均)が続いており、優れた取り組みを行う事業所について経営支援を行う必要性の高いこと、より公平・中立なケアマネジメントの推進が求められていること、などを総合的に勘案し、加算等での評価充実を狙うものと言えるでしょう。
(1)特定事業所加算の見直し
(2)医療機関との情報連携の強化
(3)看取り期におけるサービス利用前の相談・調整等に係る評価
(4)介護予防支援の充実
(5)生活援助の訪問回数の多い利用者等のケアプランの検証
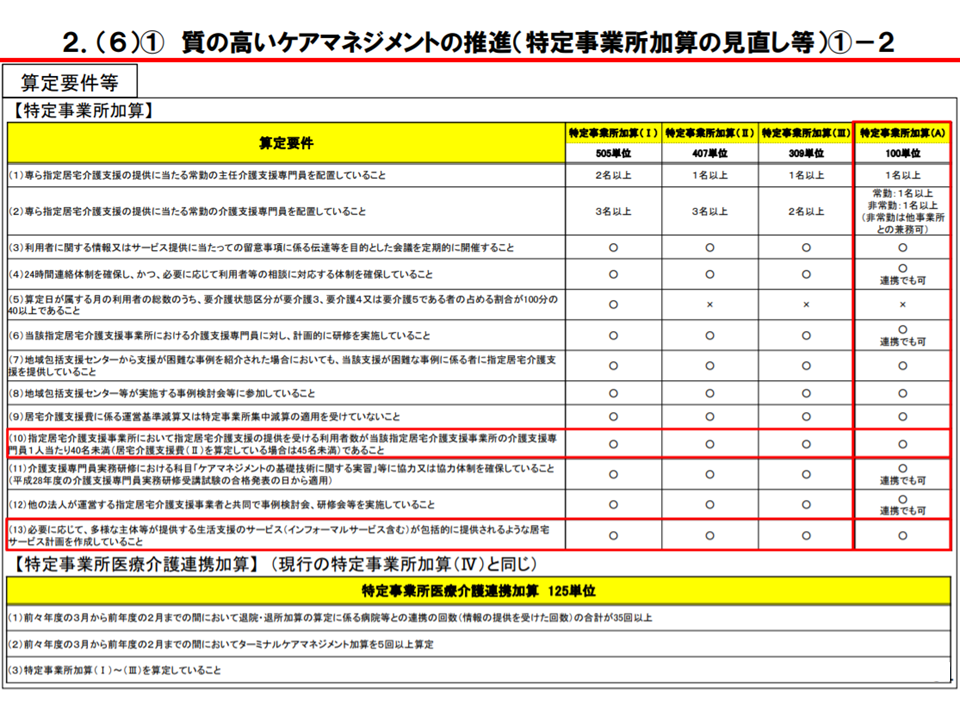
まず(1)の【特定事業所加算】は、良質なケアマネジメントの実現に向けた取り組みを評価する加算で、▼主任ケアマネの配置▼ケアマネ研修の実施など—を評価軸に位置付けています。ケアマネジャーの資質アップが、居宅介護支援事業所のサービスであるケアマネジメントの質向上に結び付くと考えられるためです。
2021年度改定では、この【特定事業所加算】について、新たに取得しやすい区分が設けられます。
▽特定事業所加算(A):1か月につき100単位
算定要件は次のとおりで、他の区分(加算(I)から(III))に比べて若干緩やかに設定されています。
▼専ら指定居宅介護支援の提供に当たる常勤の主任介護支援専門員を1名以上配置
▼専ら指定居宅介護支援の提供に当たる介護支援専門員を常勤1名以上・非常勤1名以上配置(非常勤は他事業所との兼務可)
▼利用者に関する情報・サービス提供に当たっての留意事項に係る伝達等を目的とした会議の定期的開催
▼24時間連絡体制、かつ、必要に応じて利用者等の相談に対応する体制の確保(連携でも可)
▼当該事業所の介護支援専門員に計画的に研修の実施
▼地域包括支援センターから支援困難事例を紹介された場合の、当該困難事例に係る者への指定居宅介護支援の提供
▼地域包括支援センター等が実施する事例検討会等への参加
▼居宅介護支援費に係る運営基準減算・特定事業所集中減算の適用を受けていない
▼居宅介護支援の提供を受ける利用者数がケアマネ1人当たり40名未満(居宅介護支援費(II)を算定している場合は45名未満)
▼介護支援専門員実務研修における科目「ケアマネジメントの基礎技術に関する実習」等への協力・協力体制の確保(連携でも可)
▼他法人の運営するケアマネ事業所と共同での事例検討会、研修会等の実施(連携でも可)
▼必要に応じて、多様な主体等が提供する生活支援のサービス(インフォーマルサービス含む)が包括的に提供されるようなケアプランの作成
また、現行の【特定事業所加算(IV)】は、他区分と異なり「病院等の連携」や「ターミナルケアマネジメントの積極的な実施」などを評価していることから、【特定事業所加算】とは位置付けを見直し、名称も【特定事業所医療介護連携加算】に変更されます。ただし、単位数は従前と同じく「1月につき125単位」です。
特定事業所加算の区分と要件の整理(介護給付費分科会(3)2 210118)
医師と利用者の仲立ちをし、ケアプラン改善に取り組むケアマネ業務を新加算で評価
一方(2)は、ケアマネジャーと医師との連携を評価する新加算を設けるものです。
▽通院時情報連携加算:1月につき50単位
要介護高齢者が医療機関を通院受診する際に、ケアマネジャーが同席し、医師に当該高齢者の情報を提供し、また医師から情報提供を受け、それをケアマネジメントに生かすことを評価するもので、その内容をケアプランに記録することなども算定要件となります。
詳細は、今後発出される「解釈通知」や「事務連絡(Q&A)」を待つ必要がありますが、医師との連携強化・充実したケアマネジメントを目指す加算であることから、「詳細な情報共有と、ケアプランへの可能な限りの反映」を行うことが必要でしょう。高齢者自身は医師に自身の状況を伝えることが難しく(臆してしまうことも少なくない)、また医師の指導・指示内容を十分に理解・記憶することが難しいケースも少なくありません。ケアマネジャーがいわば「通訳」となって、しっかりと情報共有することに期待が集まります。
また、ケアプラン作成においては、どうしても「単位数」に目が行きがちです。例えば、▼医療的ケアが必要な状態の要介護高齢者に、本来であれば「訪問看護」が必要なところ、単位数の低い「訪問介護」を数多く組み込んだケアプランを作成してしまうケース▼認知症があり「認知症対応型通所介護」(認デイ)が望ましいところ、単位数の低い「通所介護」(デイサービス)を数多く組み込んだケアプランを作成してしまうケース—などです。
利用者・家族の意向は極めて重要ですが、医師からの指示や情報提供を踏まえて、「どういったサービスをケアプランに組み込むことが重要か」を利用者・家族に丁寧に、かつ分かりやすく説明し、より適切なケアプランに発展していくことも期待が集まります。
もちろん、医療機関同行は「大きな手間」となります。この点、上述した「ICT導入や事務職員配置」により、ケアマネジャーの事務負担を軽減し、その分の時間を「医療機関同行等に振り向ける」ことなどの戦略的対応が、ケアマネ事業所の収益増(結果的にケアマネジメントの質向上につながり好循環が期待できる)に結びつきます。
看取り期のケアマネジメント、利用者死亡でも介護報酬算定可能へ
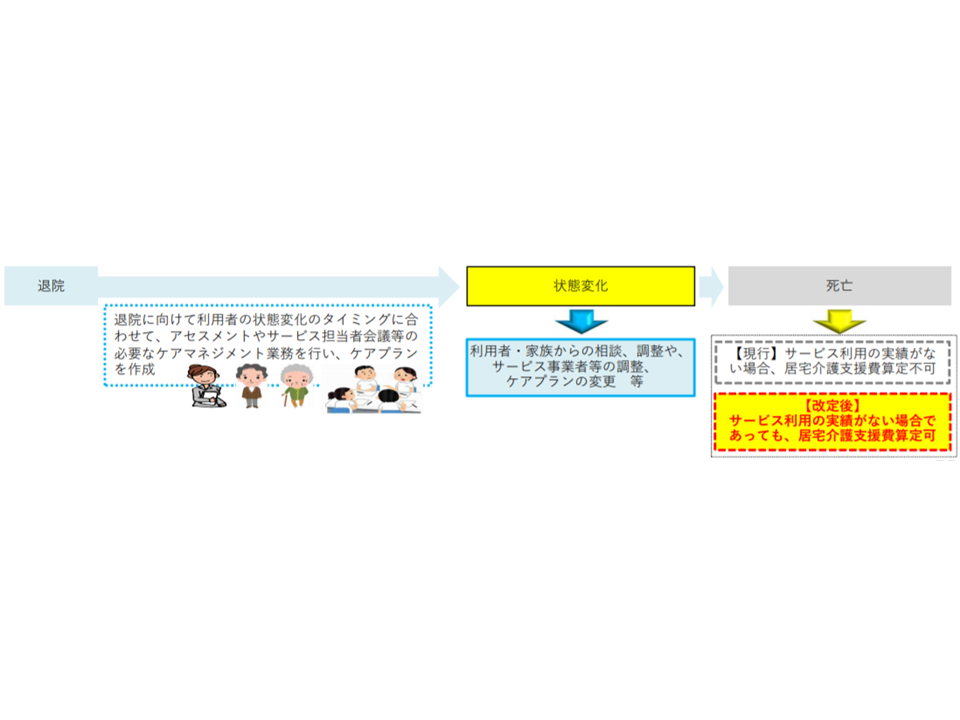
また(3)は、看取り期において「居宅サービス等利用に向けてケアマネジャーが利用者の退院時等にケアマネジメント業務を行ったが、利用者が死亡してしまい、サービス利用に至らなかった」といった場合でも、▼モニタリング▼サービス担当者会議における検討―など必要なケアマネジメント業務や給付管理のための準備が行われ、介護保険サービスが提供されたものと同等に取り扱うことが適当と認められるケースでは、「居宅介護支援の基本報酬の算定を可能とする」というものです。
これまでは利用者が死亡等した場合には、ケアマネジャーの業務は徒労に終わってしまいましたが、一定の要件を満たした場合には、当該業務について介護報酬請求が可能となります。ケアマネ事業所の経営を支えることはもちろん、個々のケアマネジャーのモチベーションを維持するためにも、非常に重要な対応と言えるでしょう。
看取り期には、利用者が死亡した場合でもケアマネ報酬を算定可能とする(介護給付費分科会(3)3 210118)
地域包括支援センターから介護予防支援を受託するケアマネ事業所を新加算で評価
さらに(4)は、「極めて多忙」とされる地域包括支援センターから、要支援者に対するケアマネジメント業務を受託した場合、当該ケアマネ事業所を新加算で評価するものです。
▽委託連携加算:1月につき300単位
3年に一度の介護保険制度改正、3年に一度の介護報酬改定の論議の都度に「地域包括支援センターの業務が多忙であり、介護予防支援業務のケアマネ事業所への委託を進められないか」という論点が浮上します。
今般の新加算により、介護予防支援業務を受けるケアマネ事業所側にもメリットが付与されることになり、「地域包括支援センターからの介護予防支援業務委託」が進むと期待されます。これにより地域包括支援センターにおいて、「困難事例への集中特化」などが進むことにも期待が集まります。
新加算は、利用者1人につき介護予防支援をケアマネ事業所に委託する「初回」に限って算定可能です。新加算を算定した際には、ケアマネ事業所は「新加算を勘案した委託費の設定等を行う」ことが求められます。
区分支給限度基準額いっぱいまで訪問介護を組むケアマネ事業所、10月から点検対象
一方、(5)はケアマネ事業所に対し、業務の適正化を求めるものと言えます。
一部に「生活援助の訪問回数が著しく多い(1か月に100回以上など)ケアプランがある」ことが問題視され、2018年度の前回改定論議を踏まえて、1か月当たりの生活援助サービスの回数が▼要介護1:27回▼要介護2:34回▼要介護3:43回▼要介護4:38回▼要介護5:31回—以上の場合には、そのケアプランを市町村に届け出て、市町村の地域ケア会議で「必要があって頻回の利用となっているのか、あるいは不適切な部分があるのか」を検証する仕組みが導入されました。
この点、「単に生活援助から身体介護に切り替えているだけのケースがあるのではないか」との指摘があり、今般、▼区分支給限度基準額の利用割合が高い▼訪問介護が利用サービスの大部分を占める—などのケアプランを作成するケアマネ事業所を事業所単位で抽出するなどの点検・検証の仕組みが新たに導入されます。今後、詳細を詰め、この10月(2021年10月)から適用されます。その点検・検証結果を踏まえて、2024年度の次期改定で新たな対応が行われる可能性もあります。

区分支給限度基準いっぱいまで訪問介護を組み込むケアマネ事業所を点検(介護給付費分科会(3)4 210118)
なお、算定実績の極めて低い【小規模多機能型居宅介護事業所連携加算】(1月につき300単位)、【看護小規模多機能型居宅介護事業所連携加算】(同)、【介護予防小規模多機能型居宅介護事業所連携加算】(同)については、報酬体系簡素化の観点から「廃止」されます。
●2021年度介護報酬改定に向けた、これまでの議論に関する記事●
【第1ラウンド】
▽横断的事項(▼地域包括ケアシステムの推進▼⾃⽴⽀援・重度化防⽌の推進▼介護⼈材の確保・介護現場の⾰新▼制度の安定性・持続可能性の確保―、後に「感染症対策・災害対策」が組み込まれる)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護▼夜間対応型訪問介護▼小規模多機能型居宅介護▼看護小規模多機能型居宅介護▼認知症対応型共同生活介護▼特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護▼認知症対応型通所介護▼療養通所介護▼通所リハビリテーション▼短期入所生活介護▼短期入所療養介護▼福祉用具・住宅改修介護―)
▽訪問系サービス(▼訪問看護▼訪問介護▼訪問入浴介護▼訪問リハビリテーション▼居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護老人福祉施設(特別養護老人ホーム)▼介護老人保健施設(老健)▼介護医療院・介護療養型医療施設—)
【第2ラウンド】
▽横断的事項(▼人材確保、制度の持続可能性▼自立支援・重度化防止▼地域包括ケアシステムの推進―)
▽地域密着型サービス(▼定期巡回・随時対応型訪問介護看護、夜間対応型訪問介護、小規模多機能型訪問介護、看護小規模多機能型訪問介護(以下、看多機)▼認知症対応型共同生活介護、特定施設入居者生活介護―)
▽通所系・短期入所系サービス(▼通所介護・認知症対応型通所介護、療養通所介護▼通所リハビリテーション、福祉用具・住宅改修▼短期入所生活介護、短期入所療養介護―)
▽訪問系サービス(▼訪問看護▼訪問介護、訪問入浴介護▼訪問リハビリ、居宅療養管理指導▼居宅介護支援(ケアマネジメント)―)
▽施設サービス(▼介護医療院・介護療養型医療施設▼介護老人保健施設、介護老人福祉施設(特別養護老人ホーム)▼短期入所生活介護、短期入所療養介護―)
▽横断的事項(その2)(▼地域包括ケアシステムの推進▼自立支援・重度化防止の推進(関連記事はこちら(ADL維持等加算)とこちら(認知症対策、看取り対応、科学的介護など)、▼処遇改善、▼人材確保、制度の安定性・持続可能性の確保など―)
▽詰めの議論(▼多機能型サービス▼短期入所系サービス▼通所系サービス▼訪問看護▼「介護医療院・介護療養型医療施設」▼科学的介護の推進(データ提出)▼ADL維持等加算▼ケアマネジメント―)
▽最終調整の議論(▼運営基準見直し、▼GHの夜勤配置・個室ユニット定員の緩和、▼ICT活用した場合の夜勤スタッフ配置緩和等、▼訪問看護―)
【関連記事】
介護医療院の長期療養機能を新加算で評価、介護療養へはディスインセンティブ設定—社保審・介護給付費分科会(2)
2021年度介護報酬改定内容を了承、訪問看護では基本報酬の引き上げや、看護体制強化加算の見直しなど—社保審・介護給付費分科会(1)
2021年度介護報酬改定に向け「人員配置基準」改正を了承、サービスの質確保前提に基準緩和—社保審・介護給付費分科会
来年度(2021年度)介護報酬改定に向けた審議報告を了承、限られた人材での効率的なサービス提供目指す―社保審・介護給付費分科会
新型コロナ対策をとる医療機関を広範に支援する新臨時特例措置、介護報酬0.7%プラス改定、中間年度薬価改定など決定―厚労省
ICT活用する介護施設等で夜勤スタッフ配置緩和、感染症等で利用者急減した通所事業所の経営を下支え―社保審・介護給付費分科会(3)
グループホームの夜勤配置・個室ユニットの定員を緩和、サービスの質等担保に向け運用面で工夫―社保審・介護給付費分科会(2)
リハ職による訪問看護、【看護体制強化加算】要件で抑制するとともに、単位数等を適正化―社保審・介護給付費分科会(1)
介護サービスの人員配置緩和・感染症等対策・認知症対応など柱とする運営基準改正へ、訪問看護は戦術変更―社保審・介護給付費分科会
公正中立なケアマネジメント推進、通所サービスの大規模減算は維持するが「利用者減」に迅速に対応―社保審・介護給付費分科会(4)
ADL維持等加算を特養等にも拡大し、算定要件を改善(緩和+厳格化)―社保審・介護給付費分科会(3)
個別要介護者のみならず、事業所・施設全体での科学的介護推進を新加算で評価―社保審・介護給付費分科会(2)
介護医療院への「移行定着支援加算」、当初期限どおり2021年3月末で終了―社保審・介護給付費分科会(1)
小多機の基本報酬見直し・加算の細分化を行い、看多機で褥瘡マネ加算等の算定可能とする―社保審・介護給付費分科会(4)
すべての生活ショートに外部医療機関・訪問看護STとの連携を求め、老健施設の医療ショートの報酬適正化―社保審・介護給付費分科会(3)
通所リハを「月単位の包括基本報酬」に移行し、リハマネ加算等の体系を組み換え―社保審・介護給付費分科会(2)
訪問看護ST、「看護師6割以上」の人員要件設け、リハ専門職による頻回訪問抑制へ―社保審・介護給付費分科会(1)
見守りセンサー等活用による夜勤スタッフ配置要件の緩和、内容や対象サービスを拡大してはどうか―社保審・介護給付費分科会(2)
介護職員の【特定処遇改善加算】、算定ルールを柔軟化すべきか、経験・技能ある介護福祉士対応を重視すべきか―社保審・介護給付費分科会(1)
状態・栄養のCHASEデータベースを活用した取り組み、介護データ提出加算等として評価へ―社保審・介護給付費分科会(2)
【ADL維持等加算】を他サービスにも拡大し、重度者への効果的な取り組みをより手厚く評価してはどうか―社保審・介護給付費分科会(1)
老健施設「入所前」からのケアマネ事業所との連携を評価、在宅復帰機能さらに強化―社保審・介護給付費分科会(5)
介護報酬や予算活用して介護医療院への移行・転換を促進、介護療養の報酬は引き下げ―社保審・介護給付費分科会(4)
ケアマネ報酬の逓減制、事務職員配置やICT利活用など要件に緩和してはどうか―社保審・介護給付費分科会(3)
4割弱の介護事業所、【特定処遇改善加算】の算定ベース整っても賃金バランス考慮し取得せず―社保審・介護給付費分科会(2)
介護サービスの経営状況は給与費増等で悪化、2019年度収支差率は全体で2.4%に―社保審・介護給付費分科会(1)
訪問リハビリや居宅療養管理指導、実態を踏まえた精緻な評価体系を構築へ—社保審・介護給付費分科会(3)
訪問介護利用者の負担増を考慮し、「敢えて加算を取得しない」事業所が少なくない—社保審・介護給付費分科会(2)
訪問看護ステーション本来の趣旨に鑑み、「スタッフの6割以上が看護職員」などの要件設定へ—社保審・介護給付費分科会(1)
生活ショート全体の看護力を強化し、一部事業所の「看護常勤配置義務」を廃すべきか—社保審・介護給付費分科会(3)
通所リハの【社会参加支援加算】、クリームスキミング防止策も含めた見直しを—社保審・介護給付費分科会(2)
デイサービスとリハビリ事業所・医療機関との連携が進まない根本に、どのような課題があるのか―社保審・介護給付費分科会(1)
グループホームの「1ユニット1人夜勤」体制、安全確保のため「現状維持」求める声多数—社保審・介護給付費分科会(3)
小多機の基本報酬、要介護3・4・5を引き下げて、1・2を引き上げるべきか—社保審・介護給付費分科会(2)
介護療養の4分の1、設置根拠消滅後も介護療養を選択、利用者に不利益が生じないような移行促進が重要—社保審・介護給付費分科会(1)
介護人材の確保定着を2021年度介護報酬改定でも推進、ただし人材定着は介護事業所の経営を厳しくする―社保審・介護給付費分科会
寝たきり高齢者でもリハ等でADL改善、介護データ集積・解析し「アウトカム評価」につなげる—社保審・介護給付費分科会
介護保険施設等への外部訪問看護を認めるべきか、過疎地でのサービス確保と質の維持をどう両立するか—社保審・介護給付費分科会
特養老人ホームのユニット型をどう推進していくか、看取り・医療ニーズにどう対応すべきか―社保審・介護給付費分科会(3)
老健施設、「機能分化」や「適正な疾患治療」進めるために介護報酬をどう工夫すべきか―社保審・介護給付費分科会(2)
介護医療院の転換促進のために、【移行定着支援加算】を2021年度以降も「延長」すべきか―社保審・介護給付費分科会(1)
ケアマネジメントの質と事業所経営を両立するため「ケアマネ報酬の引き上げ」検討すべきでは―介護給付費分科会(2)
訪問看護ステーションに「看護職割合」要件など設け、事実上の訪問リハビリステーションを是正してはどうか―介護給付費分科会(1)
介護保険の訪問看護、医療保険の訪問看護と同様に「良質なサービス提供」を十分に評価せよ―介護給付費分科会
2021年度介護報酬改定、「ショートステイの長期利用是正」「医療機関による医療ショート実施推進」など検討―社保審・介護給付費分科会(2)
通所サービスの大規模減算を廃止すべきか、各通所サービスの機能・役割分担をどう進めるべきか—社保審・介護給付費分科会(1)
小多機や看多機、緊急ショートへの柔軟対応を可能とする方策を2021年度介護報酬改定で検討―社保審・介護給付費分科会(2)
定期巡回・随時対応サービス、依然「同一建物等居住者へのサービス提供が多い」事態をどう考えるか—社保審・介護給付費分科会(1)
2021年度介護報酬改定、介護サービスのアウトカム評価、人材確保・定着策の推進が重要—社保審・介護給付費分科会
2021年度介護報酬改定、「複数サービスを包括的・総合的に提供する」仕組みを―社保審・介護給付費分科会
2021年度介護報酬改定、「介護人材の確保定着」「アウトカム評価」などが最重要ポイントか―社保審・介護給付費分科会





