登録制有料老人ホーム入居者への「ケアマネジメント+生活相談」を新サービスとし、利用者負担求め方針を決定—社保審・介護保険部会
2025.12.23.(火)
中重度者等が入所する、中重度になっても入所できる有料老人ホームについては、入所者の安全性等を確保するために「登録制」として、職員配置や研修受講等の基準を設ける方向で検討が進んでいるが、この「登録制有料老人ホームの入居者に係るケアプラン作成と生活相談のニーズへの対応」を、新介護保険サービスに位置づけ、「定額の介護報酬」(ケアプラン作成と生活相談を評価)を設置するとともに、利用者負担(所得に応じて1-3割)を求める―。
12月22日に開催された社会保障審議会・介護保険部会で、こうした方向が了承されました。今後、「通常は介護費の1割」となっている利用料について「2割」を求める者の範囲を拡大するか否かなどの調整を政府で行い、近く意見取りまとめを行います。

12月22日に開催された「第131回 社会保障審議会 介護保険部会」
登録制となる有料老人ホームの「ケアマネジメントと生活相談」に利用者負担を導入へ
Gem Medで報じているとおり介護保険制度改革論議が進められ、大詰めを迎えつつあります。
介護保険制度では「3年を1期」とする介護保険事業計画(市町村計画)・介護保険事業支援計画(都道府県計画)に沿って「地域のサービス提供体制をどの程度の量確保するか、そのサービス量を確保するために保険料をどの程度に設定するか」などを定めます。2027年度から新たな第10期計画(2027-29年度が対象期間)が始まるため、▼2025年に必要な制度改正内容を介護保険部会で固める→▼2026年の通常国会に介護保険法等改正案を提出し、成立を待つ→▼改正法等を受け、2026年度に市町村・都道府県で第10期計画を作成する→▼2027年度から第10期計画を走らせる―というスケジュールで議論が進められています。
12月22日の介護保険部会には、「2割の利用者負担をお願いする者の範囲を拡大すべきか否か」という点を残して、制度改革に向けた意見を大筋で固めました。ポイントを絞って眺めてみましょう。
●介護保険制度の見直しに関する意見(案、さらに文言の修正・追加が行われる)はこちら
まず、懸案となっていた「給付と負担」については、菊池馨実部会長(早稲田大学理事・法学学術院教授)が次のような内容について「反対意見も出ているが、大筋で了承された」と宣言しました(関連記事はこちら)。
【補足給付に関する給付の在り方】(介護保険施設とショートステイにおいて、低所得者への「居住費・食費・光熱費」負担を補填するもの)
▽現在の4区分から6区分に細分化する(より低所得者で補填を厚くする)。
(現在)
・第1段階(生活保護被保護者、世帯全員が市町村民税非課税の老齢福祉年金受給者):6万3000円
・第2段階(世帯全員が市町村民税非課税かつ本人年金収入等80万円以下):4万7000円
・第3段階(1)(世帯全員が市町村民税非課税かつ本人年金収入等80万円超120万以下):3万9000円
・第3段階(2)(世帯全員が市町村民税非課税かつ本人年金収入等120万円超):1万8000円
↓
(見直し案)
・(変更なし)第1段階(生活保護被保護者、世帯全員が市町村民税非課税の老齢福祉年金受給者):6万3000円
・(変更なし)第2段階(世帯全員が市町村民税非課税かつ本人年金収入等80万円以下):4万7000円
・(変更)第3段階(1・ア)(世帯全員が市町村民税非課税かつ本人年金収入等80万円超100万円以下):3万9000円
・(新設)第3段階(1・イ)(世帯全員が市町村民税非 課税かつ本人年金収入等 100万円超120万円以下):補填額は今後設定
・(変更)第3段階(2・ア)(世帯全員が市町村民税非課税かつ本人年金収入等120万円超140万円以下):1万8000円
・(新設)第3段階(2・イ)(世帯全員が市町村民税非課税かつ本人年金収入等140万円超):補填額は今後設定
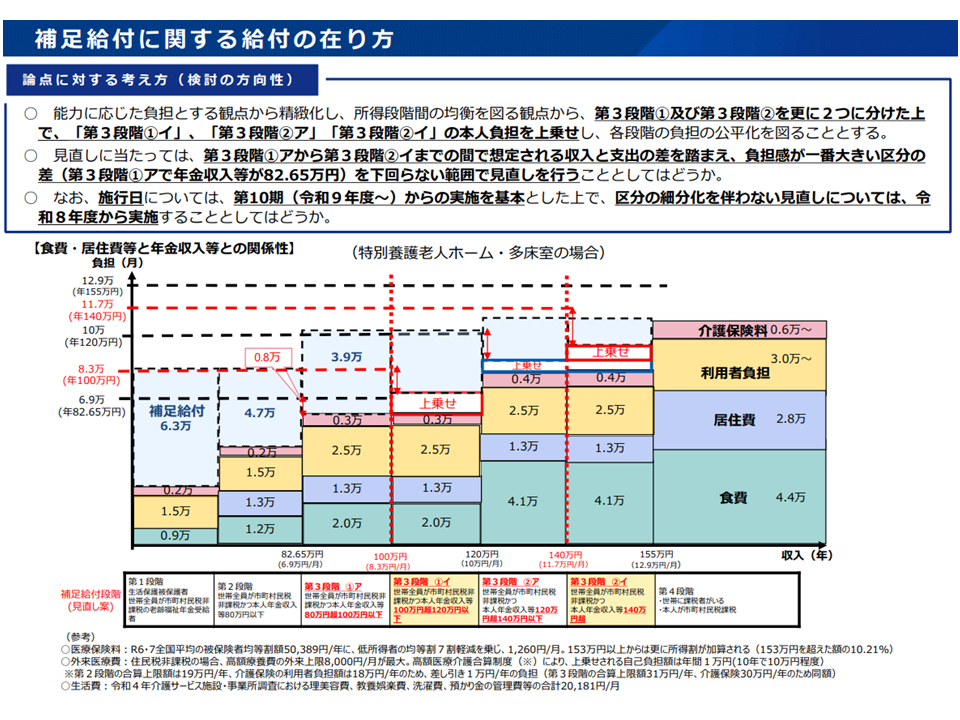
補足給付の見直しイメージ(社保審・介護保険部会3 251215)
▽見直しの実施時期は、▼区分の細分化を伴わない見直し(第3段階(2)の引き上げ)は2026年度から▼それ以外は第10期(2027年度)から―とする
【多床室の室料負担】
▽在宅要介護者との負担の公平性、各施設の機能や利用実態などを踏まえつつ、社会保障審議会・介護給付費分科会で検討を行う
【ケアマネジメントに関する給付の在り方】
▽「中重度者等が入所する、中重度になっても入所できる有料老人ホーム」については、入所者の安全性等を確保するために「登録制」として、職員配置や研修受講等の基準を設ける方向で検討が進んでいる
▽「入居者へのケアマネジメントの独立制の担保」や「相談支援の機能強化」の観点から、居宅のケアマネジメント(一般の居宅介護支援)とは別に、「登録制などの事前規制の対象となる有料老人ホーム(特定施設を除く)の入居者に係る▼ケアプラン作成▼生活相談のニーズに対応する新たな相談支援—」を、新たな介護保険サービスとして創設する
▽この場合、新たな介護保険サービス(登録制有料ホーム入所者のケアマネジメント+生活相談支援)を担う事業者の報酬は、現行の特定施設入居者生活介護と同様に「定額報酬」(ケアプラン作成+生活相談)とし、定率(所得に応じて1-3割)の利用者負担を求める
▽上記の新サービスでは、ケアプラン作成と生活相談のニーズに一体的に対応することで、「ケアマネ+相談支援」事業者が入居者の生活に関わる様々な情報を入手可能となり、ケアプランの作成等においてホームと対等な立場でやりとりがしやすくなり、いわゆる「囲い込み」対策にも資する面があると考えられる
▽利用者にとって公正中立なケアマネジメントを実現する観点から、利用者負担を避けるための「不適切なセルフケアプランの乱用」を防ぐための対応を検討することが適当である(ホーム側が、自ら作成したケアプランを利用者自身が「自分で作ったプラン(セルフプラン)」であると詐称させるような事態を防止する必要がある)
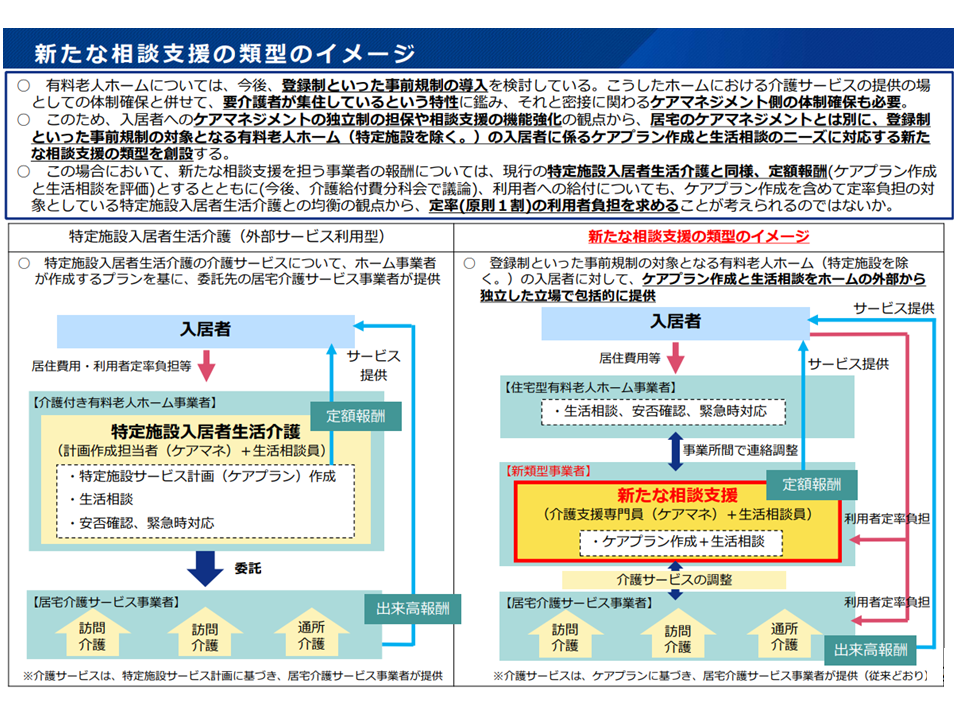
新サービス創設と利用者自己負担1(社保審・介護保険部会1 251215)

新サービス創設と利用者自己負担2(社保審・介護保険部会2 251215)
なお、繰り返しになりますが「通常1割のところ、2割の利用者負担をお願いする者の範囲を拡大すべきか否か」という論点については、今後の政府の2026年度予算案を編成する過程で決定されるため、「検討中」とされています(引き上げる場合の年収の基準や配慮措置に関する議論の記事はこちら)。
このほか、次のような点については「引き続き検討する」こととされています(2030年度以降の介護保険制度改革に向けて検討)。
▽被保険者の負担能力に応じた保険料設定(より高所得の高齢者に高額の介護保険料負担をお願いするべきか否か)
▽軽度者への生活援助サービス等に関する給付の在り方(要介護1・2の者について訪問介護のうちの生活援助等について、介護保険給付から市町村の総合事業に移管するべきか否か)
▽被保険者・受給者範囲(現在「40歳以上を被保険者」「65歳以上の要介護者を受給者(ただし40-64歳におけるがんなどの特定疾病で要介護状態となった者も受給対象)」としているが、この年齢区分を見直し、例えば「20歳以上を被保険者、75歳以上を受給者」などと見直すべきか否か)(被保険者の範囲を広く(より低い年齢)すれば保険料収益が増加し、受給者の範囲を狭く(より高い年齢)すれば介護給付費(支出)が減るため、財政が安定する)
▽金融所得、金融資産の反映の在り方(保険料や利用料の設定において、確定申告を行わない場合には株式の譲渡益などの金融所得が反映されないという不公平があり、これをどう是正していくべきか、医療保険でも同様の議論が行われている、関連記事はこちら)
▽高額介護サービス費の在り方(所得の段階に応じて利用者負担額(月額)に一定の上限を設けているが、その上限額引き上げなどを行うべきか)
中山間地でも介護サービスを維持するため、各種の「特例」制度を創設
中山間・人口減少地域で介護サービスを確保するために、次のような仕組みを設ける方向も了承されています(関連記事はこちら)
【1】地域類型
→地域を(a)大都市部(b)一般市等(c)中山間・人口減少地域—の3つに分け、それぞれの状況や課題に応じて「介護サービスの確保」等を考えてはどうか
→具体的な対象地域の指定は、国(厚労省)が「対象地域の考え方」を示したうえで、介護保険事業(支援)計画の策定プロセスに着目して市町村の意向も踏まえて都道府県が行う
→「市町村の中で(a)(b)(c)の区域が混在」することも認める
【2】地域の実情に応じたサービス提供体制の維持のための仕組み
→(c)の中山間・人口減少地域では、サービスの担い手(介護職員や看護職員など)確保が困難な点に対応するため「人員配置基準等の緩和」を可能とする
▽都道府県・市町村の介護保険事業(支援)計画の議論で「人材確保」を重点的に行う、ICT活用などの生産性向上に取り組むなど、他の必要な施策を講じた上で、それでもなおサービスの維持・確保のためにやむを得ない場合に特例の新類型(人員配置基準の緩和等)を設ける
▽スタッフ負担等への配慮の観点から、「ICT機器の活用」「同一法人の併設事業所間などサービス・職種間での必要な連携体制の確保」を前提として、管理職や専門職の常勤・専従要件、夜勤要件を緩和する
▽サービスの質の確保の観点から、「市町村の適切な関与・確認」「配置職員の専門性への配慮」を行うことを前提とする
▽特例の新類型(人員配置基準の緩和等)は、居宅サービスに加え、施設サービスや地域密着型サービス、特定施設入居者生活介護も対象にする
▽詳細な運営基準の要件(緩和後に遵守すべき人員配置基準等)は介護給付費分科会等で議論する
▽基準該当サービスや離島等相当サービス(すでにある人員配置基準緩和の特例、関連記事はこちら)の対象拡大も検討する
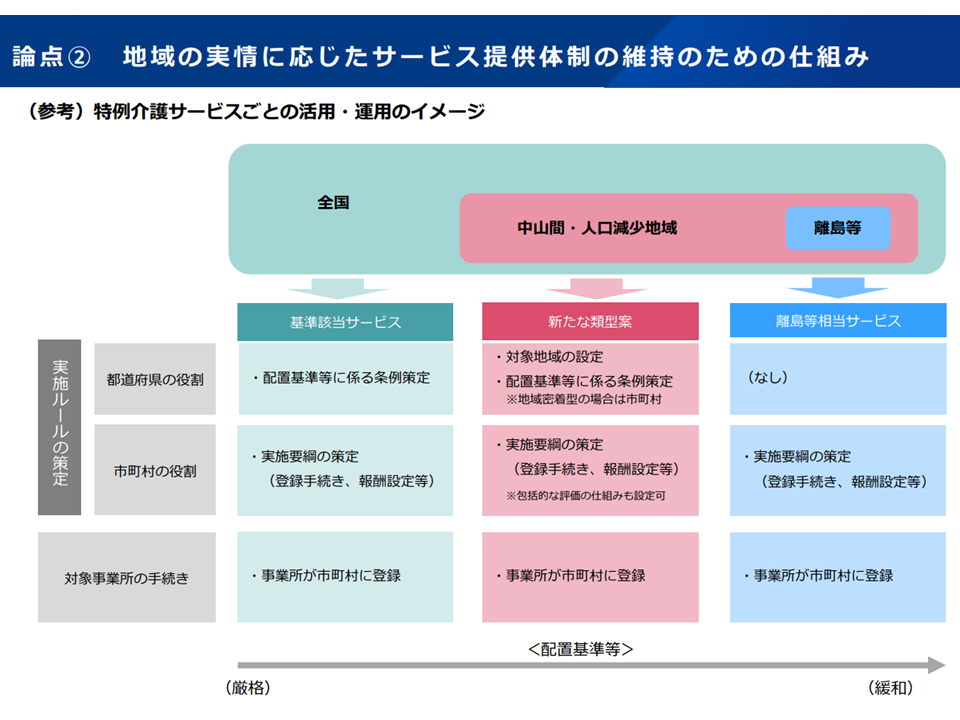
人員配置基準の緩和を認める「特例介護サービス」に、新たな類型(桃色部分)を設けてはどうか(社保審・介護保険部会1 251110)
【3】地域の実情に応じた包括的な評価の仕組み
→(c)の中山間・人口減少地域では、利用者が少なく「1回のキャンセル」が経営に大きな影響を及ぼしかねないことから、例えば訪問介護について「現行のサービス提供回数に応じた出来高報酬」と「利用回数に左右されない月単位の定額報酬」(包括的な評価の仕組み)を選択可能とする
▽特例の新類型(人員配置基準の緩和等)におけるサービスにおいて、現在の「利用1回当たりの報酬」だけでなく、「1か月当たりの包括報酬」を選択できるようにする(例えばキャンセルや利用控えなどがあったとしても、事業者が得られる介護報酬は変わらない)
▽丁寧な実態把握を行いながら、例えば以下の方向で検討を進める
・「利用者像ごとに複数段階の報酬区分を設定する」「区分支給限度基準額との関係性にも配慮しつつ、包括化の対象範囲を設定する」(加算を包括範囲に含めるか否か等)など、きめ細かな報酬体系とする
・包括評価の仕組みを導入する事業者の経営状況や、サービス提供状況等に与える影響を十分に検証し、関係者の声も聞きながら、報酬水準の設定・見直しを進める前提で検討する
▽モラルハザード(利用者の必要以上のサービス利用、事業者のサービス提供控え)などが生じないよう、「適切なケアマネジメント」(利用者の状況等を踏まえたケアプラン作成や給付実績管理等)を担保する
▽具体的な報酬設定の内容は介護給付費分科会等で議論する

「1か月当たり●単位」といった包括報酬を、例えば訪問介護に設けてはどうか(社保審・介護保険部会2 251110)
【4】介護サービスを事業として実施する仕組み
→市町村が地域の実情を踏まえて柔軟にサービス基盤を維持・確保していけるよう、(c)の中山間・人口減少地域において、介護サービスを「給付に代わる新たな事業(新類型)として、介護保険財源を活用して実施できる」仕組み(利用者ごとの個別払いではなく、事業の対価として市町村に事業費(委託費)により支払いを行う仕組み)を設ける
▽新たに▼国・都道府県が市町村に対し、介護保険財源から「事業費」を交付する→▼市町村は事業者にサービス提供を委託する(事業費から支払を行う)」といった枠組みを設ける
▽例えば次のようなケース・事業展開が想定される
・委託を受けた訪問介護事業者が、当該市町村を超えて訪問介護サービスを展開する(複数自治体を跨ぐ展開も考えられる)
・委託を受けた通所介護事業者が、「訪問介護」事業もあわせて実施する

介護保険給付から「事業化」を行うにあたり、利用者増を図りやすい仕組みが考えられるのではないか(社保審・介護保険部会3 251110)
▽上記例の「圏域を超えて訪問する際の経費」など、中山間・人口減少地域へのサービス提供に係る「追加的な費用」も勘案して事業費を市町村に交付することが考えられる
→ただし、「1事業所で広域な事業展開を行う」場合や、「複数のサービスを組み合わせて提供する」場合には、⼀定程度「効率的」に実施することも可能になると想定される(少なくとも、複数事業所で事業展開するよりも事務的なコストは小さくなると考えられる)
▽新たな事業は、地域⽀援事業の⼀類型(新類型)として実施することが考えられる
▽財源構成は、現⾏の介護給付と同様に「国25%、都道府県12.5%、市町村12.5%、1号保険料(65歳以上の者が納める保険料)23%、2号保険料(40-64歳の者が納める保険料)27%」とすることが考えられる
▽事業化により、中⼭間・⼈⼝減少地域における在宅サービスが継続的に提供され、当該地域における在宅の要介護⾼齢者が引き続き在宅で⽣活できるようになることを踏まえれば、事業化による「当該市町村の介護保険財政に与える影響」は、それほど⼤きなものとはならないと考えられるが、保険財政規律確保の観点から「当該事業費の総額についても、他の地域⽀援事業と同様に、⾼齢者の伸び率等を勘案した上限額を設定する」ことが考えられる(ただし、「介護給付費」から「市町村の地域支援事業」に財源を移管するため、既存の他の地域支援事業(介護予防など)を圧迫することにはならない)
▽中⼭間・⼈⼝減少地域における事業者の経営やサービス提供の状況等を⼗分に検証し、都道府県や市町村も含めて、関係者の意⾒を丁寧に聞きながら検討を進める
【5】介護事業者の連携強化
→比較的規模の大きな法人・介護事業所が地域の中核となった▼一定期間にわたり事業継続する役割を担う▼他法人・事業所の間接業務(レセプト請求など)を引き受ける—といった取り組みを推進する
【6】地域の実情に応じた既存施設の有効活用
→国庫補助により取得・改修等をした介護施設等を、別の用途に供する際、一定の範囲内で国庫納付を求めない特例を設ける
このほか、次のような方向性も介護保険部会で概ね固められています。
▽医療・介護連携の推進をさらに図る(関連記事はこちら)
▽有料老人ホームの事業運営の透明性確保、高齢者への住まい支援を行う(関連記事はこちら)
▽介護予防の推進、相談支援事業の強化などをさらに進める(関連記事はこちらとこちらとこちら)
▽介護人材確保と職場環境改善に向けた生産性向上、経営改善支援を進める(関連記事はこちら)
もっとも一部委員からは、こうした内容に対する「反対意見」も出ています。例えば登録制とする有料老人ホーム利用者の「ケアマネジメント+相談支援」を新サービスとし、利用者負担を求める考えに対しては、江澤和彦委員(日本医師会常任理事)や染川朗委員(UAゼンセン日本介護クラフトユニオン会長)が強い難色を示しています。
また、小林広美委員(日本介護支援専門員協会副会長)は「ケアマネジメントへの利用料負担導入を、一般の居宅介護支援等へ拡大していく」ことに強く反対していますが、鳥潟美夏子委員(全国健康保険協会理事)は「今後、一般のケアマネジメントへの拡大」を強く求めています。
さらに、今後調整される「2割負担をお願いする者の範囲拡大」に関しては、平山春樹委員(日本労働組合総連合会総合政策推進局生活福祉局局長)や染川委員から「利用控え等につながるため断固反対」との意見が出る一方で、伊藤悦郎委員(健康保険組合連合会常務理事)や鳥潟委員、井上隆委員(日本経済団体連合会専務理事)らは「現役世代の保険料負担抑制などのために最大限の拡大」を求めています。
今後の最終調整に注目が集まります。
【関連記事】
登録制となる有料老人ホーム入居者への「ケアマネジメント+生活相談」を新サービスとし、利用者負担求めては—社保審・介護保険部会
介護保険サービス利用で「2割負担」をお願いする高齢者を拡大してはどうか、ただし負担急増への配慮も検討—社保審・介護保険部会
「預貯金」も含めて高所得と判断できる要介護高齢者には介護サービス利用料を「2割」としてはどうか—社保審・介護保険部会
中山間・人口減少地域での介護サービス確保のため、人員配置基準の緩和、包括報酬設定、広域サービス展開など検討―社保審・介護保険部会
「ケアマネジメント利用料」「軽度者の生活援助サービスの位置づけ」などの議論続く、ケアマネの資格更新制度を廃止へ—社保審・介護保険部会
中山間・人口減少地域での人員配置基準緩和・包括報酬等、「サービスの質担保の仕組み」とセットで導入しては—社保審・介護保険部会
介護保険でケアマネジメント利用料を徴収すべきか、要介護1・2の生活援助を総合事業に移管すべきか—社保審・介護保険部会
介護保険では「紙保険証とマイナンバーカードを併用」、紙保険証は要介護認定申請時に交付することに改める—社保審・介護保険部会(2)
中山間・人口減少地域の介護サービス確保、人員配置基準緩和・包括報酬・高額委託料でサービス提供する仕組み等検討—社保審・介護保険部会(1)
介護保険では、高齢利用者の利便性に配慮し「被保険者証」と「マイナンバーカード」とを併用してはどうか—社保審・介護保険部会
要介護認定を代行申請できる介護サービスを拡大し、「主治医意見書の事前入手」が可能な旨を明確化していく—社保審・介護保険部会
医療・介護連携進めるため「医療・介護の共通指標、共通言語」が必要、認知症高齢者では「確定診断」重視せよ—社保審・介護保険部会(2)
在宅・通所介護サービス利用者のケア内容・時間を調査、「要介護認定の1次判定ロジック」を見直すべきか—社保審・介護保険部会(1)
中山間地等・大都市・一般市の特性を踏まえた介護サービス確保策が必要だが、各地域をどのような基準で区分けすべきか—社保審・介護保険部会
介護情報を共有し良質な介護サービス目指す【介護情報基盤】、市町村やケアマネジャーが利用者から「同意」を取得—社保審・介護保険部会(2)
中山間地等では「人員配置基準緩和」等による介護サービス確保が必要だが、「質の低下、スタッフの負担増」にも留意を—社保審・介護保険部会(1)
中山間地等では「介護人員の配置基準緩和」など、大都市では「AI・ICT活用」などにより介護サービス提供を維持せよ—厚労省検討会
介護業務を「専門性が必須な業務」と「そうでない業務」に切り分け、後者についてAI活用で短時間労働ニーズとマッチングを—厚労省検討会
介護分野でのICT導入等で「介護スタッフの確保・定着」に大きな効果、介護事業所の大規模化をどう考えるか—厚労省検討会
地域の医療・介護需給を把握し、地域の医療・介護関係者で対応策を議論していくことが極めて重要—厚労省検討会
少子高齢化が地域ごとにバラバラに進む「2040年」見据え、介護サービス提供や介護人材確保などの在り方を考える—厚労省検討会
2027-29年度を対象とする「第10期介護保険事業計画」論議スタート、2040年も見据えた制度改革議論を行う—社保審・介護保険部会
高齢者や家族が「自身のニーズにマッチした適切な高齢者住宅」を選択できるような環境整備などを検討—社保審・介護保険部会(2)
介護情報を共有し良質な介護サービス目指す【介護情報基盤】、2026年4月から準備の整った市町村・事業所等でスタート—社保審・介護保険部会(1)
介護情報を共有し良質な介護サービス目指す【介護情報基盤】、2026年4月導入目指すが、市町村のシステム改修に不安も—社保審・介護保険部会
介護情報を関係者間で共有し、質の高い効率的な介護サービスを実現する【介護情報基盤】を2026年4月から全国展開—社保審・介護保険部会
介護情報を利用者・ケアマネ・事業者・市町村・医療機関で共有し、より質の高い、効率的な介護・医療サービス実現—介護情報利活用ワーキング
介護情報を利用者・ケアマネ・介護事業者・市町村・医療機関で共有する【介護情報基盤】構築、共有情報などを整理—介護情報利活用ワーキング
介護側は「安全なケア提供のための医療情報」共有に期待、現場が「どのような情報を欲しているか」を聴取せよ—介護情報利活用ワーキング
介護DBのデータ利活用推進に向けて、「データの迅速提供」「格納データの拡充」などを進めてはどうか—介護情報利活用ワーキング
要介護高齢者の急性期入院が増えており、医療機関へ「要介護認定調査」や「ケアプラン」の情報共有を進めよ—介護情報利活用ワーキング
医療・介護情報の利活用、同意が大前提となっているが「利活用を阻んでいる」「同意は万能ではない」点に留意を—介護情報利活用ワーキング
介護情報は広く関係者間で共有すべきだが、主治医意見書やLIFE情報などを利用者に共有する際には配慮・工夫を—介護情報利活用ワーキング
介護事業者間で共有すべき介護情報、自立支援や重度化防止にとって有益で、標準化の進んだものに「限定」を—介護情報利活用ワーキング
介護情報の共有・利活用に向け、「共有すべき介護情報の選別」「介護情報記録の標準化」などを検討—介護情報利活用ワーキング
全市町村の要介護認定にかかる期間実績を公表、「認定調査の実施は依頼から7日以内」などの目安も提示—社保審・介護保険部会(2)
少子高齢化の進展により地域包括支援センターの相談支援業務の重要性増加、ケアマネ事業所との役割分担等進めよ—社保審・介護保険部会(1)





