健保組合「新生物医療費」のシェア拡大続く、1入院当たり医療費が高いのは男女とも白血病―健保連
2020.1.23.(木)
健康保険組合の医療費総額(3兆4827億円)のうち、11.4%はがんを含む新生物が占めており、このシェアは年々増大している。新生物の種別に見ると、良性腫瘍やその他のがんが多いが、次いで「乳がん」「気管・肺がん」「結腸がん」「胃がん」「白血病」などの順となっている。また、がんの種別に1入院当たり医療費を推計すると、男女ともに「白血病」が最も高く140万円程度となっている―。
健康保険組合連合会が1月20日に公表した2017年度の「新生物の動向に関する調査分析」から、こういった状況が明らかになりました(健保連のサイトはこちら)。
目次
がん医療費のシェア、2014年度以降増大を続け、2017年度には11.4%に
がんは我が国の死因第1位を独走しており、結果として医療費に占める割合も高くなってきています。国は、我が国のがん対策のベースとなる「がん対策推進基本計画」を定め(現在、第3期計画を推進中)、生活習慣の改善による予防や検診受診による早期発見・早期治療や、医療・生活支援の充実などを進めています。健保連では、医療費の視点でがんを含む新生物医療について分析しています。
今回の調査は、1280の健康保険組合(主に大企業の従業員とその家族が加入する公的医療保険)の加入者2782万6260人のレセプトデータ(2017年度、(2億7403万2250件)件)をもとに、(1)胃がん(2)結腸がん(3)直腸がん(4)肝・肝内胆管がん(5)気管・肺がん(6)乳がん(7)子宮がん(8)悪性リンパ腫(9)白血病(10)その他のがん(11)良性・その他の新生物―の状況を調べたものです。
1280健保組合の2017年度医療費総額(医科+調剤)は約3兆4827億円。疾患別のシェアを見ると、▼呼吸系疾患:16.0%(前年度から0.2ポイント増)▼新生物:11.4%(同0.2ポイント増)▼循環器系疾患:10.4%(同0.1ポイント増)▼内分泌、栄養・代謝疾患:9.4%(同0.3ポイント増)▼消化器系疾患:7.2%(同0.1ポイント増)▼筋骨格系・結合組織疾患:6.5%(同0.3ポイント増)—などが大きくなっています。上位疾患のシェアが増加しており、「疾患の集中」傾向が伺えます。

健保組合医療費のシェア(2017年度健保連新生物医療費1 200120)
新生物の医療費は、呼吸系疾患に次ぐ「第2位」ですが、▼2014年度:10.5% →(0.3ポイント増)→ ▼2015年度:10.8% →(0.4ポイント増)→ ▼2016年度:11.2% →(0.2ポイント増)→ ▼2017年度:11.4%—とシェアが拡大してきています。画期的ながら極めて高額な抗がん剤等(2019年6月には白血病等治療薬「キムリア点滴静注」が保険適用され3349万円の薬価が設定された)の相次ぐ登場も強い追い風となり、がんを含む新生物医療費はますます増加していくと考えられます。
新生物医療費の内訳、その他がん28%、良性腫瘍21%、乳がん14%などでシェア高い
2017年度の新生物医療費について、新生物の種別(上述(1)-(11))のシェアを見ると、▼(10)その他のがん:28.3%▼(11)良性・その他の新生物:21.0%▼(6)乳がん:13.7%▼(5)気管・肺がん:7.1%▼(2)結腸がん:6.2%▼(1)胃がん:6.0%▼(9)白血病:5.0%▼(3)直腸がん:3.9%▼(8)悪性リンパ腫:3.6%▼(7)子宮がん:3.1%▼(4)肝・肝内胆管がん:2.0%―となりました。
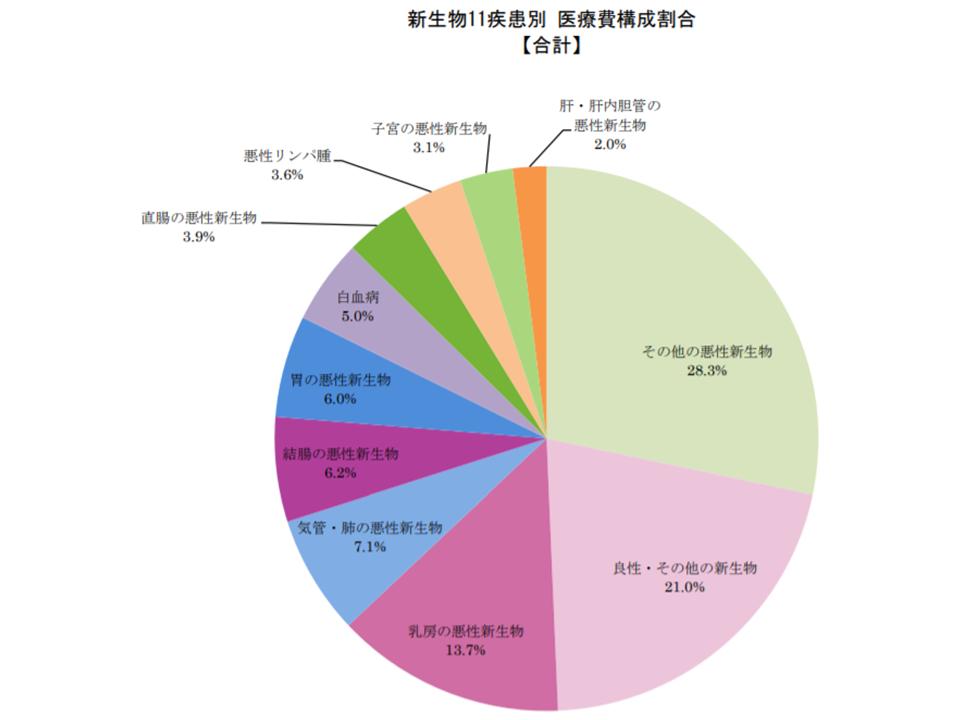
新生物医療費のシェア(2017年度健保連新生物医療費2 200120)
Gem Medでも何度かお伝えしていますが、医療費を考えるに当たっては3要素(受診率、1件当たり日数、1日当たり医療費)に分解することが有用です(逆に言えば、3要素を掛け合わせたものが医療費となる)。
まず「受診率」(1000人当たりの件数)について見てみると、男性では▼(10)その他の悪性新生物:101.8▼(11)良性・その他の新生物:85.7▼(2)結腸がん:39.8▼(1)胃がん:34.4―などが、女性では▼(11)良性・その他の新生物:275.9▼(10)その他の悪性新生物:94.9▼(6)乳がん:69.2▼(7)子宮がん:48.9―などが高くなっています。受診率は「医療機関に係る頻度」を示す指標で、こうした新生物患者に対しては、生活習慣改善など「予防」に力を入れることがまず重要です。
次に「1件当たり日数」を見てみると、男性では▼(9)白血病:3.4日▼(8)悪性リンパ腫:2.9日▼(3)直腸がん:2.6日▼(5)気管・肺がん:2.5日―などが、女性では▼(9)白血病:3.3日▼(3)直腸がん:2.6日▼(8)悪性リンパ腫:2.6日▼(5)気管・肺がん:2.3日▼(10)その他のがん:2.3日―などが長くなっています。1件当たり日数は、入院期間(在院日数)や外来受診延べ日数を示す指標で、こうした新生物に対しては、医療機関における「外来での検査実施」などを進め、在院日数短縮に取り組むことが医療費適正化に向けて重要となります。
さらに「1日当たり医療費」を見てみると、男性では▼(9)白血病:5万4969円▼(3)直腸がん:3万6963円▼(5)気管・肺がん:2万4133円▼(8)悪性リンパ腫:2万3460円―などが、女性では▼(9)白血病:3万7881円▼(3)直腸がん:3万2820円▼(6)乳がん:2万9467円▼(5)気管・肺がん:2万2927円―などが高くなっています。1日当たり医療費は、名称どおり「単価」を意味します。医療費適正化の観点では、例えば「後発品」使用の推進などが考えられますが、「がん医療」の特性を踏まえた検討が求められるでしょう。
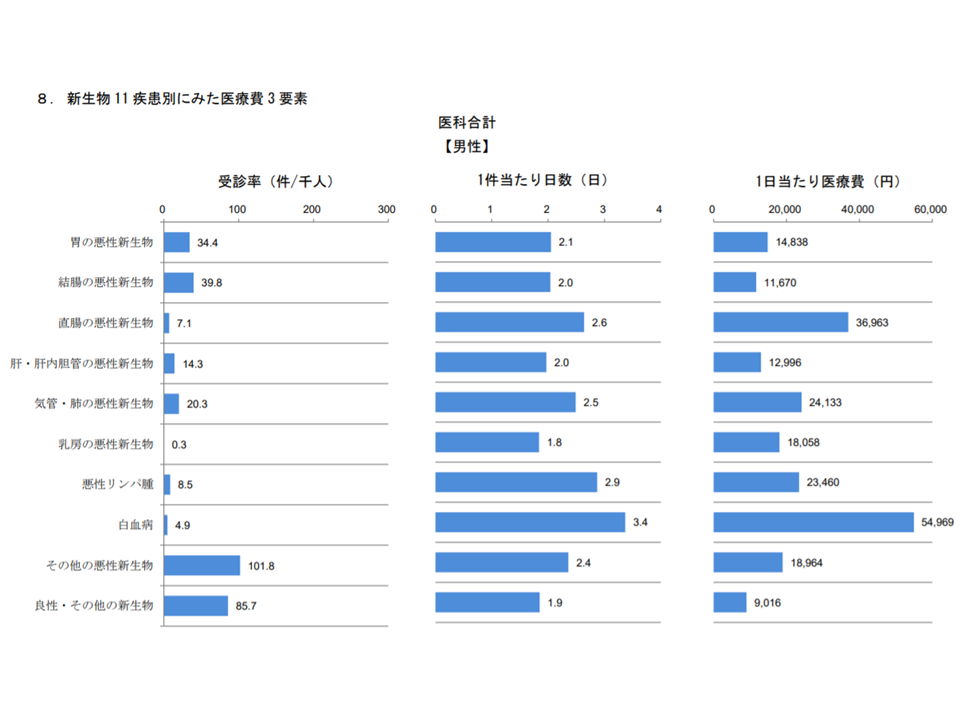
新生物の種類別に見た3要素分析・男性(2017年度健保連新生物医療費3 200120)
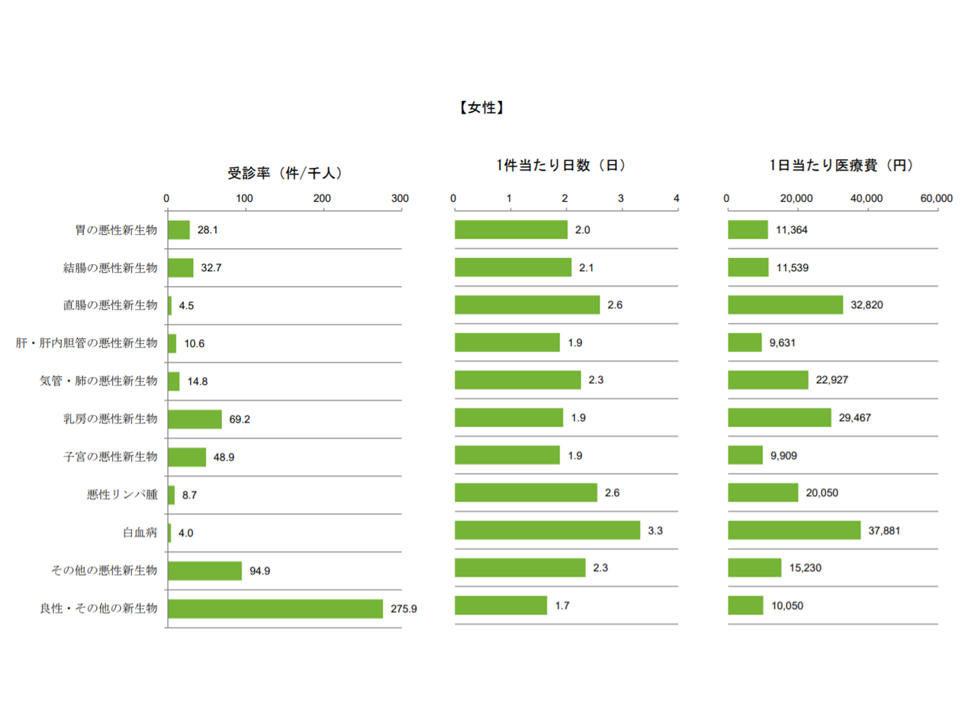
新生物の種類別に見た3要素分析・女性(2017年度健保連新生物医療費4 200120)
これらを総合すると、乳がんでは、「受診率が高く(つまり罹患者が多い)、1日当たり医療費が高い」ことが医療費の高さの要因となっています。例えば、乳がんについて、より詳しく「ステージ別の医療費等分析、医療内容(手術や化学療法、放射線療法など)分析」などをしていくことが必要でしょう。
なお、新生物の種別に1入院当たり医療費(推計)を見てみると、男性では▼(9)白血病:135万229円▼(8)悪性リンパ腫:90万9673円▼(3)直腸がん:65万7828円▼(5)気管・肺がん:54万1330円―など、女性では▼(9)白血病:139万7581円▼(8)悪性リンパ腫:85万2738円▼(3)直腸がん:68万3163円―などとなっています。
がんの種類によって、年齢階級別の受診者割合に異なる特性
次に、新生物の種別に「年齢階級別の受診者数(月平均)」の状況(構成割合)を見てみましょう。
11の新生物合計では、「45-49歳」が最多で、次いで「50-54歳」、「55-59歳」となっていますが、新生物の種別に見てみると次のような特徴のあることが分かります。
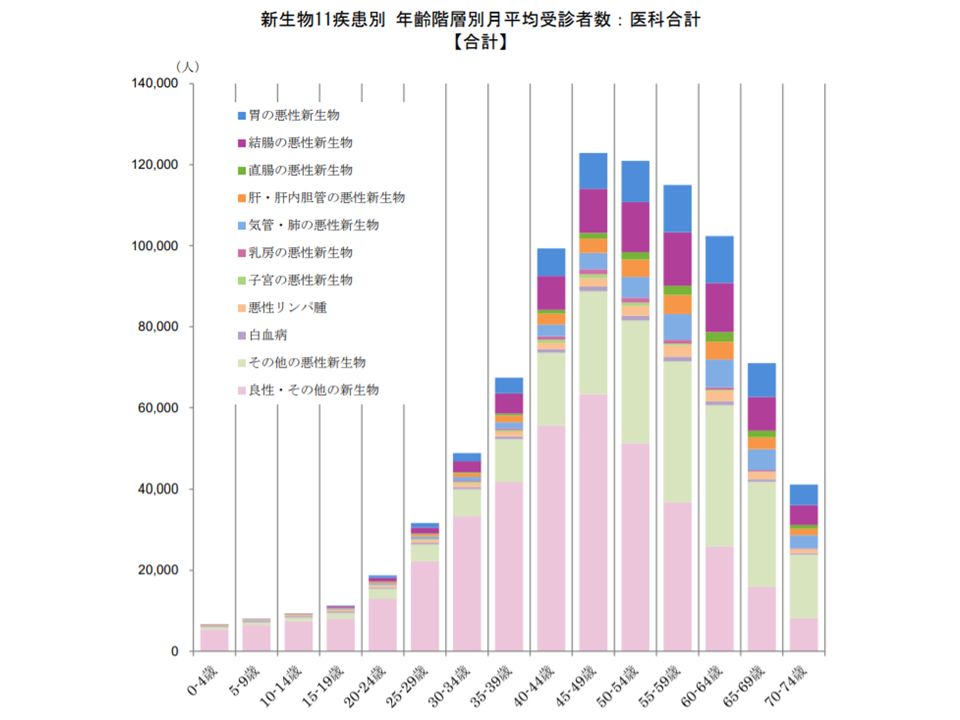
新生物患者の年齢階層別シェア(2017年度健保連新生物医療費5 200120)
【胃がん】
▼70-74歳:1.84%(加入者に占める受診者割合、以下同)▼65-69歳:1.28%▼60-64歳:0.92%―など、年齢が上がるにつれて受診者の割合が増加する
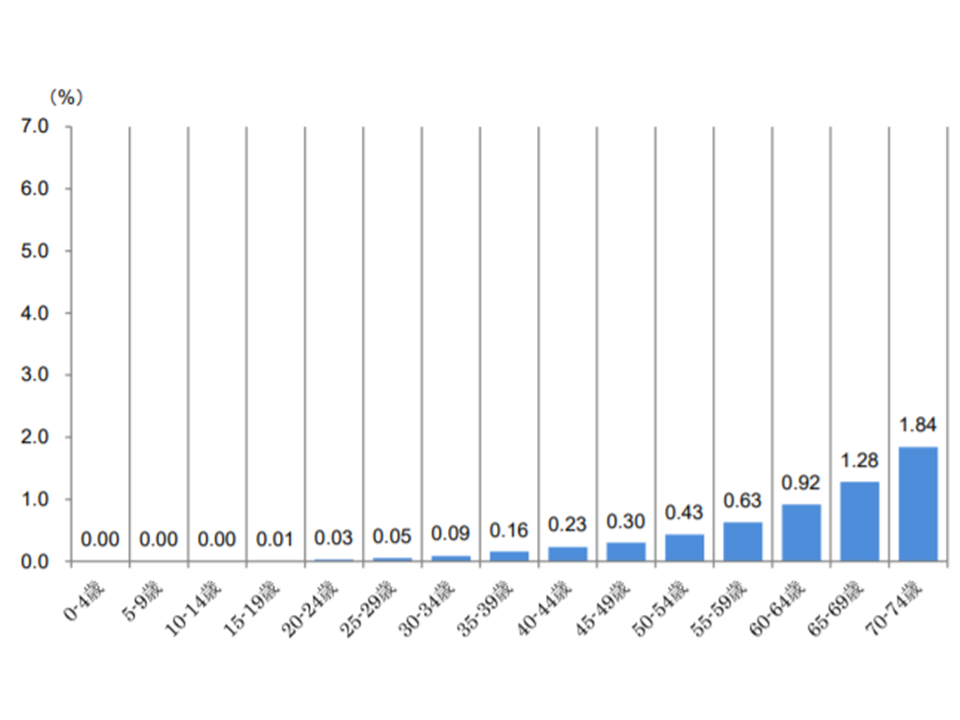
胃がん患者の年齢階層別シェア(2017年度健保連新生物医療費6 200120)
【結腸がん】
▼70-74歳:1.80%▼65-69歳:1.28%▼60-64歳:0.96%―など、年齢が上がるにつれて受診者の割合が増加する
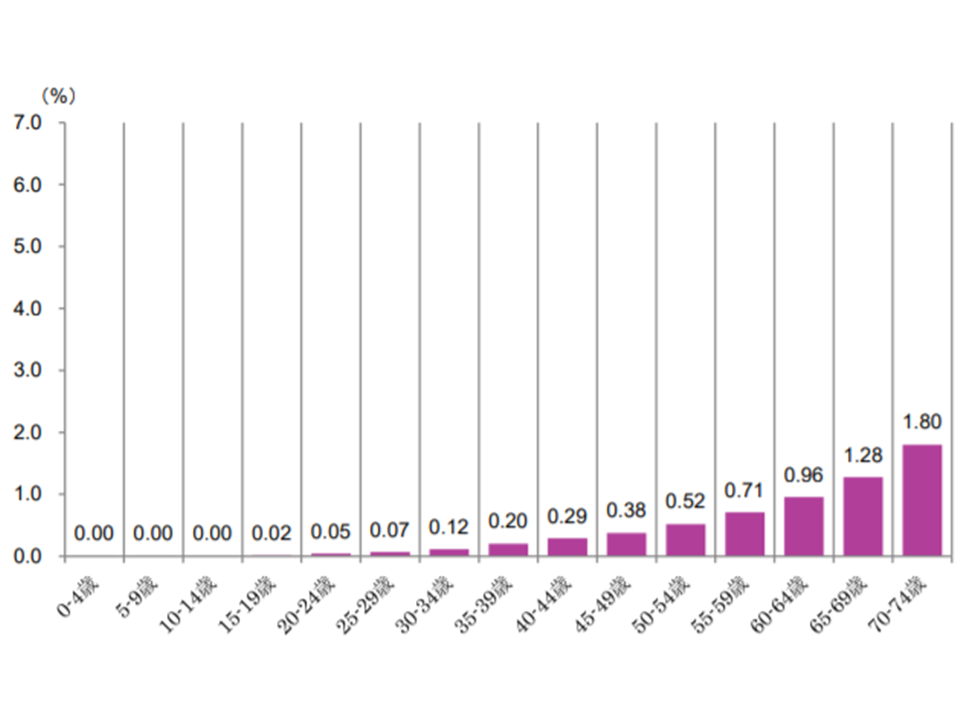
結腸がん患者の年齢階層別シェア(2017年度健保連新生物医療費7 200120)
【直腸がん】
▼70-74歳:0.33%▼65-69歳:0.25%▼60-64歳:0.11%―と、年齢が上がるにつれて、極めて緩やかに受診者の割合が増加する
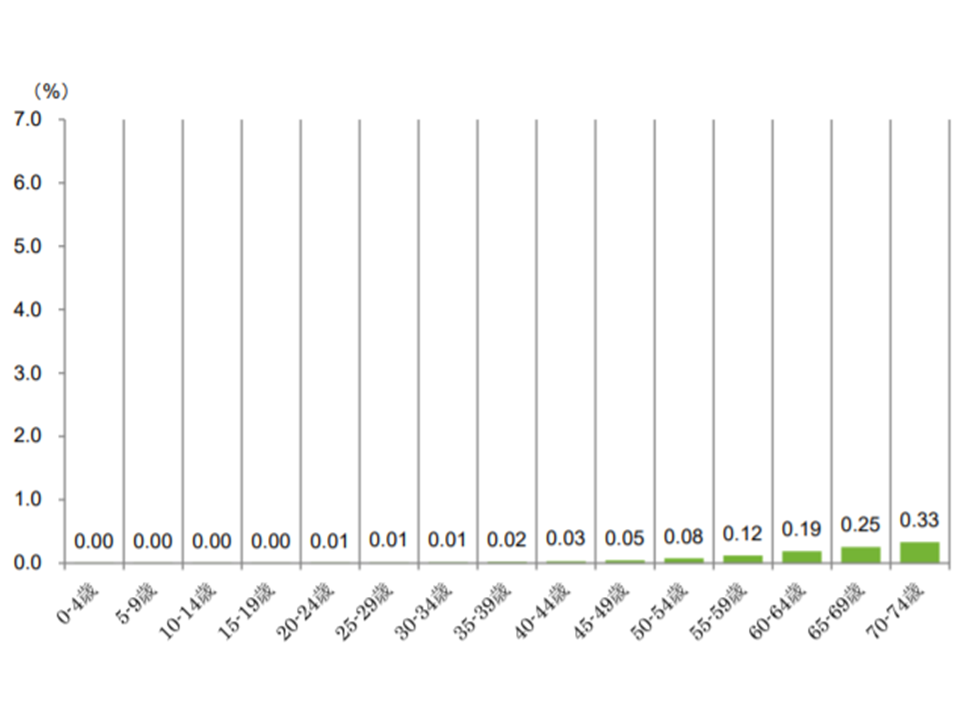
直腸がん患者の年齢階層別シェア(2017年度健保連新生物医療費8 200120)
【肝・肝内胆管がん】
▼70-74歳:0.59%▼65-69歳:0.44%▼50-64歳:0.34%―と、年齢が上がるにつれて、緩やかに受診者の割合が増加する
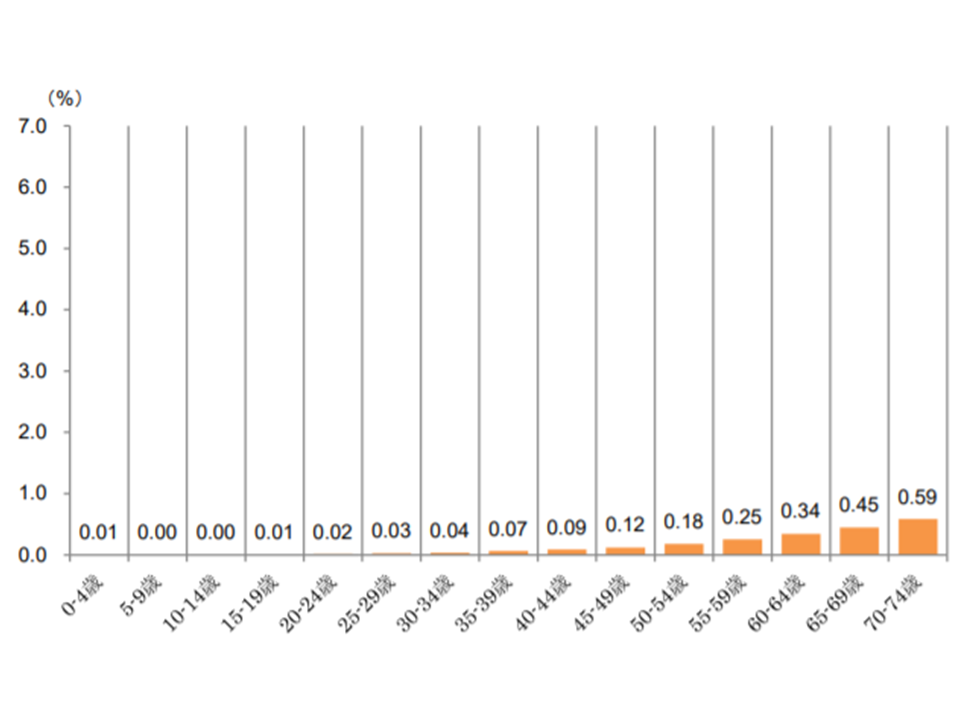
肝・肝内胆管がん患者の年齢階層別シェア(2017年度健保連新生物医療費9 200120)
【気管・肺がん】
▼70-74歳:1.20%▼65-69歳:0.79%▼50-64歳:0.54%―など、年齢が上がるにつれて受診者の割合が増加する
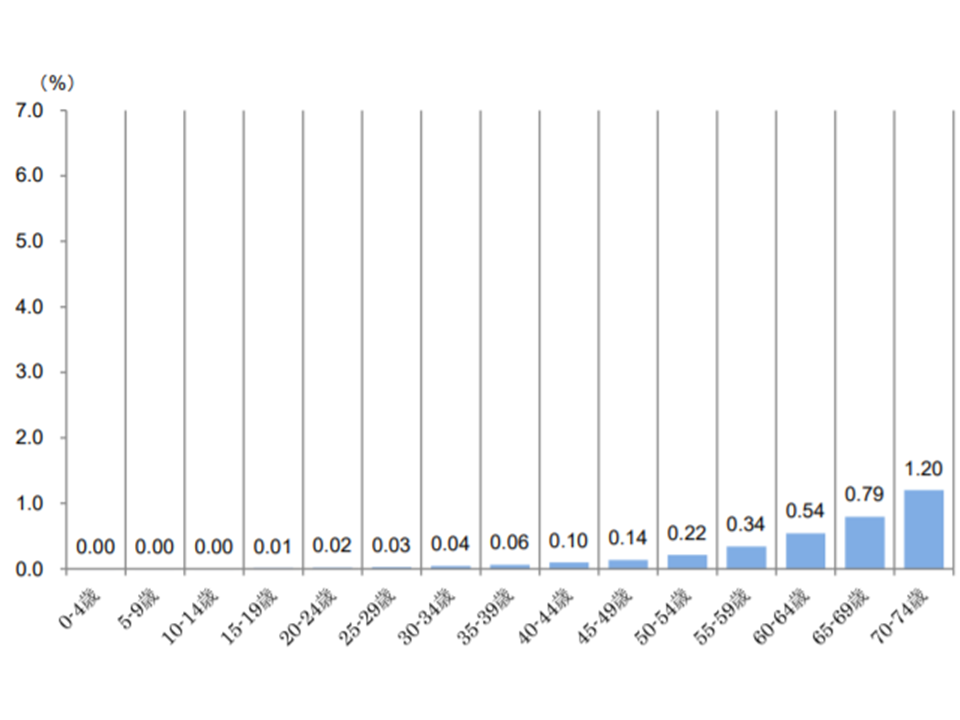
気管・肺がん患者の年齢階層別シェア(2017年度健保連新生物医療費10 200120)
【乳がん】
50歳代以降、0.6-07程度で横ばいとなる
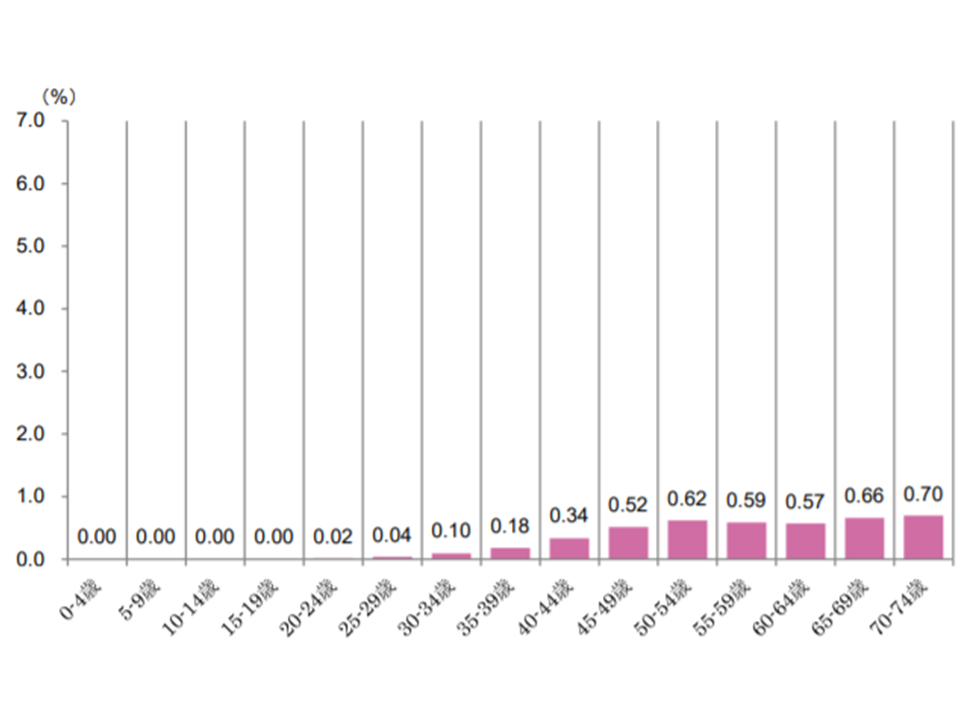
乳がん患者の年齢階層別シェア(2017年度健保連新生物医療費11 200120)
【子宮がん】
▼45-49歳:0.41%▼50-54歳:0.40―がピークで、その後、緩やかに減少していく
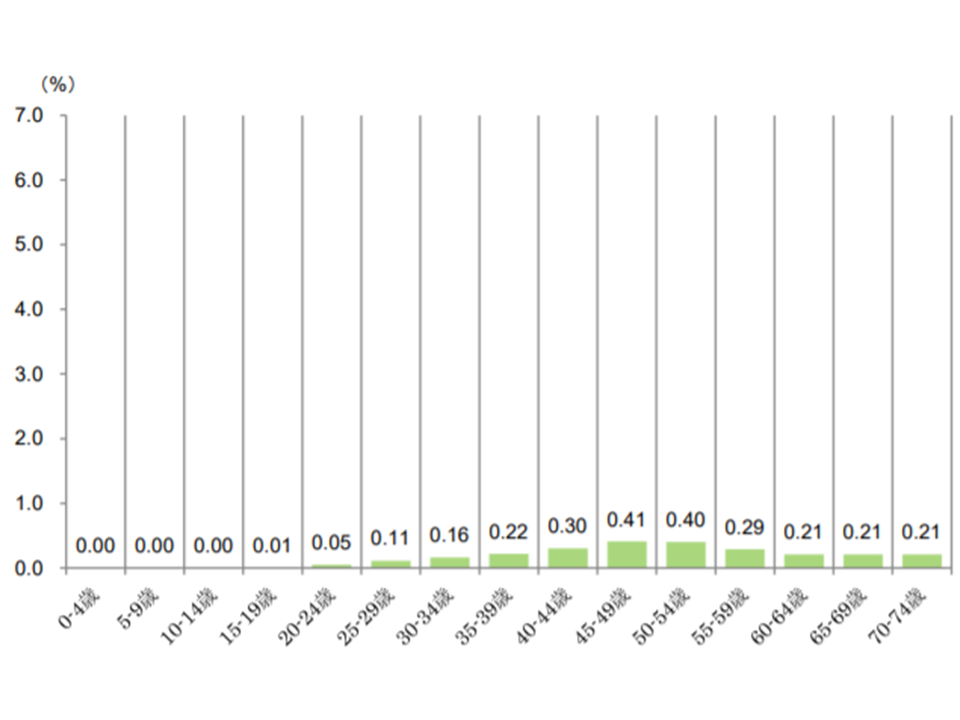
子宮がん患者の年齢階層別シェア(2017年度健保連新生物医療費12 200120)
【悪性リンパ腫】
▼70-74歳:0.37%▼65-69歳:0.27%▼50-64歳:0.21%―と、年齢が上がるにつれて、緩やかに受診者の割合が増加する
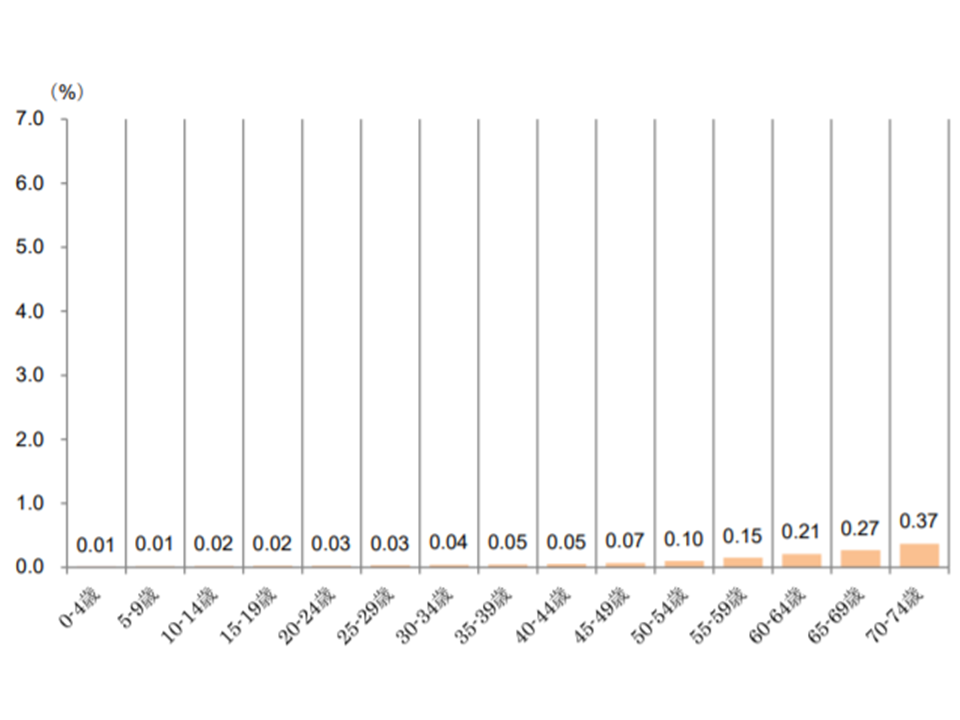
悪性リンパ腫患者の年齢階層別シェア(2017年度健保連新生物医療費13 200120)
【白血病】
▼70-74歳:0.12%▼65-69歳:0.10%▼60-64歳:0.07%―と、年齢が上がるにつれて、極めて緩やかに受診者の割合が増加する
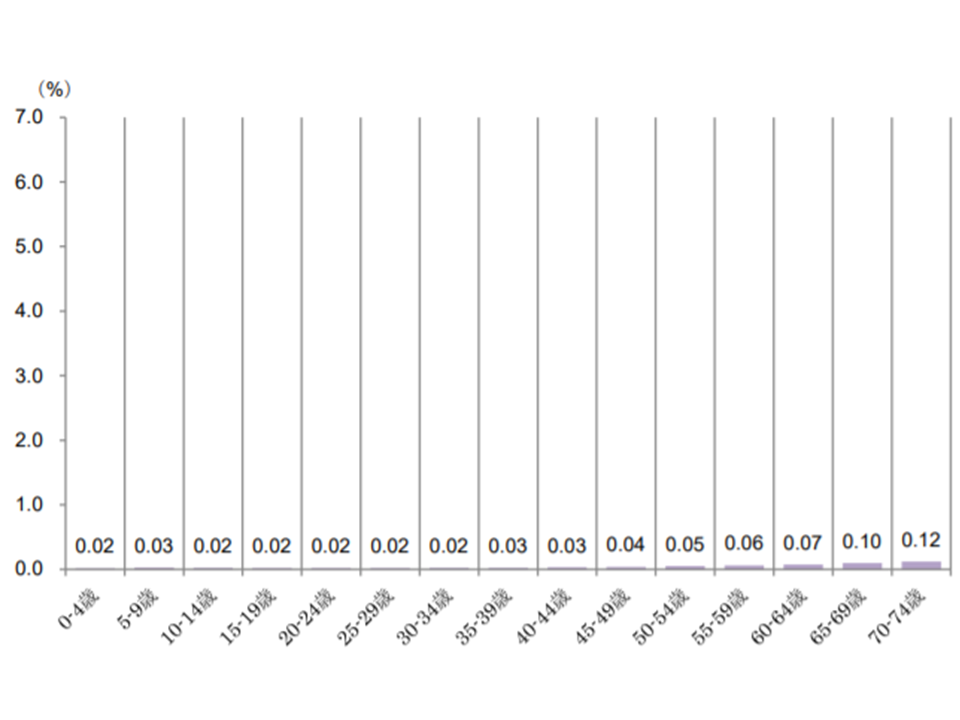
白血病患者の年齢階層別シェア(2017年度健保連新生物医療費14 200120)
【その他のがん】
▼70-74歳:5.77%▼65-69歳:3.97%▼60-64歳:2.74%―と、高齢期において、受診者の割合が急激に増加する
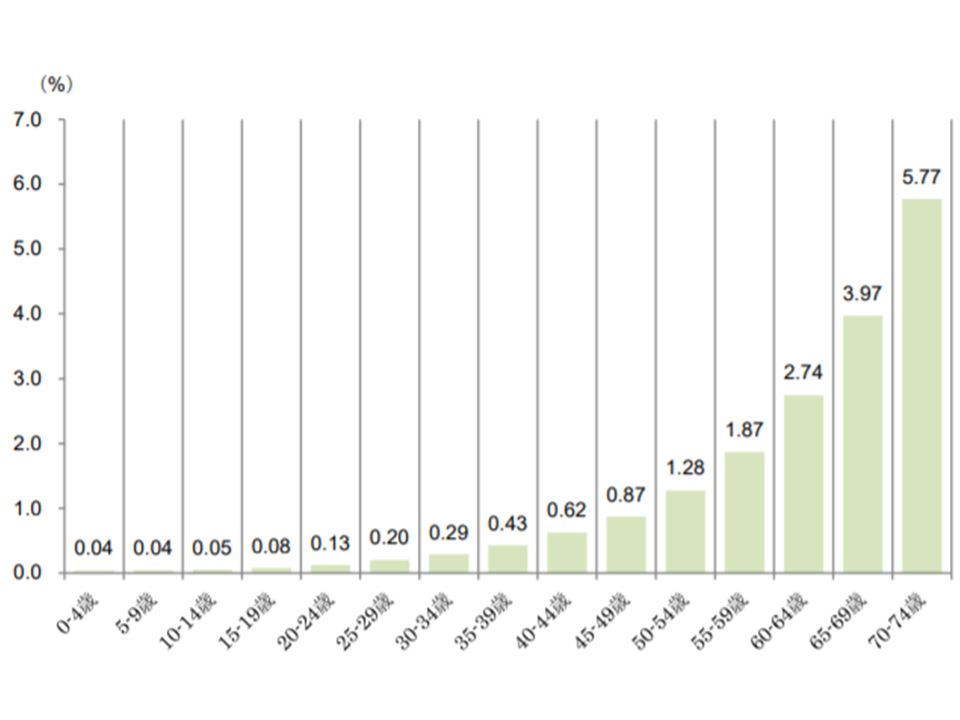
その他のがん患者の年齢階層別シェア(2017年度健保連新生物医療費15 200120)
【良性・その他の新生物】
40歳代後半から、増減を繰り返しながら緩やかに増加する
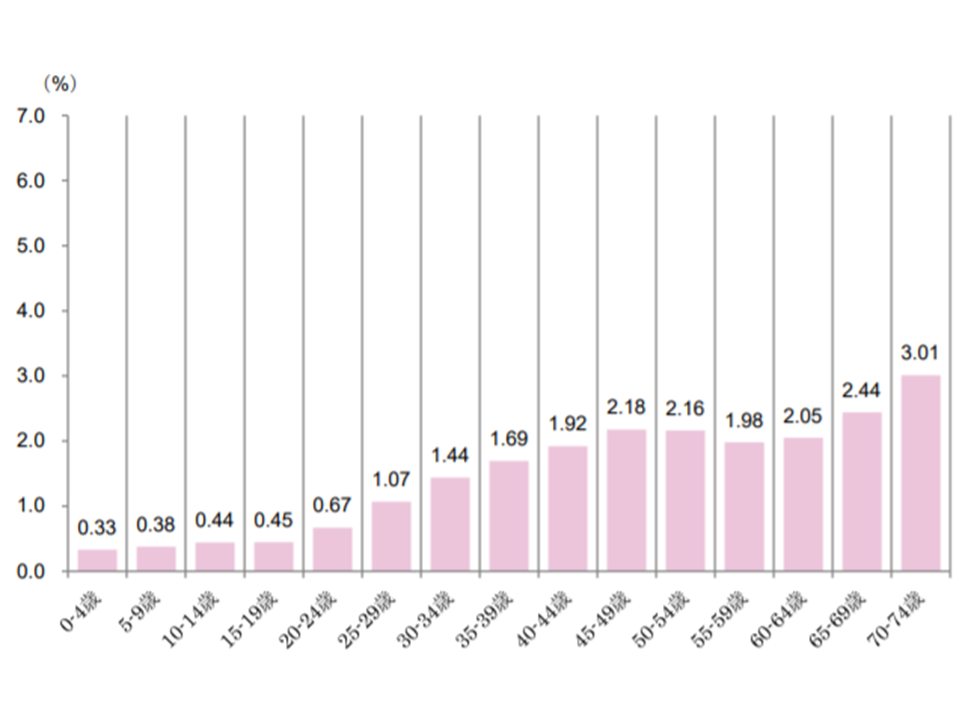
良性腫瘍、その他のがん患者の年齢階層別シェア(2017年度健保連新生物医療費16 200120)


【関連記事】
4月分医療費トップ3疾患は、鼻アレルギー・高血圧症・喘息―健保連
2018年度、1000万円以上の超高額レセプトが増加、1か月の医療費最高額は血友病A患者の9058万円―健保連
2017年度、1か月当たりの医療費最高額は血友病A患者の7915万円―健保連
2016年度、1か月当たりの医療費最高額は1億694万円―健保連
健保組合財政は2018年度に好転したが、医療保険の「給付と負担の見直し」早急に進めよ―健保連
後期高齢者支援金への全面総報酬割導入で、2017年度健保組合決算は黒字が大幅減―健保連
2016年度の健保組合決算は黒字だが、2025年に向けて医療保険改革が必要不可欠―健保連
75歳以上の自己負担を原則2割に引き上げ、市販品類似薬の保険給付見直しを―健保連
機能強化加算は生活習慣病患者に限定せよ、花粉症治療のOTC類似薬は保険給付から除外せよ―健保連
医療保険財政が逼迫する中、「軽症者の保険給付範囲縮小」へ舵を切るべきでは―健保連、全国健康保険協会
皮膚乾燥症にヒルドイドやワセリンのみ処方する場合、保険給付から除外せよ―健保連
後期高齢者の医療費一部負担、早急に「原則2割」へ引き上げよ―被用者保険5団体
2017年度の生活習慣病医療費、入院外では「糖尿病」がシェア第1位に躍り出る—健保連
2016年度は透析医療費が入院・入院外とも大きく増加、単価増が要因の1つ—健保連
メンタル疾患、「疾患の種類別」「入院・入院外の別」で医療費の構造が大きく異なる—健保連
医科の入院・入院外とも家族で1人当たり医療費が高く、背景に「受診率」の高さ—健保連
感冒やアレルギー性鼻炎では「健康教育」、インフルエンザでは「予防接種」の重要性を再確認―健保連
健保組合加入者の31%は脂質に、11%は肝機能に問題があり医療機関受診が必要―健保連
健保組合の「がん医療費」は全体の11.2%と増加傾向、うち乳がん医療費が最多で14%占める―健保連
肥満者は複合的な健康リスクを抱えており、血圧・血糖のリスクは高齢になるほど高まる—健保連
2018年1月、健保組合全体で後発品割合は74.1%に—健保連
統合失調症等・気分障害など、同じ疾患でも入院と入院外とで医療費の構造が全く異なる—健保連
健保組合財政は改善しているが6割が赤字、2割強が協会けんぽ以上の保険料率―2018年度健保連予算
風邪やアレルギー性鼻炎、乳幼児で受診率高く、家族の1人当たり医療費が高い―健保連
医科入院「家族で在院日数が長い」、医科入院外「家族の呼吸系疾患の医療費が高い」—健保連
健保組合加入者の5.47%は血糖、11.90%は肝機能に問題があり医療機関受診が必要―健保連
高齢になるほど血圧リスクが高まり、50歳代以降の被扶養者では脂質リスクが高い—健保連
狭心症では1日当たり医療費の高さが、脳梗塞では入院日数の長さが医療費に影響—健保連
統合失調症や気分障害は男性で、神経症性障害は女性で1人当たり医療費が高い—健保連
医科入院・入院外とも、本人より家族の1人当たり医療費が高い—健保連
健保組合の2017年度予算、全体で7割が赤字予算、赤字総額は3060億円に膨張―健保連
感冒やアレルギー性鼻炎の医療費分析、サラリーマン本人は家族に比べ「受診せず」―健保連
肥満や血圧などの健康リスク保有者、罹患疾病トップは高血圧症―健保連
がん医療費は医療費全体の1割強、うち乳がんの医療費が最多で14.5%占める―健保連調査
肥満者のほうが健康リスクが高く、その内容も複雑―健保連調査
健保組合の生活習慣病対策、特定健診実施率は72.4%、特定保健指導では15.2%にとどまる―2014年度健保連調査
気分障害患者は全体の1.76%、神経症性障害等患者は全体の1.43%―健保連の2014年度調査
特定保健指導に生活習慣病リスク軽減や肝機能改善などの効果があることを実証―健保連
特定保健指導の未受診者は医療費1.5倍、医療費適正化に効果―健保連
医療保険制度の維持に向け、給付と負担の在り方を見直し、医療費適正化を進めよ―健保連
2016年度は透析医療費が入院・入院外とも大きく増加、単価増が要因の1つ—健保連
DPCでは「別個」でも、一般則で「一連」となる入院、【救急医療管理加算】等の算定不可―中医協総会(3)
看護必要度B項目の記載方法を見直し、特定機能病院では回リハ病棟の届け出を認めない―中医協総会(2)
遺伝性乳がん・卵巣がん(HBOC)、「未発症部位」切除も保険適用へ―中医協総会(1)



