看護必要度が「高齢の誤嚥性肺炎等患者の急性期一般1への救急搬送」を促している可能性―入院・外来医療分科会(1)
2023.8.10.(木)
2022年度の前回診療報酬改定では、一般病棟用の重症度、医療・看護必要度について「心電図モニタ管理」を削除するとの見直しを行った。これにより各病院で看護必要度割合が下がってしまうが、「注射薬剤3種類」が増加し、その「下がる」分を取り戻している実態がある。今後「注射薬剤3種類」の適正化を検討すべきではないか—。
高齢者の誤嚥性肺炎・尿路感染症については、急性期一般1病棟に入院した場合でも、他の病棟に入院した場合でも医療資源投入量に差はない。しかし、こうした患者を救急搬送して入院させることで、看護必要度の「救急搬送後の入院」として5日間、A項目2点を獲得できてしまっており、これが急性期一般1への高齢者救急搬送を促している側面が否定できない。こうした点を改善していく必要があるのではないか—。
8月10日に開催された診療報酬調査専門組織「入院・外来医療等の調査・評価分科会」(以下、入院・外来医療分科会)で、こういった議論が行われました。同日には「高度急性期入院医療」「地域包括ケア病棟」「慢性期入院医療」に関する詳細な議論も行っており、別稿で報じます。
目次
心電図モニタ管理の廃止による看護必要度低下を「注射薬剤3種類」で取り戻す?
入院医療については、さまざまな入院料ごとに「当該病棟・病床での入院が真に必要な患者を受け入れる」ことが求められます。高点数が設定された「高度医療が必要な重症患者」のための病棟に軽症患者が入院しては、「真に高度医療が必要な重症患者」の円滑な入院が阻害され、また限られた医療資源(マンパワー、設備等)の有効活用、医療保険制度の維持などの面でも悪影響が出てしまうためです。
このため入院料ごとに「当該病棟・病床で受け入れるべき患者像」が定められ、そうした患者数を受け入れる基準値(当該患者像にマッチした患者が●%以上入院していること)などが設けられています。
急性期入院医療では「患者像」を「一般病棟用の重症度、医療・看護必要度」(以下、本稿では単に「看護必要度」とする)で定め、評価指標」「基準値」が設けられ、真に急性期入院医療が必要な患者」を受け入れている病院についてのみ、急性期の診療報酬(例えば【急性期一般入院料1】など)を取得することを認めているのです。
現在、「急性期入院料の評価指標」としては、主に「重症度、医療・看護必要度」(以下、看護必要度)が用いられており、▼A項目(主に処置等)▼B項目(主にADL)▼C項目(主に手術等)—を患者の状態を評価し、「A2点以上かつB3点以上」「A3以上」「C1点以上」のいずれかを満たす「重症患者」(看護必要度を満たす患者)の割合が、例えば許可病床200床以上の急性期一般1では「レセプト電算処理システムコードを用いた看護必要度IIで28%以上」という基準値が定められています(関連記事はこちら)。
もっとも、看護必要度は「急性期入院医療の患者状態を評価する指標」として完璧なものではありません。このため診療報酬改定の都度に問題点を洗い出し、改善に向けた見直しを行っています。2022年度の前回診療報酬改定では次のような看護必要度の見直しが行われています(関連記事はこちら)。
【内容の見直し】
(1)A項目の「心電図モニター管理」を削除する
(2)A項目の「点滴ライン同時3本以上の管理」を「注射薬剤3種類」に定義変更する
(3)A項目の「輸血や血液製剤の管理」について1点から2点に引き上げる
【重症患者割合の基準値の見直し】(下表参照)
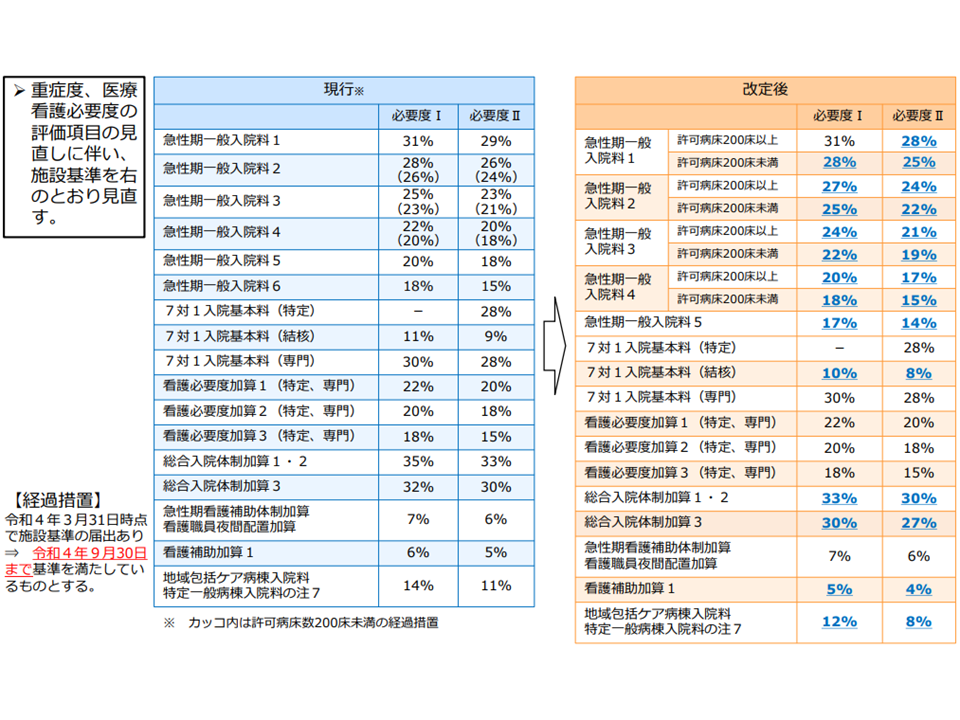
入院料・加算の重症患者割合の基準値見直し概要(2022年度診療報酬改定)
8月10日の入院・外来医療分科会では、こうした見直しの影響について次のような調査結果が示されました。
▽レセプト電算処理システムコードを用いる看護必要度IIは急性期一般1の89.0%、急性期一般2・3の71.9%、急性期一般4-6の34.0%で使用され、調査票を用いる看護必要度I使用の理由は「評価票の記入のほうが容易であり、看護必要度IIへの変更の必要性を感じない」との声が多い
▽2022年度前回改定の前後で、看護必要度Iの該当患者割合は急性期一般1で約5%、急性期一般4で約3%低下、看護必要度IIの該当患者割合は急性期一般1で約4%、急性期一般4で約1%低下していた
▽2022年度前回改定の前後で、看護必要度の該当患者割合は「低い方向」にシフトしている
▽2022年度前回改定の前後で、看護必要度A項目の該当状況をみると「薬剤3種類以上」(旧:点滴3本以上)が急増している
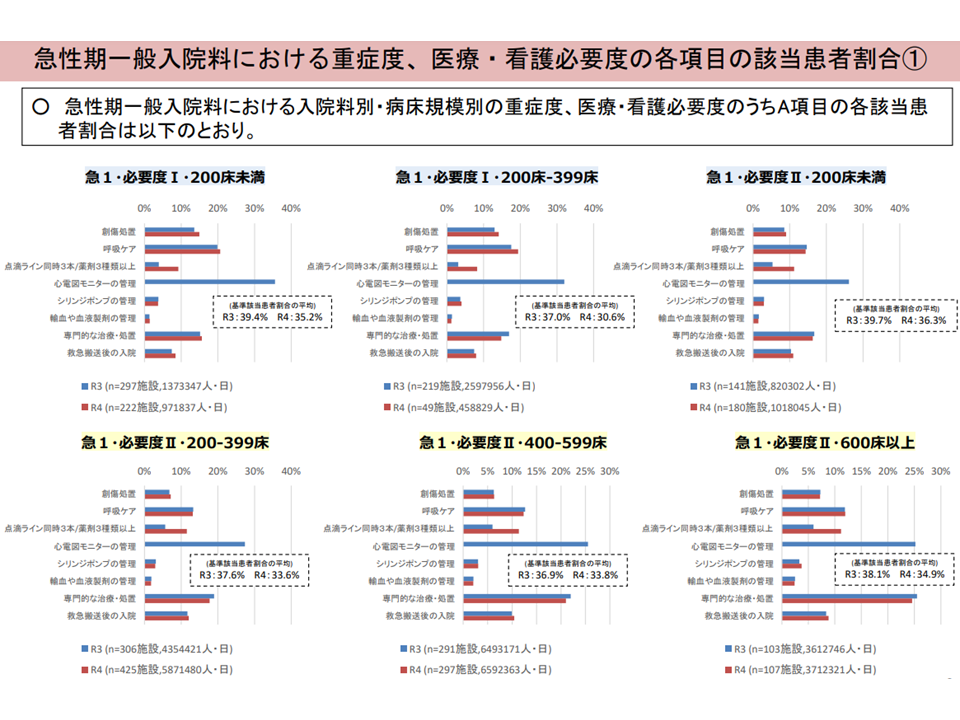
2022年度の前回改定後に「注射薬剤3種類以上」のチェックが急増している(入院・外来医療分科会(1)2 230810)
このうち「薬剤3種類以上」が急増している点について多くの委員が「心電図モニタ管理が削除されA得点が下がる部分を、薬剤3種類以上で取り戻しているのではないか」と指摘。今後、適正な運用がなされているのかなどを確認したうえで、「薬剤3種類以上」の適正化論議が進むと考えられます。
このほか、委員からは看護必要度について「抗血栓塞栓薬の持続点滴の使用が2022年度改定後に増加しており、モラルハザード(不適切な看護必要度の操作)がなされていない注視すべき」(秋山智弥委員:名古屋大学医学部附属病院卒後臨床研修・キャリア形成支援センター教授)、「看護職員の負担軽減を考慮し、そろそろ看護必要度IIへの一本化(看護必要度Iの廃止)を検討すべき」(秋山委員)、「抗がん剤関連項目について、外来移行との関係を整理していくべきである」(中野惠委員:健康保険組合連合会参与)、「抗がん剤について、骨髄抑制作用のある医薬品では、より看護の手間がかかると思う。薬剤の特性やレジメンを勘案した評価の細分化も検討すべきではないか」(眞野成康委員:東北大学病院教授・薬剤部長)、「B項目について看護職員の負担軽減を考慮し、別の既存指標への代替等(B項目の廃止)を考えていくべき時期に来ている」(牧野憲一委員:旭川赤十字病院院長、日本病院会常任理事)など多様な意見が出ています。
今後、こうした意見をベースに「看護必要度改善案」を練っていくことになります。
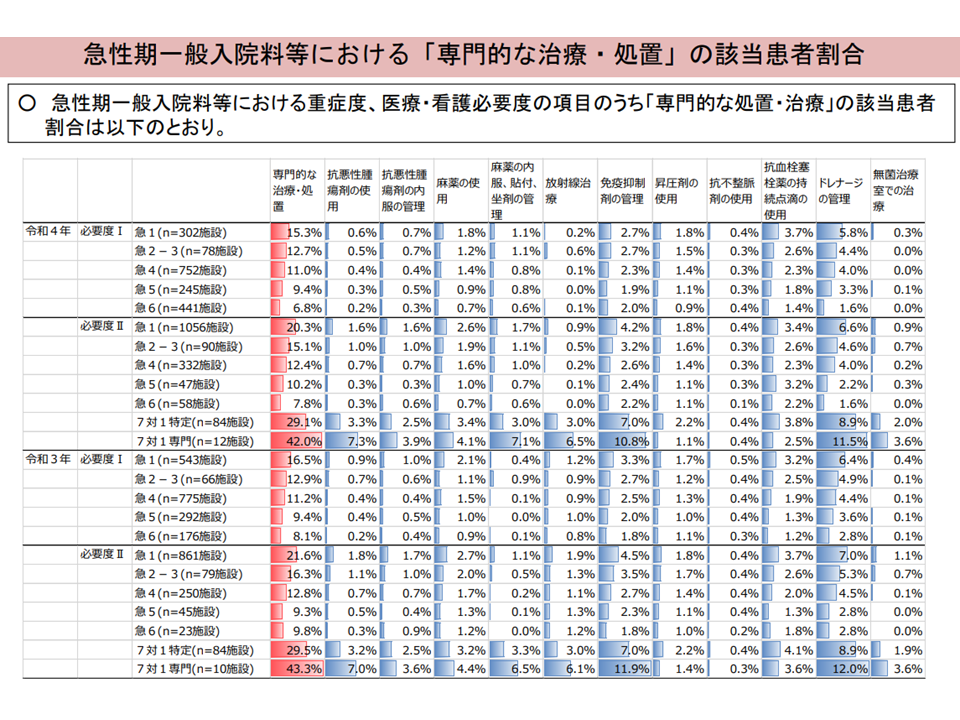
専門的処置・治療の2022年度改定前後での変化(入院・外来医療分科会(1)3 230810)
看護必要度が、高齢の誤嚥性肺炎患者を急性期一般1に救急搬送するインセンティブに・・・
ところで、急性期入院医療に関しては「高齢の急性期入院患者をどの病棟で受け入れるべきか」という論点が浮上しています。
急性期一般1でも高齢・要介護・認知症の患者が増加し、主な傷病としては誤嚥性肺炎や尿路感染症が多いが、急性期一般1では地域包括ケア病棟に比べて介護福祉士やリハビリ専門職の配置が薄く、このため「寝かせ切り」→「ADL低下・認知機能低下」→「寝たきり」状態を招きやすくなっていると指摘されます。
このため「急性期病棟にも介護福祉士配置・リハビリスタッフ配置の強化をしてはどうか」、あるいは「高齢の急性期入院患者は主に地域包括ケア病棟で受けてはどうか」などの提案がなされています。しかし前者には「介護現場でも介護職員不足が指摘される中では非現実的である」との、後者には「13対1看護配置の地域包括ケア病棟では、重症の高齢患者に十分に対応できないのではないか」との指摘もあり、さらなる議論が必要な状況です(関連記事はこちら)。
こうした議論に資するよう、8月10日の入院・外来医療分科会には「高齢入院患者の状態」に関する詳細な分析結果が示されています。
▽DPC算定病床・地域包括ケア病棟に入院する75歳以上の患者では「コロナ感染症」「食物・吐物による肺臓炎」「うっ血性心不全」「老人性初発白内障」「大腸<結腸>のポリープ」「大腿骨頚部骨折(閉鎖性)」「転子貫通骨折(閉鎖性)」「尿路感染症(部位不明)」などが多い
▽高齢者に多い疾患は、全疾患平均に比べて「救急搬送される割合」が高い。「食物・吐物による肺臓炎」「尿路感染症」等が急性期一般1に入院する割合は、全疾患平均と同程度に高い
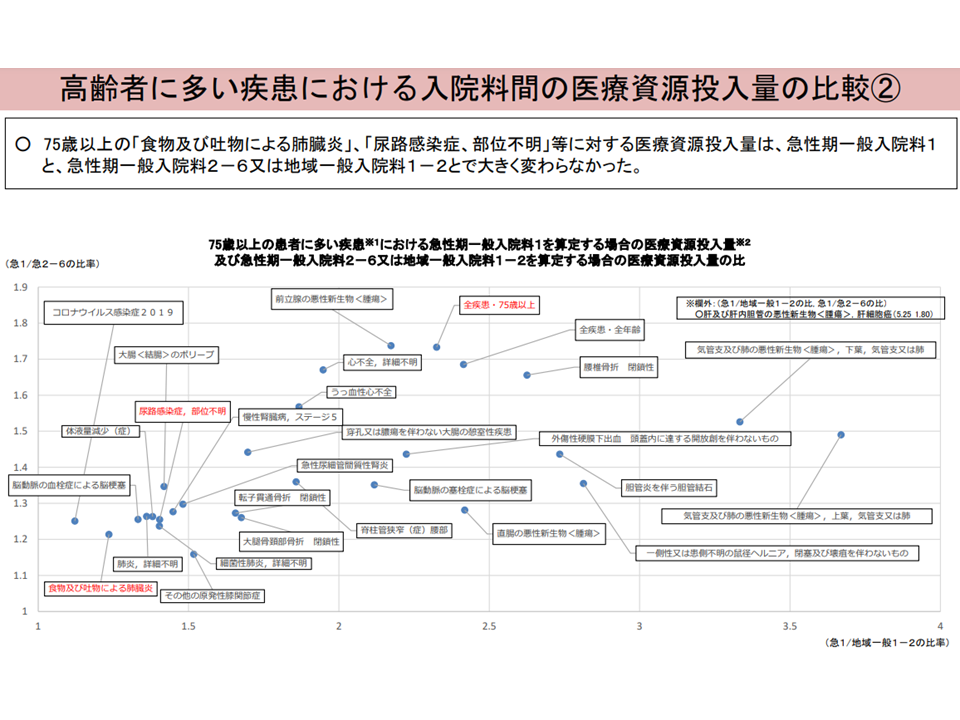
▽「食物・吐物による肺臓炎」「尿路感染症(部位不明)」などでは、「急性期一般1」と「地域一般」とで医療資源投入量に大きな差はない
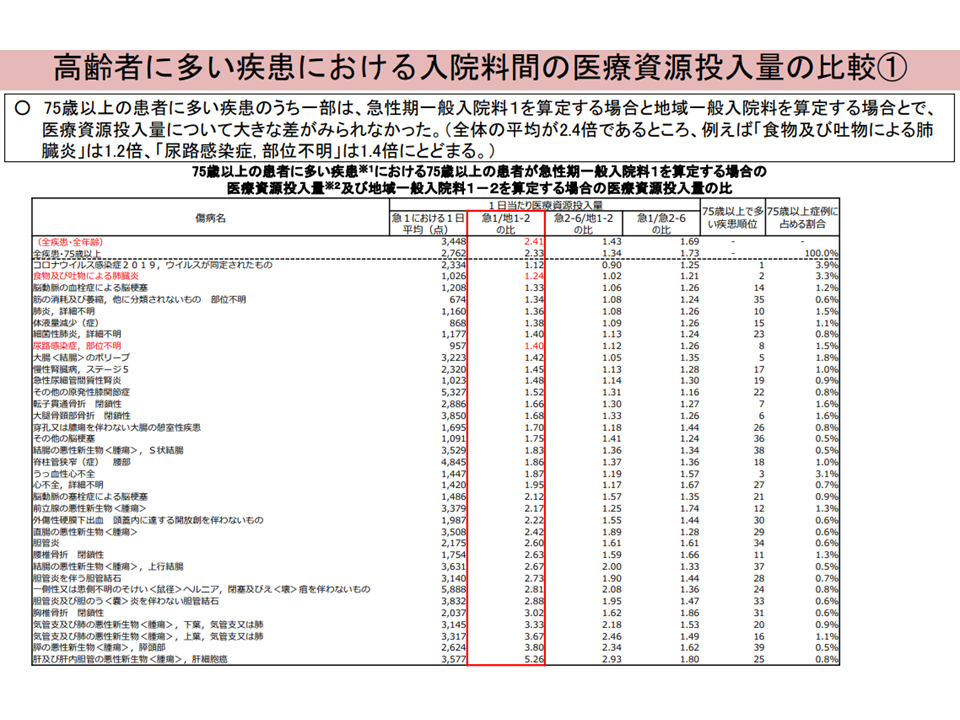
高齢の誤嚥性肺炎等の救急搬送入院について1(入院・外来医療分科会(1)4 230810)
▽75歳以上の「食物・吐物による肺臓炎」、「尿路感染症(部位不明)」等への医療資源投入量は、急性期一般1・急性期一般2-6・地域一般とで大きく変わらない
高齢の誤嚥性肺炎等の救急搬送入院について2(入院・外来医療分科会(1)5 230810)
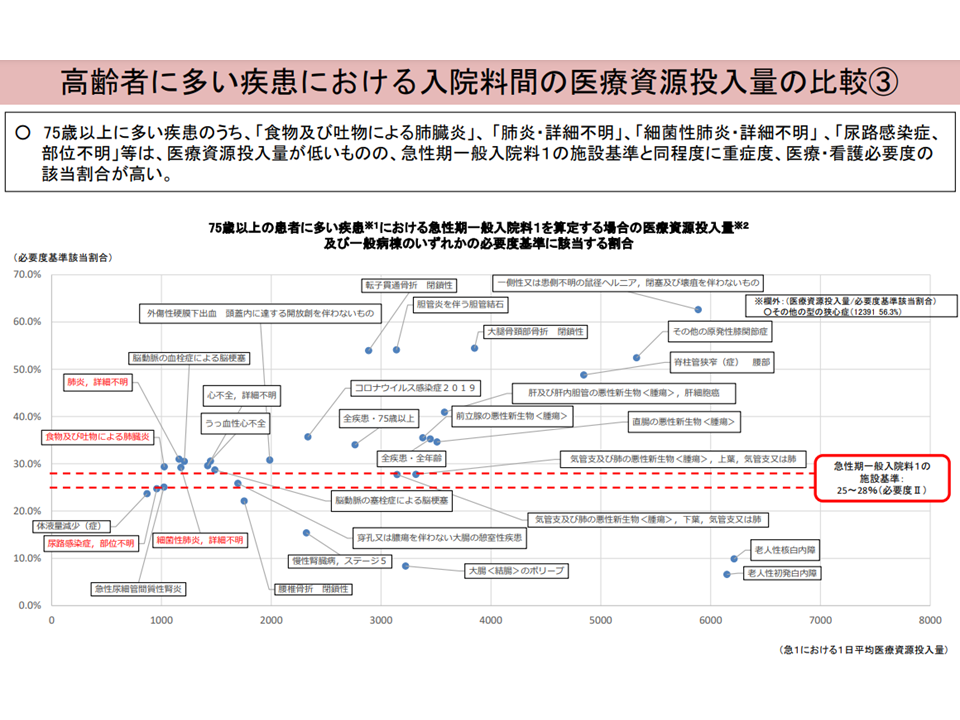
▽75歳以上に多い「食物・吐物による肺臓炎」「肺炎・詳細不明」、「細菌性肺炎・詳細不明」「尿路感染症(部位不明)」等は、医療資源投入量が低いが、急性期一般1の施設基準と同程度に看護必要度該当割合が高い
高齢の誤嚥性肺炎等の救急搬送入院について3(入院・外来医療分科会(1)6 230810)
▽急性期一般1における75歳以上の「食物・吐物による肺臓炎」「尿路感染症」「腰椎骨折(閉鎖性)」患者の看護必要度を見ると次のような特徴がある
▼A3点未満でも、「A2点以上かつB3点以上」を満たす割合が全疾患平均よりも高い
▼「食物・吐物による肺臓炎」は、「A2点以上かつB3点以上」または「A3点以上」の該当割合が全疾患平均より高い
▼「尿路感染症」は、「A3点以上」の該当割合は全疾患平均よりも低いが、「A3点以上に該当しない日のうち、A2点以上かつB3点以上に該当する日の割合が高い」「「A2点以上かつB3点以上、またはA3点以上のいずれかに該当する割合は全疾患平均と同程度」である
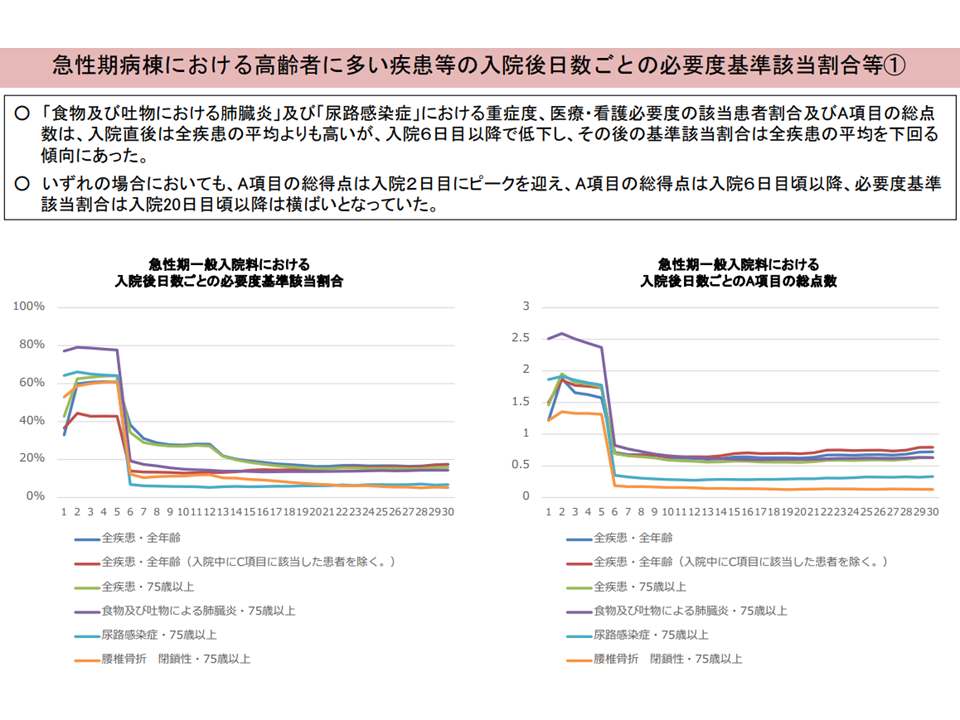
▽「食物・吐物における肺臓炎」「尿路感染症」における看護必要度該当患者割合・A項目総点数には次のような特徴がある
▼入院直後は全疾患平均よりも高い
▼入院6日目以降で低下し、その後は全疾患平均を下回る傾向にある
▼A項目総得点は入院2日目にピークを迎える
▼A項目総点数は入院6日目頃以降、看護必要度該当患者割合は入院20日目頃以降に横ばいとなる
高齢の誤嚥性肺炎等の救急搬送入院について4(入院・外来医療分科会(1)7 230810)
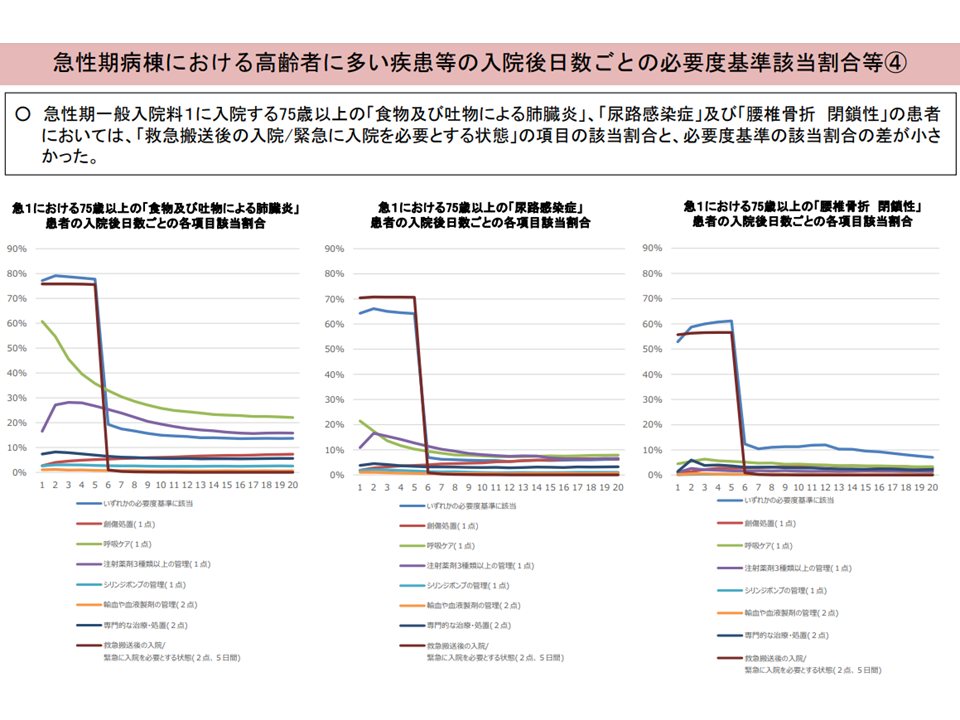
▽75歳以上の「食物・吐物による肺臓炎」「尿路感染症」は、全疾患平均と比べ「専門的な治療・処置」の該当割合が低く、「救急搬送後の入院/緊急に入院を必要とする状態」の該当割合が高い(A項目総点数がピークとなる入院2日目は、その傾向がより顕著)
▽急性期一般1における75歳以上の「食物・吐物による肺臓炎」「尿路感染症」「腰椎骨折(閉鎖性)」では「救急搬送後の入院/緊急に入院を必要とする状態」の該当割合と、必要度基準の該当割合の差が小さい
高齢の誤嚥性肺炎等の救急搬送入院について5(入院・外来医療分科会(1)8 230810)
▽急性期一般1における75歳以上の「食物・吐物による肺臓炎」では、「救急搬送後の入院/緊急に入院を必要とする状態」の該当割合が他入院料と比べて高いが、その他の項目は急性期一般2・3と大きく変わらない
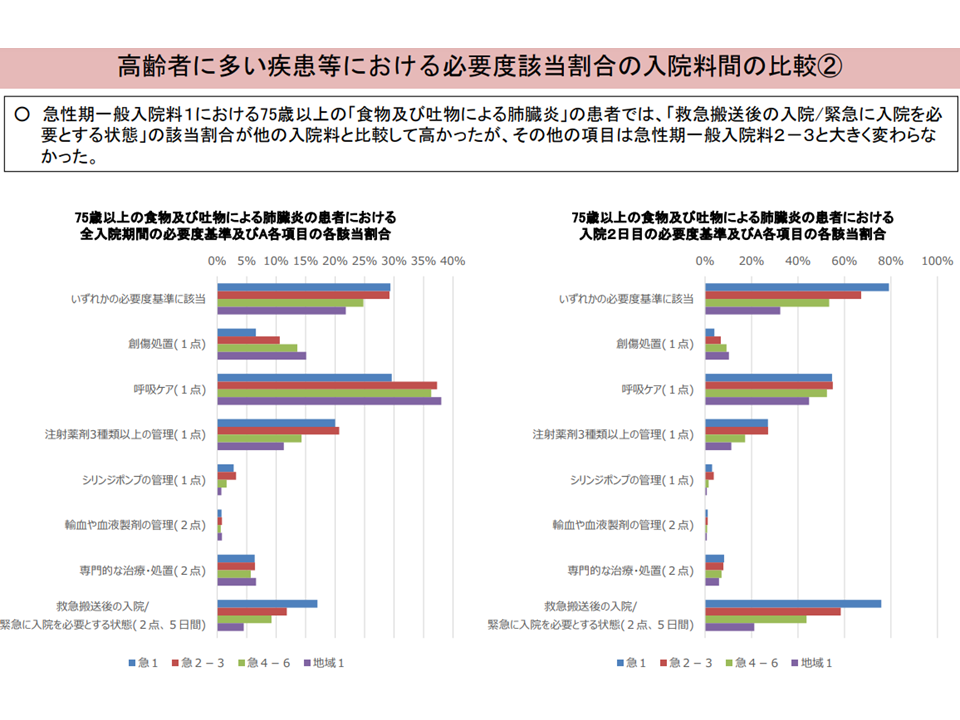
高齢の誤嚥性肺炎等の救急搬送入院について6(入院・外来医療分科会(1)9 230810)
▽急性期一般1における75歳以上の「尿路感染症」では、看護必要度該当患者割合は他入院料と比べて高いが、「救急搬送後の入院/緊急に入院を必要とする状態」以外の項目は、他入院料と比べて低い
こうした膨大なデータを総合すると、次のように「現在の看護必要度」が「誤嚥性肺炎や尿路感染症に罹患した高齢者を急性期一般1へ救急搬送する」方向に動かしている側面があると言えます。
▼救急搬送患者では「5日間、A項目2点」を獲得できる
▼高齢者の多くはADLに問題があるケースが多く、B項目は満たしやすい
↓
▼誤嚥性肺炎・尿路感染症でも、「救急搬送」すれば、急性期一般1の看護必要度割合を高めることができる(A2点以上・B3点以上に該当しやすい)
↓
▼誤嚥性肺炎・尿路感染症は「急性期一般1でも、地域一般でも医療資源投入量に大きな差はない」(地域一般等での治療も可能)にもかかわらず、急性期一般1で受けよとのインセンティブが働いてしまう
もちろん、誤嚥性肺炎や尿路感染症であっても重篤な状態の患者がおり「看護配置の手厚い急性期一般1を選択する」ケースも少なくないと思われますが、データからは上記のように「看護必要度を上げんがために、誤嚥性肺炎・尿路感染症などの高齢患者の救急搬送を急性期一般1で受ける」ような事態もありうることが示されているのです。
入院・外来医療分科会でも、少なからぬ委員が同様の問題意識を持ち、例えば「救急搬送=A2点・5日間を見直し、A1点とする、あるいは入院から2日までを2点、以降は1点とするなどの対応を考えるべき」(秋山委員)、「救急搬送=A2点・5日間について、疾患別に見直すようなことが可能なのか検討していく必要がある」(小池創一委員:自治医科大学地域医療学センター地域医療政策部門教授)などの提案が出ています。
「看護必要度を上げるインセンティブ」をなくす・縮小することで、急性期一般1への「誤嚥性肺炎・尿路感染症の救急搬送」を減らせるのではないか、との提案と言えます。
もっとも、インセンティブをなくすだけでは、「誤嚥性肺炎・尿路感染症の救急搬送」が路頭に迷いかねません。このため、「誤嚥性肺炎や尿路感染症について、医療資源投入量からは急性期一般1以外でも積極的に受け入れていくべき状況が見て取れるが、その場合には、地域包括ケア病棟などでこうした患者をより積極的に受ける報酬上のインセンティブを併せて考える必要があるのではないか」(牧野委員)、「急性期治療を終えた患者が、1日も早く後方病床に転院できるような、転院を促すような仕組みを考える必要がある」(猪口雄二委員:日本医師会副会長)、「誤嚥性肺炎・尿路感染症は医療資源投入量は少ないが、高齢患者では看護の手間が多くなるとも言え、手厚い看護配置が可能な報酬上の手当て(地域包括ケア病棟での看護加配に対する加算など)をセットで行うべき」(秋山委員)との提案も出ています。
こちらは「誤嚥性肺炎・尿路感染症の救急搬送」を地域包括ケア病棟等で受けるためのインセンティブを付与すべきという意見です。
両者の考えをベースに、セットで具体化に向けた検討が進められると思われます。
急性期充実体制加算の「300床未満病院の実績要件緩和」存続すべきか
このほか、急性期充実体制加算等に関して、▼300床未満の病院では、6施設で急性期充実体制加算が取得されている▼うち6施設すべてで「同一2次医療圏に別の急性期充実体制加算取得病院がある」▼うち5施設で「同一2次医療圏に特定機能病院がある」—ことが紹介されました。
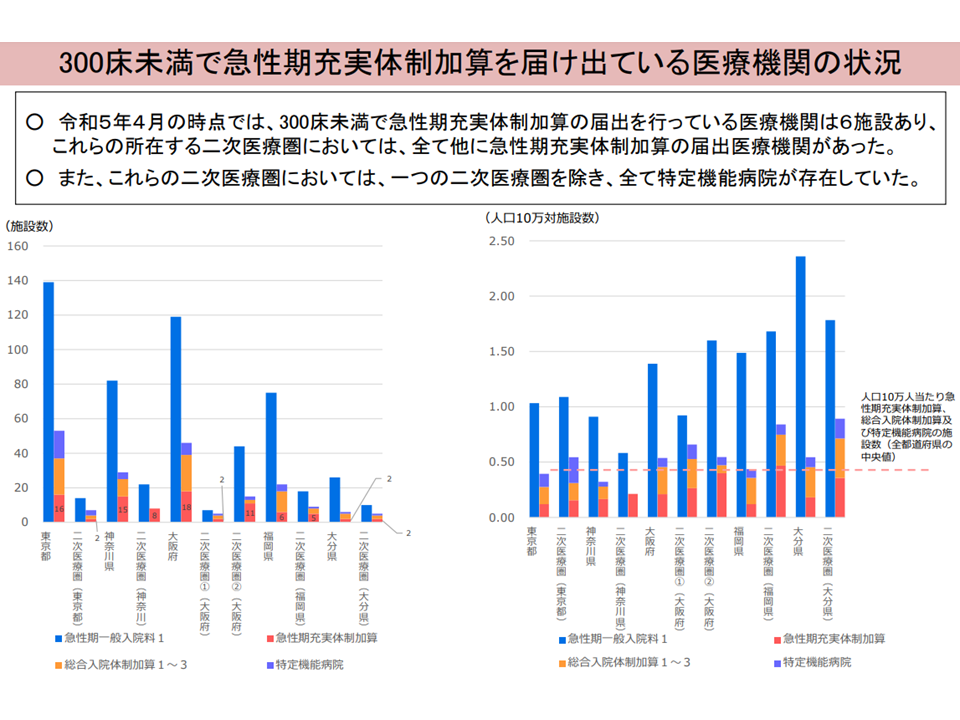
300床の急性期充実体制加算取得病院について(入院・外来医療分科会(1)1 230810)
この点については「急性期充実体制加算には、地域の急性期機能を集約するという目的もあると考えるが、300床未満病院ではその目的から外れている」「300床未満病院における実績要件緩和措置は廃止すべきではないか」「地域医療構想と診療報酬との整合性を考慮し、急性期充実体制加算の要件に『地域医療構想調整会議での同意』を求めてはどうか」といった意見が中野委員や鳥海弥寿雄委員(東京慈恵会医科大学医療保険指導室室長)らから出されています。
ただし「300床未満病院での実績緩和」について、「小規模だがとがった存在である病院を評価するもの」との意見も出ており、今後、緩和要件を存続すべきか、廃止すべきかが論点の1つになってきそうです。
【関連記事】
費用対効果制度について医薬品業界・医療機器業界から意見聴取、医薬品・機器の各々の特性踏まえた制度改善を―中医協
後発品の価格帯集約ルール、医療上の必要な医薬品の価格を下支えするルールなど、どのように考えていくべきか―中医協・薬価専門部会
少子化が進展する中で、小児医療・周産期医療について「集約化」と「アクセス確保」とのバランス考慮が極めて重要—中医協総会
2024年度以降の診療報酬改定、実施時期を2か月遅らせ「6月1日施行」とする方針を中医協で固める、薬価改定は4月実施を維持
医薬品を保険適用した後の「効能効果追加」などの評価改善、市場拡大再算定の在り方を継続論議―中医協・薬価専門部会
診療時間短縮などの効果あるプログラム医療機器、特別な評価をすべきか?―中医協・材料部会
感染対策向上加算等、「次なる新興感染症に備えるための医療機関・都道府県の協定」締結進むような見直しを—中医協総会
一部に「歪んだオンライン診療」、適切な形でのオンライン診療推進を目指せ!D to P with Nの量・質の拡充を―入院・外来医療分科会(4)
外来医療の機能分化が2024年度診療報酬改定でも重要テーマ、生活習慣病管理の取得・算定推進に向けた手立ては―入院・外来医療分科会(3)
入退院支援加算について「入院料別の施設基準・算定要件」など検討しては、緊急入院患者の退院支援が重要課題―入院・外来医療分科会(2)
がん化学療法の外来移行、「栄養指導」や「仕事と治療との両立支援」などと一体的・総合的に進めよ―入院・外来医療分科会(1)
高額な医薬品・医療機器など、より迅速かつ適切に費用対効果評価を行える仕組みを目指せ、評価人材の育成も急務―中医協
新薬創出等加算の企業要件には「相当の合理性」あり、ドラッグ・ラグ/ロスで日本国民が被る不利益をまず明確化せよ―中医協・薬価専門部会
在宅医療ニーズの急増に備え「在宅医療の質・量双方の充実」が継続課題!訪問看護師の心身負担増への対応も重要課題—中医協総会
入院医療における「身体拘束の縮小・廃止」のためには「病院長の意識・決断」が非常に重要―入院・外来医療分科会(3)
地域包括ケア病棟、誤嚥性肺炎等の直接入棟患者に「早期から適切なリハビリ」実施すべき―入院・外来医療分科会(2)
総合入院体制加算から急性期充実体制へのシフトで地域医療への影響は?加算取得病院の地域差をどう考えるか―入院・外来医療分科会(1)
「特許期間中の薬価を維持する」仕組み導入などで、日本の医薬品市場の魅力向上を図るべき―中医協・薬価専門部会
乳がん再発リスクなどを検出するプログラム医療機器、メーカーの体制など整い2023年9月から保険適用―中医協総会(2)
高齢患者の急性期入院、入院後のトリアージにより、下り搬送も含めた「適切な病棟での対応」を促進してはどうか—中医協総会(1)
2024年度の薬価・材料価格制度改革論議始まる、医薬品に関する有識者検討会報告書は「あくまで参考診療」—中医協総会(3)
マイナンバーカードの保険証利用が進むほどメリットを実感する者が増えていくため、利用体制整備が最重要—中医協総会(2)
かかりつけ医機能は「地域の医療機関が連携して果たす」べきもの、診療報酬による評価でもこの点を踏まえよ—中医協総会(1)
2024年度の診療報酬・介護報酬・障害福祉等サービス報酬の同時改定で「医療・介護・障害者福祉の連携強化」目指せ—中医協総会(2)
医師働き方改革サポートする【地域医療体制確保加算】取得病院で、勤務医負担がわずかだが増加している—中医協総会(1)
患者・一般国民の多くはオンライン診療よりも対面診療を希望、かかりつけ医機能評価する診療報酬の取得は低調―入院・外来医療分科会(5)
医師働き方改革のポイントは「薬剤師へのタスク・シフト」、薬剤師確保に向けた診療報酬でのサポートを―入院・外来医療分科会(4)
地域包括ケア病棟で救急患者対応相当程度進む、回復期リハビリ病棟で重症患者受け入れなど進む―入院・外来医療分科会(3)
スーパーICU評価の【重症患者対応体制強化加算】、「看護配置に含めない看護師2名以上配置」等が大きなハードル―入院・外来医療分科会(2)
急性期一般1で「病床利用率が下がり、在院日数が延伸し、重症患者割合が下がっている」点をどう考えるべきか―入院・外来医療分科会(1)
総合入院体制加算⇒急性期充実体制加算シフトで産科医療等に悪影響?僻地での訪問看護+オンライン診療を推進!—中医協総会
DPC病院は「DPC制度の正しい理解」が極めて重要、制度の周知徹底と合わせ、違反時の「退出勧告」などの対応検討を—中医協総会
2024年度の費用対効果制度改革に向けた論議スタート、まずは現行制度の課題を抽出―中医協
電子カルテ標準化や医療機関のサイバーセキュリティ対策等の医療DX、診療報酬でどうサポートするか—中医協総会
日常診療・介護の中で「人生の最終段階に受けたい・受けたくない医療・介護」の意思決定支援進めよ!—中医協・介護給付費分科会の意見交換(2)
訪問看護の24時間対応推進には「負担軽減」策が必須!「頻回な訪問看護」提供への工夫を!—中医協・介護給付費分科会の意見交換(1)
急性期入院医療でも「身体拘束ゼロ」を目指すべきで、認知症対応力向上や情報連携推進が必須要素—中医協・介護給付費分科会の意見交換(2)
感染対策向上加算の要件である合同カンファレンス、介護施設等の参加も求めてはどうか—中医協・介護給付費分科会の意見交換(1)
要介護高齢者の急性期入院医療、介護・リハ体制が充実した地域包括ケア病棟等中心に提供すべきでは—中医協・介護給付費分科会の意見交換
2024年度の診療報酬に向け、まず第8次医療計画・医師働き方改革・医療DXに関する意見交換を今春より実施—中医協総会
2022年度改定での「在宅医療の裾野を広げるための加算」や「リフィル処方箋」など、まだ十分に活用されていない—中医協(1)





