看護職の復職支援や医療介護連携の確保など、第7次医療計画に明記—社保審・医療部会
2017.7.20.(木)
2018年度からの新たな医療計画(第7次医療計画)の中に、▼看護職員の確保に向けて復職支援や離職防止などの取り組みを推進していく▼看護師が特定行為研修を地域で受講できるよう、指定研修機関などの整備計画を定める▼医療計画と介護保険事業(支援)計画との整合性確保のために整備目標などを記載する—ことなどを明記する。また、地域の医師偏在解消に向けた当面の方策として「地域医療センターの機能強化」を図る—。
20日に開催された社会保障審議会・医療部会では、こういった点について了承しました。厚生労働省は7月中を目途に、医療計画作成に関する通知を改正し、都道府県に宛てて発出したい考えです。

7月20日に開催された、「第52回 社会保障審議会 医療部会」
地域枠医学生の、さらなる地元定着を目指す
2018年度から新たな医療計画がスタートするため、都道府県では今年度(2017年度)中に計画を作成しなければなりません。厚労省は、計画作成の拠り所となる通知(「医療計画について」(厚労省医政局長通知、厚労省のサイト通知本文と新旧対照表)および「疾病・事業及び在宅医療に係る医療体制について」(同局地域医療計画課長通知、厚労省のサイト通知本体と医療計画で定める数値目標と評価指標例と新旧対照表))を、都道府県に宛てて今年3月末に発出しています(関連記事はこちら)。
ただしこれら通知の中には、発出時点で議論中であった「医療従事者の確保」や「5疾病5事業」の一部などは、十分に記載されていません。今般、関係審議会・検討会の議論が収束し、その内容が医療部会で了承されたことを受け、厚労省は前述の2つの通知を改正し、7月中を目途に改めて都道府県に宛てて発出する考えです。
まず「医療従事者の確保」に関しては、▼医師▼歯科医師▼薬剤師▼看護職員—の各職種について確保方策の医療計画への記載を求めることになります。
医師確保においては、「偏在対策」が最重要論点の1つですが、例えば規制的手法をも見据えた対策をとるべきなのか、など抜本的な論議は「医療従事者の需給に関する検討会・医師需給分科会」で今秋から本格な議論が行われます。ただし、そうした抜本対策を待たずに、今すぐ行える方策として「地域医療支援センターの機能強化」を図ることが固められました。主な強化内容は次のとおりです(関連記事はこちらとこちらとこちら)。
▼大学医学部の地域枠入学生は、原則として地元出身者に限定する
▼地域医療支援センターがキャリア形成プログラム(主に地域枠医師を対象に、地域医療に従事する医師のキャリア形成上の不安解消、医師不足地域・診療科の解消を目的とした医師就業プログラム)を策定する場合には、大学医学部・附属病院と十分に連携する
▼キャリア形成プログラムにおいて「大学所在都道府県に置いて臨床研修を受けることを原則とする」「勤務地や診療科を限定する」ことなどを位置付ける
▼修学資金貸与事業における就業義務年限を標準化する(自治医科大学と同程度、貸与期間の1.5倍で、6年貸与を受ければ9年)
これらは地域枠医師などの地元定着(地域定着)をより実効性あるものとすることが狙いです。ただし、中川俊男委員(日本医師会副会長)からの「地域によっては他地域に医師養成を依頼しているケースもある。地域枠を『地元出身者のみ』に完全に限定してしまうと混乱を招くのではないか」との指摘を受け、厚労省医政局地域医療計画課の佐々木健課長は、「(地元定着の実効性を高める)趣旨が明確になるように通知内容を工夫する」との考えを示しています。佐々木地域医療計画課長は、何らかの形で「地元に残る方策」が固められているような場合には、他地域からの地域枠での受け入れを認めることもありうるとの見解も示しました。
また看護職員確保に関しては、▼復職支援・離職防止などの取り組みを推進する▼看護師が特定行為研修を地域で受講できるよう、指定研修機関や協力施設の整備に向けた計画を定める—ことを医療計画に記載し、都道府県に具体的な取り組みを促すことになります(関連記事はこちらとこちら)。
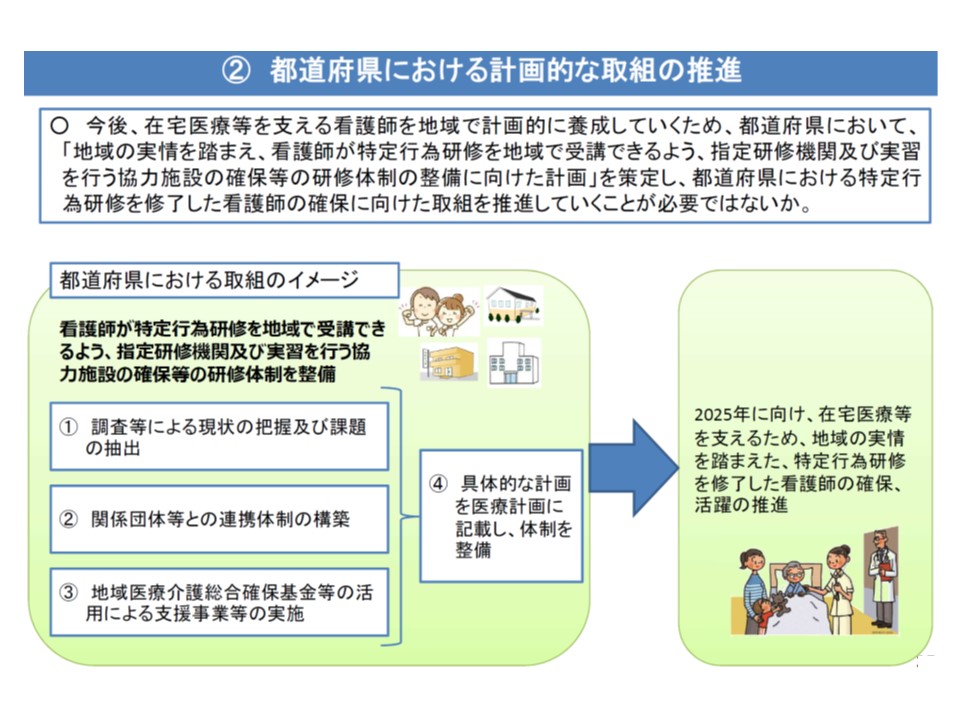
特定行為研修を行う施設(指定研修施設)の整備に関する計画を医療計画に記載する際のイメージ(その1)

特定行為研修を行う施設(指定研修施設)の整備に関する計画を医療計画に記載する際のイメージ(その2)
医療計画と介護保険事業計画との整合性確保が極めて重要
2018年度からは新たな医療計画に加えて、新たな介護保険事業(支援)計画も同時にスタートします。いずれも2025年に向けて、地域医療構想の実現・地域包括ケアシステムの構築を目指すもので、両計画における「整合性の確保」が極めて重要になります。
このため医療部会では、医療計画・介護保険事業支援計画を作成する都道府県と、介護保険事業計画を作成する市町村とで「協議の場」を設け、(1)医療・介護計画で対応すべき需要(2)具体的な整備目標・見込み量の在り方(3)目標の達成状況の評価—の3点について計画作成の前に調整するよう求めることを了承しました。
なお、(1)の医療・介護計画で対応すべき需要とは、▼療養病床に入院する医療区分1の患者の7割▼一般病床に入院するC3(175点)未満の患者▼療養病床入院率の地域差解消—を意味し、「医療計画の見直し等に関する検討会」では具体的な需要推計方法を固めています(関連記事はこちら)。都道府県と市町村で、この需要のうち「どれだけを在宅医療や在宅介護で対応し、どれだけを介護保険施設で対応するのか」を、その実情(既存の医療・介護資源など)を踏まえて具体的に検討するのが(2)のプロセスになります。
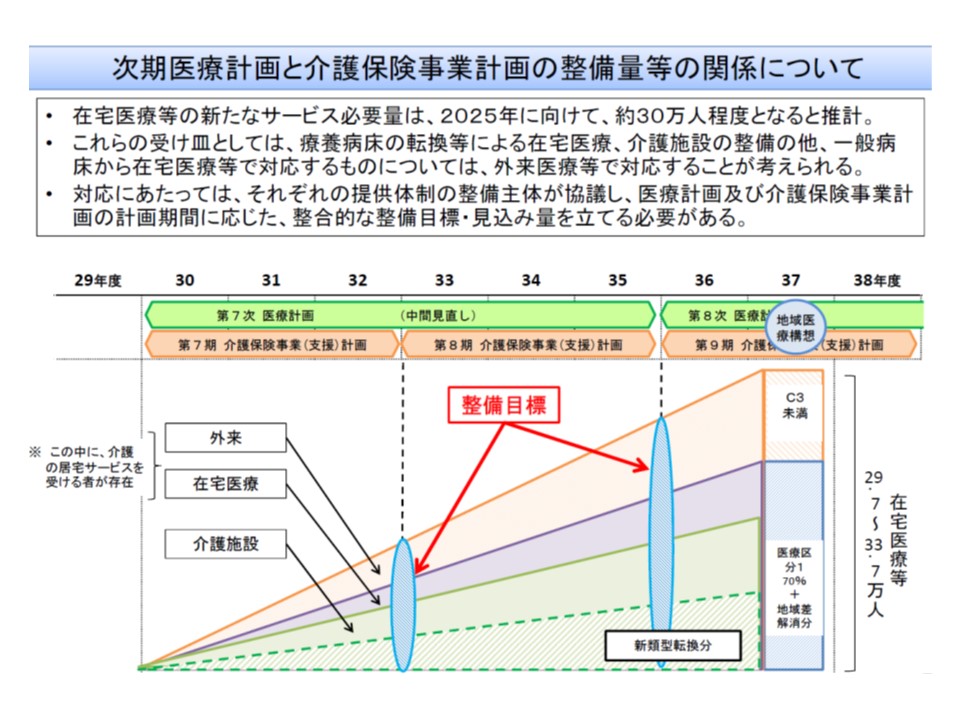
一般病床の175点(C3)未満患者は外来で(図の薄黄色部分)対応し、医療療養における医療区分1の患者の7割などは▼在宅医療(薄紫色部分)▼介護施設(薄緑色部分)▼新介護保険施設(薄緑で斜線の入っている部分)—で按分して対応する(受け入れる)、との考えをもって医療計画や介護保険事業(支援)計画を策定する
この点に関連して荒井正吾委員(奈良県知事)は、都道府県の役割が大きくなることから、▼計画策定や評価に役立つツール(データなど)▼在宅医療の充実や偏在対策に向けた哲学のあるビジョン▼計画実現に向けた方策例(好事例)―などを提示するよう厚労省に求めています。
また島崎謙治委員(政策研究大学院大学教授)は、「地域によっては『協議の場』を設置し、会議を回すだけでいっぱいになってしまうところもある」と指摘し、実効ある議論に向けた支援が必要との考えも示しています。
なお5疾病5事業のうち、▼脳卒中、心臓病などの循環器疾患▼精神疾患(認知症)▼周産期医療—について、厚労省の検討会がまとめた方向も20日の医療部会で了承されています(関連記事はこちら)。
回復期機能は不足しているのか、医療提供側委員が改めて問題提起
2018年度からの医療計画は、すでに都道府県が策定している地域医療構想を包含するものであり、都道府県は「地域医療構想の実現に資する」医療計画を作成しなければなりません。
地域医療構想の実現とは、毎年度、各医療機関が都道府県に報告する病床機能報告の内容を、地域医療構想に段階的に近づけていくことを意味し、地域の医療関係者などが集う「地域医療構想調整会議」でデータを基にした議論を行い、各医療機関が自主的に機能分化していくことが基本となります。
この点について医療関係者からは「回復期機能が不足しているとの議論はおかしいのではないか」との指摘が相次いで出されています。
全国の地域医療構想に記載された病床の必要量(2025年)を積み上げると回復期は37万5246床となります。一方、2016年度の病床機能報告では、回復期と報告した病棟の病床数は13万9062床で、24万床超の開きがあるのです。
この点について猪口雄二委員(全日本病院協会会長)と中川委員は、「地域医療構想は患者数をベースにしたものだが、病床機能報告は病棟をベースにしており、ミスマッチは必ず生じる。このまま『回復期が不足している』との議論を続ければ、回復期リハビリ病棟が過剰に整備されてしまう」と指摘しました。病床機能報告は「その病棟に最も多い割合の患者」の機能で報告することが基本であり、例えば「急性期」と報告した病棟にも、回復期の患者は数多く入院しているので、「回復期機能が不足している」ことにはならないという考え方です。
厚労省は、両者の計算方法が異なるため「ミスマッチは生じる」とした上で、乖離が大きすぎるため「回復期機能の病棟は不足している」というスタンスは崩していないようです。なお「医療計画の見直し等に関するワーキンググループ」では、▼リハビリを提供していなくても回復期として報告できる▼地域包括ケア病棟や13対1・15対1一般病棟も回復期として報告できる—などの考えを定め、病床機能報告マニュアルの改正を行います。厚労省医政局地域医療計画課の佐々木健課長は、こうした取り組みなどを丁寧に説明し、適切に病床機能を選択してもらえるよう努める考えを強調しています(関連記事はこちらとこちらとこちらとこちらとこちら)。
【関連記事】
2018年度からの医療計画、5疾病・5事業などの政策循環を強化し、介護保険計画との整合性確保を—厚労省
医学部地域枠の地元出身者への限定や、特定看護師確保策などを医療計画に記載—医療計画見直し検討会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
感染管理など、特定看護師配置を診療報酬算定の要件にできないか検討を—神野・全日病副会長
介護施設・在宅医療、2018年度からの計画的な整備を—医療計画見直し検討会(1)
在宅医療などの必要量、一般病床における資源投入量の少ない患者をどう考えるか―医療計画見直し検討会(2)
地域医療構想調整会議、春にはデータ用いた地域分析、夏には不足する機能補填の具体論を―医療計画見直し検討会(1)
地域医療構想調整会議を3か月に1回程度開催し、具体的な機能分化の議論を—医療計画見直し検討会(2)
2018年度からの在宅医療、「療養病床の医療区分1患者」の7割など見込んで整備—医療計画見直し検討会(1)
医療連携の推進、介護施策との整合性確保などを柱とする第7次医療計画の方向性固まる―医療計画見直し検討会
第7次医療計画の作成指針の議論が大詰め、厚労省が叩き台示す―医療計画見直し検討会
5疾病・5事業、2018年度からの第7次医療計画で「指標」も含めて見直し―厚労省・医療計画検討会(2)
医療資源投入量の少ない患者、基準病床数の「平均在院日数短縮」で勘案―厚労省・医療計画検討会(1)
都道府県の脳卒中・急性心筋梗塞対策、予防や回復期・慢性期のリハビリなども重視―厚労省・医療計画検討会
救急搬送患者の受け入れ実績が芳しくない3次・2次救急には何らかの対応も―厚労省・医療計画検討会
2018年度からの医療計画、CT・MRIの配置状況や安全確保状況なども考慮―厚労省・医療計画検討会(2)
次期医療計画での基準病床数の算定式、平均在院日数の動向は地域別に考えるべきか―厚労省・医療計画検討会(1)
5疾病・5事業は第7次医療計画でも維持、肺炎は脳卒中対策などの中で勘案―厚労省・医療計画検討会(2)
2次医療圏、5疾病・5事業それぞれの特性も踏まえた設定を―厚労省・医療計画検討会(1)
疾病ごと・事業ごとの医療圏設定推進など、2018年度からの第7次医療計画に向けて検討―厚労省・医療計画検討会
医療計画における在宅医療の評価、「退院支援加算を算定する病院数」などを指標に―厚労省・在宅医療ワーキング
在宅医療の整備、地域の実情に合わせた目標設定し、実績に基づいた評価が必要―厚労省・在宅医療WG
急性期の外科病棟だが、1か月に手術ゼロ件の病棟が全体の7%—地域医療構想ワーキング(2)
公的病院や地域医療支援病院、改革プラン作成し、今後の機能など明確に—地域医療構想ワーキング(1)
新規開設や増床など、許可前から機能などを把握し、開設時の条件などを検討—地域医療構想ワーキング
本年度(2017年度)の病床機能報告から、患者数の報告対象期間を1年間に延長—地域医療構想ワーキング(3)
大学病院の一部、「3000点」が高度急性期の目安と誤解、機能を勘案した報告を—地域医療構想ワーキング(2)
7対1病棟は高度急性期・急性期、10対1病棟は急性期・回復期との報告が基本に—地域医療構想ワーキング(1)
地域医療構想出揃う、急性期の必要病床数は40万632床、回復期は37万5246床—地域医療構想ワーキング(3)
病院の急性期度をベンチマーク分析できる「急性期指標」を報告—地域医療構想ワーキング(2)
循環器内科かつ高度急性期にも関わらず、PTCAを1度も実施していない病院がある—地域医療構想ワーキング(1)
病床機能報告の病床数と地域医療構想の必要病床数、「一致する性質のものでない」ことを確認―地域医療構想GL検討会
「救命救急やICUは高度急性期」など、特定入院料と病棟機能との関係を一部整理―地域医療構想GL検討会
高度急性期や急性期の患者数推計の計算式示される、リハの扱いに注意を―地域医療構想策定の関係省令
地域医療構想策定ガイドライン固まる、回復期は175点以上に設定
高度急性期は3000点、急性期は600点、回復期は225点以上と厚労省が提案-地域医療構想GL検討会(速報)





