終末期医療、総合診療と介護を一体提供できる慢性期病棟、介護医療院、在宅医療が担うべき―日慢協・武久会長
2019.6.28.(金)
終末期医療、臓器別の高度な専門医療を提供する高度急性期・急性期病棟ではなく、総合診療と介護・ケアを一体的に提供できる慢性期病棟が担うべき。さらに、末期がん患者などでは、より療養環境・介護提供体制の整った介護医療院や自宅(在宅医療)が相応しい―。
日本慢性期医療協会の武久洋三会長は、6月27日の日慢協・通常総会後に記者会見に臨み、このような考えを示しました。

6月27日の日本慢性期医療協会・通常総会後に記者会見に臨んだ武久洋三会長
また、同日は総会記念講演として、厚生労働省保険局医療課の木下栄作課長補佐が2020年度の次期診療報酬改定に向けた検討状況などを詳説しています。
終末期患者のニーズにマッチした医療・介護を提供できるのは、慢性期病棟や介護医療院
一般に、いわゆる終末期には多額の医療費がかかることから、「医療費を適正化し、持続可能な医療保険制度のために、終末期医療の保険給付の在り方を考えるべき」(極論すれば保険給付から除外すべき)などの指摘も一部にあります。
この点について武久会長は、「高度急性期や急性期で終末期患者に医療提供すべきでない」と指摘します(関連記事はこちら)。
根拠の1つ目は、病棟等の種類による「患者単価」(患者1人・1日当たり医療費)の格差です。特定機能病院では6万7010円、旧7対1では4万4660円、旧10対1では3万700円と高額です。これに対し、20対1医療療養では約2万8500円、I型介護医療院(機能強化型Aの介護療養並み)では1万3320円で済みます(2017年7月21日の「入院医療等に関する調査・評価分科会」の資料を基に日慢協で試算)。患者単価の高額な高度急性期・急性期病棟で終末期患者を受け入れれば、必然的に医療費も高騰するためです。
根拠の2つ目は、病棟等の種類による「医療提供内容」と患者ニーズとのミスマッチです。高度急性期・急性期の病棟では、主に臓器別の専門医が高度な医療を提供します。しかし、終末期の患者が求めるのは、▼苦痛の除去▼看取り―などを「心安らな環境」で提供してくれることです。
また「低栄養・脱水持続状態」などの患者は、高度急性期・急性期病棟では「終末期」として治療が放棄されがちですが、慢性期病棟では「十分な水分・栄養補給」を行うことで状態を改善させ、その上で適切な治療を行うことで、相当数が病床改善し、日常生活に戻れると武久会長は指摘します(関連記事はこちら)。
このように、終末期医療が医療保険財政を圧迫しているのではなく、「患者ニーズとミスマッチ」で「単価の高い」高度急性期・急性期病棟での終末期医療が、医療保険財政を圧迫していると考えられるのです。
また、末期のがんや神経難病については、医療提供だけでなく「より心地よい療養環境」と「介護・ケア」が重要となります。
こうした点を踏まえて武久会長は、▼末期のがんや神経難病などの患者については、自宅(+在宅医療)や介護医療院が▼低栄養・脱水や重症感染症、感染症重積、真性心不全・腎不全などの患者については、積極的に総合診療と介護・ケアを提供できる20対1以上の看護配置をしている医療療養病棟が―相応しいとの考えを強調しています。
在院日数の短縮により、稼働率が低下している一部の高度急性期病棟・急性期病棟では、稼働率を上げるために、機能とマッチしていない終末期患者を受け入れることがあります。「人生の最終段階に適切な医療提供がなされるべき」という点のみを持っても、こうしたミスマッチな医療提供は是正されるべきでしょう。
2020年度診療報酬改定、地域包括ケア病棟にどのような機能が期待されるのか議論を
6月27日には、厚労省保険局医療課の森光敬子課長の指揮の下、2020年度の次期診療報酬改定に向けた舵取りを行っている同課の木下課長補佐が記念講演を行いました。

6月27日の日本慢性期医療協会・通常総会で、2020年度診療報酬改定の検討状況について講演した厚生労働省保険局医療課の木下栄作課長補佐
木下医療課長補佐は、中央社会保険医療協議会・総会における「総論」論議、および入院医療等の調査・評価分科会における「入院医療」論議を詳しく紹介。例えば地域包括ケア病棟入院料等について、次のような特徴に注目した改定論議が行われることに期待を寄せました(関連記事はこちら)。
▽急性期病棟(旧7対1・10対1)から回復期リハビリテーション病棟への転換は極めて少ないが、地域包括ケア病棟への転換が一定程度ある
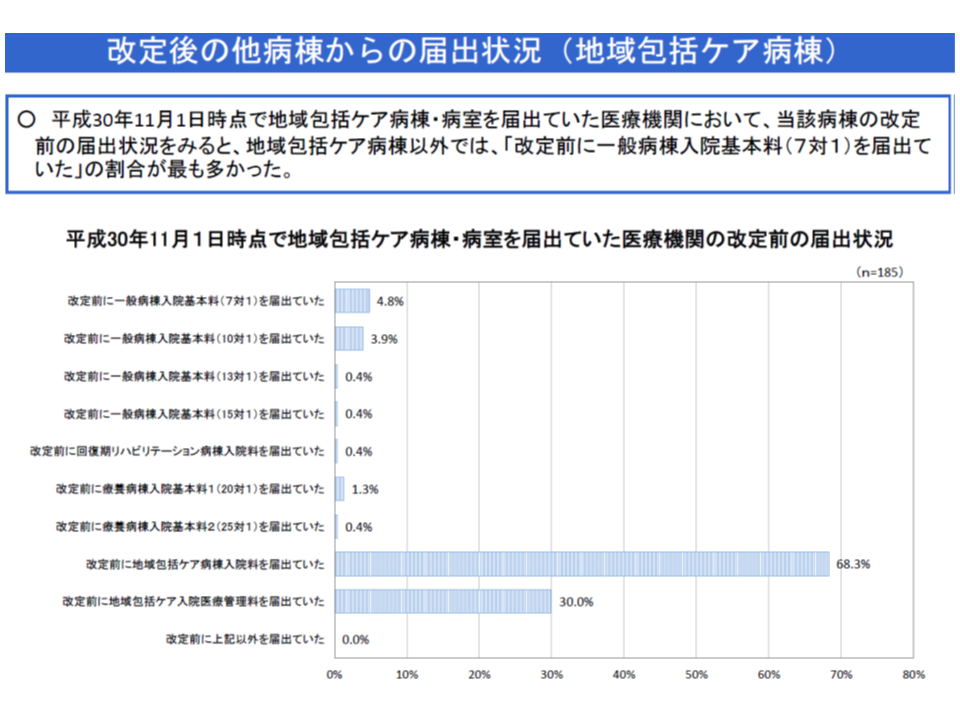
▽病棟別の入棟元・退棟先の状況を見ると、▼自宅(75.3%)→急性期一般1→自宅(66.8%)▼自院・他院の一般病床(55.9%)→地域包括ケア病棟・病室→自宅(59.1%)▼自院・他院の一般病床(88.7%)→回復期リハビリ病棟→自宅(60.8%)▼他院(50.5%)→療養病棟→死亡(52.7%)―という特性がある




後者の状況から、回復期リハビリ病棟には「一般病床(急性期)後の患者を受入れ、集中的なリハビリを提供し、自宅への復帰を促す」という、療養病棟には「終末期医療を提供する」といった明確な機能が伺えます。地域包括ケア病棟については、数字上は「急性期後(いわゆるpost acute)患者を受入れ、自宅復帰を促す」との機能を果たしている状況が確認できますが、木下医療課長補佐は「急性期後患者の受け入れ機能ももちろん期待されているが、他に担うべき機能はないのか、じっくり議論してもらいたい」との見解を示しています。
さらに木下医療課長補佐は、▼我が国では欧州と異なり、病院の大半が民間である▼急性期一般1については、公立・公的等の割合が高い―ことを再確認し、地域医療全体(公立・公的等、急性期入院医療に偏らず、民間、回復期・慢性期入院医療も含めた)の再構築を地域で議論し、「診療報酬がそれを邪魔しない」ようにすることが必要との見解も示しています。
診療報酬は2年に一度改定されるため、「不合理等があれば見直しやすい」一方で、「2年に一度、医療現場に負担をかける」仕組みとも言えます。「ころころと見直し、現場に大きな負担をかけるようなことは避けるべき」とも木下医療課長補佐はコメントしており、2020年度診療報酬改定が地域医療構想の実現をどうサポートしていくのか、今後の動きがさらに注目を集めそうです。
【関連記事】
病床稼働率の著しく低い病院、国の補助でダウンサイジングや機能転換を促進せよ―日慢協、武久会長・池端副会長
医療保険リハビリを受けるため「要介護等認定を辞退する」高齢者が現れないか危惧―日慢協、武久会長・橋本副会長
25対1の医療療養、介護医療院よりも「20対1医療療養」への転換望む―日慢協・武久会長
介護医療院の整備に向け「小規模介護保険者の集約化」や「移行定着支援加算の期限延長」などが必要―日慢協・武久会長
療養病棟の3割は看護必要度30%以上、2024年度同時改定に向け「一般・療養病棟の統合」を―日慢協・武久会長
病院建物は「社会的資源」、建築等の消費税は8%の軽減税率とせよ―日慢協・武久会長
4.3平米の一般病床、2024年度までに「廃止」または「大幅な減算」となろう―日慢協・武久会長
「看護師の特定行為」実施の拡大に向けて、日看協に全面協力―日慢協・武久会長
地域包括ケア病棟の在宅復帰先から老健施設を除外、ベッド稼働率が如実に悪化―日慢協・武久会長
「特定行為研修を修了した看護師」のスキルアップ・地位向上に向けた協会を設立―日慢協・武久会長
日慢協が武久会長を再任、「高度慢性期医療」の提供を目指す
医療療養から介護医療院へ転換進めるため、介護保険も「都道府県化を保険者」とせよ―日慢協・武久会長
一般病棟の長期入院患者、療養病棟入院基本料でなく「特別入院基本料」を算定せよ―日慢協・武久会長
25対1医療療養の5割超が20対1医療療養へ、介護療養の5割弱が介護医療院Iの1へ―日慢協調査
慢性期病院、介護療養から新類型への転換やリハ機能充実で大幅収益改善も―日慢協・武久会長
回復期リハ病棟1の「実績指数37」要件、摂食や排泄リハ推進のメッセージ―日慢協・武久会長
回復期リハ病棟のリハ専門職を急性期病棟に派遣し、早期リハを目指せ―日慢協・武久会長
療養病棟の死亡退院率を「半減させよ」―日慢協・武久会長
療養病床の入院患者に居住費相当の自己負担を求めるのは「理由なき差別」―日慢協・武久会長
一般・療養の区分を廃止し、連続的な診療報酬上の評価を―日慢協・武久会長
特養ホームでの適切な医療提供や、医療機関からの訪問看護の評価充実を―日慢協
人工呼吸器装着患者などに高度な慢性期医療を担う「慢性期治療病棟」を2018年度改定で創設せよ—日慢協
病棟看護師の大半は薬剤師などの病棟配置に期待、入院基本料での評価が必要—日慢協・武久会長
薬剤師など多職種の病棟配置、看護師と併せて入院基本料の中で評価せよ―日慢協・武久会長
急性期病院における栄養・水分補給の充実で、回復期・慢性期の入院期間短縮を—日慢協・武久会長
2018年度の同時改定でリハビリ革命を、急性期早期リハは報酬を2倍に引き上げよ―日慢協・武久会長
軽度な後期高齢入院患者は療養病棟などへ転院し、年間3兆円超の医療費縮減を行うべき―日慢協・武久会長
介護療養からの新たな転換先、現在の介護療養よりも収益性は向上する可能性―日慢協試算
リハビリ能力の低い急性期病院、入院から20日までに後方病院に患者を送るべき―日慢協・武久会長
削減する病床を、特定看護師を施設長とする「病院内施設」へ転換せよ―日慢協の武久会長
CT・MRIの共同利用、医療被曝防止に向けたガイドライン活用などを診療報酬でどう進めるか―中医協総会(2)
ポリファーマシー対策を診療報酬でどう進めるか、フォーミュラリの報酬評価には慎重意見―中医協総会(1)
新規の医療技術、安全性・有効性のエビデンス構築を診療報酬で促し、適切な評価につなげよ―中医協総会(2)
オンライン診療、「有効性・安全性のエビデンス」に基づき算定要件などを議論―中医協総会(1)
医師の働き方改革、入院基本料や加算の引き上げなどで対応すべきか―中医協総会(2)
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
外来医療の機能分化に向け、「紹介状なし患者の定額負担」「かかりつけ医機能の評価」など議論―中医協総会(2)
画期的な白血病治療薬「キムリア」を保険収載、薬価は3349万円―中医協総会(1)
高齢者へのフレイル・認知症・ポリファーマシ―対策、診療報酬でどうサポートすべきか―中医協総会(3)
診療報酬で生活習慣病の重症化予防、治療と仕事の両立をどう進めていくか―中医協総会(2)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
「院内助産」「外来での妊産婦対応」を診療報酬でどう支援していくべきか―中医協総会(2)
2020年度改定論議スタート、小児疾患の特性踏まえた診療報酬体系になっているか―中医協総会(1)
介護医療院の整備など進め、患者・家族の「退院後の介護不安」解消を図るべき―入院医療分科会(2)
急性期一般1では小規模病院ほど認知症入院患者が多いが、看護必要度への影響は―入院医療分科会(1)
看護必要度IとIIとで重症患者割合に大きな乖離、要因を詳しく分析せよ―中医協・基本小委
自院の急性期患者の転棟先として、地域包括ケア病棟を選択することは「問題」なのか―入院医療分科会(2)
7対1から急性期2・3への移行は3%強にとどまる、看護必要度IIの採用は2割弱―入院医療分科会(1)




