紹介受診重点医療機関や電子処方箋、国民に仕組みやメリットを十分に説明せよ―社保審・医療部会
2022.2.1.(火)
今年(2022年)4月から外来機能報告制度がスタートし、そのデータ等をもとに「紹介受診重点医療機関」が地域で明確化される。外来医療の機能分化を進めるものだが、国民・患者が仕組みを知らずに、紹介状なしで紹介受診重点医療機関を受診すれば大きな混乱が生じる。国民・患者に丁寧に制度を説明していく必要がある―。
来年(2023年)1月から電子処方箋が運用されるが、国民にそのメリットを十分周知するとともに、基盤となる「オンライン資格確認システム」の整備を急ぐ必要がある―。
新型コロナウイルスのオミクロン株感染が急拡大しており「臨時の医療施設」の設置と、そこに勤務する医療従事者の確保が急務となっている。このため、臨時的・時限的に「臨時の医療施設に対する看護師派遣」を認める―。
1月31日に開催された社会保障審議会・医療部会において、こうした議論が行われました。

1月31日に開催された「第85回 社会保障審議会 医療部会」
目次
外来機能報告に伴る「紹介受診重点医療機関」、患者・国民への制度周知を急げ
1月31日の医療部会では、(1)外来機能報告制度(2)電子処方箋(3)臨時医療施設への看護師派遣—などを議題としました。
まず(1)の外来機能報告制度については、昨年(2020年)末に下部組織である「第8次医療計画等に関する検討会」「外来機能報告等に関するワーキンググループ」で次のような仕組みが固められたことが報告されました(関連記事はこちらとこちら)。
▽「医療資源を重点的に活用する外来」が初診40%以上・再診25%以上等の基準を満たし、「紹介患者を中心に医療提供を行う」意向を持つ病院を、地域ごとに「紹介受診重点医療機関」(紹介受診重点病院・紹介受診重点診療所)と位置付ける
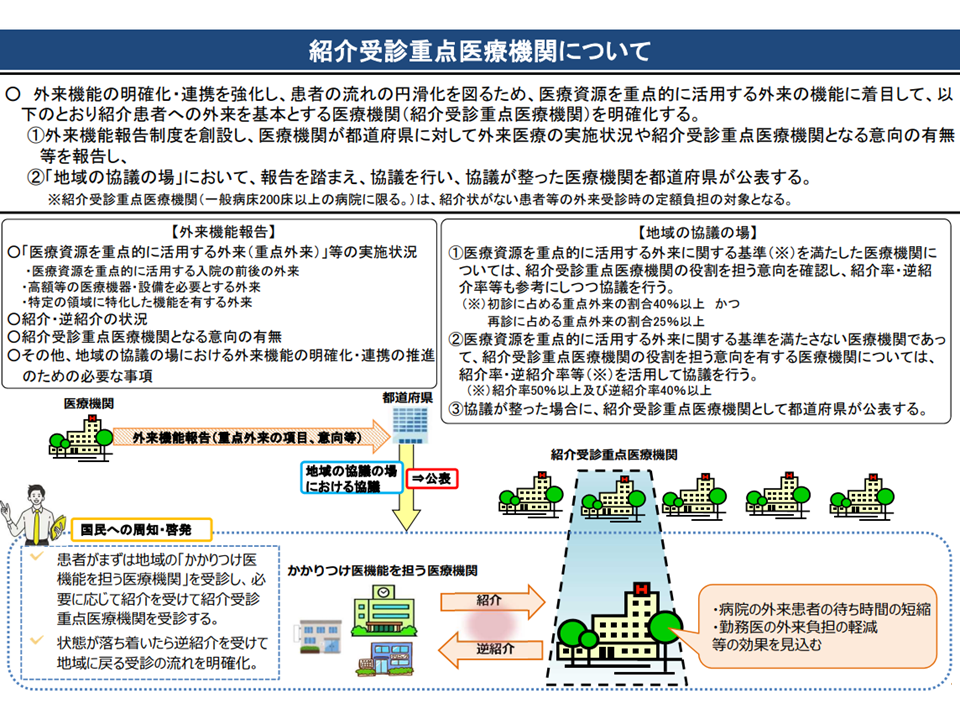
紹介受診重点医療機関の概要(社保審・医療部会3 220131)
紹介受診重点医療機関にかかるには「かかりつけ医等からの紹介を受ける」ことを基本とし、200床以上の紹介受診重点医療機関では紹介状なし患者から初診時7000円以上の特別負担を徴収する義務が課されることになります(救急患者等の例外あり)。
外来医療の機能分化を進めることの重要性は1月31日の医療部会でも確認されましたが、委員からは「国民の理解、受療行動の変容が極めて重要である」との意見が相次ぎました。多くの国民・患者が「特別負担を支払っても大病院にかかりたい」と考えたのでは、外来医療の機能分化は進まず、結果「急性期病院の医療従事者が外来で疲弊し、医療の質が下がってしまう」ことにもなりかねません。紹介受診重点医療機関が地域で明確化されるのは「来年(2023年)3月頃」となる見込みで、それまでに国・自治体・保険者・医療機関自身が十分なPRを行うことが求められます。
また「紹介する側のかかりつけ医機能を持つクリニックや中小病院」(いわばかかりつけ医療機関)の議論が進んでいない点を危惧する委員も少なくありません。相澤孝夫委員(日本病院会会長)は「かかりつけ医機能を持つ医療機関の情報提供などは地域でバラバラである。これでは、患者は『どの医療機関がかかりつけ医機能を持つのか、紹介受診重点医療機関にかかる前に、どの医療機関にかかればよいのか』が理解できない。こうした点をきちんとしなければ、患者の流れは変わらない」と指摘。あわせて「医療機関の機能を明確にし、その機能に応じた受療行動変革が重要である。お金(特別負担)が先にありきの仕組みであってはいけない」とも強調しています。
また、神野正博委員(全日本病院協会会長)は「かかりつけ医機能を持つクリニックや中小病院が、重症患者を紹介するインセンティブの強化が必要ではないか」と指摘するとともに、「自分自身でも地域医療支援病院と紹介受診重点病院との違いを明確にできない。両者を区別するのか、融合していくのか、きちんと議論しなければならない」との考えを示しました。
さらに、小熊豊委員(全国自治体病院協議会会長)は「地域ごとに医療事情は全く異なる。かかりつけ医機能を持つ医療機関がほとんどなく、基幹病院のみしかない地域も少なくない。そうした場合に、患者はどのように医療機関を選べばよいのかなど、しっかり国民に説明する必要がある」と強く訴えました。
この4月(2021年4月)から病床機能報告制度がスタートし、国から各病院等へは今秋(2022年秋)に外来診療データが提示されます。それをもとに10月中に「紹介受診重点病院等になる意向があるか」などを都道府県に報告することとなり、今から「自院はどう動くべきか」を考える必要があります。
電子処方箋、国民へのメリット周知し、基盤となる「オンライン資格確認」整備急げ
(2)の電子処方箋は、オンライン資格確認等システムのインフラを活用し、処方箋について「医療機関→社会保険診療支払基金などに処方箋情報を登録する→薬局・患者に処方箋内容を提示する」という仕組みです。来年(2023)年1月からの稼働を目指し、システム構築などが厚生労働省で進められています。
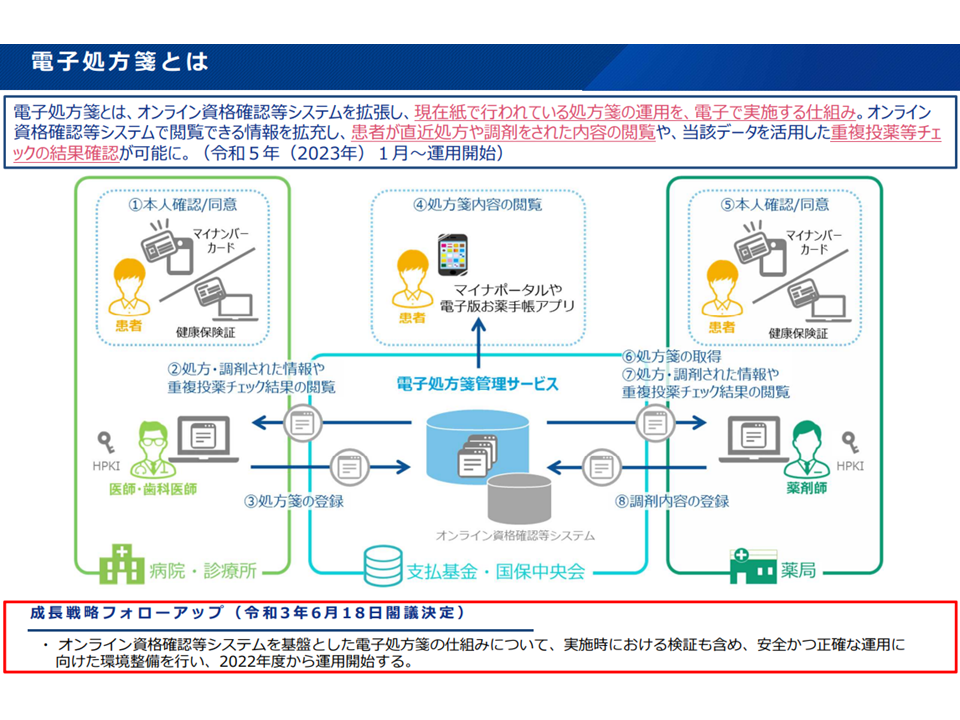
電子処方箋の概要(社保審・医療部会1 220131)
処方箋の電子化によって、例えば「重複投薬などを避けることができる」(レセプト点検時点でなく、リアルタイムで処方内容を薬局等が確認可能)などのメリットがありますが、この点についても「メリットが国民・患者に十分に伝達されていない」ことを問題視する声が委員から出ています。
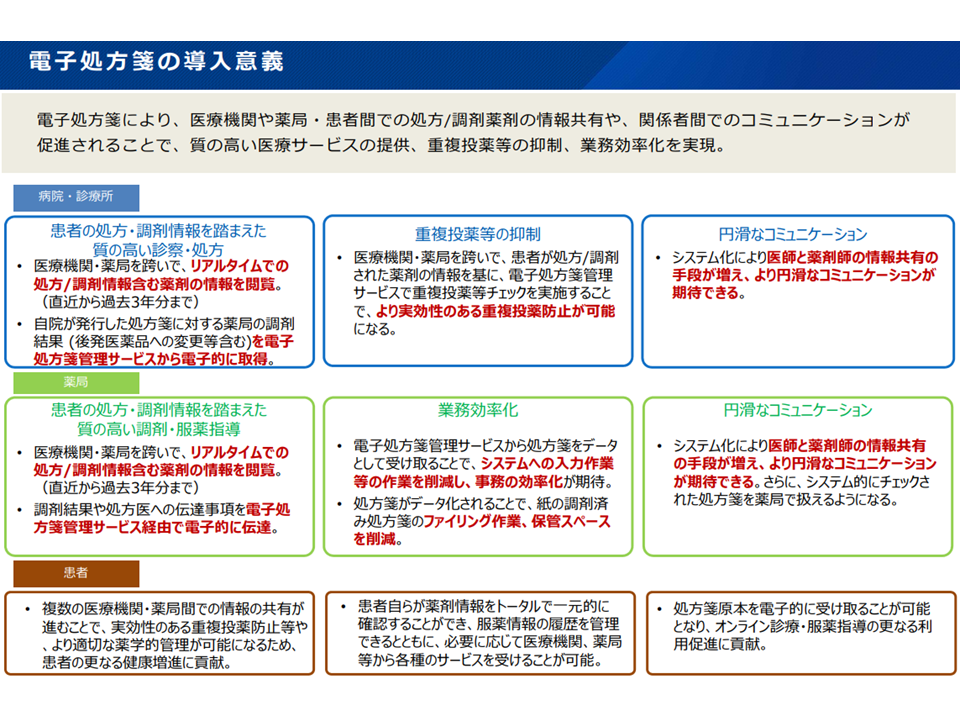
電子処方箋の意義、メリット(社保審・医療部会2 220131)
あわせて、▼電子処方箋は「オンライン資格確認等システム」を活用することになるが、肝心の「オンライン資格確認等システム」の導入が遅れており、整備を急ぐ必要がある(河本滋史委員:健康保険組合連合会理事、関連記事はこちら)▼当面は「紙処方箋と電子処方箋の混在」が生じるが、いつまでも混在していては医療現場の負担が大きすぎる。将来見通し(いつまでに原則電子処方箋とするかなど)を明確に立てるべき(安部好弘委員:日本薬剤師会副会長)▼薬局で「実際にどういった調剤が行われたのか」(後発品が処方されたのか、先発品が処方されたのかなど)という情報を医療機関にフィードバックする仕組みを設けるべき(楠岡英雄委員:国立病院機構理事長)—などの要望が出ています。システム構築などにおいて、こうした声を反映させていくことになるでしょう。
電子処方箋の導入に向けた医療機関等のシステム改修経費については、「医療情報化支援基金」からの補助が行われます(関連記事はこちら)。
オミクロン株急拡大踏まえ「臨時医療施設への看護師派遣」を臨時的・時限的に認める
また(3)は、新型コロナウイルスのオミクロン株感染が急拡大している現状の中で、「臨時の医療施設」を設置する場合に「例外的に看護師等の派遣を認める」ものです。
「へき地への医師派遣」など、極めて例外的なケースを除いて「看護師等の労働者派遣」は認められていません。医療において、派遣スタッフを緩やかに認めれば「チーム医療に支障が生じる」ことが懸念されるためです。
ただし、コロナ禍では例外的・時限的に「看護師等の派遣」が少し拡大されており、例えば「へき地医療機関へ看護師や薬剤師の派遣を可能とする」「コロナワクチン接種会場への看護師派遣等を可能とする」ことなどが認められています(関連記事はこちらとこちら)。
さらに今般、オミクロン株感染が拡大する中では「臨時の医療施設」(例えば医療機関の死敷地内にプレハブ施設を設置する、会議室等を臨時の入院待機施設とする、ホテル等を臨時の入院待機施設とするなど)開設が重要となり、さらに「その臨時施設で医療提供を行う看護師の確保」が急務となるのです(ベッドのみ設置し、看護師等が配置されないのでは意味がない)。

オミクロン株感染が急拡大する中で、臨時の医療施設の設置、そこでの看護師等確保が急務となっている(社保審・医療部会4 220131)
この点、全国知事会からの要望なども受け、臨時的・時限的に「臨時の医療施設への看護師派遣」が認められることになりました(今年(2022年)1月21日に労働者派遣法施行規則を改正)。

臨時の医療施設への看護師派遣を、臨時的・時限的に可能とする(社保審・医療部会5 220131)
一部には「一般医療機関への看護師派遣」を求める声もありますが、上述のように「チーム医療への支障がある」こと、「別途、在籍出向を認める仕組みがある」(補助の対象にもなっている、関連記事はこちら)ことなどを厚労省は丁寧に説明しています。
【関連記事】
外来機能報告制度や紹介受診重点医療機関が「医師偏在」を助長しないよう留意を―第8次医療計画検討会
紹介中心型病院の基準値など決定、「200床以上病院全体の40%」が該当―外来機能報告等WG
外来機能報告に基づく紹介中心型病院、国の基準値や紹介・逆紹介の目安など詰めていく―外来機能報告等WG(2)
紹介中心型病院、「紹介率・逆紹介率」の目安をクリアしているかも参考に明確化―外来機能報告等WG(1)
紹介中心型病院、広範囲の病院を検討対象に据えて協議で絞り込んでいくべきか、検討対象そのものを限定すべきか―外来機能報告等WG
紹介中心型病院を明確化する「協議の場」へ住民代表参画が重要、協議結果は様々なツールでPRを―外来機能報告等WG
「地域における外来医療の在り方」議論に資するよう、病院・有床診に幅広い外来医療データの報告を求めてはどうか―外来機能報告等WG
外来機能報告制度の詳細論議スタート、2023年3月に「紹介中心型の病院」を各地域で明確化へ―外来機能報告等WG
オンライン資格確認等システム、まず「カードリーダー申し込み施設の準備完了」を最優先支援―社保審・医療保険部会
2022年度予算案、コロナ経験踏まえ地域医療構想・医師偏在対策・医師働き方改革を三位一体で推進―厚労省
オンライン初診料、初診料(288点)とコロナ特例(214点)の中間に、オンライン資格確認を加算で後押し―中医協総会(6)
診療報酬による「看護職員の収入増」、確実な収入増が担保される仕組みとせよ―社保審・医療保険部会
2022年度改定基本方針を了承、医療提供体制改革・医師働き方改革が重点課題—社保審・医療保険部会
2022年度診療報酬改定の基本方針策定は目前、オンライン資格確認稼働から1か月間の状況は―社保審・医療保険部会
2022年度、国保の課税限度額は102万円、後期高齢者医療の賦課限度額は66万円に引き上げ―社保審・医療保険部会(2)
オンライン資格確認、全国の医療機関等で患者の薬剤情報確認を10月から本格運用―社保審・医療保険部会(3)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
2021年度に入っても患者数・医療費はコロナ流行前の水準に戻っていない―社保審・医療保険部会(1)
全国の病院で患者情報確認できる仕組み、電子カルテ標準化など「データヘルス改革」を強力に推進―健康・医療・介護情報利活用検討会
オンライン資格確認等システムの本格稼働に向け、急ぎ「カードリーダーの機種選定」を―厚労省
全国の病院で患者情報確認できる仕組み、電子カルテ標準化など「データヘルス改革」を強力に推進―健康・医療・介護情報利活用検討会
診療日数補正を行うと、2020年7-11月「医療費全体は前年同月比1-2%減」で推移―社保審・医療保険部会(2)
オンライン資格確認等システムの本格運用延期、10月までプレ運用続けデータ精度向上等に努める―社保審・医療保険部会(1)
オンライン資格確認等システム、「3月下旬の本格稼働」スケジュールに変更なし―社保審・医療保険部会(2)
オンライン資格確認等システム、まず「国の補助の範囲内」で導入を進めてはどうか―日病・相澤会長
オンライン資格確認等、ベンダーからの「補助額を超える高額見積もり」がハードルに―四病協
オンライン資格確認等システムの円滑導入に向け、システムベンダー等は「納得感のある適切な見積もり」提示を―社保審・医療保険部会
患者データの全国医療機関・薬局での共有、機微性の高さ踏まえた慎重な制度設計・運用を—社保審・医療保険部会
全体で見れば、5月→6月→7月→8月と患者数・医療費は順調に回復―社保審・医療保険部会
紹介状なし患者の特別負担拡大、一定所得以上の後期高齢者の2割負担論議を確認―社保審・医療保険部会
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
後期高齢者の窓口負担2割化、現役世代の「負担増抑制効果」の視点で見ると、最大でもわずか2%強にとどまる―社保審・医療保険部会(2)
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
後期高齢者の窓口負担2割導入、「現在の自己負担が4500円-1万3500円の人」では緩和措置も―社保審・医療保険部会(2)
紹介状なし患者の初診料等相当を保険給付から控除、初診時の特別負担は7000円程度に増額へ―社保審・医療保険部会(1)
紹介状なし大病院受診患者への「定額負担」、後期高齢者の窓口負担などの議論続く―社保審・医療保険部会(2)
休日補正を行うと、コロナ禍でも5月→6月→7月と患者数・医療費は増加―社保審・医療保険部会(1)
広範囲の健診データを医療保険者に集約し、効果的な予防・健康づくりを可能とする法的枠組みを整備—社保審・医療保険部会
マイナンバーカードの保険証利用で、患者サイドにもメリット—社保審・医療保険部会(3)
不妊治療、安全性・有効性を確認し「できるだけ早期」に保険適用—社保審・医療保険部会(2)
新型コロナの影響で未就学児の医療機関受診が激減、受診日数はほぼ半減—社保審・医療保険部会(1)
オンライン資格確認で使用可能なカードリーダー、医療機関等が3機種から選択—社保審・医療保険部会
2021年からのオンライン資格確認等システム、支払基金サイトへ登録し情報収集を—社保審・医療保険部会
2021年からのオンライン資格確認、カードリーダー等端末は支払基金が一括購入し医療機関へ配付―社保審・医療保険部会
2021年3月からマイナンバーカードに「保険証機能」付与、既存保険証が使えなくなる訳ではない―社保審・医療保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
被保険者証に個人単位番号を付記し、2021年からオンラインでの医療保険資格確認を実施―医療保険部会
2020年度中に、医療保険のオンライン資格確認を本格運用開始―社保審・医療保険部会
医療機関等で患者の薬剤・診療情報を確認できる仕組み、電子カルテ標準化に向けた方針を固める―健康・医療・介護情報利活用検討会
電子カルテの標準化、全国の医療機関で患者情報を確認可能とする仕組みの議論続く―健康・医療・介護情報利活用検討会
「健康・医療・介護情報共有方針」固まる、全国の医療機関等で薬剤・手術等の情報共有可能に―健康・医療・介護情報利活用検討会
「レセ情報とレセ以外情報」をセットで格納・共有し、効果的かつ効率的な医療提供の実現を―健康・医療・介護情報利活用検討会
全国の医療機関間で、患者の「薬剤情報」「手術情報」など共有できれば、救急はじめ診療現場で極めて有用―医療等情報利活用ワーキング
電子カルテ標準化や国民への健康情報提供(PHR)など一体的に議論し、夏までに工程表まとめる―健康・医療・介護情報利活用検討会
電子カルテの標準化、まず「電子カルテの将来像」固め、それを医療情報化支援基金の補助要件に落とし込む―医療情報連携基盤検討会
2019年度予算案を閣議決定、医師働き方改革・地域医療構想・電子カルテ標準化などの経費を計上
異なるベンダー間の電子カルテデータ連結システムなどの導入経費を補助―厚労省・財務省
保健・医療・介護データの利活用に向け、今後2年間で何としても集中改革を実現する―加藤厚労相
電子カルテデータの共有、「キーとなる情報の明確化」が何よりも重要―社保審・医療部会(2)
看護師・薬剤師など「へき地」への派遣を認めるべきか―社保審・医療部会(1)





