オンライン初診料、初診料(288点)とコロナ特例(214点)の中間に、オンライン資格確認を加算で後押し―中医協総会(6)
2022.1.28.(金)
Gem Medでは、1月26日の中央社会保険医療協議会・総会で明らかにされた2022年度診療報酬改定に向けた「個別改定項目」(いわゆる短冊)を眺めています。
本稿では、オンライン診療などについて焦点を合わせます。「一般病棟用の重症度、医療・看護必要度」(看護必要度)とならんで「オンライン診療の点数設定や要件」についても診療側委員と支払側委員との意見が大きく乖離したため、「公益裁定」の対象となりました。新たに認められる「オンライン初診」などに関し、点数については「対面診療と比べて得られる情報が少ない、検査や処置などができない」といった点を踏まえて低く抑え(主に診療側の主張を採択)、一方「患者宅との距離要件」などは削除して算定しやすくする(主に支払側の主張を採択)という折衷案となりました。
オンライン初診が制度化されたことを受け、どのように医療提供体制が変化していくのか、また医療安全は担保されるのか、など詳しく注視していく必要があります(看護必要度見直しの記事はこちら、急性期入院医療・高度急性期入院医療に関する記事はこちら、回復期・慢性期入院医療に関する記事はこちら、外来医療等に関する記事はこちら、在宅医療や訪問看護に関する記事はこちら)。
●短冊はこちら
目次
オンライン初診料、点数・要件は「支払側と診療型の主張を踏まえた折衷内容」で決着
オンライン診療については、▼新型コロナウイルス感染症の影響を踏まえて臨時・特例的に大幅拡大されいてる▼初診からのオンライン診療を可能とするために「オンライン診療の適切な実施に関する指針」(以下、オンライン診療指針)を改正する―と言う大きな動きがあり、これらを踏まえて診療報酬改定の内容を検討する必要があります。
まず、後述する「詳細な見直し内容」を見る前に、オンライン診療を巡る「考え方の違い」について整理しておく必要があるでしょう。
例えば、上述したオンライン診療指針見直しを議論する「オンライン診療の適切な実施に関する指針の見直しに関する検討会」(関連記事はこちらとこちらとこちらとこちら)はもちろん、中医協でも、オンライン診療の言わば「推進派と慎重派」との大きな対立があります。経済界や保険者、オンライン診療システム事業者などの「推進派」は、例えば▼規制は可能な限り緩めるべき(不適切な医療を行う医師はオンライン診療に限らず対面診療でもいる、指針以上の制限を診療報酬で設けるべきでない)▼点数は対面診療と同一にすることも含め、大幅引き上げを行うべき(点数の低さがボトルネックとなっている)―と強く主張。
一方、医師会や患者代表など「慎重派」は、▼安全性・有効性を確認しながら徐々に規制を緩めていくべき(現状では安全性等が十分に確認されていない)▼サービスの質が劣る(得られる情報が少なく、簡単な処置なども行えない)ため、オンライン診療は対面診療よりも低い点数を維持すべき―と冷静に反論しています。
この対立は中医協論議の最終局面になっても埋まらず、小塩隆士会長(一橋大学経済研究所教授)は「公益裁定とする」ことを決定。「患者がオンライン診療を受けられる環境の整備」と「医療安全の確保」とのバランスを確保するために、次のような考え方を公益代表案として提示し、診療側・支払側双方の了承を得ました。
●公益裁定内容はこちら
【点数設定】
(1)オンライン初診について「対面診療の点数水準」(288点)と「時限的・特例的な対応の点数水準」(214点)の中間程度の水準とする
(2)オンライン診療に係る医学管理料の点数水準(現在は一律100点)についても、オンライン初診の対面診療に対する割合と整合的に設定する
【要件・施設基準】
(3)「医療機関と患者との間の時間・距離要件」「オンライン診療の実施割合の上限」については要件として設定しない
まず(1)から、例えば「両者(対面初診288点、特例214点)のちょうど中間である251点」とすることなどが考えられるでしょうこの場合、オンライン初診料(251点、仮)は対面初診料(288点)の「87%」となります。
(2)では、この比率(仮置きの87%)をオンラインによる医学管理についても適用し、「各対面医学管理用点数の87%(仮置き)に設定する」との考え方が示されたものです。「対面医学管理料の点数」が2022年度改定でどう動くのが不明なために、試算に大きな意味はありませんが、▼対面医学管理料点数が据え置かれた▼オンラインの対面点数比率が87%に設定された―と仮定した場合には、オンライン医学管理料の点数は例えば次のようになります。
▼オンラインによる小児科療養指導料:235点(270点の87%)
▼オンラインによるてんかん指導料:218点(250点の87%)
▼オンラインによる難病外来指導管理料:235点(270点の87%)
▼オンラインによる糖尿病透析予防指導管理料:305点(350点の87%)
▼オンラインによるウイルス疾患指導料:209点・288点(240点・330点の87%)
▼オンラインによる皮膚科特定疾患指導管理料:218点・87点(250点・100の87%)
▼オンラインによる小児悪性腫瘍患者指導管理料:479点(550点の87%)
▼オンラインによるがん性疼痛緩和指導管理料:174点(200点の87%)
▼オンラインによるがん患者指導管理料:174点・261点・435点(200点・300点・500点の87%)
▼オンラインによる外来緩和ケア管理料:253点(290点の87%)
▼オンラインによる移植後患者指導管理料:261点(300点の87%)
▼オンラインによる腎代替療法指導管理料:435点(500点の87%)
▼オンラインによる乳幼児育児栄養指導料:114点(130点の87%)
▼オンラインによる療養・就労両立支援指導料:348点・696点(400点・800点の87%)
▼オンラインによるがん治療連携計画策定料2:261点(300点の87%)
▼オンラインによる外来がん患者在宅連携指導料:435点(500点の87%)
▼オンラインによる肝炎インターフェロン治療計画料:609点(700点の87%)
▼オンラインによる薬剤総合評価調整管理料:218点(250点の87%)
また(3)は、現行基準の中で厳しいと指摘される要件の削除を行うものです。例えば「距離要件」については「オンライン診療を行う医師と、別の医師とが緊密に連携していれば、オンラインから対面へ切れ目のない診療が行えるのではないか」との考えを、「オンライン診療割合の上限」については「結果としてオンライン診療で完結するケースが出てくる」ことを踏まえたものです。
(1)の点数については診療画の主張を、(3)の要件緩和については支払側の主張を取り入れたものと言えそうです。もっともオンライン診療は始まったばかりであり、我が国ではコロナ禍でもそれほど件数が伸びなかったという点もあり、「今後の状況、推移」を注視し、「問題が生じていないか」を常にチェックすることが重要です。
オンライン診療料等を廃止、再診料などに「情報通信機器を用いる場合」を設定
またオンライン診療等については、上記の「点数」「要件・施設基準」のほか、コロナ特例等を踏まえて例えば次のような見直しが行われます。
▽再診料(情報通信機器を用いた場合)・外来診療料(情報通信機器を用いた場合)を新設し、【オンライン診療料】を廃止する
▽検査料等が包括されている医学管理等(地域包括診療料、認知症地域包括診療料、生活習慣病管理料)については「情報通信機器を用いた場合の評価対象」から除外する
▽「入院中の患者に対して実施される」「救急医療として実施される」「検査等を実施しなければ医学管理として成立しない」「オンライン診療指針で実施不可とされている」「精神医療に関する」以外の医学管理等は、基本的に「情報通信機器を用いた場合の評価対象」とする(2022年度改定で新規に「情報通信機器を用いた場合の評価対象」となる医学管理)
▼オンラインによるウイルス疾患指導料
▼オンラインによる皮膚科特定疾患指導管理料
▼オンラインによる小児悪性腫瘍患者指導管理料
▼オンラインによるがん性疼痛緩和指導管理料
▼オンラインによるがん患者指導管理料
▼オンラインによる外来緩和ケア管理料
▼オンラインによる移植後患者指導管理料
▼オンラインによる腎代替療法指導管理料
▼オンラインによる乳幼児育児栄養指導料
▼オンラインによる療養・就労両立支援指導料
▼オンラインによるがん治療連携計画策定料2
▼オンラインによる外来がん患者在宅連携指導料
▼オンラインによる肝炎インターフェロン治療計画料
▼オンラインによる薬剤総合評価調整管理料
▽在宅患者に対する総合的な医学管理の実施を月単位で評価する【在宅時医学総合管理料】(在総管)について「訪問による対面診療と情報通信機器を用いた診療を組み合わせて実施した場合」の評価を新設し、【オンライン在宅管理料】を廃止する
▽介護施設等の入所者に対する総合的な医学管理の実施を月単位で評価する【施設入居時等医学総合管理料】(施設総管)について「訪問による対面診療と情報通信機器を用いた診療を組み合わせて実施した場合」の評価を新設する
▽外来患者を対象とする栄養食事指導を評価する【外来栄養食事指導料】について、「初回から情報通信機器等を用いて指導を行った場合」の評価を設ける
▽外来患者に対する情報通信機器を用いた服薬指導(オンライン服薬指導)を【服薬管理指導料】に位置づける
▽在宅患者に対する情報通信機器を用いた服薬指導を評価する【在宅患者オンライン薬剤管理指導料】について、算定上限回数等の要件・評価を見直す
オンライン資格確認等システムを診療報酬で後押し、ランサムウェア対策なども
さらに2022年度の次期診療報酬改定では、医療におけるICT利活用等に関連した次のような見直しも行われます。
(1)許可病床数400床以上の病院が【診療録管理体制加算】(資料記録管理を適切に行っている医療機関を評価)を取得するための要件として、▼医療情報システム安全管理責任者の配置▼院内研修の実施▼医療情報システムのバックアップ体制確保(望ましい)―を追加する(昨今の、ランサムウェア被害への対応力を強化するため、関連記事はこちら)
(2)【診療録管理体制加算】に係る定例報告において、▼電子カルテの導入状況▼HL7 FHIR(電子カルテ情報を共有等するための標準規格)の導入状況―に関する報告も求めることとする(電子カルテの標準化に向けた取り組みを推進するため、関連記事はこちら)
(3)【生活習慣病管理料】、【在宅時医学総合管理料】(在総管)、【施設入居時等医学総合管理料】(施設総管)、【在宅がん医療総合診療料】、【疾患別リハビリテーション料】において、「当該医療機関が診療報酬の請求状況、治療管理の状況などの診療内容に関するデータを継続して厚生労働省に提出している」ことを評価する【外来データ提出加算】を新設する
(4)オンライン資格確認等システムを通じて患者の薬剤情報・特定健診情報等を取得し、当該情報を活用して診療等を実施することについて【電子的保健医療情報活用加算】(初診料、再診料、外来診療料の加算)として新たな評価を行う
昨年(2021年)10月から、次のような「オンライン資格確認等システム」が本格稼働しています。
▼患者が、健康保険被保険者証機能を持つ「マイナンバーカード」を医療機関等窓口のカードリーダーにかざす
↓
▼医療機関等のパソコン端末から、オンラインで社会保険診療報酬支払基金(支払基金)・国民健康保険中央会(国保中央会)のデータに「当該患者がどの医療保険(健康保険組合や国民健康保険など)に加入しているのか」を照会し、回答を得る
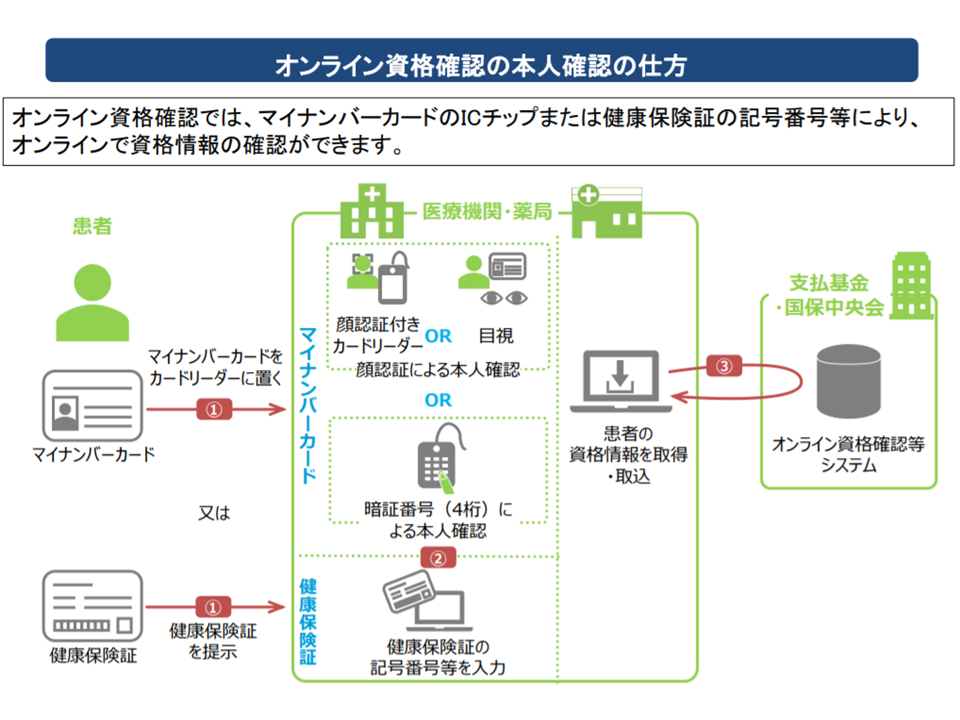
オンライン資格確認における本人確認の仕組み(医療保険部会4 191225)
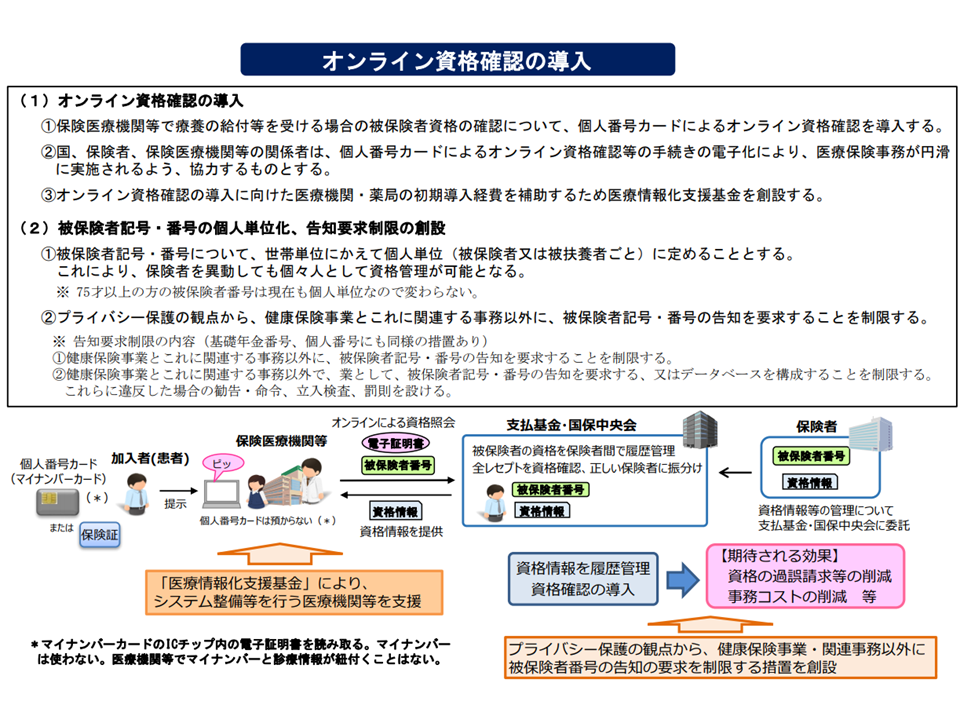
オンライン資格確認システムの概要(健康・医療・介護情報利活用検討会1 200518)
患者の資格確認(患者がどの医療保険に加入しているか)を瞬時に正確に確認することを目指すものですが、このシステムを活用して医療機関(患者の同意が条件)および患者自身が「過去の薬剤投与状況、特定健診結果」を確認・活用することが可能となっています。医療機関等では、患者の「過去の薬剤投与状況、特定健診結果」を患者の同意を得て確認し、それを診療に活かす(例えば禁忌薬剤の投与を控えるなど)ことが可能となるのです。救急搬送された意識不明の患者、認知機能低下した高齢者では「過去の薬剤情報」などを患者自身から聞き出すことは不可能に近く、また一般患者でも「正確な薬剤情報」を医師に伝達できる人は少ないことから、オンライン資格確認等システムの有用性を伺うことができます。
「過去の薬剤投与状況、特定健診結果」を確認・活用すれば、このように医療の質向上が期待できるため、(4)の【電子的保健医療情報活用加算】(初診料、再診料、外来診療料の加算)として新たに評価されるものです。新加算は「オンライン資格確認等システム」の導入促進にも一役買うことでしょう。
なお、「過去の薬剤投与状況、特定健診結果」は蓄積が浅い(薬剤情報は2021年9月診療分以降、特定健診情報は2020年度実施分以降)こと、また患者の同意がない場合には情報の確認・活用が困難なことから、当面は「本加算を算定できない」ケースが少なくないでしょう。このため厚労省では「2024年3月までは、当該患者に係る診療情報等の取得が困難な場合、他医療機関から当該患者に係る診療情報等の提供を受けた場合などには一部点数(減算点数)取得を可能とする」経過措置を準備する構えです。
この点、支払側の安藤伸樹委員(全国健康保険協会理事長)や松本真人委員(健康保険組合連合会理事)は「経過措置の規定からは『患者の同意がなく、患者にメリットがない(情報確認できない場合)場合』にも加算による負担増が生じてしまう」ことなどに疑問を提示しています。運用状況をしっかり把握し、加算の効果(患者へのメリットなど)を検証していくことが重要でしょう。
なお、オンライン資格確認等システムは2022年1月23日時点で「医療機関等全体の10.9%の運用」にとどまっており、「十分に普及している」とは言い難い状況です。この点、1月27日に開催された社会保障審議会・医療保険部会で「オンライン資格確認等システムの普及促進策」が議論されており、別稿で報じます。
なおGem Medでは改定セミナー動画も準備しております。是非、あわせてご活用ください。
【これまでの2022年度改定関連記事】
◆議論の整理(改定項目一覧)に関する記事はこちら
◆入院医療の全体に関する記事はこちら(入院医療分科会の最終とりまとめ)とこちら(入院医療分科会の中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら(入院総論)
◆急性期入院医療に関する記事はこちら(新指標5ほか)とこちら(看護必要度8)とこちら(看護必要度7)とこちら(看護必要度6)とこちら(新指標4)とこちら(新指標3、重症患者対応)とこちら(看護必要度5)とこちら(看護必要度4)とこちら(看護必要度3)とこちら(新入院指標2)とこちら(看護必要度2)とこちら(看護必要度1)とこちら(新入院指標1)
◆DPCに関する記事はこちらとこちらとこちら
◆ICU等に関する記事はこちらとこちらとこちらとこちらとこちらとこちら
◆地域包括ケア病棟に関する記事はこちらとこちらとこちらとこちらとこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちらとこちらとこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちらとこちらとこちらとこちら
◆入退院支援の促進などに関する記事はこちらとこちら
◆救急医療管理加算に関する記事はこちらとこちらとこちら
◆短期滞在手術等基本料に関する記事はこちらとこちら
◆外来医療に関する記事はこちらとこちらとこちらとこちらとこちら
◆在宅医療・訪問看護に関する記事はこちらとこちら(訪問看護)とこちら(小児在宅等)とこちら(訪問看護)とこちらとこちら
◆オンライン診療に関する記事はこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちらとこちら
◆医療従事者の働き方改革サポートに関する記事はこちらとこちら
◆がん対策サポートに関する記事はこちらとこちら
◆難病・アレルギー疾患対策サポートに関する記事はこちら
◆認知症を含めた精神医療に関する記事はこちらとこちら
◆リハビリに関する記事はこちら
◆小児医療・周産期医療に関する記事はこちら
◆医療安全対策に関する記事はこちら
◆透析医療に関する記事はこちら
◆個別疾患管理等に関する記事はこちらとこちら
◆新規医療技術に関する記事はこちら
◆データ提出等に関する記事はこちらとこちら
◆調剤に関する記事はこちらとこちらとこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちらとこちらとこちらとこちら
◆医療経済実態調査(第23回調査)結果に関する記事はこちら
◆消費税対応の是非に関する記事はこちら
◆薬価・材料価格調査に関する記事はこちら
◆改定率に関する記事はこちら
◆基本方針策定論議に関する記事はこちら(医療部会5)とこちら(医療保険部会5)とこちら(医療保険部会4)とこちら(医療部会4)とこちら(医療部会3)とこちら(医療保険部会3)とこちら(医療部会2)とこちら(医療保険部会2)とこちら(医療部会1)とこちら(医療保険部会1)
●薬価制度改革に関する記事はこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちら
●保険医療材料制度改革に関する記事はこちらとこちらとこちらとこちらとこちらとこちらとこちら
●費用対効果評価制度改革に関する記事はこちらとこちらとこちらとこちらとこちらとこちらとこちら
●公聴会に関する記事はこちら
【関連記事】
専門看護師・特定研修修了者による訪問看護を特別評価、訪問看護ターミナルケア療養費の不合理解消―中医協総会(5)
紹介受診重点病院の創設に伴う加算新設、機能強化加算に実績要件を設け、「外来機能分化」を推進―中医協総会(4)
地域包括ケア病棟で「機能に応じた厳しい減算」増設、特定機能病院の「回復期リハ病棟」を特別評価―中医協総会(3)
充実した急性期入院医療を評価する【急性期充実体制加算】を新設、ICUでも2種類の加算を新設―中医協総会(2)
看護必要度の見直しを決定、心電図モニター管理を削除、重症患者割合の基準値も見直し―中医協総会(1)
2022年度診療報酬改定、看護必要度見直し・治療と仕事両立支援・看護補助者確保などで多様な意見―中医協総会(1)【公聴会】
ロボット支援下内視鏡手術の「術者としての経験症例」基準緩和へ、Ai画像診断支援を診療報酬で評価―中医協総会(1)
2022年度改定の項目固まる!急性期一般1の新加算、看護必要度、かかりつけ医機能評価などの行方は?―中医協総会(1)
2022年度改定に向けた「項目」出揃う、入院・外来・在宅・疾患対策などの見直し方向示す―中医協総会(2)
看護必要度見直し、200床未満の急性期一般1で極めて厳しいことに診療側が猛反発―中医協総会(1)
【2022年度診療報酬改定総点検5】在宅医療の裾野を広げ質を高めることで、増大・複雑化する在宅ニーズに応える
【2022年度診療報酬改定総点検4】訪問看護の質向上にとどまらず、地域包括ケアシステムの要としての機能にも期待
【2022年度診療報酬改定総点検3】新たに受診時負担課せられる200床以上紹介受診重点病院、診療報酬でどうサポートするか
【2022年度診療報酬改定総点検2】各種加算充実し、医療従事者全体の働き方改革を診療報酬でサポート
【2022年度診療報酬改定総点検1】充実した急性期一般1で検討される新加算、財源は急性期入院料引き下げに求めるのか
放置すれば「大腸がん」化が必至なFAP、効果的な内視鏡治療(予防摘除)を診療報酬でサポート―中医協総会
「初診からのオンライン診療」に診療報酬でどう対応すべきか、対面とオンラインとの点数差をどう考えるか―中医協総会(1)
看護職員や介護職員の処遇改善に向けた「報酬改定」、2022年度診療報酬はネット0.94%のマイナスに―後藤厚労相
看護必要度見直しのシミュレーション実施、心電図モニター・点滴ライン3本以上管理を削除した場合の影響など―中医協総会(2)
【機能強化加算】取得医療機関は「かかりつけ医機能」を果たしているが、情報提供が不十分では―中医協総会(1)
不妊治療技術のうち学会が推奨度A・Bとするものを保険適用、推奨度Cは保険外だが先進医療対応を検討―中医協総会
骨粗鬆症ある骨折患者への2次骨折防止治療、多職種チームでの術後疼痛管理など診療報酬で評価―中医協総会(2)
post acute機能に偏る地域包括ケア病棟等の評価をどう考えるか、DPCとNDB等との連結解析を推進―中医協総会(1)
後発品使用促進に向け加算・減算のどちらに軸足を置くべきか、湿布薬の処方上限「70枚」から引き下げるべきか―中医協総会(3)
医師はもちろん看護師・薬剤師など医療従事者全体の働き方改革を2022年度診療報酬改定でサポート―中医協総会(1)
「画像診断報告書の確認漏れ防止」や「腎臓病患者への腎移植情報提供」など診療報酬でサポート―中医協総会(3)
コロナ臨時特例は検証しながら継続を、感染防止対策加算の要件組み換えや充実で「平時からの感染対策」充実を―中医協総会(2)
薬剤7.6%、材料3.8%の価格乖離、「薬価の実勢価格改定」トータルで1400億円程度の国費縮減可能では―中医協総会(1)
2019年10月の消費税対応改定で「マクロでは補填不足なし」、2022年度改定で点数調整は不要では―消費税分科会
「充実した急性期入院医療を提供する急性期一般1を高く評価すべき」との点では一致しているが・・・―中医協総会(1)
日数に応じた階段状の調剤料は合理的か?制度の抜け穴をついた「事実上の敷地内薬局」に厳正な対処を―中医協総会(3)
外来・在宅・リハビリでもDPC参考にデータ提出を求める、レセプトへの検査値データ記載も推進—中医協総会(2)
退院当日の訪問看護基本療養費算定を認め自宅看取り推進、重度者への複数名訪問看護の評価充実—中医協総会(1)
短期滞在手術等基本料2・3、診療実態を踏まえ廃止や振り替え、新規技術組み入れなど検討―中医協総会(3)
DPCの診断群分類、「他院からの転棟か、直接自院へ入院か」等の要素も踏まえた精緻化を検討―中医協総会(2)
2020年度、医業収支は大きく悪化したがコロナ補助で経営好転、21年も医業収支はコロナ前に戻らず—中医協総会(1)
小入管で【無菌治療室管理加算】を出来高算定とする場合、入院料点数をどの程度引き下げるべきか―中医協総会(3)
障害者施設でも栄養サポートチーム加算の取得を認め、緩和ケア病棟で疼痛の定量評価を新加算で評価へ―中医協総会(2)
経過措置型療養での適正なリハビリ実施、摂食嚥下支援加算の見直しで中心静脈栄養離脱目指す―中医協総会(1)
不妊治療の保険適用、対象技術や対象患者、施設基準等を学会GLなど参考に設定していく方向確認―中医協総会(2)
摂食嚥下支援加算の「専門研修受けた看護師」配置要件緩和、透析中の運動療法の新評価など検討―中医協総会(1)
大病院の紹介状なし患者、「患者負担は増えるが病院収益は増えない」点を国・保険者が周知せよ―中医協総会(4)
救急医療管理加算、定量基準導入求める支払側と、さらなる研究継続求める診療側とで意見割れる―中医協総会(3)
質の高いリハ提供に向け、回復期リハ5・6の期間制限、第三者評価導入、管理栄養士配置など議論―中医協総会(2)
自院のpost acute受け入れに偏る地域包括ケア病棟、診療報酬上の評価をどう考えるべきか―中医協総会(1)
小児特性踏まえた緊急往診加算・在宅がん医療総合管理料の評価、重症者救急搬送の特別評価など実施へ―中医協総会(4)
ICU看護必要度のB項目廃止案、支払側は理解示すが、診療側は反対し入院医療分科会の批判も―中医協総会(3)
救急患者受け入れ・手術実施などが充実した急性期一般1の新評価、診療側が一部難色を示す―中医協総会(2)
心電図モニター管理などを看護必要度項目から削除すべきか、支払側は削除に賛成、診療側は猛反対―中医協総会(1)
連携型の認知症疾患医療センターも認知症専門診断管理料2の対象に加えるなど精神科医療の充実を―中医協総会(2)
がん患者等の治療と仕事の両立を支援する指導料、対象疾患等を拡大し、公認心理師等の活躍にも期待―中医協総会(1)
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
多種類薬剤を処方された患者への指導管理を調剤報酬で評価すべきか、減薬への取り組みをどう評価するか―中医協総会(3)
専門医→主治医への難病等情報提供、主治医→学校医等への児童アレルギー情報提供を診療報酬で評価へ―中医協総会(2)
外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
医療部会も2022年度改定基本方針案を了承、12月10日の中医協に報告されるが正式諮問は年明けに—社保審・医療部会(1)
2022年度改定基本方針を了承、医療提供体制改革・医師働き方改革が重点課題—社保審・医療保険部会
2022年度診療報酬改定の基本方針策定は目前、オンライン資格確認稼働から1か月間の状況は―社保審・医療保険部会
2022年度診療報酬改定、「強固な医療提供体制の構築」「医療従事者の働き方改革」が重点課題―社保審・医療部会
かかりつけ医制度化を検討すべきか、感染症対策と医療提供体制改革はセットで検討を―社保審・医療保険部会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
中小規模医療機関の標準準拠電子カルテ導入、基金や診療報酬活用して支援へ―医療情報ネットワーク基盤WG
初診からのオンライン診療に向け指針見直しを概ね了承、当面はコロナ特例優先―オンライン診療指針見直し検討会
オンライン診療前に医学的情報把握する「オンライン相談」、医師がリアルタイムで診療と別に実施を―オンライン診療指針見直し検討会
電話・オンライン診療のコロナ特例、実施件数は横ばいから微減で適正実施が進む―オンライン診療指針見直し検討会(2)
完全初診患者へのオンライン診療、どういった仕組みで安全性など担保し、費用負担はどうすべきか―オンライン診療指針見直し検討会(1)
オンライン初診の制度化に向けた大枠固める、2021年秋の指針改定に向けて詳細をさらに詰める―オンライン診療指針見直し検討会
診療情報提供等ない初診患者、「事前のオンライン相談等で情報把握」しオンライン診療可能とせよ―規制改革実施計画
オンライン初診が適さない症状などを整理、「問診と動画のみで診断確定できる疾患」はほぼない―日本医学会連合
電話・オンライン診療の件数横ばい、不適切処方を繰り返す医療機関と新規医療機関が混在—オンライン診療指針見直し検討会(2)
「オンライン初診」の前提となる医学的情報把握、「医師の裁量」認めるべきでは―オンライン診療指針見直し検討会(1)
電話・オンライン診療、不適切事例は一部あるが減少傾向、臨時特例措置を当面「継続」―オンライン診療指針見直し検討会
オンライン診療予約から受診までの数時間で重篤化する危険も、事前トリアージを実施しては―オンライン診療指針見直し検討会
完全初診でも、予防接種や健診で患者情報を把握できればオンライン初診を認めて良いか―オンライン診療指針見直し検討会
初診含めたオンライン診療の恒久化論議開始、「完全初診」除外せよとの意見多数―オンライン診療指針見直し検討会(1)
初診からのオンライン診療解禁方針をトップダウンで決定、ただし電話初診は認めず—厚労省





