訪問看護ターミナルケア療養費の要件を見直し自宅看取り推進、重度者への複数名訪問看護の評価充実—中医協総会(1)
2021.11.26.(金)
訪問看護ステーションについて「複数の事業所が連携することによる24時間対応体制の確保」を全国的に認めるべきか―。
機能強化型訪問看護ステーションのほとんどが「地域住民への情報提供や人材育成研修を実施している」実態を踏まえて、これらを現在の「望ましい要件」から「義務化・必須化」していくべきか―。
複数名で訪問看護を行う場合の加算について、「看護師同士」「准看護師の同行」などでも「1日に複数回の訪問看護が必要な重度者」に対応する高額な加算区分を設けるべきか―。
「訪問看護ターミナルケア療養費」算定可能なケースを広げ、自宅での看取りを推進してはどうか。また重度者で長時間の訪問看護が必要な利用者については、退院当日の訪問を評価する退院支援指導加算を高く設定してはどうか―。
こういった議論が11月26日に開催された中央社会保険医療協議会・総会で行われました。
目次
複数の訪問看護ステーションによる24時間対応体制、どのように評価していくべきか
2022年度の次期診療報酬改定に向けた論議が進められています。11月26日の中医協総会では、▼訪問看護▼データ提出やレセプト記載要領▼調剤報酬―を議題としました。本稿では訪問看護に焦点を合わせ、他の事項は別稿で報じることとします。
訪問看護については、すでに10月27日の中医協総会で「専門性の高い看護師による訪問看護」「リハビリ専門職による訪問看護」「医療的ケア児情報の訪問看護ステーションから学校医等への提供」などに関する評価の在り方を議論しています。今回は(1)訪問看護ステーション間の連携(2)ICTを用いた看取りに関与する訪問看護の評価(3)退院日当日の訪問看護(4)機能強化型訪問看護ステーションに所属する専門性の高い看護師の評価(5)複数名訪問看護加算(6)難病等複数回訪問加算(7)退院支援指導加算—という幅広いテーマを議題としました。順に見ていきましょう。
訪問看護は、医療保険・介護保険の双方にまたがるサービスで、「心身状態が悪化しても、可能な限り住み慣れた在宅での生活を継続できる」体制を目指す【地域包括ケアシステム】の要になると期待されています。このため「重度者対応」「24時間・365日対応」といった機能強化が診療報酬でも介護報酬でも推し進められてきており、その一環として【24時間対応体制加算】(訪問看護管理療養費の加算)があります。「営業日以外の日・営業時間以外の時間において、利用者・家族等からの電話等による連絡・相談を受け、対応(必要に応じて緊急訪問看護を行える)できる体制」などを整えている訪問看護ステーションにおいて、月に1回に限って6400円の上乗せを認めるものです。
訪問看護ステーションの9割近くが【24時間対応体制加算】を届け出ていますが、規模別にみると「小規模になるほど届け出割合が低い」ことも分かります。小規模ステーションでは、「24時間の訪問体制」確保が難しくなるためです。
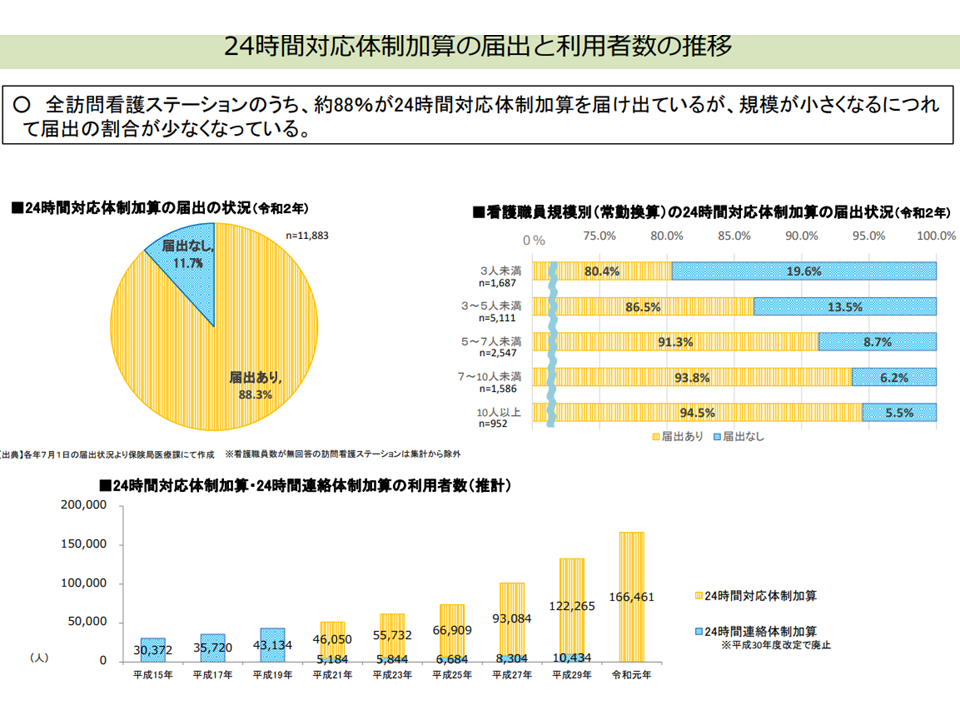
規模の小さな訪問看護ステーションでは、24時間対応体制加算の届け出割合が小さい(中医協総会(1)2 211126)
ただし、今般の新型コロナウイルス感染症が流行する中では「複数の訪問看護ステーションによる連携」が重要な役割を果たし、また医療資源の乏しい地域では「2つの訪問看護ステーションが連携して24時間対応体制等を整えることで【24時間対応体制加算】を取得できる」という特例が認められています。(1)では、こうした点を踏まえて「感染症や災害が発生した場合にも必要な訪問看護を安定的に実施するために、平時からの訪問看護ステーションの体制整備や連携の在り方について、どのように考えるか」という論点が提示されたものです。

医療資源の乏しい地域では、2つの訪問看護ステーションの連携による24時間対応体制加算取得が認められている(中医協総会(1)1 211126)
この点、支払側の佐保昌一委員(日本労働組合総連合会総合政策推進局長)や看護職代表として参画する吉川久美子専門委員(日本看護協会常任理事)からは「複数ステーションの連携による24時間対応体制の確保を評価すべき」との声が出ました。ただし、佐保委員は「単独で24時間対応体制を敷くステーションと、複数連携で24時間対応体制を敷くステーションとで段階的な評価(前者は手厚く、後者は薄く)を行うべき」と付言しています。
また診療側の城守国斗委員は、連携推進方向そのものに理解を示したうえで「地域によっては連携しても緊急時対応が困難なケースもある(いずれの訪問看護ステーションも患者宅から遠方になる場合など)。このため病院の訪問看護や、後方病床を持つ医療機関(病院、有床診療所)を含めた連携を検討してはどうか」と提案しました。
一方、支払側の松本真人委員(健康保険組合連合会理事)は「自ら24時間対応が行えない訪問看護ステーションが『24時間対応』と銘打った加算を取得することには疑問を感じる。利用者としては『体制の整った訪問看護ステーション』を選択するはずである」と慎重姿勢を見せています。
このように、連携評価については様々な意見があり、今後、厚生労働省でどのように評価すべきかをさらに練っていくことになるでしょう。
なお、関連して「BCP(事業継続計画:Business Continuity Plan)作成を訪問看護ステーションに求めてはどうか」という論点も浮上しています。2021年度の介護報酬改定では、今般のコロナ感染症対応はもちろん、過去の災害等に照らして「事業(サービス提供)を継続できる体制の確保」が非常に重要であることを踏まえて、訪問看護事業所を含めて「すべての介護保険施設・事業所においてBCP策定義務を課す」こととなりました。医療保険サイドでも訪問看護ステーションにこの考え方を導入してはどうか、という論点で異論は出ていません。
例えば「感染症が流行し、スタッフが罹患した場合にどうサービス継続を行うか」「災害等でスタッフが被災したり、公共交通機関がストップした際には、どのようにサービスを継続できるか」などをすべての訪問看護事業所で考えていくことが求められます。
ICTを活用した看護師との連携による死亡診断、看護師サイドの評価をどう考えるか
また(2)は、ICTを活用した看護師との連携による死亡診断の評価をどう考えるか、という論点です。
2018年度の診療報酬改定において、▼医師が定期的・計画的な訪問診療を行っている(かかりつけの患者である)▼医師が直接の死亡診断を行うまでに12時間以上かかる▼医療資源の少ない地域に居住する患者で、訪問看護を利用している―などの要件を満たす場合に、医師がICTを利用して、看護師と連携して死亡診断を行う際に「往診・訪問診療の際に死亡診断を行っていない場合でも、【死亡診断加算】のみの算定を認める」ルールが設けられました。例えば、「訪問看護師が看取りを行い、医師とオンラインを通じて連携して死亡診断を行う」ことを認めるもので、医療資源の少ない地域でも「住み慣れた自宅等で最期を迎える」環境が整うと期待されます(関連記事はこちら(2018年度診療報酬改定論議に関する記事)とこちら(「情報通信機器(ICT)を用いた死亡診断等の取扱いについて」の記事))。

ICTを活用した死亡診断について、医療機関には特別の評価がなされている(中医協総会(1)3 211126)
この点、訪問看護については、要件を満たせば【訪問看護ターミナルケア療養費】の算定が可能となるものの、「死亡診断」に関する直接の評価はなされていません(2018年度に新加算創設も検討されたが設けられなかった)。厚生労働省保険局医療課の井内努課長は、この点をどう考えるべきか中医協に議論を要請したものです。
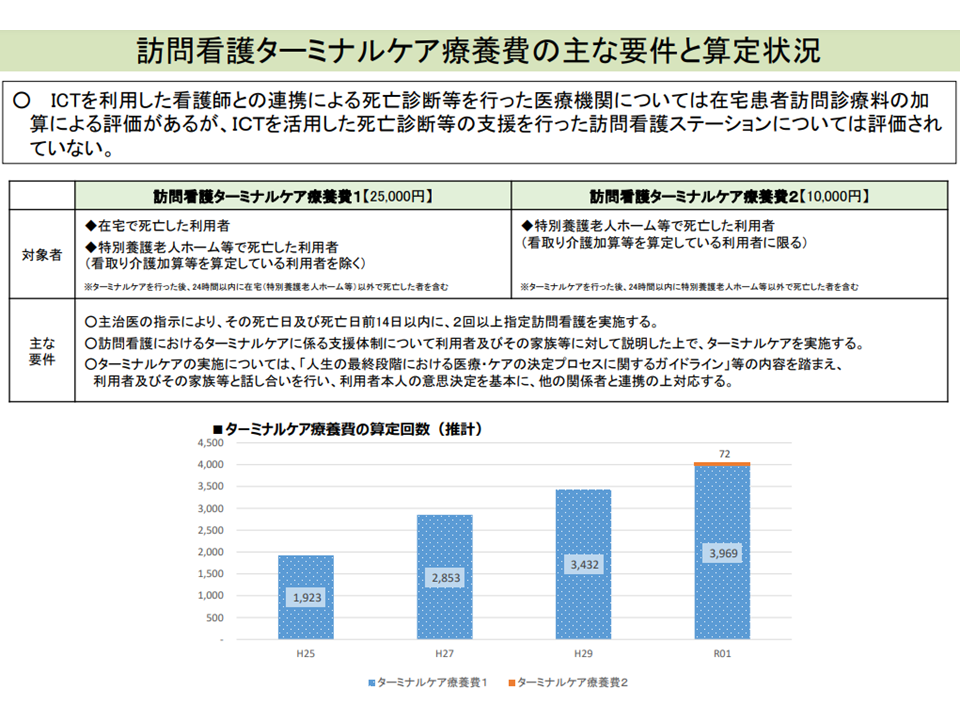
ICTを活用した死亡診断に関する特別の評価が訪問看護療養費には設けられていない(中医協総会(1)4 211126)
吉川専門委員は「法医学研修の受講、看取り期に着目した手厚いケアの実施など、通常とは異なる特別な訪問看護提供を行うこととなり、加算等で評価してほしい」旨の考えを示しましたが、診療側の城守委員からは「医師と看護師との間に、非常に強い、通常の訪問看護提供と異なるレベルの信頼関係が求められる。訪問看護ステーションを個別に評価するのではなく、医師と看護師とがチームで機能していることを全体として評価すべきではないか」との考えが示され、支払側の松本委員も城守委員と同様に「慎重な検討」を求めています。
若干、意見・考え方のズレがあり、今後、さらに調整をしていく必要がありそうです。
退院当日にも訪問看護基本療養算定を認め、自宅での適切な看取りを推進
また(3)は退院当日には【訪問看護基本療養費】を算定できないため、【訪問看護ターミナルケア療養費】が算定できない場合がある点をどう考えるかという論点です。
【訪問看護ターミナルケア療養費】は、在宅で死亡した利用者について、死亡日・死亡日前14日以内の計15日間に2回以上【訪問看護基本療養費】または【精神科訪問看護基本療養費】を算定し、かつ、訪問看護におけるターミナルケアの支援体制(訪問看護ステーションの連絡担当者の氏名、連絡先電 話番号、緊急時の注意事項等)について利用者・家族等に対して説明した上でターミナルケアを行った場合に算定できます。一方、現在「退院当日」には【訪問看護基本療養費】の算定が認められていないことから、例えば、(A)退院の翌日、翌々日の2回の訪問看護を行った後に死亡された場合には【訪問看護ターミナルケア療養費】を算定できるが(B)、退院日(退院支援指導加算のみ算定可)・退院翌日の2回の訪問看護を行った後に死亡された場合には【訪問看護ターミナルケア療養費】を算定できない―という不合理が生じているのです。
これでは「人生の最期、わずかな期間でも良いのでを住み慣れた自宅で過ごしたい」という患者の思いに十分に応えることが難しいケースが出てしまいます。
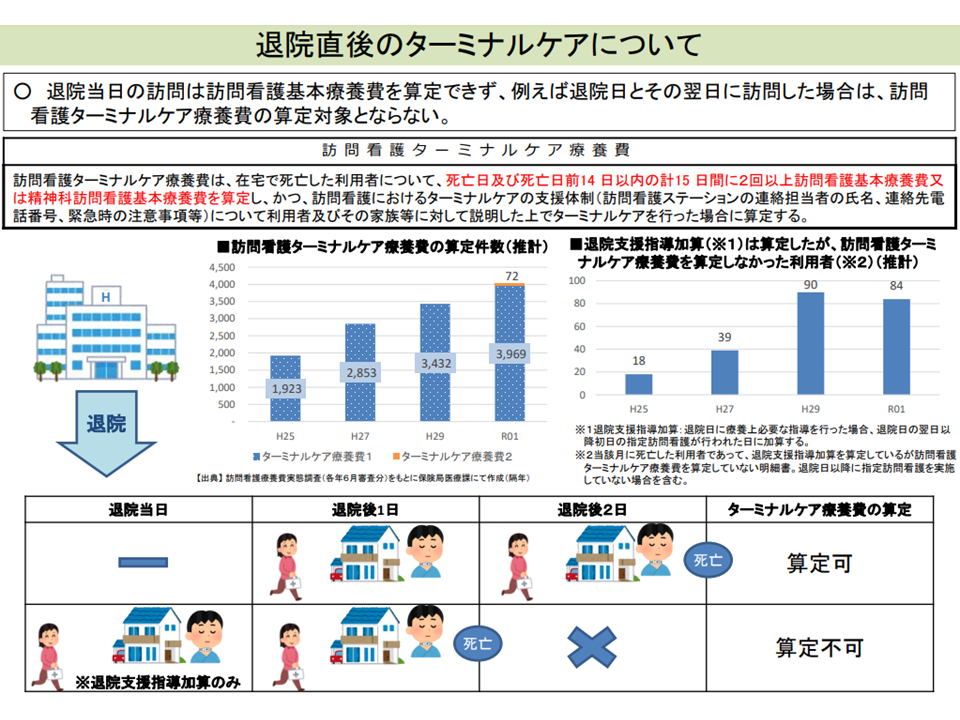
退院当日に訪問看護基本療養費を算定できないため、訪問看護ターミナルケア療養費算定できないケースがある(中医協総会(1)5 211126)
この点については、診療側の城守委員、支払側の松本委員、看護職代表の吉川専門委員のいずれもが、上記(B)のようなケースについても訪問看護ターミナルケア療養費を算定可能としてはどうか、との考えで一致しています。例えば、一定の要件を満たす患者については訪問看護ターミナルケア療養費の「訪問看護基本療養費をを2回以上算定する」要件を緩和することなどが考えられそうです。今後、厚労省で具体的な改善策を考えていくことになります。
なお、診療側の島弘志委員(日本病院会副会長)は「退院当日に訪問看護提供が必要な患者では、非常に状態が不安定なために訪問看護を提供している。(後述する)退院支援指導加算も含めた考え方の整理を行ってはどうか」との提案も行っています。
機能強化型訪問看護ST1・2、地域住民への情報提供や人材育成研修を「要件化」へ
機能強化型訪問看護ステーションは24時間・365日対応・重度者対応を行うことのほか、「地域住民等への情報提供、相談対応」「人材育成のための研修実施」などの役割も期待されています(機能強化型1・2、機能強化型3ではすでに義務化)。機能強化型訪問看護ステーションが軸となり、地域の訪問看護サービス全体の質を底上げしていくためで、まさに「地域包括ケアシステムの要」としての役割が機能強化型訪問看護ステーションに期待されていることが、要件設定からも伺えます。

機能強化型訪問看護ステーションの概要(中医協総会(1)6 211126)
この点、実態を見ると9割を超える機能強化型訪問看護ステーション(機能強化型1・2)において地域住民への情報提供や相談対応、看護実習受け入れなどの人材育成研修を行っており、多くの委員が「機能強化型1・2でも『望ましい要件』から『義務化』への引き上げを行ってよい」との見解で一致しています。ただし吉川委員は「医療資源の乏しい地域に所在する訪問看護ステーションへの配慮も行ってほしい」と付言しました。

機能強化型訪問看護ステーション1・2のほとんどでは、望ましい要件である情報提供や研修を実施している(中医協総会(1)15 211126)
今後、厚労省で機能強化型1・2についてどのような要件設定をするのか詰めていくことになるでしょう。その際には、現行の機能強化型3の要件(▼地域の医療機関や訪問看護ステーションを対象とした研修を年2回以上実施する▼地域の訪問看護ステーションや住民等への情報提供・相談の実績を持つ▼地域医療機関の看護職員の一定期間の勤務実績を持つ(訪問看護実習の受け入れ)—のすべてを満たす)も参考にすることになるでしょう。もっとも「機能強化1・2の要件を機能強化3に合わせるのか」「機能強化1・2と機能強化3とでは求められる役割が異なっている(機能強化3には例えば「訪問看護を行う看護師の育成」という役割も求められている)点を踏まえ、機能強化1・2の独自要件を設定するのか」などは今後の動きを待つ必要があります。
なお、▼機能強化型訪問看護ステーションの3分の1に専門性の高い看護師(専門看護師又は認定看護師)が所属しており、他の訪問看護ステーション等へのコンサルテーションや研修などを実施している▼機能強化型訪問看護ステーションの7%に特定行為研修を修了した看護師が所属しており、自ステーションや他ステーション等の職員向けの指導や研修を実施している―という実態のあることも分かっています。機能強化型訪問看護ステーションの中でも「とりわけ先進的なステーション」であると言え、診療側の城守委員、支払側の松本委員、吉川専門委員が「専門性の高い看護師や特定行為研修修了者の配置促進に向けた仕組みを導入すべき」との考えで一致しています。
例えば、「専門性の高い看護師の配置、実績」などに着目した加算新設や、機能強化型訪問看護ステーションの施設要件に「専門性の高い看護師や特定行為研修修了者の配置を望ましい要件として加える」ことなどを厚労省で検討していくことになるでしょう。
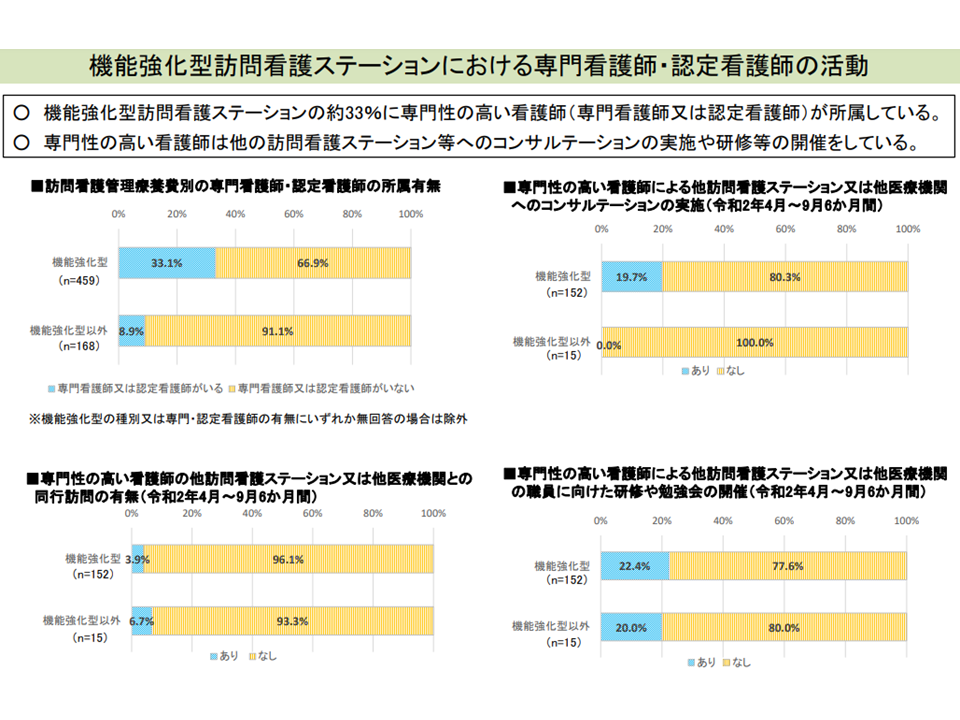
専門性の高い看護師が指導・研修を行う機能強化型訪問看護ステーションがある(中医協総会(1)7 211126)
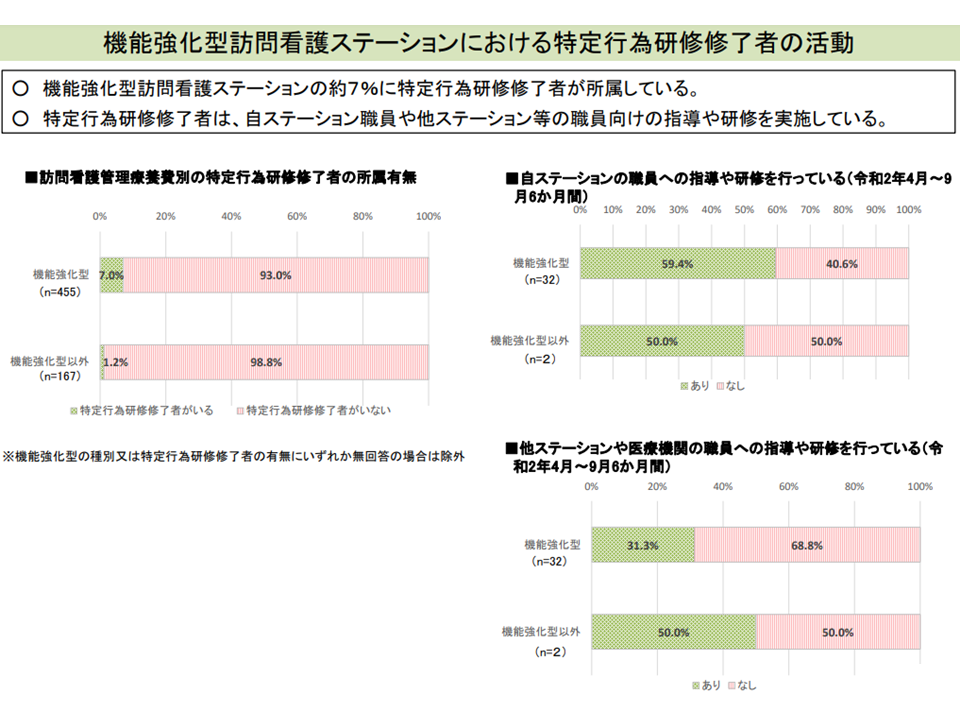
特定行為研修を修了した看護師が指導・研修を行う機能強化型訪問看護ステーションがある(中医協総会(1)8 211126)
複数名訪問看護、重度者に頻回のサービスを行う区分を看護師同行等でも設けてはどうか
また(5)から(7)は、訪問看護基本療養費・訪問看護管理療養費の各加算について見直し・充実を図ってはどうかという論点です。
▼訪問看護基本療養費の【複数名訪問看護加算】について、看護補助者が同行する場合には「重度の利用者(末期がんや在宅酸素療法など)について1日に複数回の訪問が必要な場合に加算を高く設定する」仕組みとしているが、看護師同士や准看護師等との同行については「重度で1日に複数回の訪問が必要」な場合の評価はない。こうした点も手伝って「重度の利用者(末期がんや在宅酸素療法指導管理等が必要な患者など)」対応で看護補助者が同行が増加しているとも考えられる。療養費の区分設定などを見直してはどうか(例えば、看護師同士・准看護師同行などでも「重度の利用者への1日複数回訪問」の高い加算区分を設けるなど)

複数名訪問看護加算、難病等複数回訪問加算などの概要(中医協総会(1)9 211126)
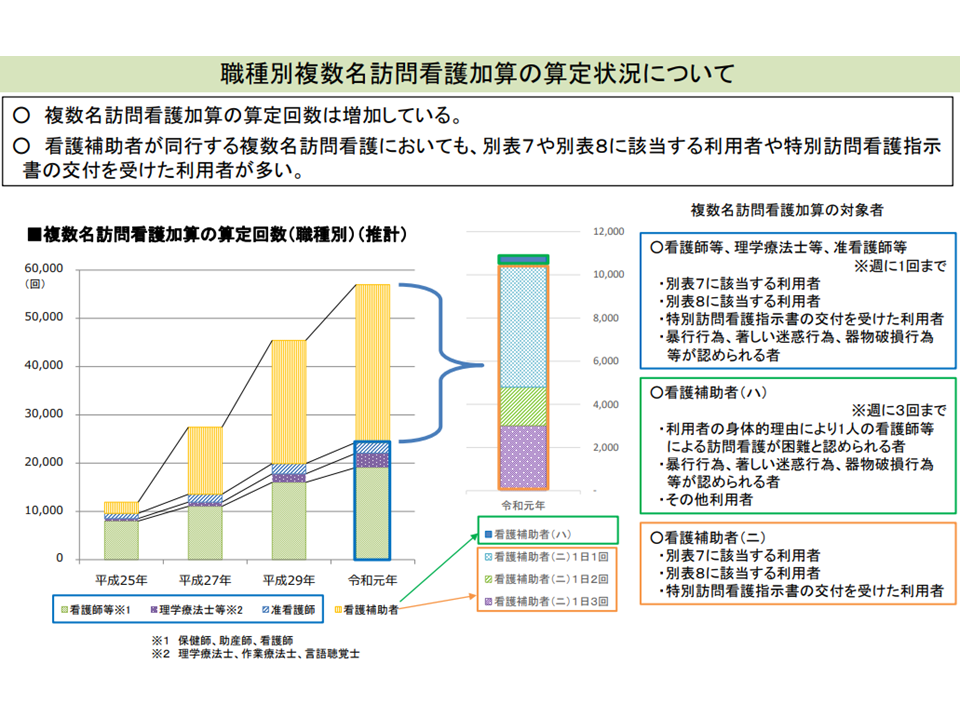
看護補助者が同行して、重度者に複数名訪問看護を行うケースが増えてきている(中医協総会(1)10 211126)
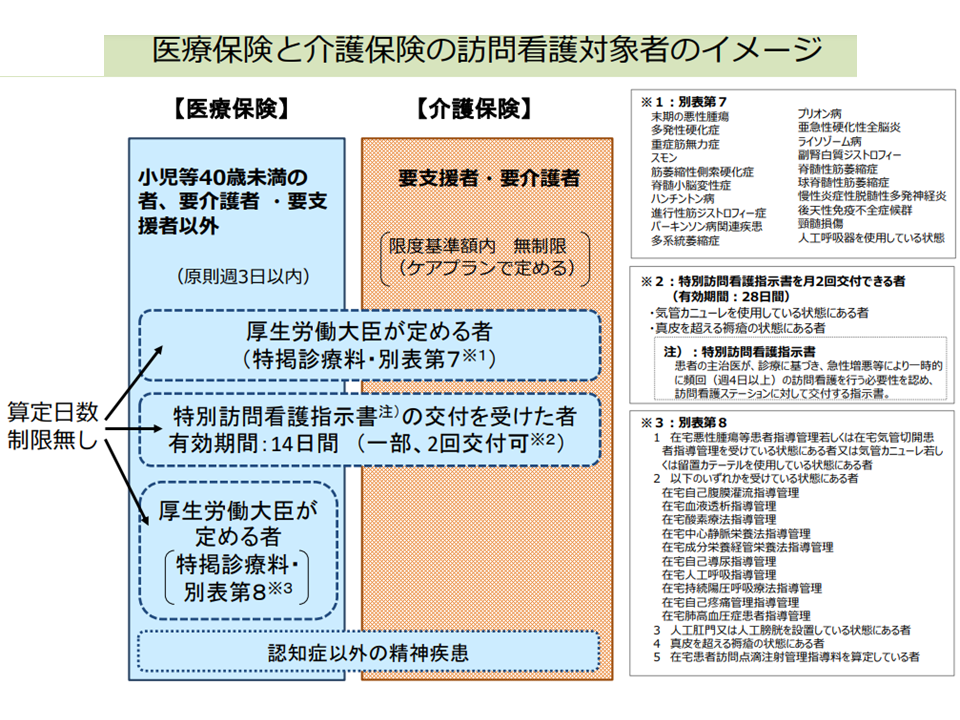
末期がん患者や在宅酸素療法を行っている患者などの重度者には医療保険による手厚い訪問看護が可能となっている(中医協総会(1)11 211126)
▼訪問看護基本療養費の【難病等複数回訪問加算】について、「1日に複数回訪問が必要な利用者」が増加している点を踏まえて、療養費設定を細分化し、より多数回の訪問を適切に評価(高い療養費設定)できるようにしてはどうか(現在は、▼1日2回の場合▼1日3回以上の場合—でそれぞれ療養費を設定)
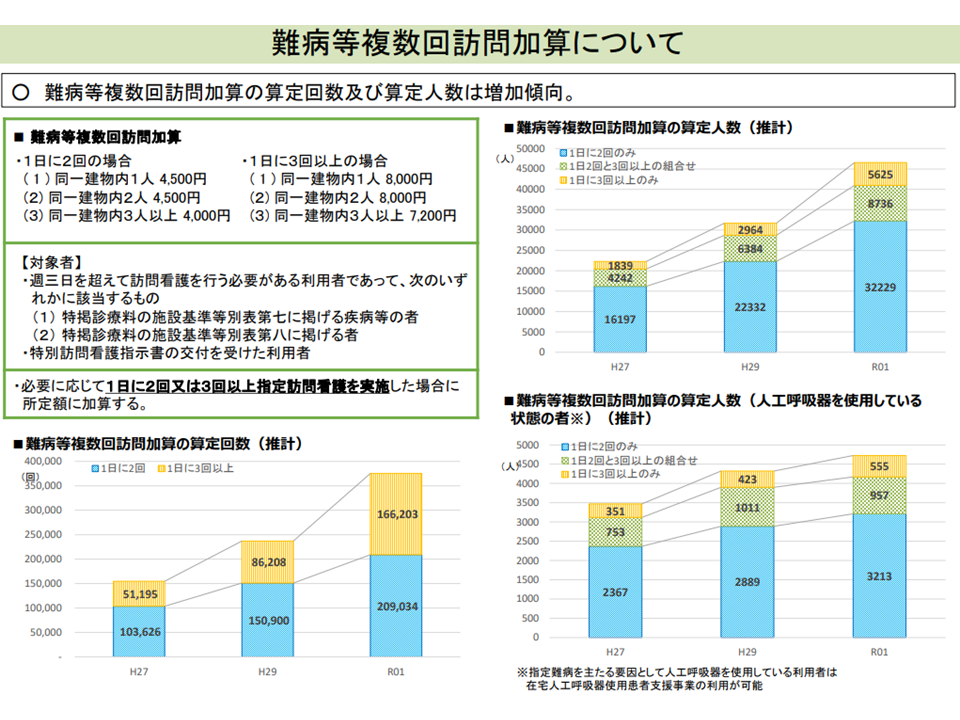
1日に頻回の訪問看護が必要な患者が増加してきている(中医協総会(1)12 211126)
▼訪問看護管理療養費の【退院支援指導加算】(上記のとおり退院当日は訪問看護基本療養費を算定できないが、病院等から退院するに当たり、退院等時に当該病院以外において療養上必要な指導を訪問看護ステーションの看護師が行った場合に退院支援指導加算として6000円を翌日以降の訪問看護の差異に算定可能)について、▼算定が増加しており、算定者の3分の2が重度者(在宅酸素療法指導管理等が必要な患者など)である▼退院当日に「長時間の訪問看護、とりわけ医療的処置」が必要な患者が相当数存在する―ことを踏まえて、療養費の充実を検討してはどうか(例えば、重度者でより高い療養費の区分を設定するなど)
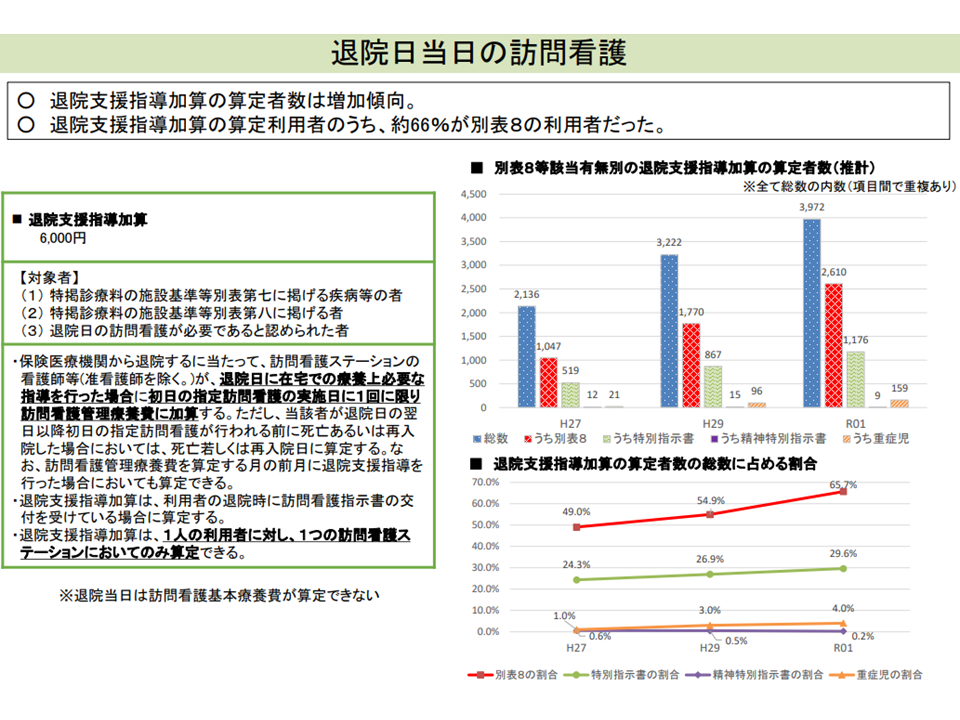
退院当日の訪問看護による支援が必要な重度者が増加している(中医協総会(1)13 211126)
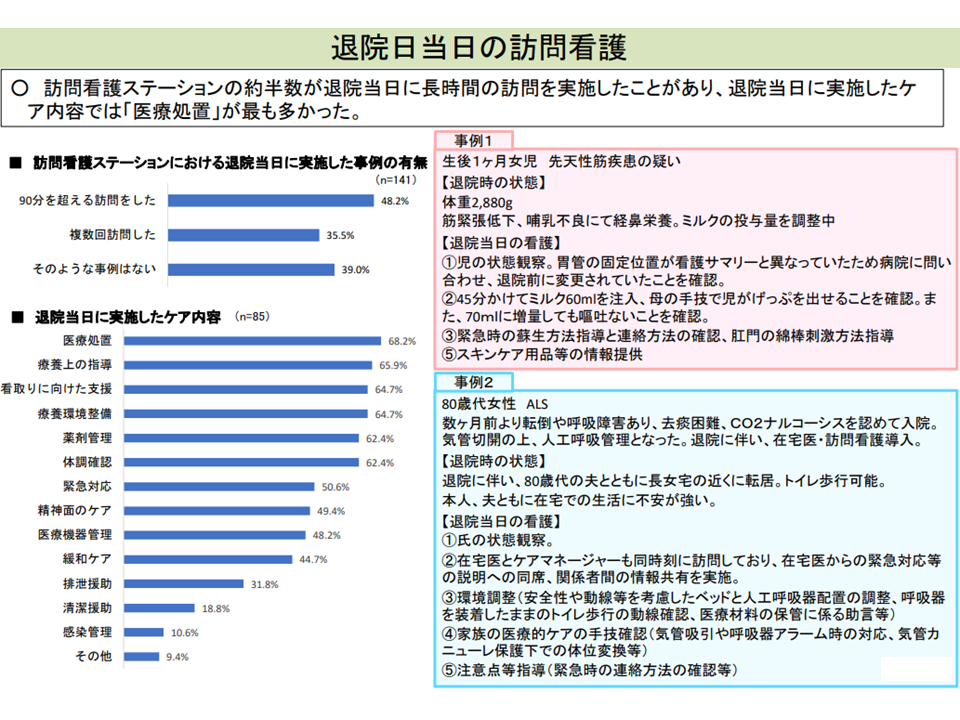
退院当日にも訪問看護による医療的処置が必要なケースが少なくない(中医協総会(1)14 211126)
こうした方向については、診療側・支払側双方の委員から「実態を踏まえ、訪問看護サービスの質を落とさないような要件設定を行ったうえで評価を拡大していくべき」との賛同意見が多数でています。例えば、【退院支援指導加算】について別表8に該当し、長期間ケアが必要な利用者では加算を引き上げることなどが考えられそうですが、支払側の松本委員は「【退院支援指導加算】について長期間のケアという視点だけでなく、患者の状態やケアの内容も踏まえた評価が必要である」とコメントしています。今後、要件などを厚労省で詰めていくことになるでしょう。
【これまでの2022年度改定関連記事】
◆入院医療の全体に関する記事はこちら(入院医療分科会の最終とりまとめ)とこちら(入院医療分科会の中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら(入院総論)
◆急性期入院医療に関する記事はこちら(新指標3、重症患者対応)とこちら(看護必要度5)とこちら(看護必要度4)とこちら(看護必要度3)とこちら(新入院指標2)とこちら(看護必要度2)とこちら(看護必要度1)とこちら(新入院指標1)
◆DPCに関する記事はこちらとこちらとこちら
◆ICU等に関する記事はこちらとこちらとこちら
◆地域包括ケア病棟に関する記事はこちらとこちらとこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちらとこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちらとこちらとこちら
◆入退院支援の促進などに関する記事はこちらとこちら
◆救急医療管理加算に関する記事はこちらとこちらとこちら
◆短期滞在手術等基本料に関する記事はこちらとこちら
◆外来医療に関する記事はこちらとこちらとこちら
◆在宅医療・訪問看護に関する記事はこちら(小児在宅等)とこちら(訪問看護)とこちらとこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆がん対策サポートに関する記事はこちらとこちら
◆難病・アレルギー疾患対策サポートに関する記事はこちら
◆認知症を含めた精神医療に関する記事はこちらとこちら
◆リハビリに関する記事はこちら
◆小児医療・周産期医療に関する記事はこちら
◆調剤に関する記事はこちらとこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちらとこちら
◆医療経済実態調査(第23回調査)結果に関する記事はこちら
◆基本方針策定論議に関する記事はこちら(医療部会3)とこちら(医療保険部会3)とこちら(医療部会2)とこちら(医療保険部会2)とこちら(医療部会1)とこちら(医療保険部会1)
【関連記事】
短期滞在手術等基本料2・3、診療実態を踏まえ廃止や振り替え、新規技術組み入れなど検討―中医協総会(3)
DPCの診断群分類、「他院からの転棟か、直接自院へ入院か」等の要素も踏まえた精緻化を検討―中医協総会(2)
2020年度、医業収支は大きく悪化したがコロナ補助で経営好転、21年も医業収支はコロナ前に戻らず—中医協総会(1)
小入管で【無菌治療室管理加算】を出来高算定とする場合、入院料点数をどの程度引き下げるべきか―中医協総会(3)
障害者施設でも栄養サポートチーム加算の取得を認め、緩和ケア病棟で疼痛の定量評価を新加算で評価へ―中医協総会(2)
経過措置型療養での適正なリハビリ実施、摂食嚥下支援加算の見直しで中心静脈栄養離脱目指す―中医協総会(1)
不妊治療の保険適用、対象技術や対象患者、施設基準等を学会GLなど参考に設定していく方向確認―中医協総会(2)
摂食嚥下支援加算の「専門研修受けた看護師」配置要件緩和、透析中の運動療法の新評価など検討―中医協総会(1)
大病院の紹介状なし患者、「患者負担は増えるが病院収益は増えない」点を国・保険者が周知せよ―中医協総会(4)
救急医療管理加算、定量基準導入求める支払側と、さらなる研究継続求める診療側とで意見割れる―中医協総会(3)
質の高いリハ提供に向け、回復期リハ5・6の期間制限、第三者評価導入、管理栄養士配置など議論―中医協総会(2)
自院のpost acute受け入れに偏る地域包括ケア病棟、診療報酬上の評価をどう考えるべきか―中医協総会(1)
小児特性踏まえた緊急往診加算・在宅がん医療総合管理料の評価、重症者救急搬送の特別評価など実施へ―中医協総会(4)
ICU看護必要度のB項目廃止案、支払側は理解示すが、診療側は反対し入院医療分科会の批判も―中医協総会(3)
救急患者受け入れ・手術実施などが充実した急性期一般1の新評価、診療側が一部難色を示す―中医協総会(2)
心電図モニター管理などを看護必要度項目から削除すべきか、支払側は削除に賛成、診療側は猛反対―中医協総会(1)
連携型の認知症疾患医療センターも認知症専門診断管理料2の対象に加えるなど精神科医療の充実を―中医協総会(2)
がん患者等の治療と仕事の両立を支援する指導料、対象疾患等を拡大し、公認心理師等の活躍にも期待―中医協総会(1)
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
多種類薬剤を処方された患者への指導管理を調剤報酬で評価すべきか、減薬への取り組みをどう評価するか―中医協総会(3)
専門医→主治医への難病等情報提供、主治医→学校医等への児童アレルギー情報提供を診療報酬で評価へ―中医協総会(2)
外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
かかりつけ医制度化を検討すべきか、感染症対策と医療提供体制改革はセットで検討を―社保審・医療保険部会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
2022年度は診療報酬プラス改定する環境にない、メリハリをつけ急性期病床の集約化など進めよ—中医協・支払側委員
かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
かかりつけ医要件を法令等で明確化せよ、医療資源散在是正のため地域医療構想の実現を急げ―健保連
自院の急性期後患者割合に基づく地ケア病棟減算、拡大はコロナ対策阻害しかねない―地ケア病棟協・仲井会長
コロナ禍では「post acute患者割合」に着目した地域包括ケア病棟の点数減額拡大など避けよ―地ケア病棟協・仲井会長





