外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
2021.10.22.(金)
我が国おいて死因第1位を独走する「がん」への対策が極めて重要なことは述べるまでもなく、診療報酬でも様々なサポートがなされ、さらなるサポート充実が必要である。2022年度の次期診療報酬改定では、安全・安心な外来化学療法の推進、化学療法患者への適切な栄養管理・指導、遺伝子パネル検査の実施拡大、RI内用療法の推進などについて、診療報酬面でどうアプローチしていくべきであろうか―。
10月22日に開催された中央社会保険医療協議会・総会で、こういった議論が行われました。
質の高い「がん治療」の推進を目指す提案内容で、診療側・支払側ともに見直しの方向そのものに異論を唱えておらず、今後、厚生労働省で具体的な改定内容を詰めていくことになります。ただし、見直しの手法などの各論については、若干の意見の隔たりもあり、今後の動きを注視する必要があります。
目次
安全・安心な外来化学療法の推進に向けて、診療報酬面でどうアプローチしていくべきか
2022年度の次期診療報酬改定論議が、この10月からは個別・具体的な第2ラウンドに入り、精力的に進められています。
【これまでの2022年度改定関連記事】
◆入院医療の全体に関する記事はこちら(入院医療分科会の最終とりまとめ)とこちら(入院医療分科会の中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら(入院総論)
◆急性期入院医療に関する記事はこちら(看護必要度3)とこちら(新入院指標2)とこちら(看護必要度2)とこちら(看護必要度1)とこちら(新入院指標1)
◆DPCに関する記事はこちらとこちら
◆ICU等に関する記事はこちらとこちら
◆地域包括ケア病棟に関する記事はこちらとこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちら
◆入退院支援の促進に関する記事はこちら
◆救急医療管理加算に関する記事はこちらとこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちらとこちら
◆在宅医療・訪問看護に関する記事はこちらとこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆調剤に関する記事はこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちら
◆基本方針策定論議に関する記事はこちら(医療部会2)とこちら(医療保険部会2)とこちら(医療部会1)とこちら(医療保険部会1)
10月22日の中医協総会では、▼がん対策▼難病対策▼アレルギー疾患対策▼調剤―を議題としました。本稿では、このうち「がん対策」に焦点を合わせ、他の項目は別稿で報じます。
がん対策を診療報酬でさらに推進するため、厚生労働省保険局医療課の井内努課長は、(1)外来化学療法(2)栄養食事指導(3)がんゲノムプロファイリング検査(4)放射線内用療法―の4項目について中医協に議論を要請しています。
まず(1)の外来化学療法について見てみましょう。がんの治療法には、大きく▼手術療法▼化学療法▼放射線療法―があります。抗がん剤等を用いてがん細胞の増殖ストップを狙う化学療法は、入院で行われる場合と外来で行われる場合とありますが、患者の時間的・経済的な負担やニーズ等を考慮すると「外来での化学療法」が一般的となってきており、さらなる推進に期待が集まっています(入院では例えば仕事を休まなければならないなどの負担が生じる)。
診療報酬では、外来化学療法の評価として、▼がん患者指導管理料(事前の説明、指導などを評価)▼外来化学療法加算(【注射】の加算、外来化学療法そのもの、附随する指導・管理等を評価)▼連携充実加算(【外来化学療法加算1】の加算、外来化学療法を行う患者を、医療機関と地域の薬局が連携してサポートすることの評価を2020年度改定で新設)―などがありますが、井内医療課長は。さらに「副作用の発現等に係る医師による一連の治療管理・指示」「帰宅後に副反応が出た場合などに、ホットライン等を設けて患者からの訴え・相談に速やかに対応できる体制の整備」などにも力を入れていく必要があるとの考えを示しました。
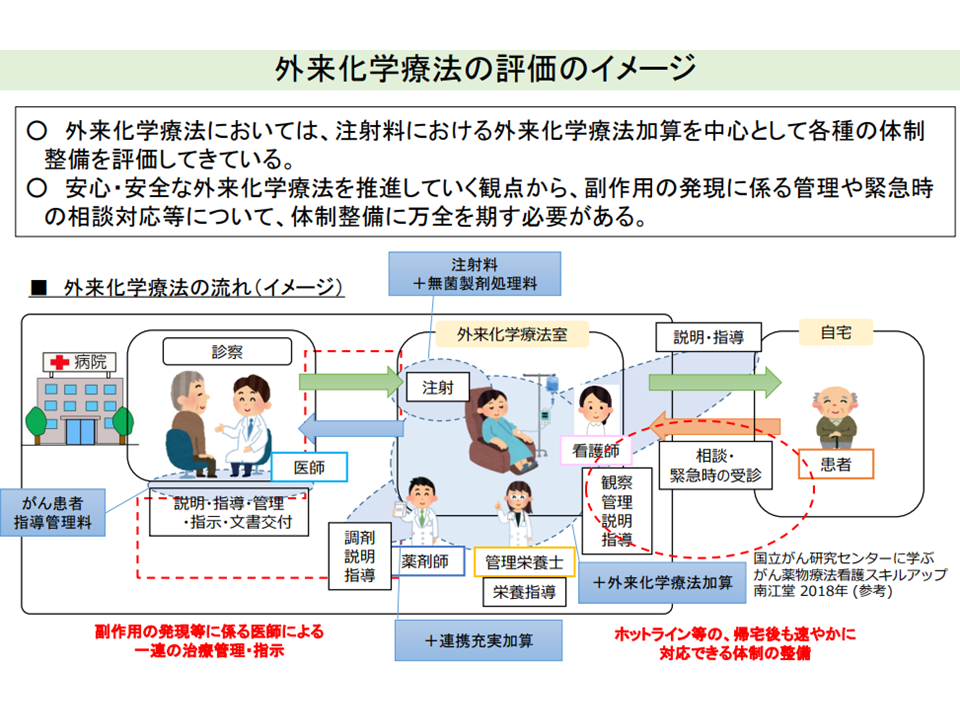
外来化学療法の評価イメージ(中医協総会(1)1 211022)
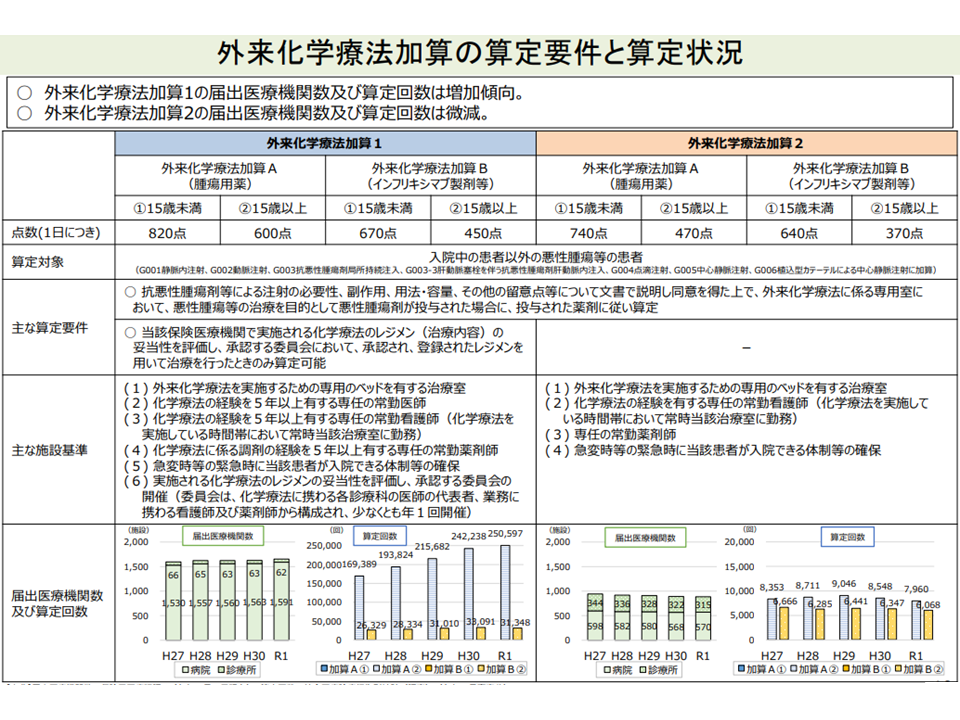
外来化学療法の評価(その1)(中医協総会(1)2 211022)
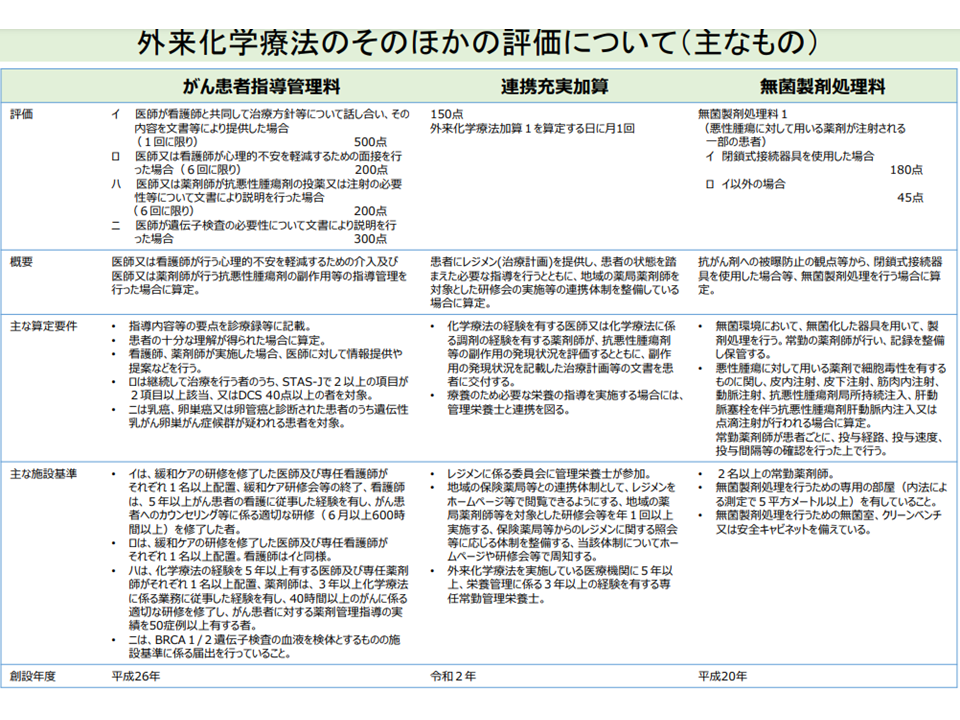
外来化学療法の評価(その2)(中医協総会(1)3 211022)
こうした状況を踏まえて、安全・安心な外来化学療法を推進するためには、▼副作用(症状も発症時期も多様)管理体制の確保▼抗がん剤投与日以外の医学的管理▼外来化学療法を実施する医療機関の確保―などが重要であるとし、これらの問題に診療報酬の側面からどうアプローチするべきかを検討するよう井内医療課長は求めています。
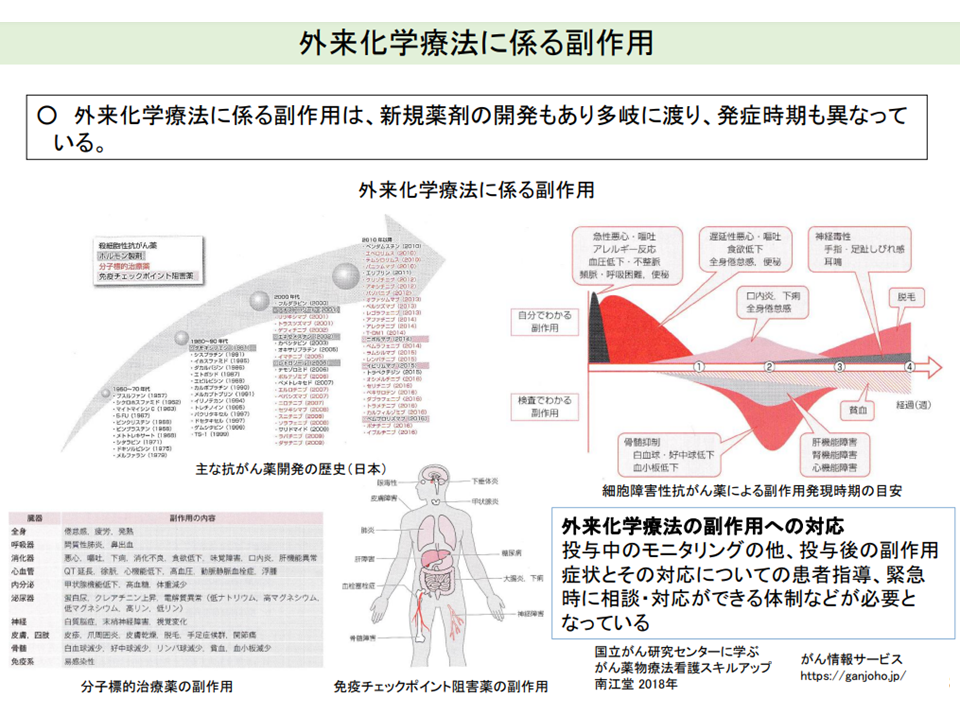
がん化学療法に伴う副作用はさまざまで発症時期もさまざまである(中医協総会(1)4 211022)

外来化学療法において、抗がん剤投与タイミング以外の指導・管理も重要である(中医協総会(1)5 211022)
「安全・安心な外来化学療法の推進」という点に診療側・支払側双方が賛同しており、診療報酬の改善に向けた前向きな提案が出されています。
例えば、診療側の城守国斗委員(日本医師会常任理事)は「抗がん剤投与日以外の医学的管理を円滑に行うためにICTを活用してはどうか(オンライン診療による医学的管理)」と、また同じく診療側の島弘志委員(日本病院会副会長)は「安全な外来化学療法実施のためには多職種連携が重要である。井内医療課長の指摘する▼副作用の発現等に係る医師による一連の治療管理・指示▼ホットラインによる相談対応—なども織り込んだ評価を検討する必要がある」(つまり増点要望)と、さらに池端幸彦委員(日本慢性期医療協会副会長、福井県医師会長)は「がん化学療法を行う専門医(腫瘍内科医など)と、かかりつけ医との連携が重要であろう。化学療法患者が、慢性疾患等を抱えているケースも少なくない」との考えを示しました。
こうした意見も踏まえて、今後、外来化学療法加算の具体的見直し内容を厚労省で詰めていくことになります。
がん化学療法患者への適切な栄養管理を、診療報酬でさらにサポートできないか
(2)はがん化学療法を受けている患者の栄養状態向上を目指す視点です。化学療法を受ける患者では、食欲不振・体重減少・味覚障害などの副反応が起こることもあり、専門家(管理栄養士)による栄養管理・指導が「化学療法の継続」において非常に重要となります。
2022年度の次期改定でも化学療法患者に対する栄養管理の充実を目指し、井内医療課長は次の2つの論点を提示しています。
▽がんの栄養療法に関する専門的知識を有し、患者の状態等に応じた栄養療法に関する高度な知識と技術を有する「がん病態栄養専門管理栄養士」(管理栄養士としての一定経験と、必要な研修、2年以上の実地修練を経て認定される。配置により大樹減少の抑制・入院期間延伸の抑制などの効果あり)の関与を診療報酬で評価できないか
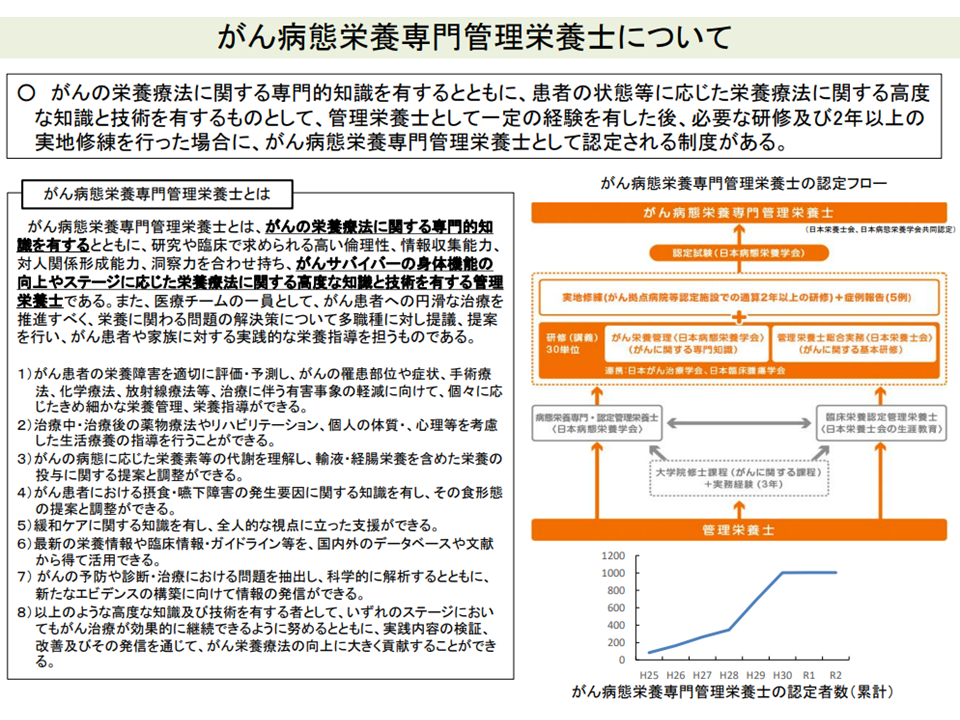
がん病態栄養専門管理栄養士について(中医協総会(1)6 211022)
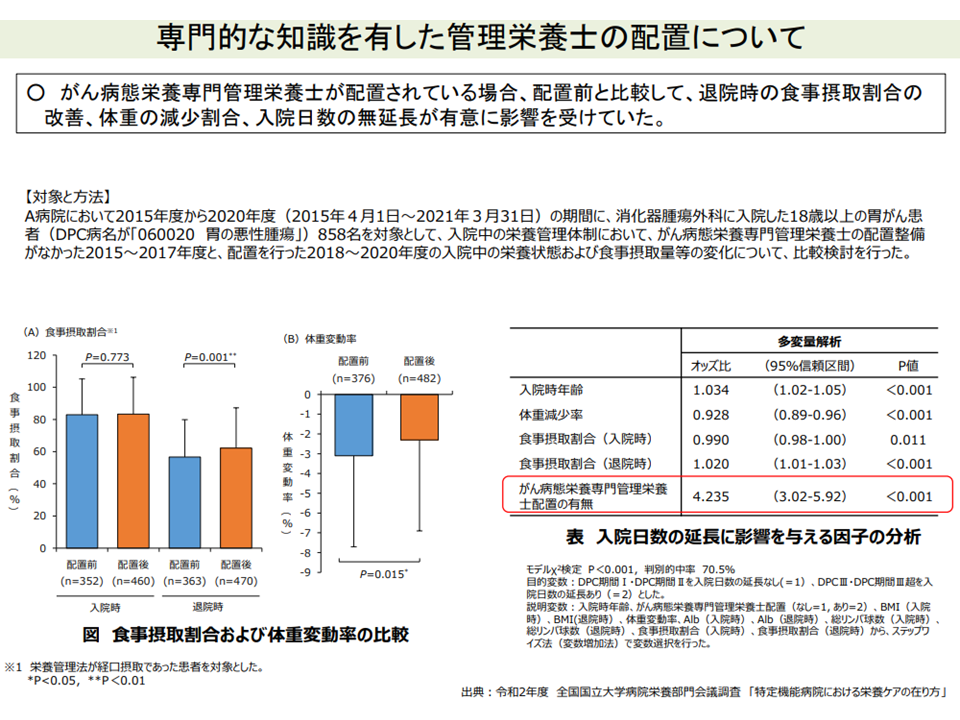
がん病態栄養専門管理栄養士の配置で、高い栄養改善効果がみられる(中医協総会(1)7 211022)
▽【外来栄養食事指導料】の「注2」(医師の指示に基づき、化学療法を行うがん患者に月2回以上の栄養指導を行う場合、2回目の指導時に200点を算定可能とする)が2020年度改定で新設されたが、レジメンによっては「月2回の指導」が行えず、本点数を算定できないケースがあるが、これを改善できないか
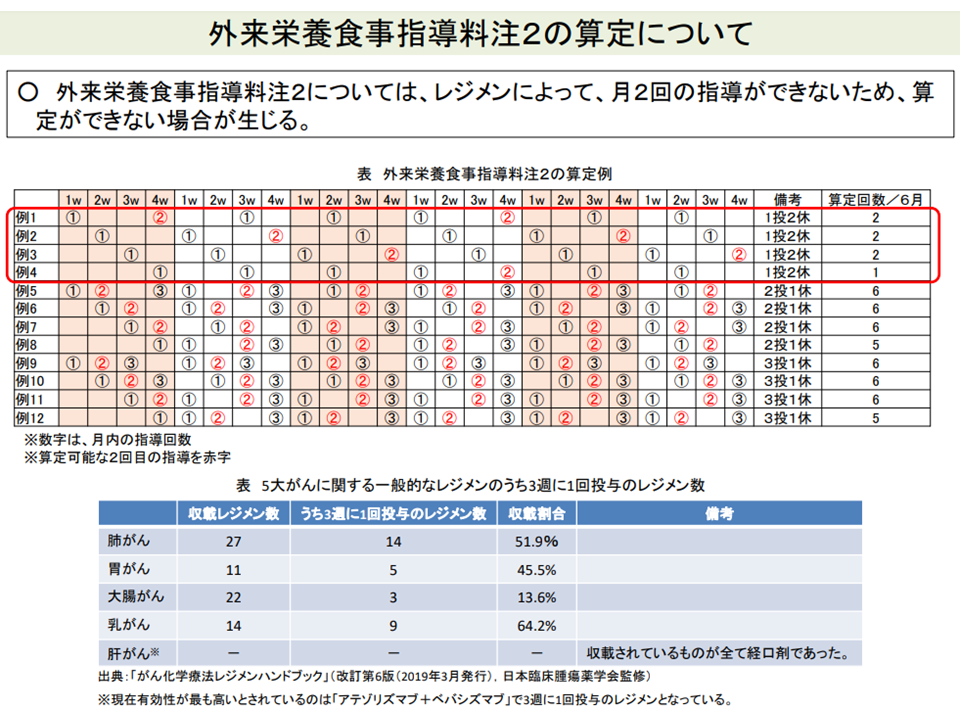
レジメンによっては月2回の栄養指導が行えないケースもある(中医協総会(1)9 211022)
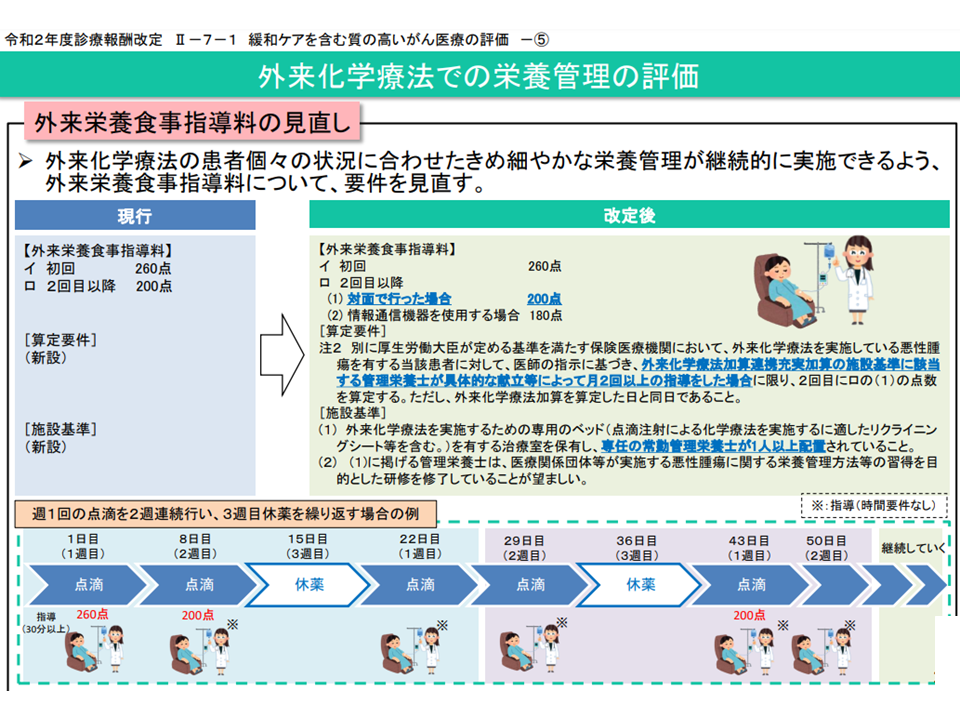
2020年度診療報酬改定で、外来栄養食事指導料の「注2」が設けられ、月2回以上の栄養食事指導を行う場合、2回目には200点の算定が可能となった(中医協総会(1)8 211022)
がん化学療法患者において「食欲不振等の副作用により栄養状態が悪くなる」→「化学療法の継続が困難になる」という事態を避けるため、この2つの論点に関しても診療側・支払側双方の委員が方向を了承。城守委員や島委員は「専門性の高い管理栄養士の配置と、レジメンの関係で月1回しか栄養指導できない場合の評価改善とを、セットで考慮して【外来栄養食事指導料】を見直していくべき」と提案しています。
具体的な見直し内容はこれから厚労省で詰めていくことになりますが、例えば▼専門性の高い管理栄養士を配置する場合に、【外来栄養食事指導料】に新加算を設ける▼【外来栄養食事指導料】の「注2」(上述)の算定要件を緩和する―などの方向が考えられるかもしれません。
遺伝子パネル検査、検体提出後の患者死亡等の場合には点数の大半を算定できないなどの課題も
また(3)のがんゲノムプロファイリング検査とは、いわゆる遺伝子パネル検査のことです。
ゲノム(遺伝情報)解析技術が進む中で、「Aという遺伝子変異の生じているがん患者にはαという抗がん剤投与が効果的、Bという遺伝子変異のある患者にはβとγという抗がん剤の併用投与が効果的である」などといった情報が明らかになってきています。こうしたゲノム情報に基づいたがん治療(がんゲノム医療)が我が国でも積極的に進められています(関連記事はこちらとこちらとこちらとこちら)。
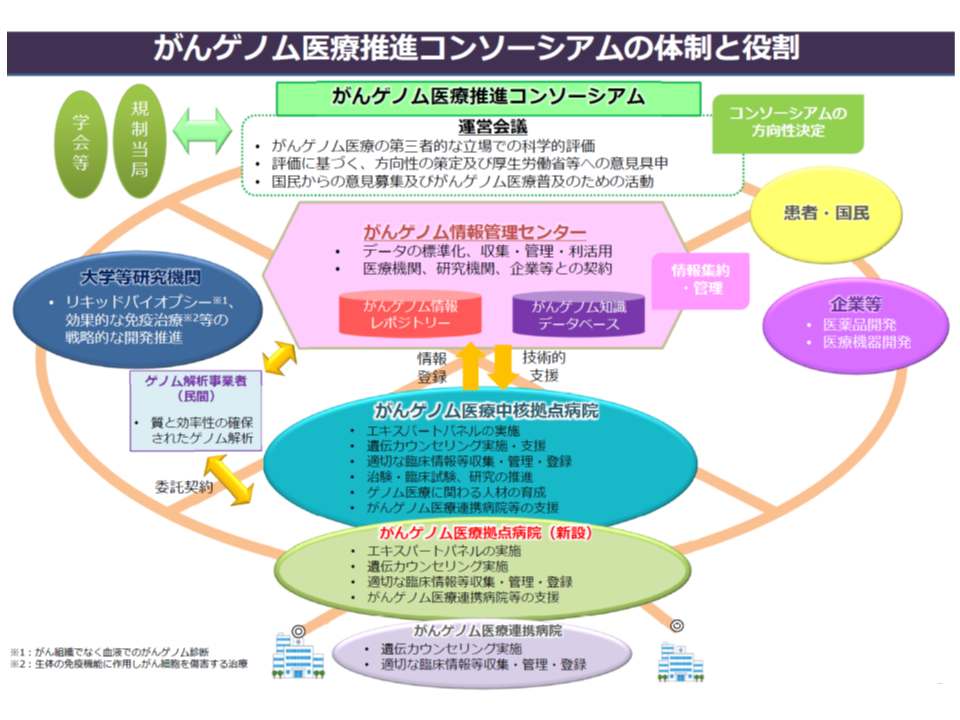
がんゲノム医療は、大きく次のような流れで実施されます。
▼がんゲノム医療を希望する患者に対し、中核拠点病院等が十分な説明を行い、同意を得た上で、検体を採取する
↓
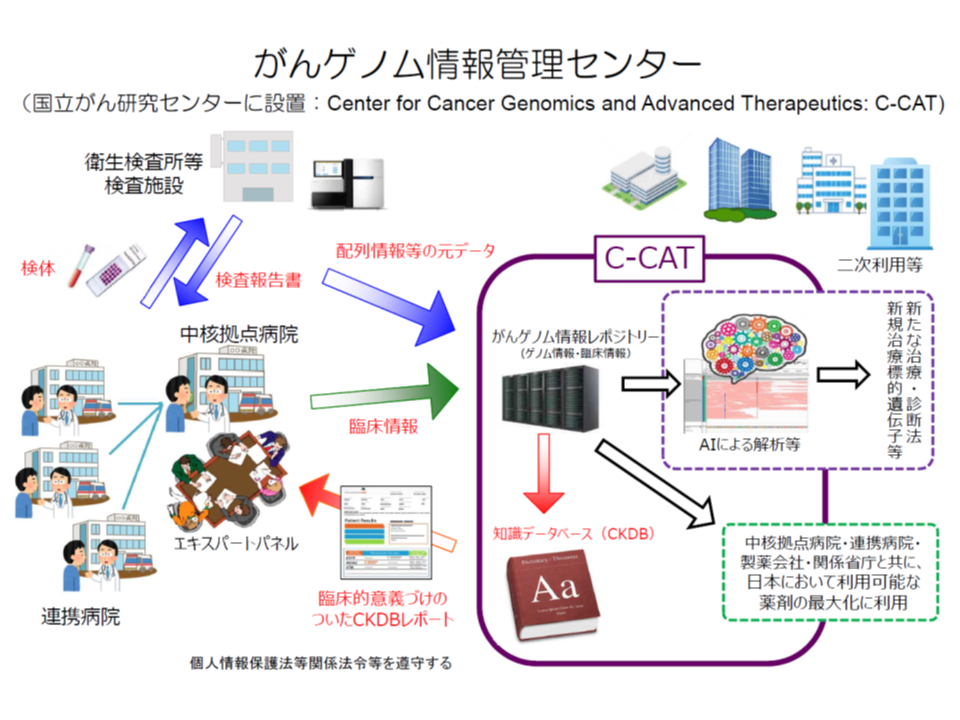
▼検体をもとに、衛生研究所などで「遺伝子情報」(塩基配列など)を分析し、「がんゲノム情報管理センター」(C-CAT、国立がん研究センターに設置)に送付する
↓
▼中核拠点病院等は、患者の臨床情報(患者の年齢や性別、がんの種類、化学療法の内容と効果、有害事象の有無、病理検査情報など)をC-CATに送付する
↓
▼C-CATでは、臨床情報と遺伝子情報をもとに、がんゲノム情報のデータベース(がんゲノム情報レポジトリー・がん知識データベース)に照らして、当該患者のがん治療に有効と考えられる抗がん剤候補や臨床試験・治験情報などの情報を中核拠点病院の専門家会議(エキスパートパネル)に返送する
↓
▼中核拠点病院の専門家会議(エキスパートパネル)において、当該患者に最適な治療法を選択し、これに基づいた医療を中核拠点病院等で提供する
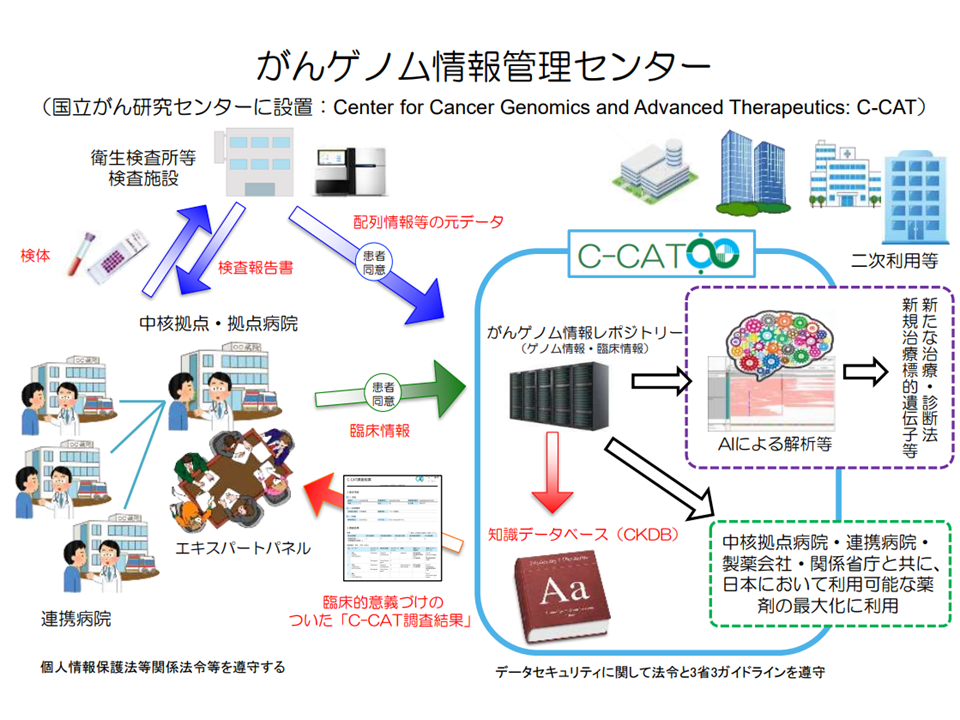
がんゲノム医療の流れと、C-CATの役割(がんゲノム医療推進コンソーシアム運営会議4 210305)
ゲノム医療の出発点とも言える「複数の遺伝子変異を網羅的に分析・検出する遺伝子パネル検査」の保険適用が進み(関連記事はこちらとこちらとこちらとこちら)、さらに血液を検体とした遺伝子パネル検査(リキッドバイオプシー)の保険適用も行われており(関連記事はこちらとこちら)、「遺伝子変異に対応した最適な抗がん剤を選択できる」下地整備が進んでいます。実際に検査実施件数・検査実施医療機関数も着実に増加してきています。
ただし、この遺伝子パネル検査(がんゲノムプロファイリング検査)には、「検体提出時」と「結果説明時」にそれぞれ診療報酬算定が可能だが(後述「参考」を参照)、検体提出後に患者が予期せず死亡した場合など(検査のオーダーがなされてから患者に結果が説明がなされるま1か月半ほどの時間がかかるため)には、後者の点数(検査に係る費用の大半を占める)が算定できない、という問題点も浮上してきています(調査では4%程度のケースで8000点のみしか算定できない)。
【参考】遺伝子パネル検査の診療報酬上の評価(関連記事はこちらとこちら)
▽「検体提出時」に8000点を算定できる
→D006-4【遺伝学的検査】の「3 処理が極めて複雑なもの」
▽「結果説明時」に4万8000点を算定できる
→▼D006-4【遺伝学的検査】の「3 処理が極めて複雑なもの」を4回分(8000点×4回=3万2000点)▼D004-2【悪性腫瘍組織検査】の「1 悪性腫瘍遺伝子検査」の「注ロ 3項目以上」(6000点)▼M001-4【粒子線治療(一連につき)】の【粒子線治療医学管理加算】(1万点)―の合計
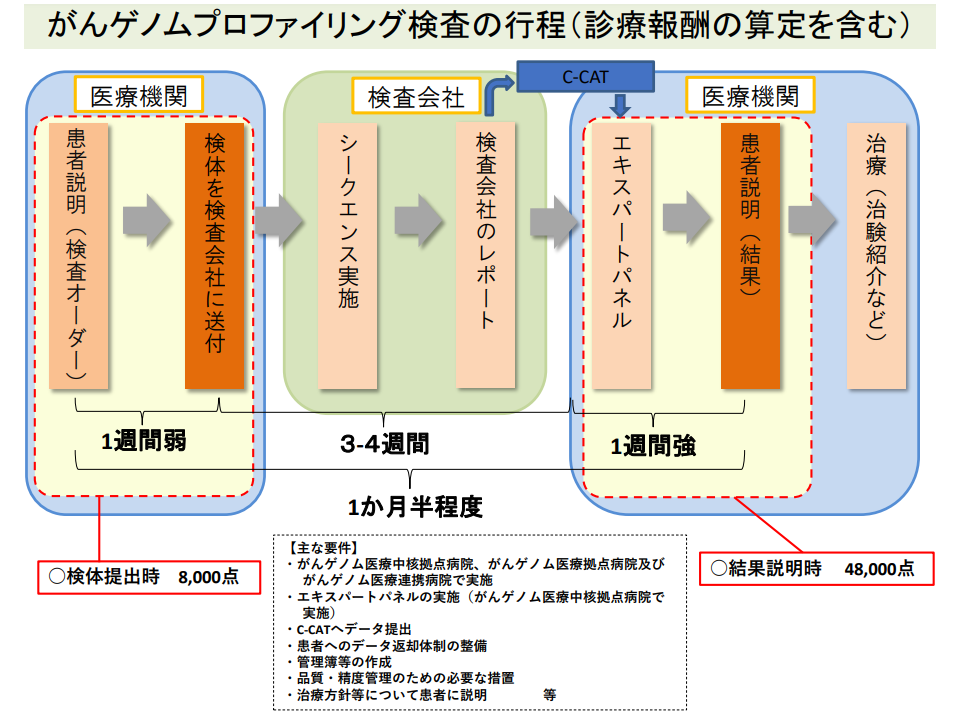
遺伝子パネル検査では、検体提出時に8000点、結果説明時に4万8000点の合計5万6000点の算定が可能である(中医協総会(1)10 211022)
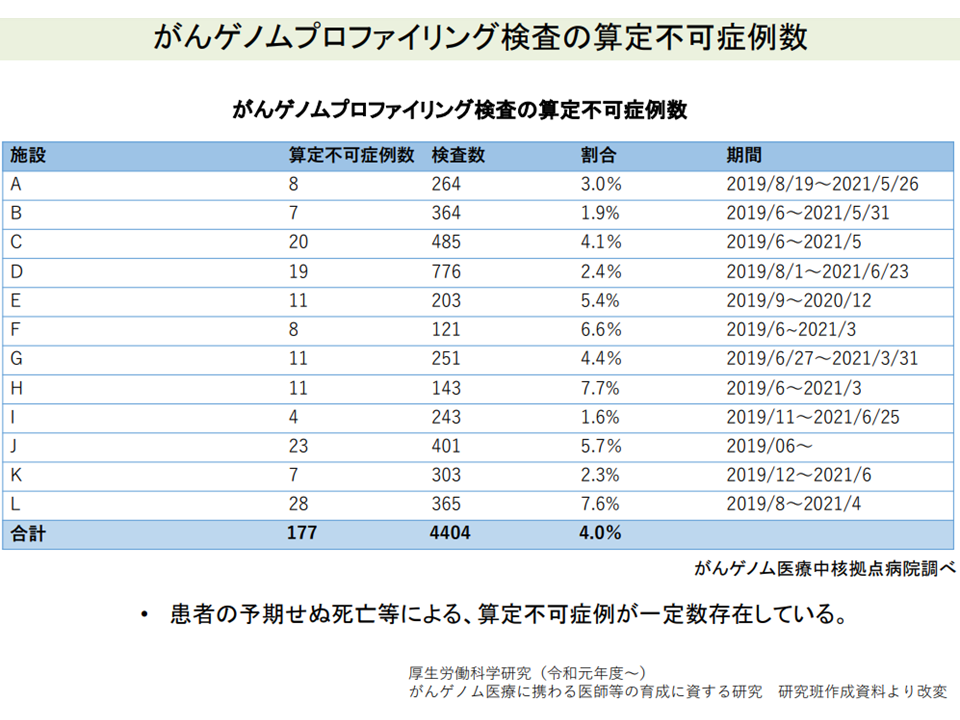
遺伝子パネル検査の検体提出後に患者が死亡し、結果説明時の4万8000点を算定できないケースが一定程度存在する(中医協総会(1)11 211022)
がんゲノム医療を行う医療機関(がんゲノム医療中核拠点病院など)から検査会社に遺伝子パネル検査を委託する場合、一般に40万円程度の委託料が発生するようです。また、院内のエキスパートパネルにおいて「C-CATからのゲノム解析結果の分析→最適な抗がん剤選択」には、当然、多大なコストが発生します(専門職種が会議にエキスパートパネルに出席し、長時間の分析・検討を行う)。すると、検体採取・検査実施からエキスパートパネルでの分析結果を説明するまでの後に、患者が死亡したり、病状悪化するなどして、エキスパートパネルでの結果説明を行えない場合には、検体提出時の8000点(=8万円)しか算定できず、病院にとっては「大きなコスト割れ」が発生してしまうのです。
こうした点をどう考えていくべきか議論してほしいと井内医療課長は中医協に要請しています。
この点、診療側の城守委員は「エキスパートパネル体制を敷いている場合には、赤字にならないような工夫をすべき」と指摘。島委員も「新たながんゲノム医療の裾野を広げていく必要がある」とし、現行の問題点改善を行うよう求めました。
一方、支払側の幸野庄司委員(健康保険組合連合会理事)は「検体提出後に患者が死亡等した場合には、エキスパートパネルそのものの開催はないようだ。そうであれば、それに見合った点数算定のみを認めるべき」とコメントしており、診療側委員とはやや異なる考えをしているようです。
例えば▼検体提出時(8000点)と結果説明時(4万8000点)との点数バランス・配分を見直す▼患者側の都合で結果説明がなされない場合に、病院のコストを踏まえた別点数算定を可能とする―などの手法が思いつきますが、中医協委員の意見などを踏まえ、厚労省で具体的な改善案が詰めていくことになります。。
RI内用療法を推進するため、【放射線治療病室管理加算】を見直してはどうか
一方、(4)は放射性同位元素(放射線を発する物質)をがん患者の体内に設置し、恒常的に発せられる放射線によりがん細胞死滅を狙う「放射線内用療法」に関する論点です。
放射線内用療法には、主に▼前立腺がん等に対する密封小線源治療▼甲状腺がん等に対するRI(radioisotope)内用療法―があり、診療報酬では入院基本料等加算に【放射線治療病室管理加算】が設けられています。
一般病棟、特定機能病院の一般病棟、専門病院入院基本料の算定病棟などで、密封小線源治療・RI内用療法が必要ながん患者を入院させた場合、特別な管理(放射線被曝の防止措置など)が必要な点を勘案し、1日に2500点を入院料に上乗せするものです(密封小線源治療、RI内用療法のいずれの患者でも同じ点数)。

放射線内用療法には、RI内用療法と密封小線源治療の大きく2種類があり、いずれも【放射線治療病室管理加算】の対象となる(中医協総会(1)12 211022)
ただし、放射線内用療法に関しては、次のような特性・問題点が指摘されており、【放射線治療病室管理加算】では「密封小線源治療・RI内用療法を合わせて評価(同じ評価)している」点に疑問を唱える識者も少なくありません。
▽両療法ともに、治療中の患者を入院させる病室(放射線治療病室)に関する構造設備基準が定められている(入院させなければ、周囲の者が被曝してしまう)が、RI内用療法患者(病室内に放射線物質が拡散される)用の病室は、密封小線源治療患者(放射性同位元素がカプセルに密封されており、周囲への汚染がない)用の病室に比べ、基準が厳格である
▽RI内用療法では、病室内に放射線物質が拡散されるため、被曝防止の観点から「治療が終わってからも一定期間のクールダウンが必要である」とされ、その間、新たな患者を受け入れられない
また、2018年に「甲状腺腫瘍診療ガイドライン」が改訂され、新たに「補助療法」(画像診断で確認できないが、顕微鏡的な残存腫瘍が存在すると考えられる患者に対し、再発予防を目的に、放射線によるがん細胞破壊を行う)の概念が設けられ「RI内用療法のニーズ」が高まっていますが、RI内用療法用のベッド数は減少しており、RI内用療法を実施病室のない県が存在する。平均待機時間は3.8か月で、治療の遅れによる予後悪化の可能性も指摘されています(関連記事はこちら)。
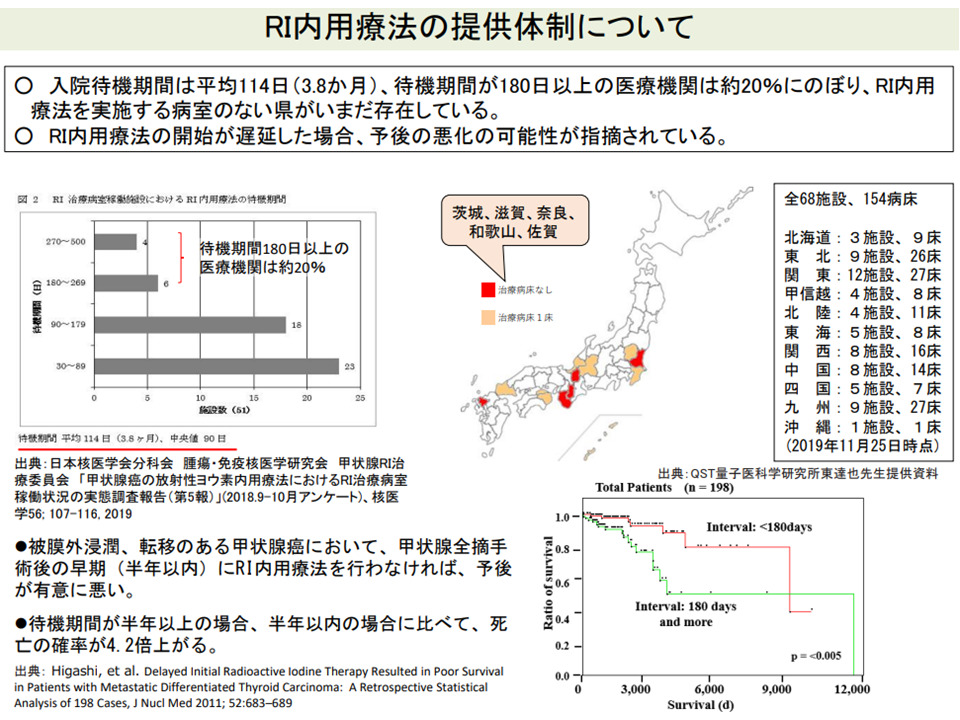
RI内用療法については、実施可能施設が限られており、待期期間が長い(中医協総会(1)15 211022)
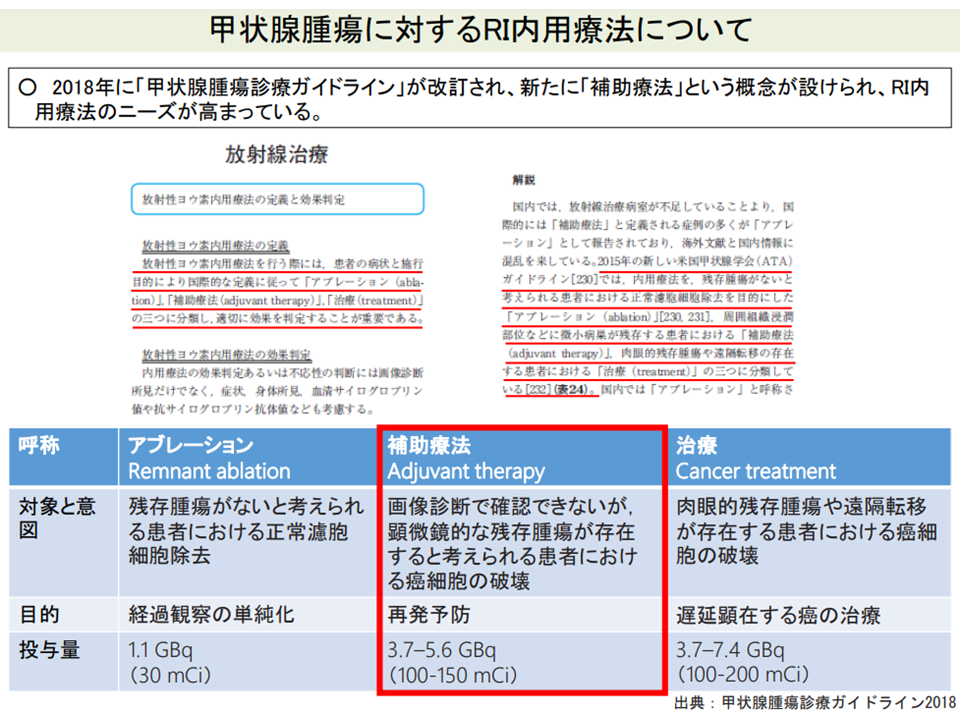
新たな補助療法概念が登場するなど、RI内用療法のニーズが高まっている(中医協総会(1)14 211022)
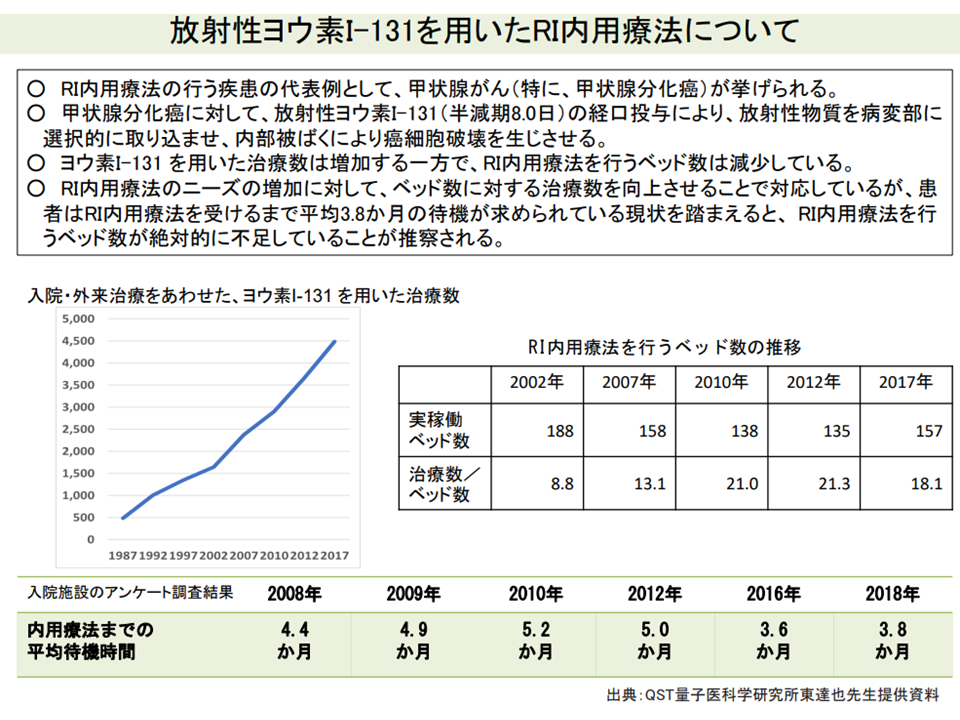
RI内用療法のベッド数は絶対的に不足している(中医協総会(1)13 211022)
井内医療課長は、こうした点に鑑みて【放射線治療病室管理加算】の見直しを議論するよう中医協に求めました。
この点についても、診療側・支払側の双方が「RI内用療法と密封小線源治療とで、実態等を踏まえた点数設定などを考えるべき」との考えを明らかにしています。
ただし、支払側の幸野委員は「RI内用療法の場合に【放射線治療病室管理加算】の点数を引き上げるのであれば、その分、密封小線源治療の場合の加算点数を引き下げるべき」とも付言しています。
RI内用療法と密封小線源治療とで【放射線治療病室管理加算】の点数が切り分けられる方向は見えてきましたが、例えば「RI 内用療法のケースのみ引き上げるのか」(例えばRI内用療法:3000点(引き上げ)、密封小線源治療:2500点(現行どおり)、それとも「RI内用療法を引き上げ、密封小線源治療を引き下げるのか」(例えばRI内用療法:3000点(引き上げ)、密封小線源治療:200点(引き下げ)などは、今後の厚労省検討を待つ必要があります。
【関連記事】
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
コロナ禍では「post acute患者割合」に着目した地域包括ケア病棟の点数減額拡大など避けよ―地ケア病棟協・仲井会長
がん患者等の仕事と治療の両立、【療養・就労両立支援指導料】や外来化学療法の【連携充実加算】等でサポート―厚労省
希少がん治療の拠点的病院設置、難治がんの評価指標設定、正しく分かりやすいがん情報提供など推進せよ―がん対策推進協議会(2)
腫瘍内科医によるがん化学療法、がんゲノム医療の質向上、患者満足度向上などどう進めるか―がん対策推進協議会(1)
小児・AYA世代がん患者等の妊孕性温存療法を費用助成、エビデンス構築目指す―がん対策推進協議会(2)
コロナ感染症で「がん検診の受診控え」→「大腸がん・胃がん手術症例の減少」が顕著―がん対策推進協議会(1)
がんの罹患率・死亡率は全体として低下傾向にあるが、乳がん・子宮がんでは横ばい—がん対策推進協議会
2023年度からの第4期がん対策推進基本計画に向け、現行「第3期計画」の中間評価を実施―がん対策推進協議会
第3期がん対策計画の中間評価に向け、希少がん対策やがん患者の就労支援状況などを把握―がん対策推進協議会
「正しいがん医療情報の提供」、第4期がん対策推進基本計画の最重要テーマに―がん対策推進協議会
第3期がん対策推進基本計画の中間評価を2020年度に実施、評価指標の検討始まる―がん対策推進協議会
地域がん診療連携拠点病院、機能・実績に応じ「高度型」「特殊型」など3分類に―がん診療提供体制検討会
がん携拠点病院の新要件固まる、2019年4月から新要件に基づくがん体制始まる―がん診療提供体制検討会
地域がん拠点病院、2019年から機能や実績に応じて3区分に―がん拠点病院指定要件ワーキング
拠点病院にABCの区分設け、補助金などに反映―拠点病院の指定要件ワーキング
第3期がん対策推進基本計画を閣議決定、ゲノム医療推進や希少・難治がん対策など打ち出す
病院にピアサポーターが必要な本当の理由、がん患者を支える非医療職の実像
【2018年度診療報酬改定答申・速報6】がん治療と仕事の両立目指し、治療医と産業医の連携を診療報酬で評価
第3期がん対策基本計画案を了承、2020年までに受動喫煙をゼロにする—がん対策推進協議会
がんゲノム医療を提供できる中核病院を、本年度(2017年度)中に7-10施設指定—がんゲノム医療懇談会
第3期がん対策の素案、予防・医療充実・共生・基盤整備すべてを重点分野に—がん対策推進協議会
がんゲノム医療、当面は新設する「がんゲノム医療中核拠点病院」で提供―がんゲノム医療懇談会
第3期がん対策基本計画、「がんの克服」をスローガンに掲げる—がん対策推進協議会
「免疫療法」の推進、科学的根拠のない免疫細胞療法と峻別し、がん対策基本計画に明記を―がん対策推進協議会
次期がん対策基本計画の全体目標、「予防」「治療」「共生」を軸に調整―がん対策推進協議会
千葉県がんセンター、4月から都道府県拠点病院に復帰―がん拠点病院指定検討会
同一医療圏で複数のがん拠点病院を指定する場合、明確な「相乗効果」が必要―がん拠点病院指定検討会
がんの地域連携パスを活用し、拠点病院単独でなく地域全体でがん患者を支えよ―がん診療提供体制検討会(2)
がん医療の均てん化を進めるが、粒子線治療やゲノム医療など一部は集約化も必要―がん診療提供体制検討会(1)
がん拠点病院の指定要件、2018年1月目途に「医療安全」項目の追加など根本的見直し―がん診療提供体制検討会
がん診療連携拠点病院におけるステージ別症例数や人員体制など、国民に分かりやすく情報提供―がん診療提供体制検討会
第3期がん対策推進基本計画、ゲノム医療や希少・小児がん対策などを柱の1つに―がん対策推進協議会
第3期がん対策推進基本計画の策定に向け、集中的に議論を重ね早ければ年内に骨子案策定―がん対策推進協議会
がん対策基本計画の中間評価まとまる、「死亡率20%減」は達成できず―がん対策推進協議会
がん対策推進基本計画の中間評価、6月10日の協議会で報告書とりまとめへ―がん対策推進協議会
がん対策の最大目標「死亡率の20%減少」、達成困難な状況に危機感―がん対策推進協議会
自治体独自のがん拠点病院として、東京新宿メディカルセンターと東海大八王子病院を指定—東京都
第3期がん対策推進基本計画を閣議決定、ゲノム医療推進や希少・難治がん対策など打ち出す
群馬大病院、2019年7月から「都道府県がん診療連携拠点病院」に復帰―厚労省
都道府県がん拠点病院50施設、地域がん拠点病院339施設など4月1日から新指定―がん拠点病院指定検討会
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)
遺伝子パネル検査の保険収載に向けた検討進む、C-CATへのデータ提出等を検査料の算定要件に―中医協総会(1)
新設される【がんゲノム医療拠点病院】要件固まる、3年で100人以上の治験等実績が「望ましい」―がんゲノム医療拠点病院等指定要件ワーキング
新設される「がんゲノム医療拠点病院」、中核病院なみの診療体制を敷きゲノム医療を自院で完結―がんゲノム医療拠点病院等指定要件ワーキング
がんゲノム医療、自分に最適な抗がん剤見つかる可能性は10-20%にとどまることなど説明を―がんゲノム医療推進コンソーシアム運営会議
がん診療連携拠点病院におけるステージ別症例数や人員体制など、国民に分かりやすく情報提供―がん診療提供体制検討会
がん遺伝子パネル検査等、保険診療上の留意事項を整理―厚労省
がんゲノム医療の推進に向け、遺伝子パネル検査を6月から保険収載―中医協総会(1)




