回復期リハ病棟1、組織的な正しい評価体制確保のため「第三者評価」要件化など検討せよ―リハ医療関連団体協
2021.10.28.(木)
回復期リハビリテーション病棟においては、2016年度診療報酬改定でリハビリテーション実績指数が施設基準に盛り込まれリハビリの効果(つまりアウトカム)が評価軸の1つとなっている。しかしリハビリ実績指数のベースとなるFIM評価が正しく行われる体制の整備が進んでいる病棟と遅れている病棟があると思われる。この「評価が正しく行われている体制の整備」を第三者評価によって確認することを、少なくとも回復期リハビリ病棟1の評価体系の中に組み込むことを検討してはどうか―。
全国リハビリテーション医療関連団体協議会が10月28日に開催した記者会見で、2022年度の次期診療報酬改定に向けて、こういった内容の要望・提言を厚生労働省に行ったことを明らかにされました。ほかにも▼ADL維持向上等体制加算の要件見直し▼生活期リハビリの充実とその評価―などを要望しています。
回復期リハ病棟における「正しいFIM測定」を組織的に担保する必要がある
全国リハビリテーション医療関連団体協議会(以下、本稿では協議会と呼ぶ)は、▼日本リハビリテーション医学会▼日本リハビリテーション病院・施設協会▼回復期リハビリテーション病棟協会▼全国デイ・ケア協会▼日本訪問リハビリテーション協会▼日本リハビリテーション看護学会▼日本理学療法士協会▼日本作業療法士協会▼日本言語聴覚士協会―で構成される「リハビリの質向上とそれに見合う報酬上の評価」を目指す組織です。
2022年度改定論議が中央社会保険医療協議会を中心に進み、今秋からは個別・具体的な第2ラウンド論議に入っていることを踏まえ、協議会の栗原正紀会長(長崎リハビリテーション病院理事長)は次のような要望・提言を厚労省に行いました。

全国リハビリテーション医療関連団体協議会の栗原正紀会長
【急性期】
(1)急性期病棟において、ADL維持等のためにリハビリ専門職種が指導等を行う体制を評価する【ADL維持向上等体制加算】(80点)について、▼手厚い人員配置を行う加算1(100点)と、そこそこの人員配置とする加算2(50点)に区分する▼疾患を広げる(神経系疾患等の患者を計算対象に含める)▼アウトカム評価のADL低下率3%未満の計算から緩和ケア病棟・高度急性期病棟への転棟患者を除外する―などの見直しを行う
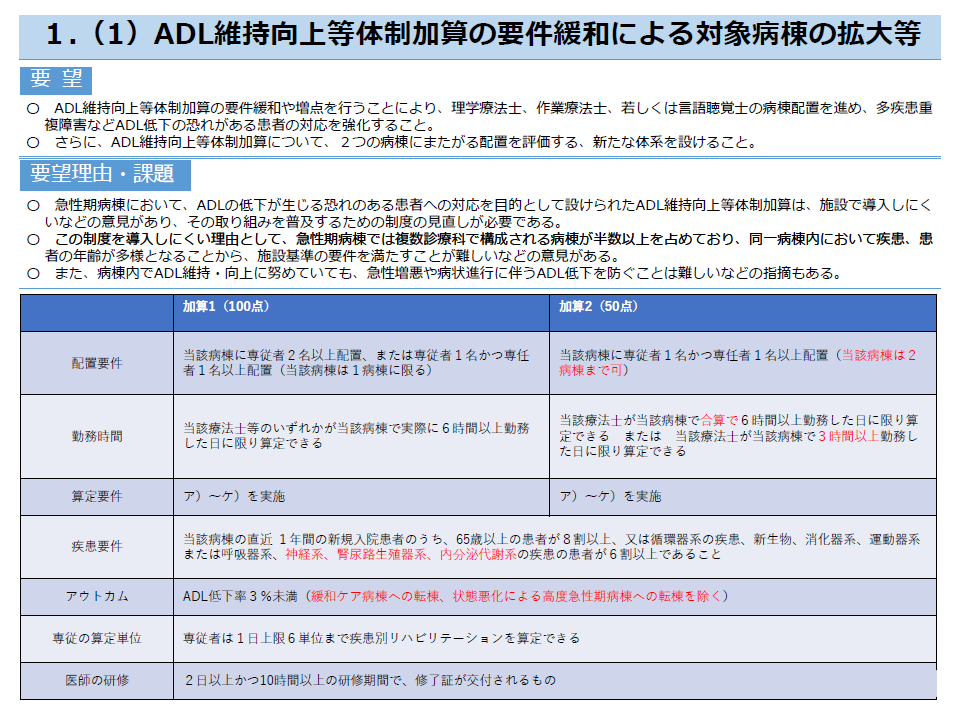
ADL維持向上等体制加算の見直しを提案(全国リハ医療関連団体協議会会見3 211028)
(2)新型コロナウイルス感染症患者への早期リハでは、PPE装着などの感染防止対策で手間がかかっていること、高コストになっていることを踏まえた評価を行う
(3)コロナ禍でH004【接触機能療法】の実施に手間がかかること、高コストになっていることを踏まえた評価を行う
【回復期】
(4)回復期リハビリ病棟入院料(少なくとも高点数の回復期リハビリ病棟1)の施設基準等に「第三者評価」(医療機能評価機構の病院機能評価など)によるプロセス評価を盛り込む
(5)回復期リハビリ病棟1・2の【体制強化加算】(早期回復を目指し専従医師・社会福祉士配置を評価する)について、「退院後の患者フォロー」を充実させるため、例えば「専従社会福祉士の業務の中に、退院後フォローのための病棟外業務を含める」ことや、体制を充実させる(複数医師配置など)といった見直しを行う
【生活期】
(6)疾患別リハビリ料の算定可能期間を超えた患者などに対し、医師やリハビリ専門職がリハビリ指導等を行うことを、新たに【生活期包括的リハビリテーション指導料】として評価する
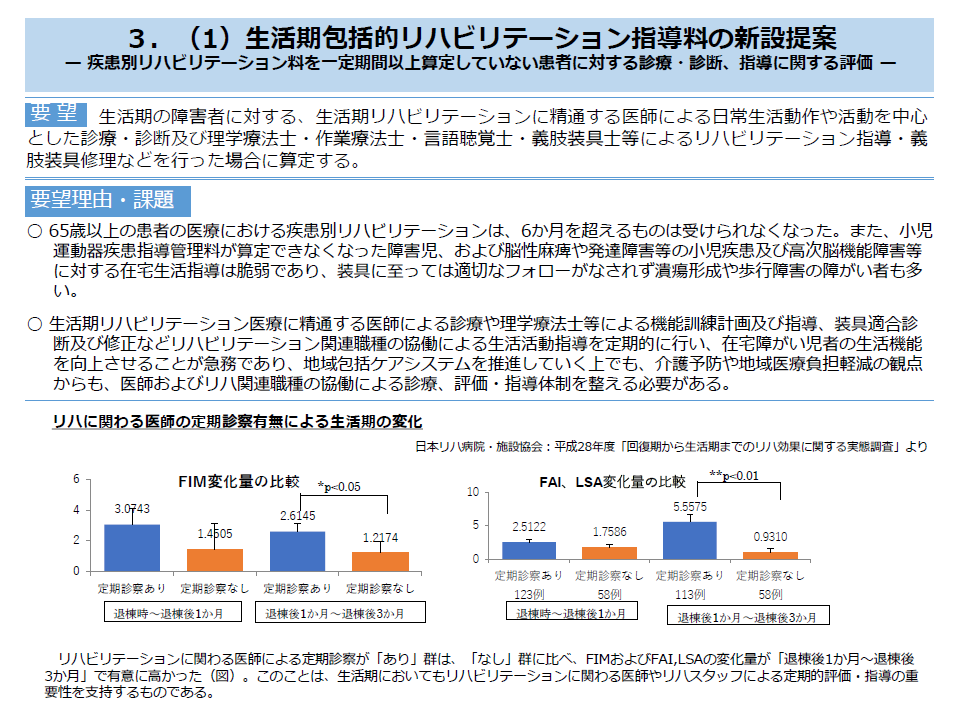
生活期包括的リハビリ指導料の新設を提案(全国リハ医療関連団体協議会会見7 211028)
(7)療養病棟に入院する要介護被保険者について、標準的算定日数を超えたリハビリを行う場合の評価を再検討する

療養病棟に入院する要介護者へのリハビリ継続が可能な報酬を要望(全国リハ医療関連団体協議会会見8 211028)
さらに、医科歯科連携の充実によるリハビリの質向上も提言しています。
このうち(4)は、冒頭に述べたように「正しいFIM評価」の促進を狙うものです。
回復期リハビリ病棟では、「質の高いリハビリを効果的に提供し、患者のADL等を改善させ、在宅復帰を促す」ことが求められています。
「質の高いリハビリ」を評価する指標として、2016年度の診療報酬改定で「リハビリテーション実績指数」の考え方が導入されました。非常に複雑な仕組みですが、「入棟時の患者のADL状態」(FIMという指標で評価)と「退棟時の患者のADL状態」(同)を比較し、その差(つまりADL改善の度合い、FIM利得という)を指標に、回復期リハビリ病棟の「リハビリの効果」を把握するものです(改善度合いが一定以上でなければ、点数の高い入院料を算定できない)。
ただし、「入棟時の患者状態を操作し(低く評価する)、ADL改善度合いを大きく見せているのではないか」という疑念が生じています。▼高い入院料を取得するには「ADL改善度合い」(FIM利得)を大きくしなければならない→▼退棟時のADL状態を向上させるには限界がある→▼入棟時のADL状態を低く見積もる―という不適切な行動をしている可能性が指摘されているのです(関連記事はこちらとこちらとこちら)。
この点、日本医療機能評価機構の病院機能評価認定を受けている病院(回復期リハビリ病棟)と、受けていない病院(回復期リハビリ病棟)とを比較したところ、▼入棟時FIMの2020年度改定前後の低下率は非認定病院で大きい(認定病院でマイナス2%,非認定病院でマイナス7%)▼非認定病院では、同じ入院時の日常生活機能点数に対する入院時運動FIM得点が有意に低く評価されている―ことなどが判明しました。

回復期リハ病棟1で、第三者評価の組み入れを提案(全国リハ医療関連団体協議会会見4 211028)
ここから「非認定病院ではFIM評価を正しく行ってない可能性」を伺うこともできそうです(上述のように入棟時のFIM評価を正しく行わず(低く評価する)、FIM利得を大きく見せている可能性)。
協議会の近藤国嗣・報酬対策委員会副委員長(東京湾岸リハビリテーション病院院長)は「病院機能評価においては、受審病院が『正しい評価を病院の組織として行っているか』についても調査・評価する。少なくとも高点数を設定する回復期リハビリ病棟1では、リハビリ実績指数によるアウトカム評価に加えて、病院機能評価などの『第3者評価』をプロセス評価として組み込んでいくべきではないか」との考えを示しました。

全国リハビリテーション医療関連団体協議会の近藤国嗣・報酬対策委員会副委員長
正しいFIM測定に向けて、2020年度の前回診療報酬改定で「患者の視点による適正性の確保」が導入されました。評価結果を患者・家族に提示することで、仮に不適切にFIMが低く測定されていれば、患者サイドから「先生、私は●●は自分で、介助なしに行えます」などのコメントが入り、結果として「正しいFIM評価になる」と期待されたのです。
協議会では、「正しいFIM測定」を担保するために、さらに「第三者が、当該病院は組織として正しい評価を行っているかをチェックする」仕組みを導入することを提言している格好です。
回復期リハ病棟を退棟した後のフォロー体制充実を目指すべき
ところで、従前から「回復期リハビリ病棟でADL改善した患者が、退棟後にADLが低下し、再びリハビリが必要な状態となり回復期リハビリ病棟に戻ってきてしまう」ことどが医療現場では問題視されています。一部の病院では、自前で「退棟後のフォロー」に力を入れており、そのフォロー体制が「入院日数の短縮」や「ADL改善」にも効果がある(現に入院する患者の状態改善にもつながっている)という研究結果もあります。近藤副委員長は、こうした点に着目して、(5)の「体制強化加算の見直し」を提言するものです。
例えば、「退棟後のフォロー業務」を病棟の医師・社会福祉士に認めること、その場合でも病棟の体制が手薄にならないよう、現在の「専従医師2人を週3日以上配置させ、必ず1日は重複するシフトとする」(これにより退院後フォローを行う余裕が出てくる)などの見直しを行うことなど具体的な提案も行われています。
体制強化加算は、入棟患者の早期状態改善を目指すものですが、さらに「退棟後のフォロー」をも見据えた加算へと発展させるべきであると考えていることが分かります。
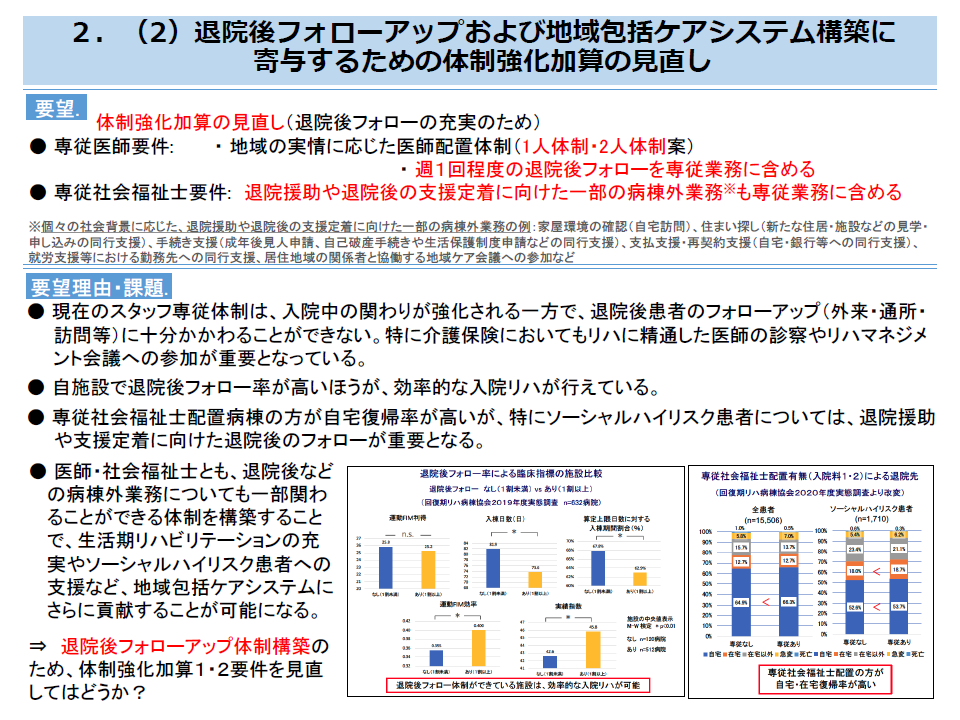
回復期リハ病棟の体制強化加算を退院後フォローも見据えた内容に見直しを(全国リハ医療関連団体協議会会見5 211028)

体制強化加算における医師配置要件見直し提案(全国リハ医療関連団体協議会会見6 211028)
こうした要望・提言が、中医協における2022年度改定論議の中にどう織り込まれていくのか、今後に注目する必要があります。
【関連記事】
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
多種類薬剤を処方された患者への指導管理を調剤報酬で評価すべきか、減薬への取り組みをどう評価するか―中医協総会(3)
専門医→主治医への難病等情報提供、主治医→学校医等への児童アレルギー情報提供を診療報酬で評価へ―中医協総会(2)
外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
かかりつけ医制度化を検討すべきか、感染症対策と医療提供体制改革はセットで検討を―社保審・医療保険部会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
コロナ禍では「post acute患者割合」に着目した地域包括ケア病棟の点数減額拡大など避けよ―地ケア病棟協・仲井会長





