自院のpost acute受け入れに偏る地域包括ケア病棟、診療報酬上の評価をどう考えるべきか―中医協総会(1)
2021.11.12.(金)
地域包括ケア病棟等の中には「自院の急性期病棟からの転棟患者」(看護必要度を満たさなくなった患者等)の受け入れに大きく偏っている病棟があるが、そうした病棟では「状態の安定した、医療資源投入量の少ない患者」を多く受け入れていることが分かった。包括点数の下で、言わば「利益率が高い」状況にあるが、2022年度の次期診療報酬改定に向けてどのように考えていくべきか―。
また、在宅患者対応に力を入れる地域包括ケア病棟1・3の実績要件を見ると「クリアしやすい項目」と「クリアしにくい項目」とがあるようだが、基準値等をどう考えるか―。
11月12日に開催された中央社会保険医療協議会・総会で、こういった議論が行われました。
自院のpost acute患者を多く受け入れる病棟は「利益率が高い」状況にある
2022年度の次期診療報酬改定に向けた議論が、中医協などでハイペースで進められています(これまでの改定論議に関する記事は最後部に整理)。
11月12日の中医協では▼外来医療(紹介状を持たずに大病院を受診する場合の特別負担など)▼入院医療(回復期入院医療、入退院支援などの横断的事項)—改革を主な議題としました。本稿では回復期入院医療のうち「地域包括ケア病棟入院料・地域包括ケア入院医療管理料」(以下、地域包括ケア病棟等)に焦点を合わせます(他の事項は別稿で報じます)。
地域包括ケア病棟等は2014年度診療報酬改定において、(1)急性期後(post acute)患者を受け入れる(2)自宅等からの軽度急性期(sub acute)患者を受け入れる(3)(1)(2)の患者の在宅復帰を目指す—という3つの機能を併せ持つ病棟等として新設されました。
しかし、従前より(1)の機能、とりわけ「自院の急性期病棟からの転棟患者受け入れ」に極端に偏った地域包括ケア病棟等が少なからず存在することが問題視されています。急性期一般1等を維持する(重症患者割合を保つ)ために、「自院の急性期一般1で看護必要度の基準を満たさなくなった患者の受け入れ先」として設置されているイメージです。
この機能は(1)として正面から認められてますが、「度が過ぎる」点が問題視され、2020年度の前回診療報酬改定で許可病床数400床以上の病院に設置した地域包括ケア病棟について、入棟患者に占める「自院の一般病棟から転棟した患者」割合が6割以上の場合には入院料を10%減額するという厳しい仕組みが設けられました。

地域包括ケア病棟の見直しの概要(2020年度改定告示・通知(7)1 200305)
しかし2020年度改定後も、「自院の急性期病棟からの転棟患者受け入れ」に極端に偏った地域包括ケア病棟等が相当程度、存在することが分かりました。
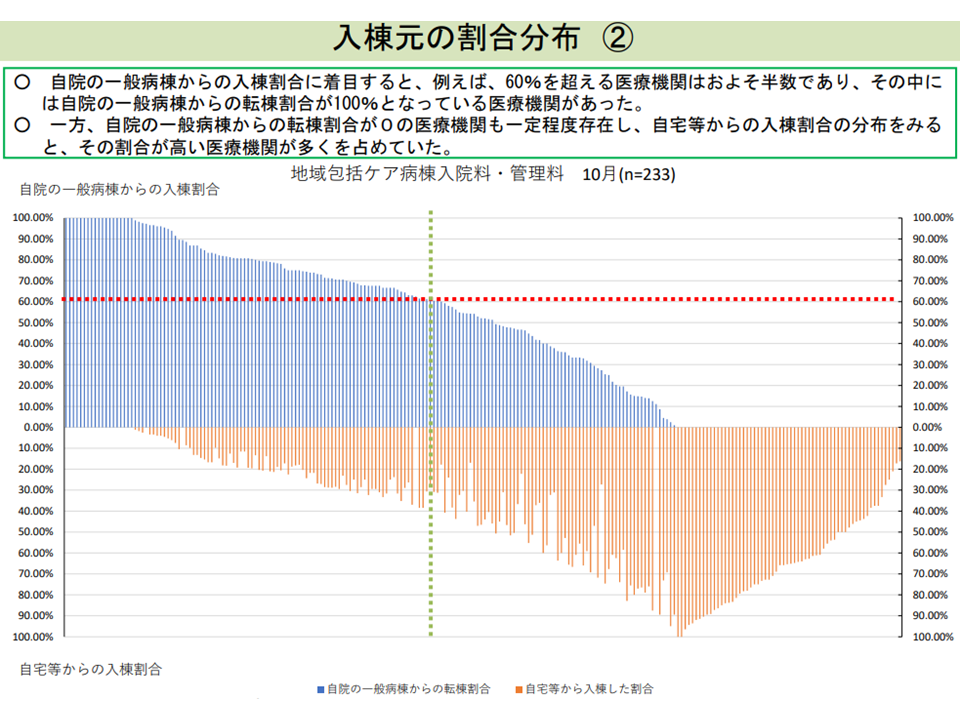
地域包括ケア病棟の半数で「自院の急性期病棟からの転棟患者が6割以上」となっている(入院医療分科会(1)1 210708)
厚生労働省で「自院の急性期病棟からの転棟患者割合が極めて高い」病棟と「自宅等からの入院患者割合が高い」病棟とを比較すると次のような状況が明らかになりました(関連記事はこちらとこちら)。
▼「自院の急性期病棟からの転棟患者割合が極めて高い」病棟は、「自宅等からの入院患者割合が高い」病棟に比べて、状態が安定しており、医療・看護提供頻度が少なく、医療資源投入量も小さい患者を多く入院させている
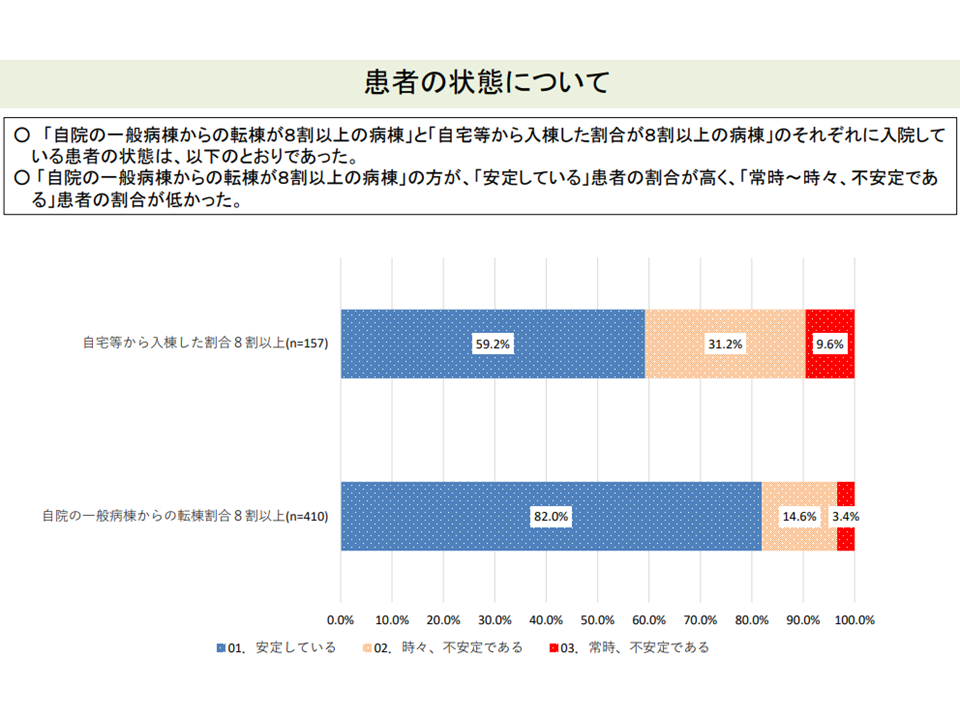
自院のpost acute患者割合の高い病棟は、患者の状態が安定している(入院医療分科会(6)5 211001)
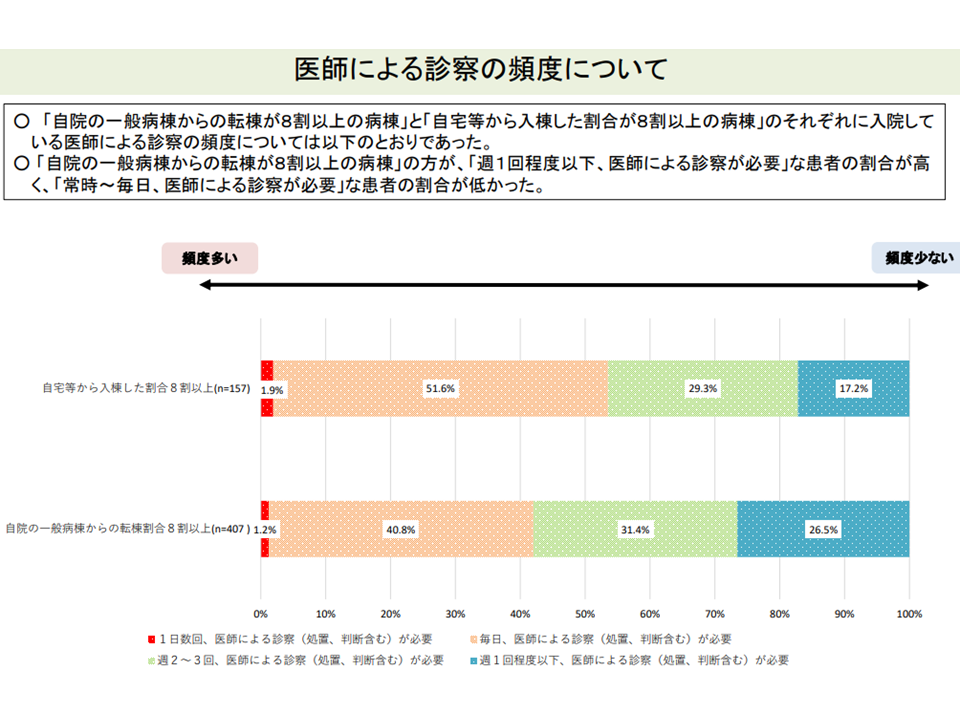
自院のpost acute患者割合の高い病棟は、医師の診察頻度も少ない(入院医療分科会(6)6 211001)
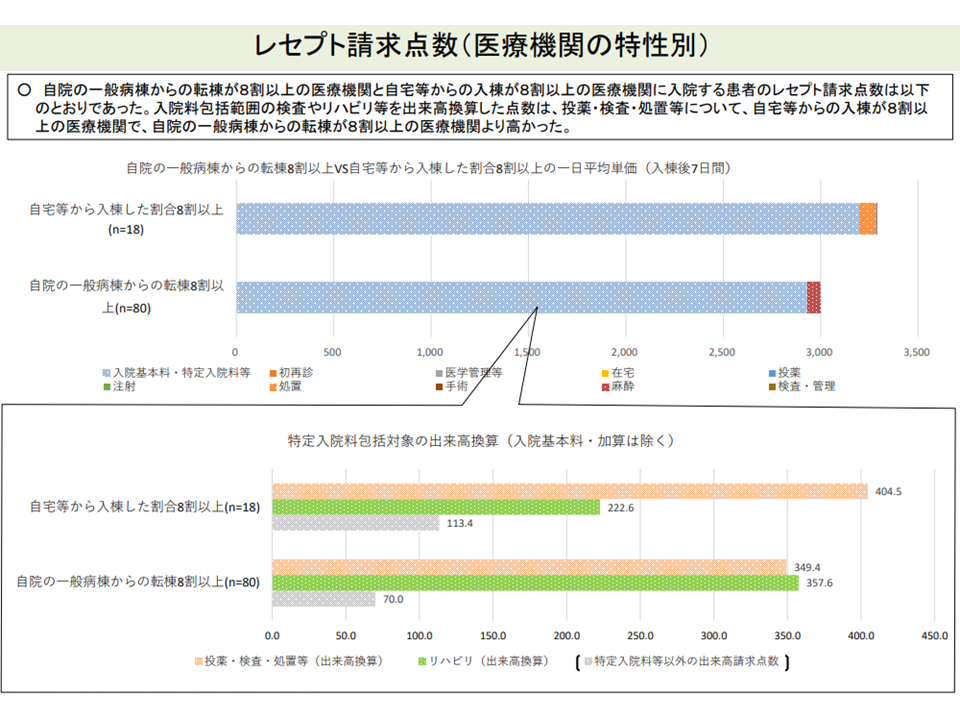
自院のpost acute患者割合の高い病棟は、医療資源投入量の少ない(入院医療分科会(6)7 211001)
つまり(1)、とりわけ「自院の急性期病棟からの転棟患者割合が極めて高い」病棟では、低コストであり、包括点数の下で「利益率が高い」と考えることもできそうです。
こうした状況を踏まえ、厚労省保険局医療課の井内努課長は「役割の一部しか担えていない地域包括ケア病棟等」(例えば、「自院の急性期病棟からの転棟患者割合が極めて高い」病棟)についての評価をどう考えるか議論してほしいと中医協に要請しました。
この点、支払側の安藤伸樹委員(全国健康保険協会理事長)、松本真人委員(健康保険組合連合会理事)、佐保昌一委員(日本労働組合総連合会総合政策推進局長)、眞田享委員(日本経済団体連合会社会保障委員会医療・介護改革部会部会長代理)が、こぞって「3機能をバランスよく果たしていない地域包括ケア病棟等についてはメリハリのついた評価とすべき」旨の考えを述べています。端的に「自院の急性期病棟からの転棟患者割合が極めて高い地域包括ケア病棟等」については、評価を引き下げよ(例えば、現在の減算規定を厳格化するなど)という提案です。松本委員や眞田委員は「患者の状態や医療資源投入量などの点を踏まえた評価を行うべきである」と強調しています。
これに対し、診療側からは▼地域の医療提供体制・当該病院の体制によって3機能の実施度合には濃淡が生じる(例えば、地域に在宅医療を提供する在宅療養支援診療所などが潤沢にあれば、地域包括ケア病棟の在宅実施度合は低くなり、また地域に急性期病院が少なければ、自院で救急患者を多く受けるが、一般病棟にまず入棟させることも多い)(城守国斗委員:日本医師会常任理事)▼「自院の急性期病棟からの転棟患者割合が極めて高い」病棟では患者の状態が安定しているなどのデータがあるが、大きな差はない(池端幸彦委員:日本慢性期医療協会副会長、福井県医師会長)—といった点を指摘し、「自院の急性期病棟からの転棟患者割合が極めて高い地域包括ケア病棟等」の評価引き下げ方向に反対しています。
中医協の意見は割れており、改革方向を見定める議論を今後深めていく必要があります。
地域包括ケア病棟1・3の実績要件、クリアしやすさに大きな差がある点等どう考えるか
また、井内医療課長は、地域包括ケア病棟等について次のような状況も中医協に報告しました(関連記事はこちらとこちら)。
▽療養病棟の地域包括ケア病棟等は、一般病棟の地域包括ケア病棟等と比べて、▼平均在棟日数が長い▼救急患者受け入れが少ない▼医師による診察頻度が少ない患者が多い▼投薬・検査・処置等の資源投入が少ない▼リハビリの資源投入が多い―
▽2020年度改定で「入退院支援部門の設置」が義務化されたが、【入退院支援加算1】の届け出割合は4割にとどまり、届け出できない理由は「専従の看護師・社会福祉士の確保が困難」が最多である
▽2020年度改定で「自院のDPC病棟からの転棟患者については転棟後、入院期間IIまでDPC点数を算定する」こととされ、改定後は「DPC病棟から地域包括ケア病棟等への転棟」時期が遅くなった
▽地域包括ケア病棟入院料等1・3(200床未満病院の地域包括ケア病棟等のうち在宅患者対応等に力を入れるところに高い包括基本料を設定)について実績要件の充足度合を見ると、クリアが容易い項目(例えば在宅患者訪問診療料の算定回数など)と困難な項目(在宅患者訪問看護・指導料等の算定回数など)とがある
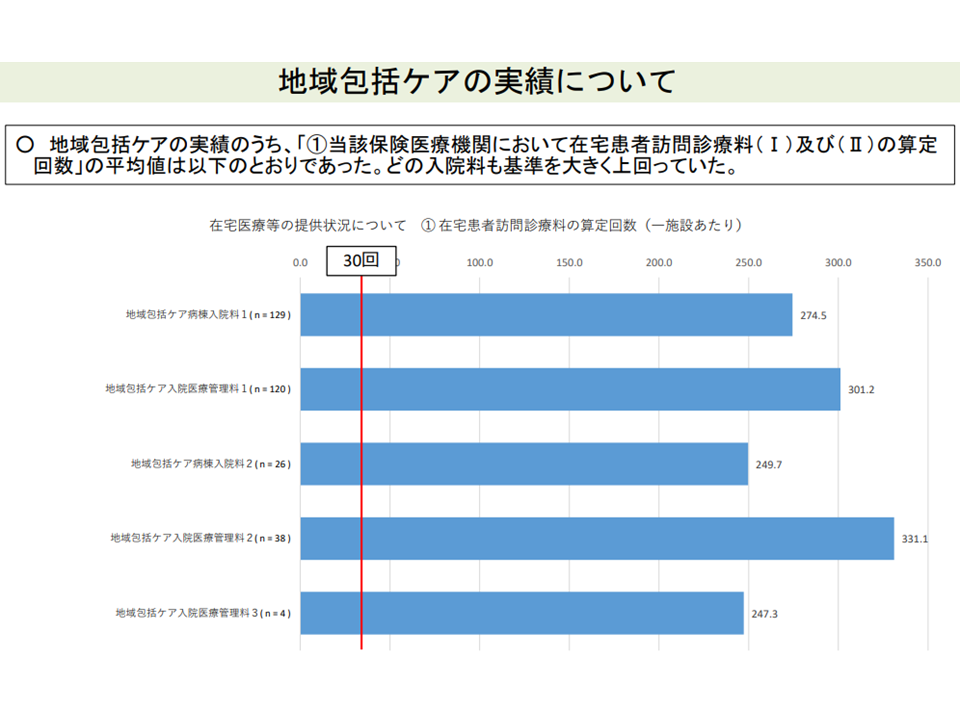
在宅患者訪問診療料などの診療実績クリアは難しいようだ(その1)(入院医療分科会(6)9 211001)
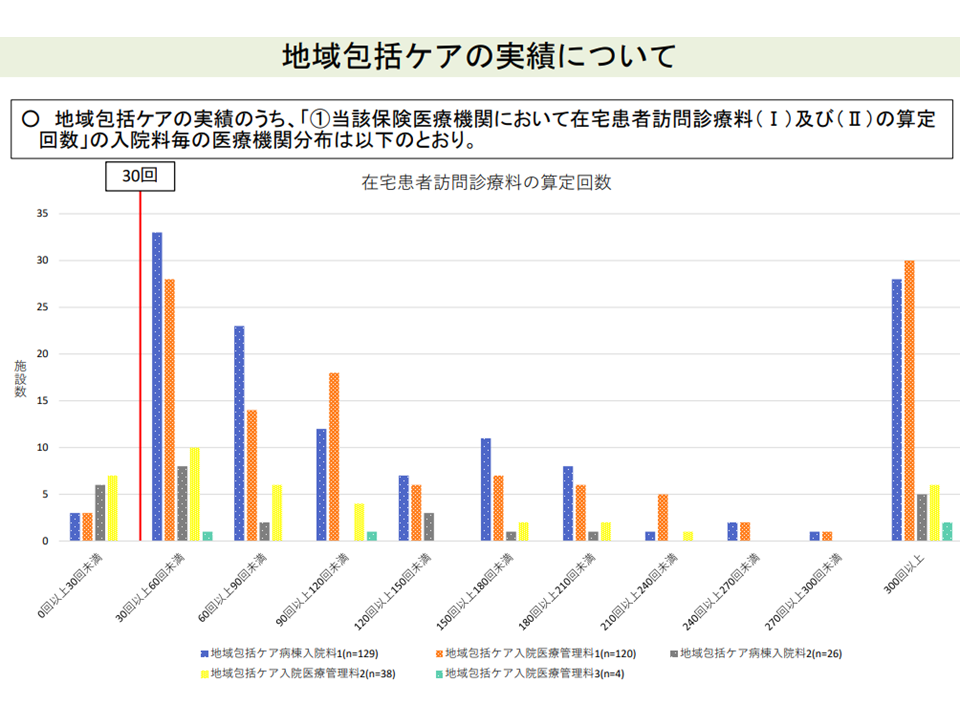
在宅患者訪問診療料などの診療実績クリアは難しいようだ(その2)(入院医療分科会(6)10 211001)
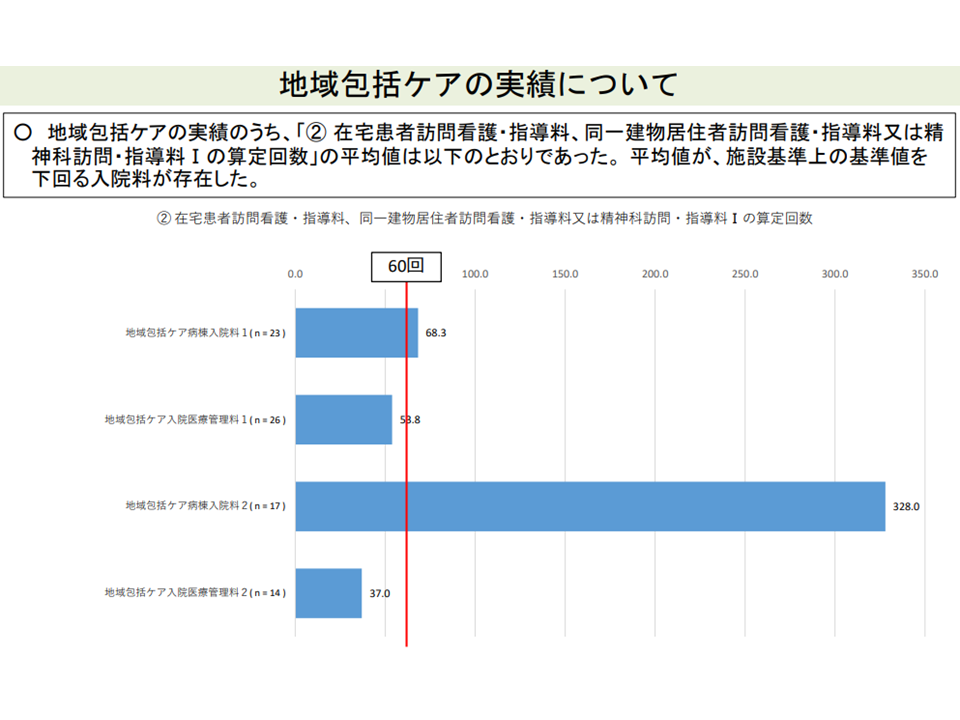
在宅患者訪問看護・指導料などの診療実績クリアは難しいようだ(その1)(入院医療分科会(6)11 211001)
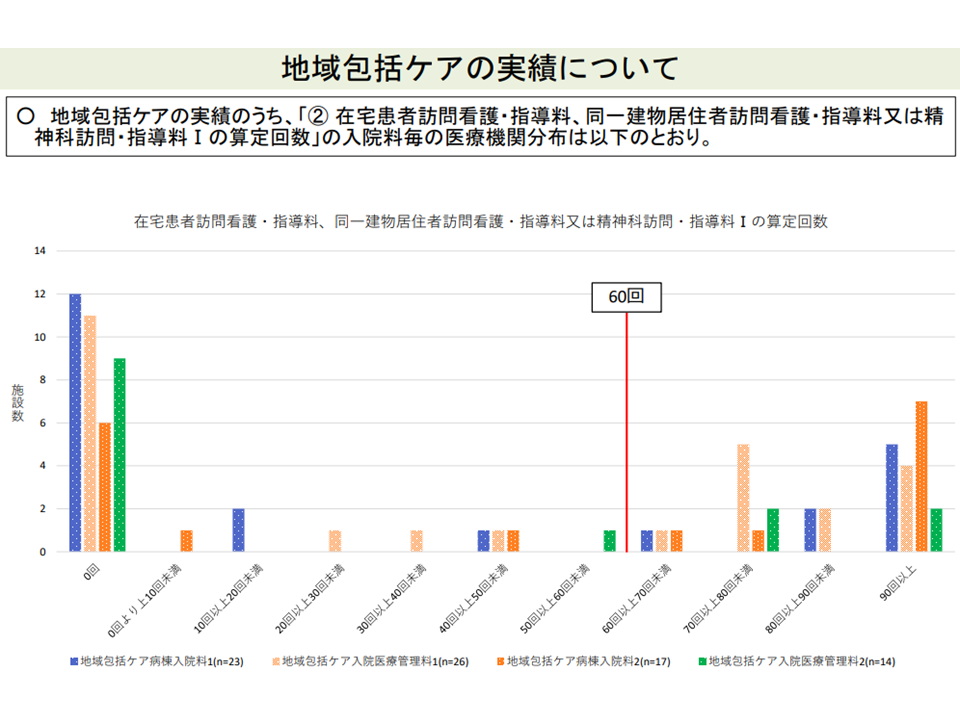
在宅患者訪問看護・指導料などの診療実績クリアは難しいようだ(その2)(入院医療分科会(6)12 211001)
こうしたデータも踏まえて地域包括ケア病棟の評価の在り方をどう見直していくべきかを検討することになります。例えば「一般病棟と療養病棟とで評価にメリハリをつけるべきか否か」「入退院支援に関する施設基準を見直す必要があるか」「実績要件を見直す必要はないか」などを具体的に検討していくイメージです。
これらの点について診療側の池端委員は「一般病棟と療養病棟を比較すると、看護必要度に差はなく、また自宅退院率についても差はない。同程度の重症患者を受け入れ、同程度のアウトカム(自宅復帰等)を出しており、評価に差をつけるべきではない」と強い調子で訴えています。
さらに池端委員は「さまざまな病院のさまざまな病棟が地域包括ケア病棟になっており、ベッド数も9万床を超えるにいたっている。いずれも施設基準などを満たしており、その中でのバラつきがあるにすぎない。今後、地域包括ケア病棟等をどういった方向に育てていくべきか、という点の知恵を出すべきである。例えば自宅等患者の受け入れ(上述の(2)の機能)を促進するのであれば、緩やかな自宅等患者の受け入れ基準を設け段階的に引き上げていくことや、自宅等患者受け入れへのインセンティブを設けていくことなどを検討していくべき」とも提案しています。
2018年度・2020年度改定では、「在宅医療に積極的に関与する200床未満の地域包括ケア病棟」について経済的な評価を行い(地域包括ケア病棟1・3として高い基本報酬を設けた)、一方で「自院の急性期病棟からの転棟患者割合が極めて高い地域包括ケア病棟等」について減算を行いました。いわば「飴と鞭とを使い分けた報酬改定」が行われています。地域包括ケア病棟等の将来の在り方も含めて、今後、さらに中医協で見直し論議を詰めていくことになるでしょう。
【これまでの2022年度改定関連記事】
◆入院医療の全体に関する記事はこちら(入院医療分科会の最終とりまとめ)とこちら(入院医療分科会の中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら(入院総論)
◆急性期入院医療に関する記事はこちら(新指標3、重症患者対応)とこちら(看護必要度5)とこちら(看護必要度4)とこちら(看護必要度3)とこちら(新入院指標2)とこちら(看護必要度2)とこちら(看護必要度1)とこちら(新入院指標1)
◆DPCに関する記事はこちらとこちら
◆ICU等に関する記事はこちらとこちらとこちら
◆地域包括ケア病棟に関する記事はこちらとこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちら
◆入退院支援の促進に関する記事はこちら
◆救急医療管理加算に関する記事はこちらとこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちらとこちら
◆在宅医療・訪問看護に関する記事はこちら(小児在宅等)とこちら(訪問看護)とこちらとこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆がん対策サポートに関する記事はこちらとこちら
◆難病・アレルギー疾患対策サポートに関する記事はこちら
◆認知症を含めた精神医療に関する記事はこちら
◆調剤に関する記事はこちらとこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちら
◆基本方針策定論議に関する記事はこちら(医療部会3)とこちら(医療保険部会3)とこちら(医療部会2)とこちら(医療保険部会2)とこちら(医療部会1)とこちら(医療保険部会1)
【関連記事】
小児特性踏まえた緊急往診加算・在宅がん医療総合管理料の評価、重症者救急搬送の特別評価など実施へ―中医協総会(4)
ICU看護必要度のB項目廃止案、支払側は理解示すが、診療側は反対し入院医療分科会の批判も―中医協総会(3)
救急患者受け入れ・手術実施などが充実した急性期一般1の新評価、診療側が一部難色を示す―中医協総会(2)
心電図モニター管理などを看護必要度項目から削除すべきか、支払側は削除に賛成、診療側は猛反対―中医協総会(1)
連携型の認知症疾患医療センターも認知症専門診断管理料2の対象に加えるなど精神科医療の充実を―中医協総会(2)
がん患者等の治療と仕事の両立を支援する指導料、対象疾患等を拡大し、公認心理師等の活躍にも期待―中医協総会(1)
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
多種類薬剤を処方された患者への指導管理を調剤報酬で評価すべきか、減薬への取り組みをどう評価するか―中医協総会(3)
専門医→主治医への難病等情報提供、主治医→学校医等への児童アレルギー情報提供を診療報酬で評価へ―中医協総会(2)
外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
かかりつけ医制度化を検討すべきか、感染症対策と医療提供体制改革はセットで検討を―社保審・医療保険部会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
コロナ禍では「post acute患者割合」に着目した地域包括ケア病棟の点数減額拡大など避けよ―地ケア病棟協・仲井会長





