2020年度、医業収支は大きく悪化したがコロナ補助で経営好転、21年も医業収支はコロナ前に戻らず—中医協総会(1)
2021.11.24.(水)
2020年度の医療機関等経営状況を見ると、新型コロナウイルス感染症の影響で大きく悪化しているが、コロナ関連補助金を加味すると2019年度よりも改善しているケース(特に大規模の急性期病院)が少なくない―。
2019年・20年・21年の「6月」について医業損益をみると2021年は20年に比べれば好転しているケースが多いが、2019年水準には戻っていない―。
11月24日の中央社会保険医療協議会・総会および調査実施小委員会に「第23回医療経済実態調査」が報告され、こういった状況が明らかになりました。同日はDPC改革、短期滞在手術等基本料改革も議題となっており、これらは別稿で報じます。
●第23回医療経済実態調査結果(厚生労働省サイト)
▽医療機関等調査全体
▽医療機関等調査の概要
▽保険者調査の全体
目次
コロナ関連補助で経営好転するが、医業損益はコロナ禍で大幅悪化
医療経済実態調査は、医療機関等調査と保険者調査で構成されます。前者の医療機関等調査では「直近の(つまり前回の)診療報酬改定の前後で、医療機関の経営状況がどう変化したか」を、後者の保険者調査では「医療保険者(健康保険組合や協会けんぽ、国民健康保険など)の財政状況はどう変化したか」を調べるものです。例えば医療機関等調査において「前回改定後に医療機関等の経営が厳しくなっている」ことが分かれば「今回はプラス改定とし、医療機関経営等を下支えする必要があるのではないか」という議論を行い、逆に「前回改定後に医療機関等の経営が好調である」と分かれば「今回改定での全体底上げの必要性は低い」などと判断することになるでしょう。
本稿では、医療機関等調査の中でも「一般病院の経営状況」に焦点を合わせてみましょう。ここでは「介護収益2%未満の一般病院」に絞って見ていきます。なお、後述するとおり2020年度の前回改定後に新型コロナウイルス感染症が猛威を振るい、医療機関経営にも多大な影響が出ました。今般の医療経済実態調査では、こうした点も踏まえた工夫が行われていますが、「調査に限界がある」(医療機関経営への影響が2020年度の前回改定によるものか、コロナ感染症によるものかの判別が難しい)点に留意が必要です。
まず一般病院全体の損益([医業収益+介護収益]-[医業・介護費用])比率は、改定前の2019年度には▲3.1%でしたが、改定後の2020年度には▲6.9%で、3.8ポイントも悪化しました。ただし、ここにコロナ感染症関連の補助金・支援金を加味すると、2020年度の損益状況は「プラス0.4%」となり、2019年度に比べて3.5ポイントの改善となっています。
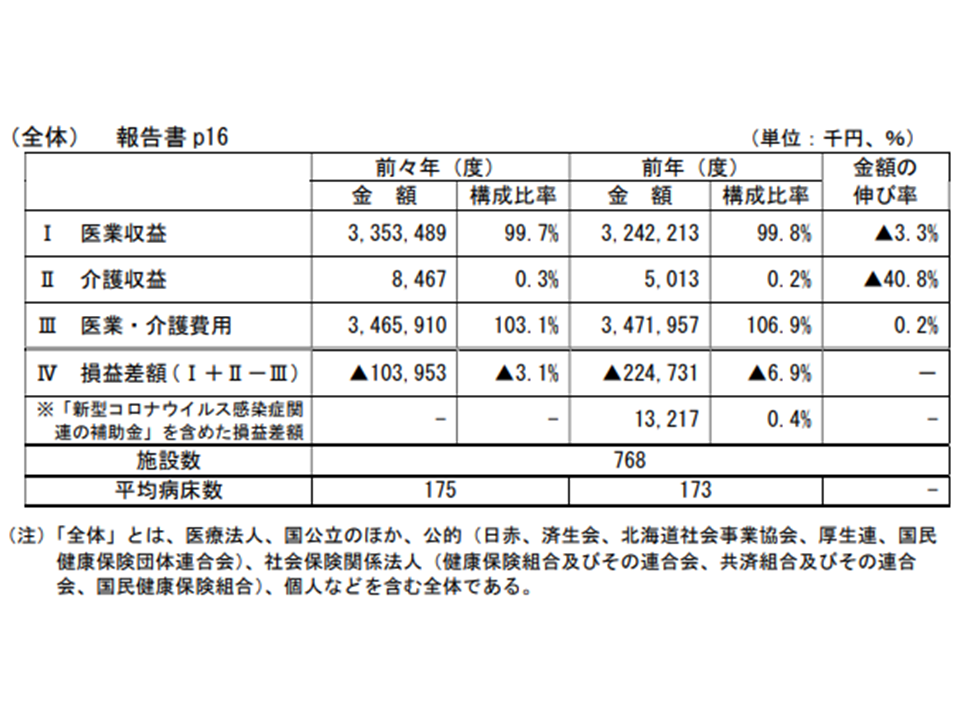
一般病院全体の経営状況(中医協総会(1)1 211124)
もっとも、一般病院について開設主体別に損益の状況を見ると、次のようにバラつきがあるものの、「医業収支のみでみると2019年度から20年度にかけて悪化しているが、コロナ関連補助金を加味すると2019年度から20年度にかけて好転している」という傾向は同じです。
【医療法人】
2019度(改定前):プラス1.8%→2020年度(改定後):プラス0.1%:1.7ポイント悪化
→コロナ関連補助金を加えるとプラス2.3%:0.5ポイントの改善
【国立】
2029年度(改定前):▲1.7%→2020年度(改定後):▲9.2%:7.5ポイント悪化
→コロナ関連補助金を加えるとプラス6.8%:8.5ポイントの改善
【公立】
2019年度(改定前):▲14.2%→2020年度(改定後):▲21.4%:7.2ポイント悪化
→コロナ関連補助金を加えると▲7.3%:6.9ポイントの改善
【公的】(日赤や済生会など)
2019年度(改定前):▲0.2%→2020年度(改定後):▲3.0%:2.8ポイント悪化
→コロナ関連補助金を加えるとプラス5.4%:5.6ポイントの改善
【その他】(企業立や学校法人など)
2019年度(改定前):プラス0.3%→2020年度(改定後):▲3.1%:3.4ポイント悪化
→コロナ関連補助金を加えるとプラス1.2%:0.9ポイントの改善
また、コロナ感染症対応別に見ると次のような状況です。コロナ患者受け入れの有無・濃淡によって状況が若干異なります。
【重点医療機関】(コロナ感染症患者専用病棟等を設置)
2019年度(改定前):▲5.4%→2020年度(改定後):▲10.7%:5.3ポイント悪化
→コロナ関連補助金を加えるとプラス2.2%:7.6ポイントの改善
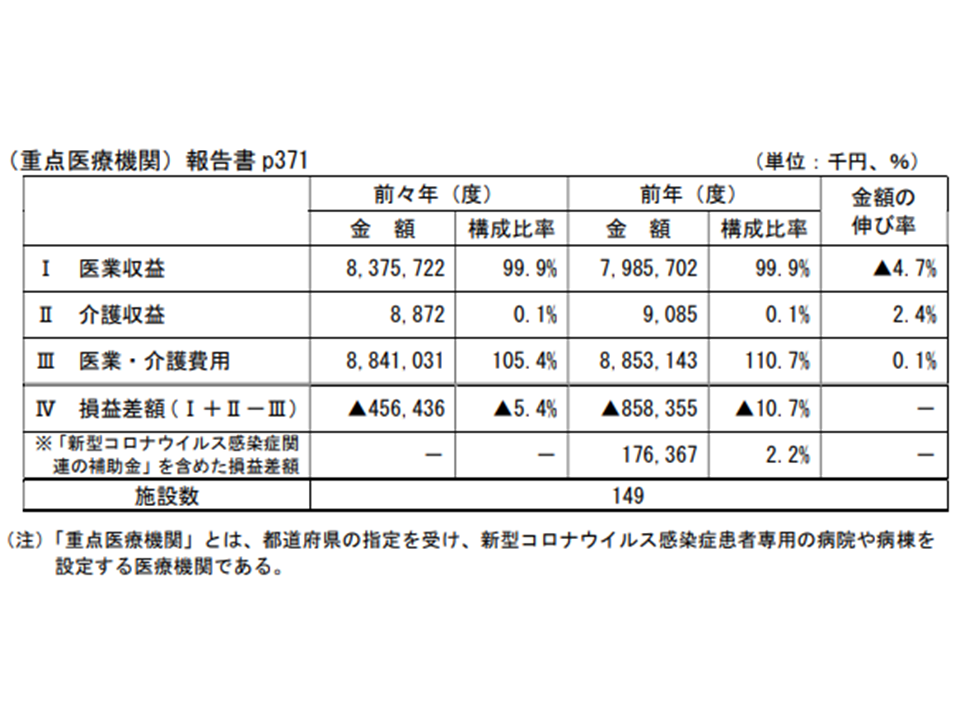
コロナ重点医療機関の経営状況(中医協総会(1)2 211124)
【協力医療機関】(コロナ感染症疑い患者専用の個室を設置)
2019年度(改定前):▲4.4%→2020年度(改定後):▲8.0%:3.6ポイント悪化
→コロナ関連補助金を加えると▲3.4%:1.0ポイントの改善
【病床割り当て医療機関】(重点・協力以外でコロナ感染症患者等受け入れ病床を割り当て)
2019年度(改定前):▲2.2%→2020年度(改定後):▲4.0%:1.8ポイント悪化
→コロナ関連補助金を加えるとプラス▲1.2%:1.0ポイントの改善
【病床を割り当てられていない医療機関】
2019年度(改定前):プラス1.2%→2020年度(改定後):▲0.9%:2.1ポイント悪化
→コロナ関連補助金を加えると▲0.1%:1.3ポイントの悪化
さらに、コロナ感染症患者の受け入れ実績別に見ると、次のような状況です。やはり受け入れ実績の有無・濃淡により状況が異なります。
【コロナ感染患者等の入院受け入れ実績あり】
2019年度(改定前):▲4.7%→2020年度(改定後):▲9.4%:4.7ポイント悪化
→コロナ関連補助金を加えるとプラス0.7%:5.4ポイントの改善
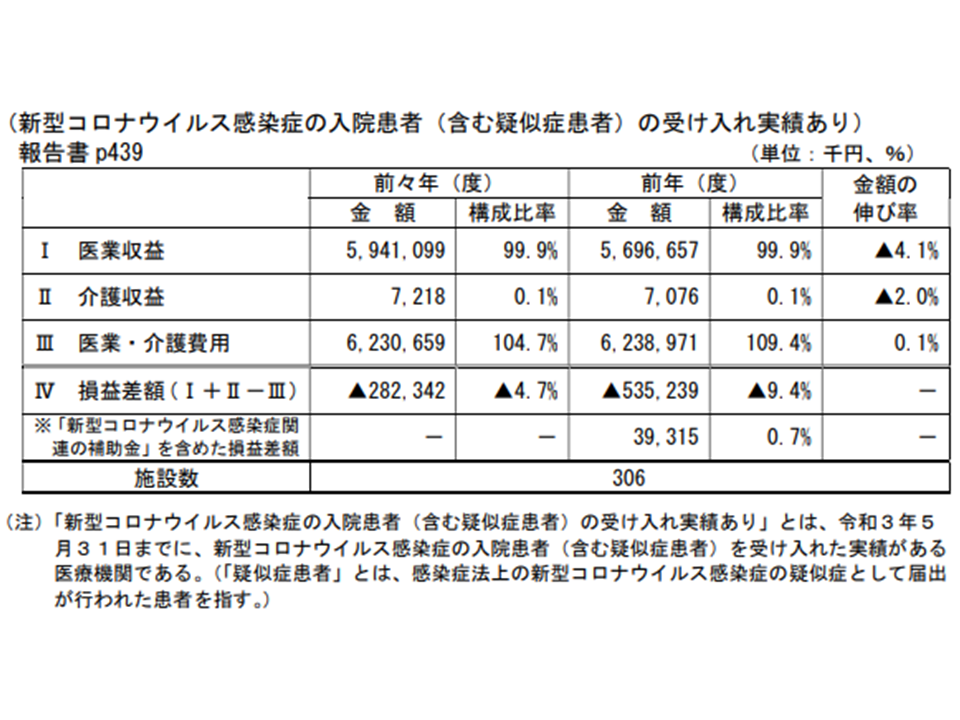
コロナ感染患者等の受け入れ実績がある医療機関の経営状況(中医協総会(1)3 211124)
【コロナ回復患者の受け入れ実績あり】
2019年度(改定前):プラス2.3%→2020年度(改定後):プラス0.1%:2.2ポイント悪化
→コロナ関連補助金を加えるとプラス1.2%:1.1ポイントの改善
【コロナ患者でない転院患者の受け入れ実績あり】
2019年度(改定前):プラス0.5%→2020年度(改定後):▲0.5%:1.0ポイント悪化
→コロナ関連補助金を加えるとプラス0.4%:0.1ポイントの悪化
【いずれでもない医療機関】
2019年度(改定前):プラスマイナス0.0%→2020年度(改定後):▲2.5%:2.5ポイント悪化
→コロナ関連補助金を加えるとプラス▲1.7%:1.7ポイントの悪化
病床規模による影響を排除するために、一般病院について、開設者別に「100床当たりの損益」を見てみても、次のように施設全体と似た動きをしています。
【一般病院全体】
2019年度(改定前):プラス0.5%→2020年度(改定後):▲3.1%:3.6ポイント悪化
→コロナ関連補助金を加えるとプラス4.2%:3.7ポイントの改善
【医療法人】
2019年度(改定前):プラス1.6%→2020年度(改定後):プラス0.4%:1.2ポイント悪化
→コロナ関連補助金を加えるとプラス2.6%:1.0ポイントの改善
【国立】
2019年度(改定前):▲0.9%→2020年度(改定後):▲8.3%:7.4ポイント悪化
→コロナ関連補助金を加えるとプラス7.7%:8.6ポイントの改善
【公立】
2019年度(改定前):▲1.6%→2020年度(改定後):▲9.3%:7.7ポイント悪化
→コロナ関連補助金を加えるとプラス4.8%:6.4ポイントの改善
【公的】
2019年度(改定前):プラス1.3%→2020年度(改定後):▲1.9%:3.2ポイント悪化
→コロナ関連補助金を加えるとプラス6.5%:4.2ポイントの改善
【その他】
2019年度(改定前):プラス1.0%→2020年度(改定後):▲1.0%:2.0ポイント悪化
→コロナ関連補助金を加えるとプラス3.3%:2.3ポイントの改善
特定機能病院、DPC病院、子ども病院でもコロナ補助で経営改善
次に、一般病院について機能別に損益状況を見ると次のような状況です。
【特定機能病院】
2019年度(改定前):プラス0.7%→2020年度(改定後):▲3.1%:3.8ポイント悪化
→コロナ関連補助金を加えるとプラス3.8%:3.1ポイントの改善
【DPC病院】
2019年度(改定前):プラス0.2%→2020年度(改定後):▲4.3%:4.5ポイント悪化
→コロナ関連補助金を加えるとプラス5.1%:4.9ポイントの改善
【子ども病院(小児総合医療施設)】
2019年度(改定前):▲1.7%→2020年度(改定後):▲6.1%:4.4ポイント悪化
→コロナ関連補助金を加えるとプラス0.7%:2.4ポイントの改善
急性期一般2・3、急性期一般1でコロナ対応による補助効果「大」
さらに、一般病院について、主な入院基本料別に病院の損益状況を見ると次のようになりました。
【急性期一般1】
2019年度(改定前):プラス0.5%→2020年度(改定後):▲4.3%:4.8ポイント悪化
→コロナ関連補助金を加えるとプラス5.1%:4.6ポイントの改善
【急性期一般2-3】
2019年度(改定前):▲3.5%→2020年度(改定後):▲1.5%:2.0ポイント改善
→コロナ関連補助金を加えるとプラス8.0%:11.5ポイントの改善
【急性期一般4-7】
2019年度(改定前):▲0.8%→2020年度(改定後):▲3.0%:3.8ポイント悪化
→コロナ関連補助金を加えるとプラス1.1%:1.9ポイントの改善
【療養病棟1】
2019年度(改定前):プラス2.8%→2020年度(改定後):プラス2.3%:0.5ポイント悪化
→コロナ関連補助金を加えるとプラス3.9%:1.1ポイントの改善
【療養病棟2】
2019年度(改定前):▲1.1%→2020年度(改定後):▲3.3%:2.2ポイント悪化
→コロナ関連補助金を加えるとプラス1.1%:2.2ポイントの改善
一般病院の損益率動向、大規模病院ほどコロナ対応による補填効果「大」
また一般病院について、病床規模別の損益の状況は次のようになっています。大規模の急性期病院ほど「多くのコロナ感染患者の受け入れ→多くのコロナ関連補助金の交付」となり、補助金加味後の経営状況改善が伺えます。
【20-49床】
2019年度(改定前):プラス1.9%→2020年度(改定後):▲1.7%:3.8ポイント悪化
→コロナ関連補助金を加えるとプラス1.0%:0.9ポイントの悪化
【50-99床】
2019年度(改定前):プラス0.4%→2020年度(改定後):▲0.7%:1.1ポイント悪化
→コロナ関連補助金を加えるとプラス1.0%:0.6ポイントの改善
【100-199床】
2019年度(改定前):プラス0.3%→2020年度(改定後):▲1.6%:1.9ポイント悪化
→コロナ関連補助金を加えるとプラス2.4%:2.1ポイントの改善
【200-299床】
2019年度(改定前):▲0.5%→2020年度(改定後):▲3.9%:3.4ポイント悪化
→コロナ関連補助金を加えるとプラス4.0%:4.5ポイントの改善
【300-499床】
2019年度(改定前):プラス0.7%→2020年度(改定後):▲3.3%:4.0ポイント悪化
→コロナ関連補助金を加えるとプラス6.9%:6.2ポイントの改善
【500床以上】
2019年度(改定前):プラス0.1%→2020年度(改定後):▲5.1%:5.2ポイント悪化
→コロナ関連補助金を加えるとプラス4.8%:4.7ポイントの改善
こうした医療機関の経営状況は、「診療報酬改定の改定率」にも関係してきます。Gem Medでもお伝えしていますが、改定率は「内閣が予算編成過程で決定」します。ただし、中医協が「改定率に向けて意見を述べる」ことは禁じられておらず、11月24日の中医協総会でも小塩隆士会長(一橋大学経済研究所教授)から「中医協としても改定率について議論し、加藤勝信厚生労働大臣に考え方を報告したい」との考えを明らかにしました。今後、診療側・支払側のそれぞれの立場から、「医療機関等調査結果の分析」と「分析に基づく2020年度改定率に向けた考え方」が主張されます。
クリニック、コロナ関連補助金を加味しても2019から20年度にかけて経営が若干悪化
一般病院以外の医療機関における損益状況は、例えば次のようになっています。
【無床の一般診療所(全体)】
2019年度(改定前):プラス9.6%→2020年度(改定後):プラス6.6%:3.0ポイント悪化
→コロナ関連補助金を加えるとプラス7.1%:2.5ポイントの悪化
【有床の一般診療所(全体)】
2019年度(改定前):プラス4.0%→2020年度(改定後):プラス3.4%:0.6ポイント悪化
→コロナ関連補助金を加えるとプラス3.6%:0.4ポイントの悪化
【保険薬局(全体)】
2019年度(改定前):プラス6.7%→2020年度(改定後):プラス6.5%:0.2ポイント悪化
→コロナ関連補助金を加えるとプラス6.8%:増減なし
2021年6月の病院経営状況、2020年より好転するが、コロナ禍前の2019年水準に戻らず
今般の医療経済実態調査では、特例的に「2019年6月」→「2020年6月」→「2021年6月」の単月調査も行われました。コロナ感染症の流行が収束したと言えない中で「2020年度以降にどういった影響が出ているのか、継続しているのか」を見るものです。
ただし単月調査ゆえ、▼賞与は年間の12分の1を機械的に加味している▼休日日数等にズレがある―などの留保要素がある点に注意が必要です。
また、コロナ関連補助金は加味されておらず、「医業損益」のみを見たものです。公立病院を除いて「2021年に入ると、2020年よりは医業収支が改善しているものの2019年の水準に戻っていない」状況が伺えます。公立病院では2021年に入り「2020年よりも悪化してしまった」ことが分かりますが、この背景には「給与、賞与費の増加」があるようです。
【一般病院全体】
2019年:▲2.3%→2020年:▲6.6%→2021年:▲4.7%
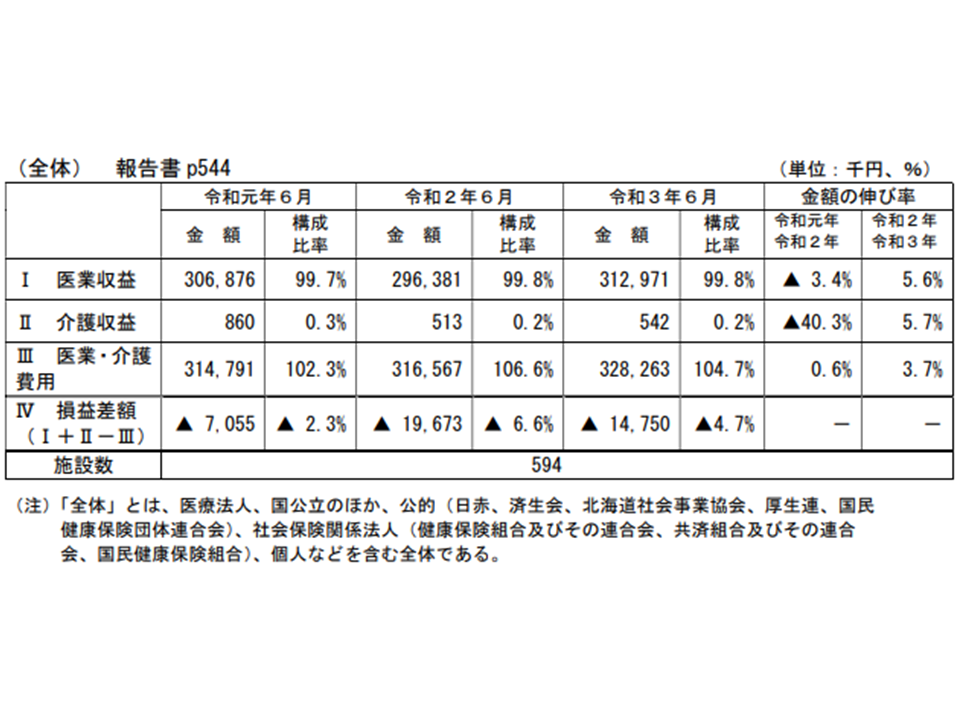
2019年・20年・21年の各年における「6月」の医業損益状況を比較すると、2021年は20年に比べれば好転しているが、19年水準には戻っていない(中医協総会(1)4 211124)
【医療法人】
2019年:プラス1.4%→2020年:▲1.3%→2021年:プラス0.5%
【国立】
2019年:▲2.8%→2020年:▲12.2%→2021年:▲5.1%
【公立】
2019年:▲9.9%→2020年:▲15.9%→2021年:▲17.9%
【公的】
2019年:プラス0.1%→2020年:▲4.1%→2021年:▲0.7%
【その他】
2019年:プラス0.5%→2020年:▲3.3%→2021年:▲2.3%
【これまでの2022年度改定関連記事】
◆入院医療の全体に関する記事はこちら(入院医療分科会の最終とりまとめ)とこちら(入院医療分科会の中間とりまとめを受けた中医協論議)とこちら(入院医療分科会の中間とりまとめ)とこちら(入院総論)
◆急性期入院医療に関する記事はこちら(新指標3、重症患者対応)とこちら(看護必要度5)とこちら(看護必要度4)とこちら(看護必要度3)とこちら(新入院指標2)とこちら(看護必要度2)とこちら(看護必要度1)とこちら(新入院指標1)
◆DPCに関する記事はこちらとこちら
◆ICU等に関する記事はこちらとこちらとこちら
◆地域包括ケア病棟に関する記事はこちらとこちらとこちら
◆回復期リハビリテーション病棟に関する記事はこちらとこちらとこちらとこちら
◆慢性期入院医療に関する記事はこちらとこちらとこちらとこちら
◆入退院支援の促進などに関する記事はこちらとこちら
◆救急医療管理加算に関する記事はこちらとこちらとこちら
◆短期滞在手術等基本料に関する記事はこちら
◆外来医療に関する記事はこちらとこちらとこちら
◆在宅医療・訪問看護に関する記事はこちら(小児在宅等)とこちら(訪問看護)とこちらとこちら
◆新型コロナウイルス感染症を含めた感染症対策に関する記事はこちら
◆医療従事者の働き方改革サポートに関する記事はこちら
◆がん対策サポートに関する記事はこちらとこちら
◆難病・アレルギー疾患対策サポートに関する記事はこちら
◆認知症を含めた精神医療に関する記事はこちらとこちら
◆リハビリに関する記事はこちら
◆小児医療・周産期医療に関する記事はこちら
◆調剤に関する記事はこちらとこちら
◆後発医薬品使用促進・薬剤使用適正化、不妊治療技術に関する記事はこちらとこちら
◆基本方針策定論議に関する記事はこちら(医療部会3)とこちら(医療保険部会3)とこちら(医療部会2)とこちら(医療保険部会2)とこちら(医療部会1)とこちら(医療保険部会1)


【関連記事】
小入管で【無菌治療室管理加算】を出来高算定とする場合、入院料点数をどの程度引き下げるべきか―中医協総会(3)
障害者施設でも栄養サポートチーム加算の取得を認め、緩和ケア病棟で疼痛の定量評価を新加算で評価へ―中医協総会(2)
経過措置型療養での適正なリハビリ実施、摂食嚥下支援加算の見直しで中心静脈栄養離脱目指す―中医協総会(1)
不妊治療の保険適用、対象技術や対象患者、施設基準等を学会GLなど参考に設定していく方向確認―中医協総会(2)
摂食嚥下支援加算の「専門研修受けた看護師」配置要件緩和、透析中の運動療法の新評価など検討―中医協総会(1)
大病院の紹介状なし患者、「患者負担は増えるが病院収益は増えない」点を国・保険者が周知せよ―中医協総会(4)
救急医療管理加算、定量基準導入求める支払側と、さらなる研究継続求める診療側とで意見割れる―中医協総会(3)
質の高いリハ提供に向け、回復期リハ5・6の期間制限、第三者評価導入、管理栄養士配置など議論―中医協総会(2)
自院のpost acute受け入れに偏る地域包括ケア病棟、診療報酬上の評価をどう考えるべきか―中医協総会(1)
小児特性踏まえた緊急往診加算・在宅がん医療総合管理料の評価、重症者救急搬送の特別評価など実施へ―中医協総会(4)
ICU看護必要度のB項目廃止案、支払側は理解示すが、診療側は反対し入院医療分科会の批判も―中医協総会(3)
救急患者受け入れ・手術実施などが充実した急性期一般1の新評価、診療側が一部難色を示す―中医協総会(2)
心電図モニター管理などを看護必要度項目から削除すべきか、支払側は削除に賛成、診療側は猛反対―中医協総会(1)
連携型の認知症疾患医療センターも認知症専門診断管理料2の対象に加えるなど精神科医療の充実を―中医協総会(2)
がん患者等の治療と仕事の両立を支援する指導料、対象疾患等を拡大し、公認心理師等の活躍にも期待―中医協総会(1)
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
リハビリ専門職による訪問看護の実態明確化、専門性の高い看護師による訪問看護評価の充実等進めよ―中医協総会
多種類薬剤を処方された患者への指導管理を調剤報酬で評価すべきか、減薬への取り組みをどう評価するか―中医協総会(3)
専門医→主治医への難病等情報提供、主治医→学校医等への児童アレルギー情報提供を診療報酬で評価へ―中医協総会(2)
外来がん化学療法・化学療法患者への栄養管理・遺伝子パネル検査・RI内用療法を診療報酬でどう推進すべきか―中医協総会(1)
かかりつけ医機能の推進、医療機関間の双方向の情報連携を診療報酬でどうサポートしていけば良いか―中医協総会
在宅医療の質向上のための在支診・在支病の施設基準、裾野拡大に向けた継続診療加算をどう見直していくか―中医協総会(1)
「回復期リハ要する状態」に心臓手術後など加え、希望する回リハ病棟での心リハ実施を正面から認めてはどうか―入院医療分科会(7)
急性期病棟から地ケア病棟への転棟患者、自宅等から患者に比べ状態が安定し、資源投入量も少ない―入院医療分科会(6)
顔面熱傷は救急医療管理加算の広範囲熱傷でないが手厚い全身管理が不可欠、加算算定要件の見直しを―入院医療分科会(5)
ICU用の看護必要度B項目廃止、救命救急入院料1・3の評価票見直し(HCU用へ)など検討へ―入院医療分科会(4)
DPC外れ値病院、当面は「退出ルール」設定でなく、「診断群分類を分ける」等の対応検討しては―入院医療分科会(3)
心電図モニター等を除外して試算し、中医協で「看護必要度から除外すべきか否か」決すべき―入院医療分科会(2)
2022年度改定で、どのように「ICU等設置、手術件数等に着目した急性期入院医療の新たな評価」をなすべきか―入院医療分科会(1)
2022年度の入院医療改革、例えば救急医療管理加算の基準定量化に踏み込むべきか、データ集積にとどめるべきか―中医協
看護必要度等の経過措置、今後のコロナ拡大状況を踏まえて、必要があれば拡大等の検討も―中医協総会(2)
看護必要度やリハビリ実績指数などの経過措置、コロナ対応病院で来年(2022年)3末まで延長―中医協・総会(1)
看護必要度見直し、急性期入院の新評価指標、救急医療管理加算の基準定量化など2022改定で検討せよ―入院医療分科会
回リハ病棟ごとにADL改善度合いに差、「リハの質に差」か?「不適切な操作」か?―入院医療分科会(5)
心電図モニター管理や点滴ライン3本以上管理など「急性期入院医療の評価指標」として相応しいか―入院医療分科会(4)
一部のDPC病棟は「回復期病棟へ入棟する前の待機場所」等として活用、除外を検討すべきか―入院医療分科会(3)
ICUの看護必要度においてB項目は妥当か、ICU算定日数を診療実態を踏まえて延長してはどうか―入院医療分科会(2)
救急医療管理加算、加算1・加算2それぞれの役割を踏まえながら「対象患者要件」の明確化・厳格化など検討していくべき―入院医療分科会(1)
高齢化・コロナ感染症で在宅医療ニーズは増大、量と質のバランスをとり在宅医療提供を推進―中医協総会(2)
コロナ禍の医療現場負担考え小幅改定とすべきか、2025年度の地域医療構想実現に向け大胆な改定とすべきか―中医協総会(1)
1泊2日手術等の「短手2」、4泊5日手術等の「短手3」、診療実態にマッチした報酬へ―入院医療分科会(3)
【経過措置】の療養病棟、あたかも「ミニ回リハ」のような使われ方だが、それは好ましいのか―入院医療分科会(2)
入退院支援加算等の最大のハードルは「専従の看護師等確保」、人材確保が進まない背景・理由も勘案を―入院医療分科会(1)
後発品の信頼性が低下する中でどう使用促進を図るべきか、不妊治療技術ごとに保険適用を検討―中医協総会(2)
医療従事者の働き方改革、地域医療体制確保加算の効果など検証しながら、診療報酬でのサポートを推進―中医協総会(1)
かかりつけ薬剤師機能、ポリファーマシー対策などを調剤報酬でどうサポートすべきか―中医協総会
回リハ病棟でのADL評価が不適切に行われていないか、心臓リハの実施推進策を検討してはどうか―入院医療分科会(2)
入院料減額されても、なお「自院の急性期後患者」受け入れ機能に偏る地域包括ケア病棟が少なくない―入院医療分科会(1)
かかりつけ医機能・外来機能分化を進めるための診療報酬、初診からのオンライン診療の評価などを検討―中医協総会(2)
感染症対応とる医療機関を広範に支援する【感染対策実施加算】を恒久化すべきか―中医協総会(1)
2020年度改定で設けた看護必要度IとIIの基準値の差は妥当、「心電図モニター管理」を含め患者像を明確に―入院医療分科会(2)
急性期入院の評価指標、看護必要度に加え「救急搬送や手術の件数」「ICU設置」等を組み合わせてはどうか―入院医療分科会(1)
2022年度診療報酬改定に向け「入院医療改革」で早くも舌戦、「看護必要度」などどう考えるか―中医協総会
大病院の地ケアでpost acute受入特化は是正されているか、回リハ病棟で効果的リハ提供進む―入院医療分科会(3)
適切なDPC制度に向け、著しく「医療資源投入量が少ない」「自院の他病棟への転棟が多い」病院からヒアリング―入院医療分科会(2)
看護必要度II病院で重症患者割合が増、コロナ対応病院よりも「未対応」病院で重症患者割合増が顕著―入院医療分科会(1)
不妊治療の方法・費用に大きなバラつき、学会ガイドライン踏まえ「保険適用すべき不妊治療技術」議論へ―中医協総会(3)
2022年度診療報酬改定論議、コロナ感染症の影響など見据え7・8月に論点整理―中医協総会(1)
かかりつけ医制度化を検討すべきか、感染症対策と医療提供体制改革はセットで検討を―社保審・医療保険部会(1)
平時に余裕のない医療提供体制では有事に対応しきれない、2022年度診療報酬改定での対応検討を―社保審・医療部会(1)
コロナ感染症等に対応可能な医療体制構築に向け、2022年度診療報酬改定でもアプローチ―社保審・医療保険部会(2)
「平時の診療報酬」と「感染症蔓延時などの有事の診療報酬」を切り分けるべきではないか―社保審・医療部会
診療報酬で医療提供体制改革にどうアプローチし、医師働き方改革をどうサポートするか―社保審・医療保険部会(1)
かかりつけ医機能評価する診療報酬を患者視点で整理、慢性疾患にはオンライン診療やリフィル処方箋活用を―健保連
かかりつけ医要件を法令等で明確化せよ、医療資源散在是正のため地域医療構想の実現を急げ―健保連
自院の急性期後患者割合に基づく地ケア病棟減算、拡大はコロナ対策阻害しかねない―地ケア病棟協・仲井会長
コロナ禍では「post acute患者割合」に着目した地域包括ケア病棟の点数減額拡大など避けよ―地ケア病棟協・仲井会長
回復期リハ病棟1、組織的な正しい評価体制確保のため「第三者評価」要件化など検討せよ―リハ医療関連団体協
2022年度診療報酬改定に向け、2021年6月・20年6月・19年6月の損益状況調査し「最新動向」把握―中医協総会(1)



