紹介中心型病院、「紹介率・逆紹介率」の目安をクリアしているかも参考に明確化―外来機能報告等WG(1)
2021.11.30.(火)
来年度(2022年度)からスタートする外来機能報告制度のデータをもとに、地域の関係者で協議を行い「紹介中心型の病院」(医療資源を重点的に活用する外来を地域で基幹的に担う医療機関)を明確化していく―。
明確化にあたっては、▼国が示す初診・再診に占める「医療資源を重点的に活用する外来」(手術前後の外来や外来化学療法など)の割合をクリアしているか▼当該病院の「紹介中心型になる意向」があるか―が必須要件になるが、あわせて「当該病院の紹介率・逆紹介率」についても参考にすることになる。そのため、国が「紹介率・逆紹介率」についても一定の目安を示す―。
その際、目安となる紹介率・逆紹介率が低すぎれば設定の意味がなく、逆に高すぎれば実効性ななくなってしまうので、バランスのよい数値を設定する必要がある―。
11月29日に開催された「外来機能報告等に関するワーキンググループ」(「第8次医療計画等に関する検討会」の下部組織、以下、外来機能報告等WG)で、こういった議論が行われました(関連記事はこちらとこちらとこちらとこちら)。
同日は「これまでの構成員意見などを踏まえた今後の検討の方向性」についても議論。「2021年内の意見とりまとめ」まで残り時間は限られており、尾形裕也座長(九州大学名誉教授)は「次回会合にとりまとめ原案を示す」よう厚生労働省に指示しました。早ければ次回会合で意見とりまとめが行われるかもしれません。

11月29日に開催された「第5回 外来機能報告等に関するワーキンググループ」
紹介中心型病院、紹介率・逆紹介率も「最重要参考指標」として数値基準を設定
外来医療においても機能分化を進め、「まず『かかりつけ医』を受診し、そこから『高機能の病院外来』を紹介してもらう」という患者の流れを強化することが求められています。
このためには、「高機能の外来医療を提供する病院」はどこなのか、「かかりつけ医機能を果たす医療機関」はどこなのか、といった点が患者に明らかにされていなければおらず、改正医療法(良質かつ適切な医療を効率的に提供する体制の確保を推進するための医療法等の一部を改正する法律)で次のような仕組みが構築されました。
(A)「一般病床・療養病床を持つ医療機関」(病院・有床診療所)に外来診療に係るデータを都道府県に報告することを義務付ける【外来機能報告制度】
↓
(B)提出された外来診療データや病院等の意向などをもとに、各地域で紹介中心型病院となる「『医療資源を重点的に活用する外来』(以下、紹介中心型病院と呼ぶこととする)を地域で基幹的に担う医療機関」を明確化する
↓
(C)重点外来基幹病院へは、かかりつけ医等からの紹介受診を原則とする(紹介状を持たずに受診した場合には特別負担徴収を義務化)
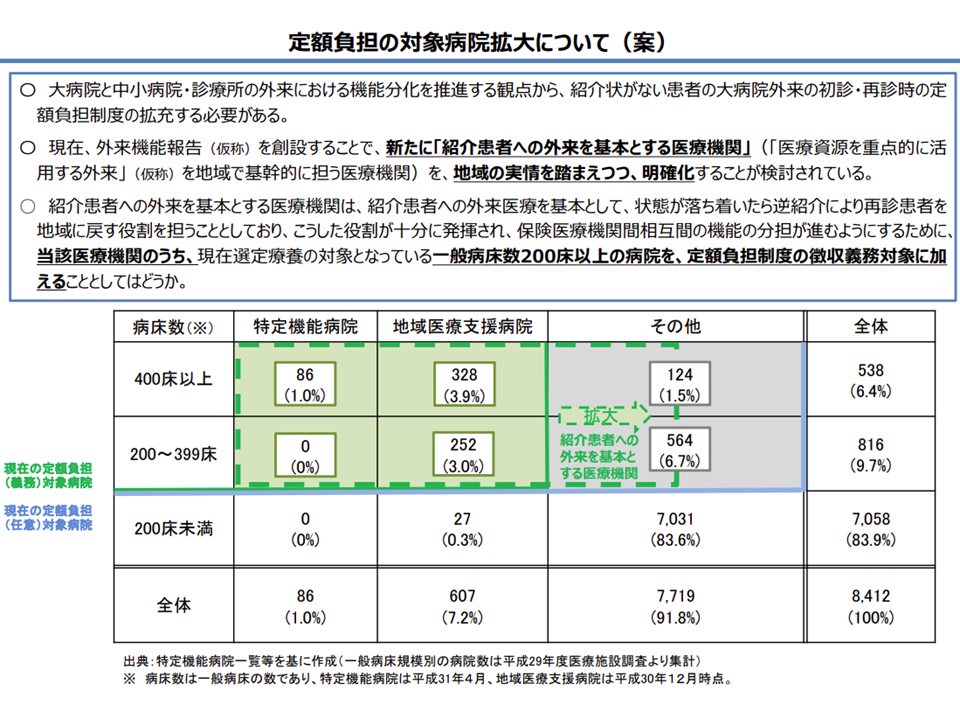
特別負担徴収義務を拡大していく方向そのものに異論は出ていない(医療保険部会(1)1 201126)

特別負担額を引き上げ、初・再診料相当額を保険から控除する方向が示されている(医療保険部会 201202)
外来機能報告制度は来年(2022年)4月にスタートするため、外来機能報告等WGで(A)(B)の詳細を年内に固める必要があります((C)の詳細は主に中央社会保険医療協議会で議論する)。
これまでに、「病床機能報告データを踏まえて、国で『紹介中心型病院』の基準値を定める」→「各病院が『紹介中心型病院』となる意向があるや否やを確認する」→「▼基準値に合致しているか▼当該病院の意向はどうか―をベースに、紹介率・逆紹介率や地域の医療事情なども参考にして、地域で『紹介中心型病院』を明確化する」という流れが固められており、外来機能報告等WGでその詳細、例えば▼外来機能報告制度で、病院等にどういった項目の報告を求めるべきか▼医療資源を重点的に活用する外来とは、どのような外来医療行為をさすか▼紹介中心型病院の基準値をどう設定するか▼地域における協議の場をどのように設置し、どう議論を進めればよいか▼『紹介中心型病院』の名称をどう考え、どう国民に浸透させていくか―などについて検討を進めてきています。11月29日の会合では、これらの検討内容を踏まえた「今後の方向性」を議論とするとともに、上述した「参考とすべき紹介率・逆紹介率」について検討を深めました。本稿では後者の参考とすべき紹介率・逆紹介率」に焦点を合わせ、前者の「今後の方向性」は別稿で報じます。
上述のように、紹介中心型病院は▼国の基準値(初診・再診に占める「医療資源を重点的に活用する外来」(手術前後の外来や外来化学療法など)の割合が一定以上)をクリアしているか▼病院の意向があるか—をベースに地域で明確化していきます。「紹介中心型病院になる意向があり、国の基準値をクリアする病院」が紹介中心型病院になることが原則ですが、「国の基準を満たすが、意向のない病院」や「意向はあるが、国の基準を満たさない病院」の取り扱いを地域で考える際に、例えば「紹介率・逆紹介率」を参考にすることなどが考えられるのです(ほかに、地域の病院・診療所の開設状況なども)。
例えば、「国の基準を満たすが、意向のない病院」について、強制的に紹介中心型病院に指定することはできませんが、「貴院は紹介率や逆紹介率も高い。紹介中心型になるべきではないか」と勧奨するケースや、「意向はあるが、国の基準を満たさない病院」について「貴院は紹介率や逆紹介率が高い。国の基準値を満たさないものの紹介中心型にすることが妥当である」と考えられるケース、逆に「貴院は紹介率・逆紹介率ともに低い、意向は買うが紹介中心型病院になることは思いとどまってはどうか。さもなければ貴院をかかりつけにしている地域の患者が困ってしまう」と引き止めるケースなどもあるかもしれません。
このため、10月20日の会合で厚生労働省厚労省医政局総務課の古川弘剛・医療政策企画官(政策統括官付情報化担当参事官室併任)は最重要参考指標として「紹介率〇%以上、かつ逆紹介率△%以上」という目安を設定する考えを示しています。
厚労省は全国8000の医療機関(病院・有床診療所・無床診療所)を対象に今年(2021年)9月時点の紹介率・逆紹介率に関するアンケート調査を実施。11月29日の会合でその分析結果が示されました。なお、紹介率・逆紹介率は地域医療支援病院と同じ▼紹介率=紹介患者の数÷初診患者の数▼逆紹介率=逆紹介患者の数÷初診患者の数=という式で計算され、特定機能病院や診療報酬のように「分子に救急搬送患者数を組み込む」ことはなされません。古川医療政策企画官は調査・分析にとどまらず、「最重要参考指標の中でも地域医療支援病院と同じ計算式を用いる」考えを明らかにしています。
分析は、国の基準値(初診・再診に占める「医療資源を重点的に活用する外来」の割合)をどの程度に設定した場合、紹介率・逆紹介率の分布はどの程度になるかという視点で行われました(ここでの分析対象は、特定機能病院・地域医療支援病院以外の病院)。
例えば、国の基準値を▼初診に占める「医療資源を重点的に活用する外来」割合35%以上▼再診に占める「医療資源を重点的に活用する外来」割合20%以上—に設定した場合には、「基準値を満たす病院」(下図の青い棒グラフ)の分布は、紹介率では40-50%が、逆紹介率では50-60%が最も多くなることが分かりました。
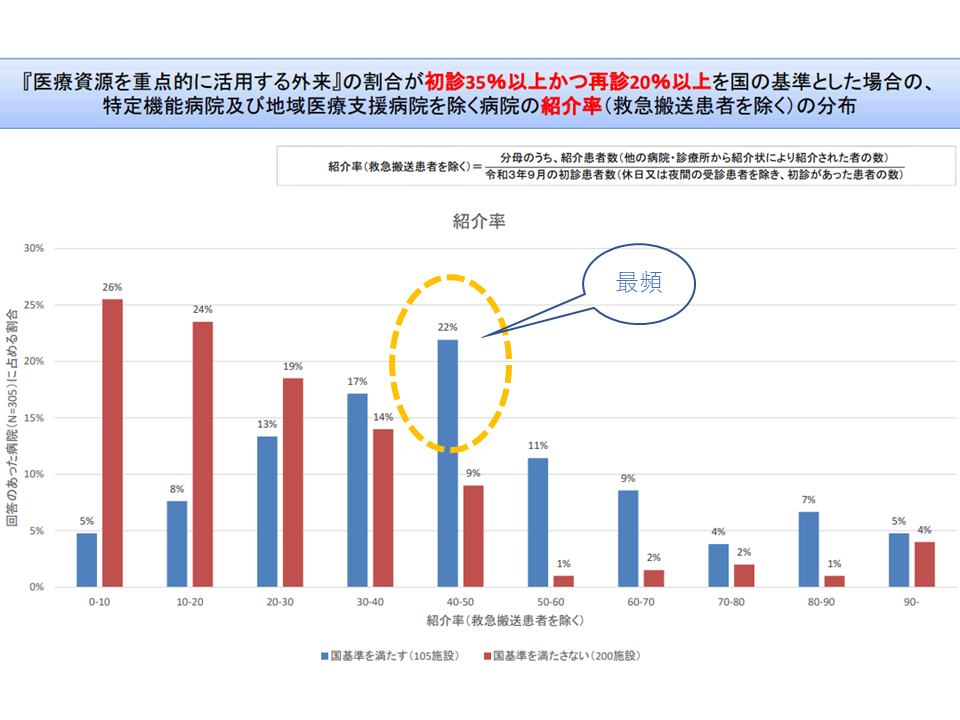
初診に占める医療資源重点外来割合35%以上・再診に占める同割合20%を基準値とした場合、紹介率の分布は40ー50%を超える病院が最も多い(外来機能報告等WG(1)1 211129)
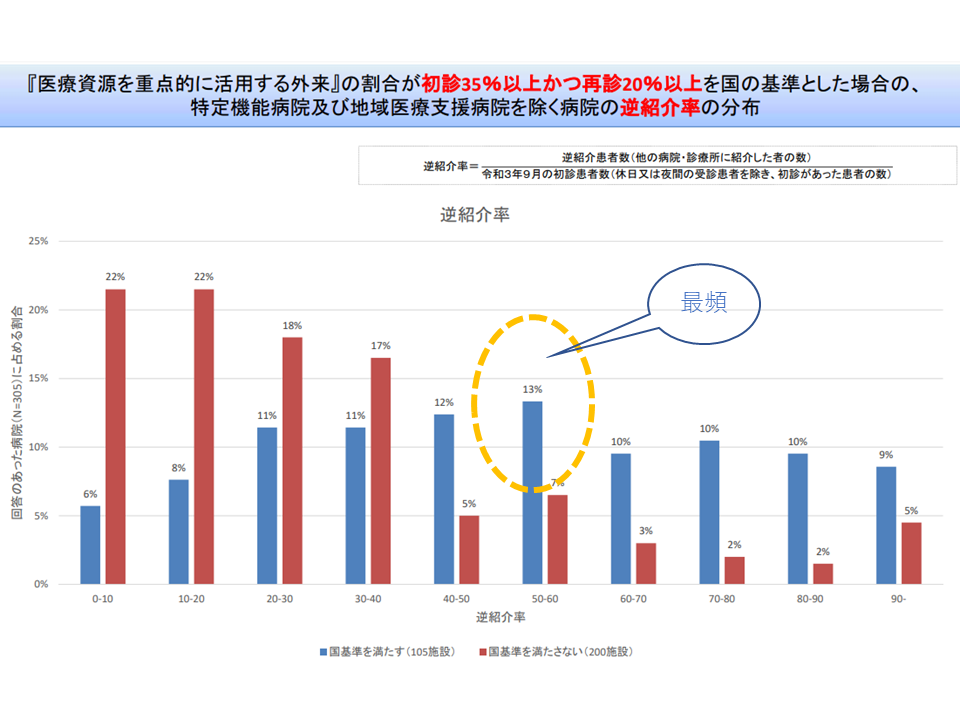
初診に占める医療資源重点外来割合35%以上・再診に占める同割合20%を基準値とした場合、逆紹介率の分布は50ー60%を超える病院が最も多い(外来機能報告等WG(1)2 211129)
国の基準値を動かしても、分布状況に差はあるものの、「基準値を満たす病院」が最も多く分布する紹介率は40-50%、同じく逆紹介率は50-60%である点は、大きく変わりません。
また、上述したように国の基準値を▼初診に占める「医療資源を重点的に活用する外来」割合35%以上▼再診に占める「医療資源を重点的に活用する外来」割合20%以上—に設定した場合について、紹介率が40-50%以上になるのは58%、逆紹介率が50-60%以上になるのは52%という状況です。
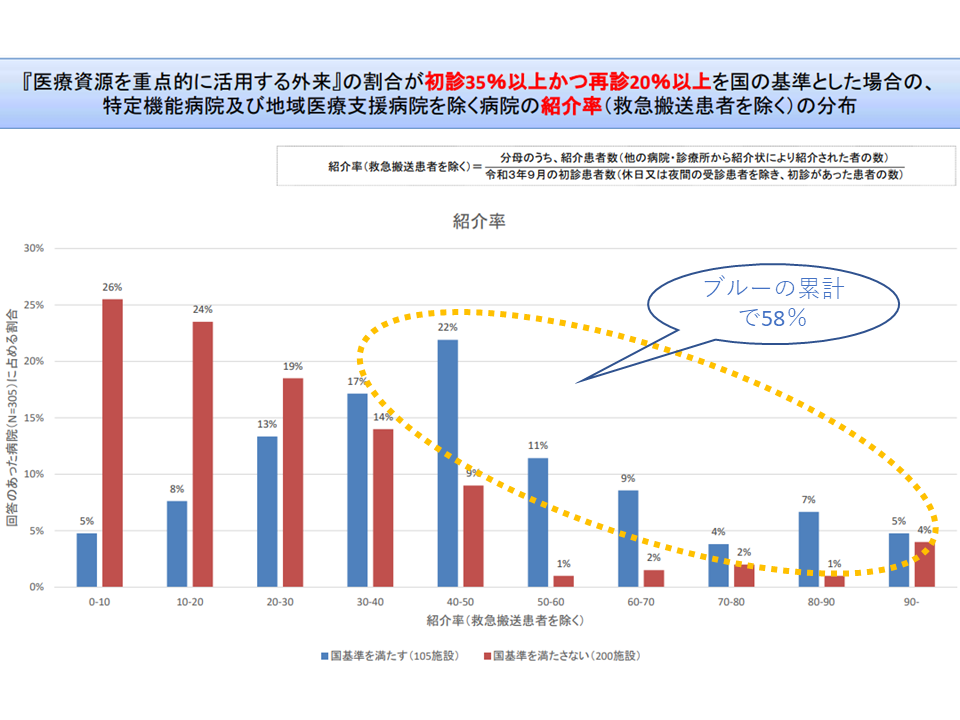
初診に占める医療資源重点外来割合35%以上・再診に占める同割合20%を基準値とした場合、紹介率が40ー50%を超える病院の割合は5-6割となる(外来機能報告等WG(1)3 211129)
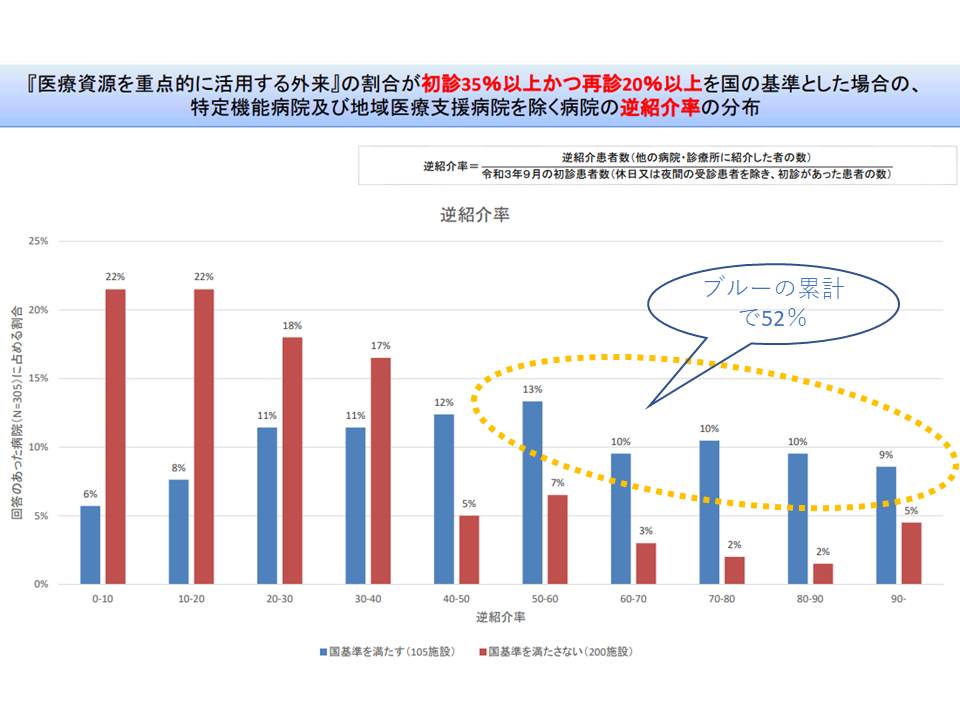
初診に占める医療資源重点外来割合35%以上・再診に占める同割合20%を基準値とした場合、逆紹介率が50ー60%を超える病院の割合は5-6割となる(外来機能報告等WG(1)4 211129)
また、国の基準値を少し動かし、▼初診に占める「医療資源を重点的に活用する外来」割合40%以上▼再診に占める「医療資源を重点的に活用する外来」割合25%以上—に設定した場合について、紹介率が40-50%以上になるのは59%、逆紹介率が50-60%以上になるのは57%という状況です。
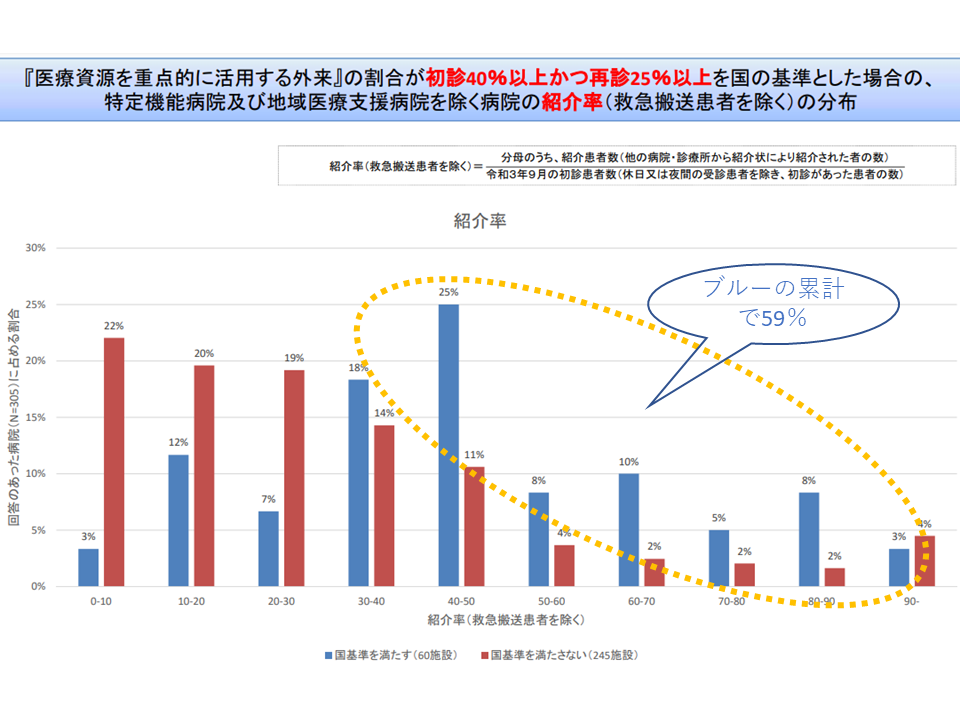
国の基準値を動かしても、紹介率40ー50%を超える病院の割合は5-6割となる(外来機能報告等WG(1)5 211129)
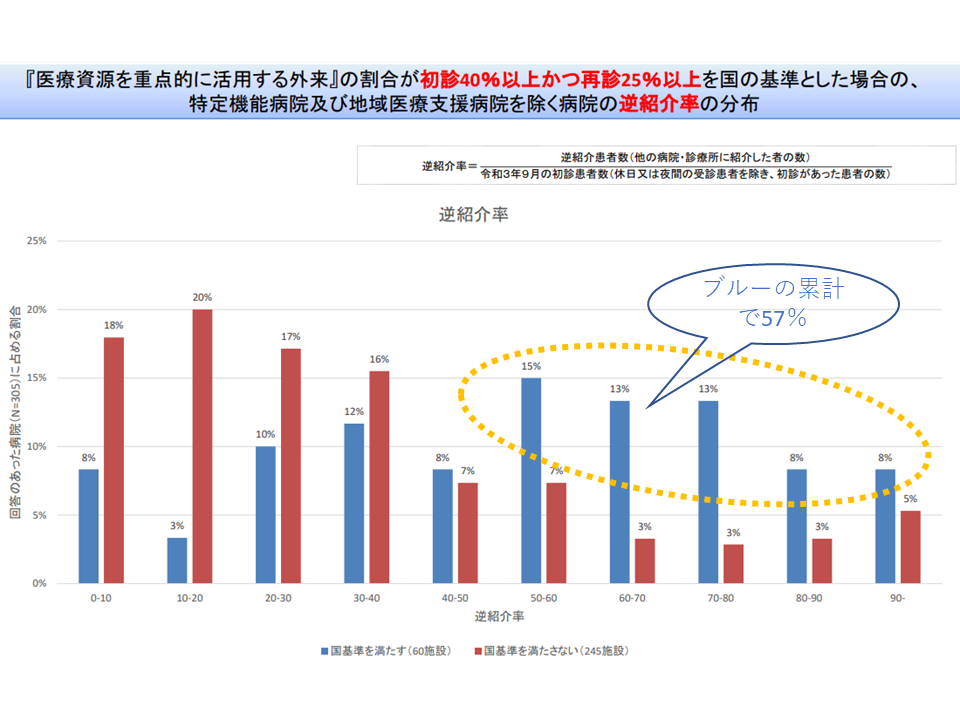
国の基準値を動かしても、逆紹介率50ー60%を超える病院の割合は5-6割となる(外来機能報告等WG(1)6 211129)
国の基準値を動かしても、紹介率が40-50%以上になる病院の割合、逆紹介率が50-60%以上になる病院の割合は大きく変わりません(50-60%程度)。つまり、仮に「紹介率:40-50%」「逆紹介率:50-60%」と据えた場合に「国の基準値を満たし、かつ紹介率・逆紹介率の目安をクリアする病院は、国の基準値を満たす病院の半数をやや超える程度になる」と言えそうです。
この点、紹介率・逆紹介率の目安を低く設定しすぎれば「国の基準値を満たす病院」のほとんどが「紹介率・逆紹介率の目安もクリアできる」ことになり、最重要参考指標として設定した意味がなくなってしまいます。
逆に紹介率・逆紹介率の目安を高く設定すれば、「国の基準値を満たす病院」の中で「紹介率・逆紹介率の目安をもクリアできる病院」が少なくなります。この場合、上述した「国の基準を満たすが、意向のない病院」について、「貴院は紹介率や逆紹介率が参考指標の基準値をクリアしている。紹介中心型になるべきではないか」と勧奨することが難しくなってしまいます。最重要参考指標の実効性が失われてしまいます。
このため、「国の基準値を満たし、かつ紹介率・逆紹介率の目安をクリアする病院が、国の基準値を満たす病院の半数をやや超える程度になる」数値(紹介率:40-50%、逆紹介率:50-60%)は、「低すぎて無意味になる」こともなく、「高すぎて実効性が乏しくなる」こともなく、いい塩梅の目安と言えるかもしれません。古川医療政策企画官は「まず初診・再診に占める『医療資源を重点的に活用する外来』の基準値を固め、そこから紹介率・逆紹介率の目安値を設定する」とし、次回会合に「何らかの数字を示す」考えを明らかにしています。この点、幸野庄司構成員(健康保険組合連合会理事)から「国の基準を満たすが、意向のない病院」について、紹介率・逆紹介率を用いてどのような議論を行っていくかなども考えて紹介率・逆紹介率の目安値を設定する必要がある。紹介率:40-50%、逆紹介率50-60%が一つの目安になるであろう」との意見が出されています。
また、今村聡構成員(日本医師会副会長)は「紹介中心の診療科が多い病院と、少ない病院とで分けて考えていく必要はないのか」と問題提起。例えば外科・内科・皮膚科・産婦人科・・・と多くの診療科を抱える病院でも、多くの科が紹介中心の病院では紹介率・逆紹介率が病院全体で高くなり、紹介中心の科が少ない病院では逆に低くなります。今村構成員は、こうした様々な事情の違いを勘案することの重要性を指摘していると言えます。この点、厚労省医政局総務課の熊木正人課長は「外来機能報告や紹介中心型病院の設定は、スタート時点では『病院単位』にならざるを得ず、どうしても限界がある。データの集積を踏まえて順々に改善していくことになる。個別の事情については、地域の協議の場の運用ガイドライン(今後、作成していく)の中で『丁寧に検討していくことが重要である』旨を盛り込んでいくことを検討したい」との考えを示しています。▼初診・再診に占める『医療資源を重点的に活用する外来』の基準値▼紹介率・逆紹介率の目安値—などは、病床機能報告制度を運用し、データが集積する中で、適宜ブラッシュアップしていくことが確認された格好です。
紹介中心型病院の紹介率・逆紹介率が、地域医療支援病院等の要件に影響を及ぼすのか
一方、織田正道構成員(全日本病院協会副会長)は「紹介中心型病院の最重要参考指標として紹介率・逆紹介率を設定した場合、それを踏まえて地域医療支援病院や特定機能病院の紹介率・逆紹介率要件を検討しなおすのか」と質しました。
例えば、仮に、上述したように紹介中心型病院について「紹介率:40-50%」「逆紹介率:50-60%」という目安値を据えたときに、これをクリアできない地域医療支援病院・特定機能病院が出てくる可能性があります(現在の地域医療支援病院の指定要件では、▼紹介率80%以上▼紹介率65%以上かつ逆紹介率40%以上▼紹介率50%以上かつ逆紹介率70%以上—のいずれかを満たしていることとされている)。その場合、紹介中心型病院と地域医療支援病院とは、異なるカテゴリではあるものの「紹介中心型という機能は一致しており、両者の基準が異なっても良いのか。地域医療支援病院や特定機能病院の紹介率・逆紹介率要件を見直していく(紹介中心型病院に合わせていく)必要はないのか」という問題意識を織田構成員はお持ちのようです。

地域医療支援病院・特定機能病院の紹介率・逆紹介率要件(外来機能報告等WG(1)7 211129)
一方で、地域医療支援病院には紹介・逆紹介率のほかに「救急患者の受け入れ」「設備の共同利用」「近隣医療機関スタッフへの研修実施」などの要件もあり、「地域医療支援病院と紹介中心型病院とは、異なるカテゴリであり、紹介率・逆紹介率の目安値などは別個に設定して問題ない」(城守国斗構成員:日本医師会常任理事)との考え方もあります。
熊木総務課長は「紹介中心型病院の紹介率・逆紹介率の目安値について、地域医療支援病院の要件や実態も横目で見ながら考えていくことになる。ただし、紹介中心型病院の紹介率・逆紹介率が地域医療支援病院・特定機能病院の要件見直しにつながるかは別問題であり、そうした議論を行う場合でも、別の検討会(特定機能病院及び地域医療支援病院のあり方に関する検討会)マターとなる」と答弁するにとどめています。今後の議論の行方を見守る必要があるでしょう。
【関連記事】
紹介中心型病院、広範囲の病院を検討対象に据えて協議で絞り込んでいくべきか、検討対象そのものを限定すべきか―外来機能報告等WG
紹介中心型病院を明確化する「協議の場」へ住民代表参画が重要、協議結果は様々なツールでPRを―外来機能報告等WG
「地域における外来医療の在り方」議論に資するよう、病院・有床診に幅広い外来医療データの報告を求めてはどうか―外来機能報告等WG
外来機能報告制度の詳細論議スタート、2023年3月に「紹介中心型の病院」を各地域で明確化へ―外来機能報告等WG
2024年度からの医療計画に向けた議論スタート、地域医療構想と医師配置、外来医療など考えるワーキングも設置—第8次医療計画検討会
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
病院の再編・統合推進に向け、「ダウンサイジング補助」「再編後の土地建物の登記費用軽減」を行う―厚労省
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
医療計画に「新興感染症対策」を位置付け、地域医療構想は考え方を維持して実現に取り組む―医療計画見直し検討会
医療計画に感染症対策位置付け、感染症予防計画と組み合わせ『漏れ』なき対応を―医療計画見直し検討会(2)
医療計画に「新興感染症対策」を位置付け、「医療機関間連携」や「感染症以外の傷病対策」なども明確化―医療計画見直し検討会(2)
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療計画に「新興感染症対策」位置付け、感染症病床の整備目標や感染拡大時に患者を受け入れる医療機関の設定など記載を—厚科審・感染症部会
公立・公的病院の再検証スケジュール、今冬のコロナ状況見ながら改めて検討―地域医療構想ワーキング
中長期を見据えた地域医療構想の考え方を維持し、感染拡大時の機動的対応を医療計画で考慮してはどうか―地域医療構想ワーキング
感染症はいずれ収束し、ピーク時は臨時増床可能なこと踏まえ、地域医療構想の「必要病床数」を検討―地域医療構想ワーキング
医療機能の分化・連携の強化が、新興・再興感染症対策においても極めて重要—地域医療構想ワーキング
外来機能報告制度を了承、外来診療データもとに地域で「紹介型病院」を明確化―医療計画見直し検討会(1)
紹介状なし外来受診患者の特別負担、対象病院の拡大・金額引き上げ等を了承―社保審・医療保険部会
外来版地域医療構想の議論再開、地域で「医療資源を重点的に実施する基幹病院」を整備—医療計画見直し検討会
新興・再興感染症対策を医療計画・地域医療構想の中でどう勘案していくべきか―医療計画見直し検討会
新型コロナを契機に、地域医療構想の実現・医師偏在の解消・医師等の働き方改革を加速化せよ―社保審・医療部会
医療機能の集約化・役割分担・連携を進め、新型コロナ対策への寄与度に応じた財政支援を―有識者研究会
外来版「地域医療構想・機能報告制度」、「医療資源を重点的に活用する外来」の基幹医療機関を明確化―医療計画見直し検討会
どの医療機関が、外来化学療法等の「医療資源を重点活用する外来」を重点提供しているのか可視化してはどうか―医療計画見直し検討会
外来化学療法など「医療資源を重点活用」する外来医療、集約化の枠組み構築―医療計画見直し検討会
「公立等 vs 民間」対立煽らず、地域・病院の特性踏まえて「地域の医療提供体制」論議を―社保審・医療部会
大病院外来定額負担のバックボーンとなる「外来医療機能分化・かかりつけ医機能推進」をまず議論せよ―社保審・医療部会
75歳以上の医療費は2割負担、紹介状なし外来患者の特別負担を200床以上一般病院に拡大―全世代型社会保障検討会議
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
紹介状なし患者の特別負担拡大、「初・再診料相当額の保険給付からの控除」には医療提供サイドが反対―社保審・医療保険部会(1)
2021年度の病床機能報告は「毎月データを1年度分」報告、医療提供体制は「人員」中心に再構築を―地域医療構想ワーキング(2)





