予定術式と異なる手術を実施し再手術不能のケースも、患者を含めた関係者間での情報共有徹底を―医療機能評価機構
2019.7.12.(金)
今年(2019年)1-3月に報告された医療事故は1033件、ヒヤリ・ハット事例は7909件であった。医療事故のうち6.5%では患者が死亡しており、10.4%では死亡にこそ至らないまでも「障害残存」の可能性が高い。また今四半期では、ドレーン・チューブに関連する医療事故が大幅に増加している—。
こういった状況が、日本医療機能評価機構が7月5日に公表した「医療事故情報収集等事業」の第57回報告書から明らかになりました(機構のサイトはこちら)(前四半期(2018年10-12月)の状況はこちら)。
また報告書では、(1)他施設や在宅で使用していた医療機器等の持ち込みに関連した事例(2)検査・治療時の鎮静に使用する薬剤の投与量やタイミングを誤った事例(3)術式間違いに関連した事例―に関連する医療事故を詳細に分析し、改善策を提示しています。
2019年1-3月、ドレーン・チューブ関連の医療事故が大幅増
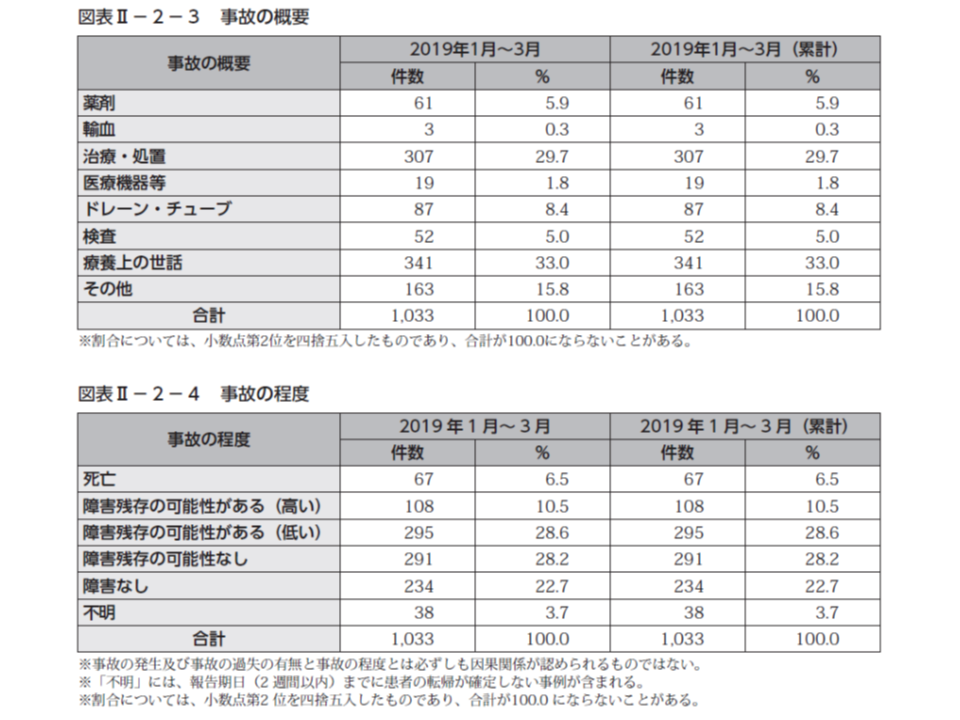
今年(2019年)1-3月に報告された医療事故1033件を、事故の程度別に見ると▼死亡:67件(事故事例の6.5%、前四半期に比べて0.1ポイント増)▼障害残存の可能性が高い:102件(同10.4%、前四半期に比べて0.1ポイント減)▼障害残存の可能性が低い:295件(同28.6%、前四半期に比べて増減なし)▼障害残存の可能性なし:291件(同28.2%、前四半期に比べて0.9ポイント増)―などとなっています。「死亡」や「障害残存の可能性が高い」事故が、前四半期から「横ばい」という状況です。
医療事故の概要を見ると、最も多いのは「療養上の世話」で341件(同33.0%、前四半期に比べて2.6ポイント減)、次いで「治療・処置」307件(同29.7%、前四半期に比べて3.1ポイント増)、ドレーン・チューブ」87件(同8.4%、前四半期に比べて1.8ポイント増)、「薬剤」61件(同5.9%、前四半期に比べて1.8ポイント減)、「などと続いています。構成に大きな変化があり、「薬剤」に関連する事故と「ドレーン・チューブ」に関連する事故とで順位が入れ替わりました。例えば「薬剤関連事故対策が各医療機関で整備されてきているのか」など、詳しく、かつ長期的な分析が待たれます。
ヒヤリ・ハット事例、3分の1強が「薬剤」関連という状況に変化なし
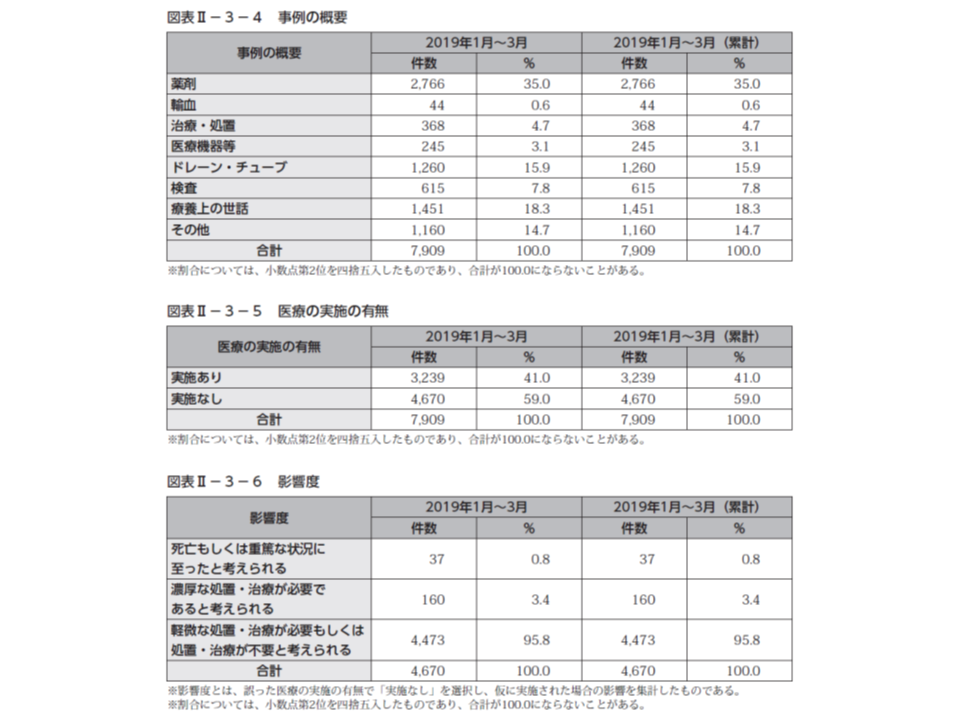
次にヒヤリ・ハット事例に目を移してみると、今年(2019)年1-3月の報告件数は7909件でした。
内訳を見ると、「薬剤」関連の事例が最も多く2766件(ヒヤリ・ハット事例全体の35.0%、前四半期と比べて0.6ポイント減)、次いで「療養上の世話」1451件(同18.3%、前四半期と比べて0.2ポイント減)、「ドレーン・チューブ」1260件(同15.9%、前四半期と比べて1.5ポイント増)などとなっています。
ヒヤリ・ハット事例のうち4670件について患者への影響度を見てみると、「軽微な処置・治療が必要、もしくは処置・治療が不要と考えられる」事例が95.8%(前四半期と比べて0.8ポイント減)とほとんどを占めている状況に変わりはありません。しかし、「濃厚な処置・治療が必要と考えられる」ケースも3.4%・160件(同0.8ポイント増)、「死亡・重篤な状況に至ったと考えられる」ケースも0.8%・37件(同0.1ポイント増)あります。一歩間違えば重大な影響の出る事例がごく少数とはいえ生じており、全四半期よりも増加している点は、重く受け止めなければなりません。全ての医療機関において院内のチェック体制を再度、点検しなおす必要があるでしょう。
その際、「個人が気を付ける」ことはもちろん重要ですが、これだけでは医療事故やヒヤリ・ハット事例は防止できません。どれだけ気を張って業務に携わっていても人はミスを犯しますし、とりわけ多忙な医療従事者はミスが生じやすい環境で働いています。このため「ペナルティの導入」などにはあまり意味がなく、かえって弊害のほうが大きくなるでしょう。
「人はミスを犯す」という前提に立って、「必ず複数人でチェックする」「ミスが生じる前に、あるいは生じた場合には、すぐに気付けるような仕組みを構築する」「院内のルールを遵守し、医療安全を確保し、医療の質を向上させようという、風土を作り上げる」など、医療機関全体で「自分事である」と捉えて対策を講じることが必要となります。
外来担当医と手術執刀医が異なる場合など、術式変更情報などの共有徹底を
報告書では毎回テーマを絞り、医療事故の再発防止に向けた詳細な分析を行っています。今回は、(1)他施設や在宅で使用していた医療機器等の持ち込みに関連した事例(2)検査・治療時の鎮静に使用する薬剤の投与量やタイミングを誤った事例(3)術式間違いに関連した事例―の3テーマについて、詳細に分析しています。
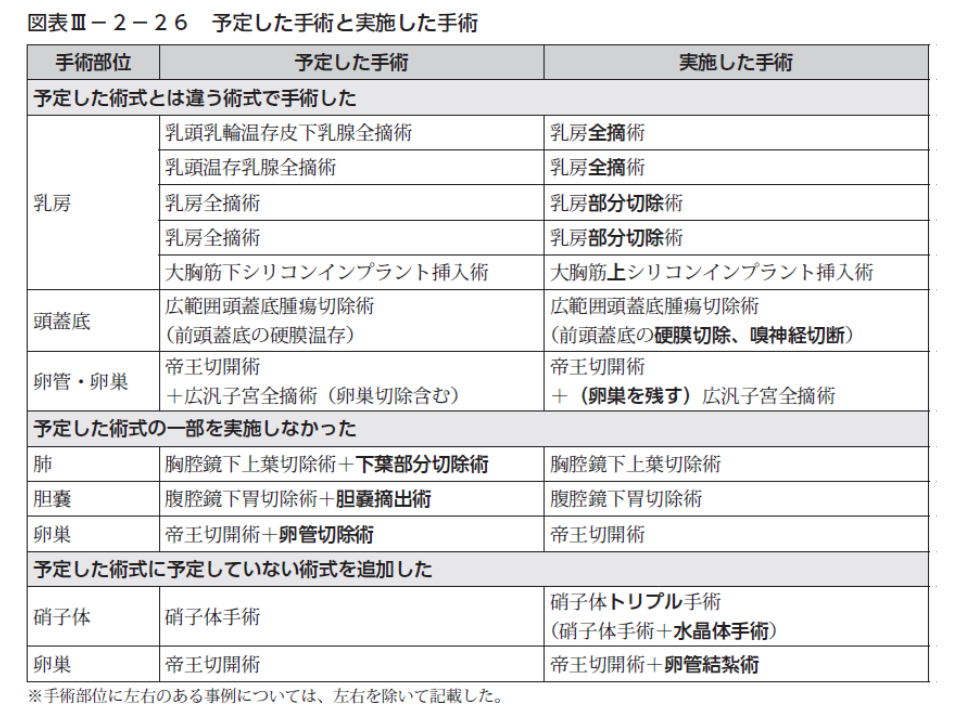
本稿では、(3)の「術式間違いに関連した事例」に焦点をあわせ、事故の背景や対策について少し詳しく見てみましょう。術式間違いの医療事故は2014年1月から今年(2019年)3月までに12件報告され、▼乳房:5件▼卵管・卵巣:3件▼頭蓋底:1件▼硝子体:1件▼肺:1件▼胆嚢:1件―となっています。
取り違えの多い乳房手術は、すべて「予定した術式とは違う術式」で手術してしまっており、具体的には▼乳頭乳輪温存皮下乳腺全摘術を行うべきところ、乳房全摘術を実施してしまった▼乳頭温存乳腺全摘術を行うべきところ、乳房全摘術を実施してしまった▼乳房全摘術を行うべきところ、乳房部分切除術を実施してしまった(2件)▼大胸筋下シリコンインプラント挿入術を行うべきところ、大胸筋上シリコンインプラント挿入術を実施してしまった―ものです。
術式間違いの背景はさまざまですが、目立つものを拾うと、▼患者は最初に卵管結紮を希望していたが、その後「希望しない」に意思が変わった。しかし、執刀医(外来担当医と同じ)は最初の希望通り卵管結紮を行うものだと思い込んだ▼外来担当医と執刀医が異なり、情報連携が十分でなかった(診療科内で患者・術式の情報共有を十分していなかった、外来担当医がカルテに術式変更の記載を行わず、別の執刀医が変更前の術式で実施したなど)▼病棟看護師が患者の手術に対する受け止めや、患者が聞いている術式の確認を行っていなかった▼病棟看護師が手術室看護師への申し送り時に患者の希望を略語で申し送ったため、手術室看護師が理解できていなかった▼手術室入室時に、手術に関わる医療者全員と患者とで手術同意書をもとに術式を確認する仕組みがなかった▼「手術同意書に記載がない内容は、手術を行わない」というルールを守れなかった―などがあげられます。
再手術を行ったケースもありますが、「再手術不能」なケースもあり、術式間違いは患者のQOLを大きく低下させるリスクもあります。
機構では、現場の取り組みも踏まえ、再発防止策として次のような点に留意するよう提言しています。
▽外来担当医と執刀医が異なる場合、患者への説明は両者がそろった場で行う。その際、予定している手術をイラストで示すなどして情報を共有しやすくする
▽手術申し込みの際は細かい術式まで記載し、変更があれば速やかに対応する
▽術前に予定術式について、関連するスタッフ間で情報を確認し、共有する。変更があった際は、診療科内で細かい術式の内容まで情報を共有する。執刀医、助手などの術者が変更・追加になる場合にも手術同意書で術式の確認を行う
▽手術中にコミュニケーションを図り、状況や認識等を共有していく
▽執刀直前の確認の際は、術式を手術同意書で確認する。また手術室入室時の確認は、患者、診療科医師、麻酔科医師、病棟看護師、手術室看護師で実施し、術式については手術同意書で確認する
【関連記事】
抗がん剤の副作用抑えるG-CSF製剤、投与日数や投与量の確認を徹底せよ―医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
2017年10-12月、医療事故での患者死亡は71件、療養上の世話で事故多し―医療機能評価機構
誤った人工関節を用いた手術事例が発生、チームでの相互確認を―医療機能評価機構
2016年に報告された医療事故は3882件、うち338件で患者が死亡―日本医療機能評価機構
手術室などの器械台に置かれた消毒剤を、麻酔剤などと誤認して使用する事例に留意―医療機能評価機構
抗がん剤投与の速度誤り、輸液ポンプ設定のダブルチェックで防止を―医療機能評価機構
2016年7-9月、医療事故が866件報告され、うち7%超で患者が死亡―医療機能評価機構
2015年に報告された医療事故は3654件、うち1割弱の352件で患者が死亡―日本医療機能評価機構
2016年1-3月、医療事故が865件報告され、うち13%超は患者側にも起因要素―医療機能評価機構
15年4-6月の医療事故は771件、うち9.1%で患者が死亡―医療機能評価機構
14年10-12月の医療事故は755件、うち8.6%で患者死亡―医療事故情報収集等事業
病理検査報告書を放置、がん早期治療の機会逃す事例が頻発―医療機能評価機構
手術前に中止すべき薬剤の「中止指示」を行わず、手術が延期となる事例が頻発―医療機能評価機構
患者を車椅子へ移乗させる際、フットレストで外傷を負う事故が頻発―医療機能評価機構
酸素ボンベ使用中に「残量ゼロ」となり、患者に悪影響が出てしまう事例が頻発―医療機能評価機構
腎機能が低下した患者に通常量の薬剤を投与してしまう事例が頻発―医療機能評価機構
検体を紛失等してしまい、「病理検査に提出されない」事例が頻発―医療機能評価機構
薬剤師からの疑義照会をカルテに反映させず、再度、誤った薬剤処方を行った事例が発生―医療機能評価機構
膀胱留置カテーテルによる尿道損傷、2013年以降に49件も発生―医療機能評価機構
検査台から患者が転落し、骨折やクモ膜下出血した事例が発生―医療機能評価機構
総投与量上限を超えた抗がん剤投与で、心筋障害が生じた事例が発生―医療機能評価機構
画像診断報告書を確認せず、悪性腫瘍等の治療が遅れた事例が37件も発生―医療機能評価機構
温罨法等において、ホットパックの不適切使用による熱傷に留意を―医療機能評価機構
人工呼吸器、換気できているか装着後に確認徹底せよ-医療機能評価機構
手術場では、清潔野を確保後すぐに消毒剤を片付け、誤投与を予防せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
胸腔ドレーン使用に当たり、手順・仕組みの教育徹底を―医療機能評価機構
入院患者がオーバーテーブルを支えに立ち上がろうとし、転倒する事例が多発―医療機能評価機構
インスリン1単位を「1mL」と誤解、100倍量の過剰投与する事故が後を絶たず―医療機能評価機構
中心静脈カテーテルが大気開放され、脳梗塞などに陥る事故が多発―医療機能評価機構
併用禁忌の薬剤誤投与が後を絶たず、最新情報の院内周知を―医療機能評価機構
脳手術での左右取り違えが、2010年から11件発生―医療機能評価機構
経口避妊剤は「手術前4週以内」は内服『禁忌』、術前に内服薬チェックの徹底を―医療機能評価機構
永久気管孔をフィルムドレッシング材で覆ったため、呼吸困難になる事例が発生―医療機能評価機構
適切に体重に基づかない透析で、過除水や除水不足が発生―医療機能評価機構
経鼻栄養チューブを誤って気道に挿入し、患者が呼吸困難となる事例が発生―医療機能評価機構
薬剤名が表示されていない注射器による「薬剤の誤投与」事例が発生―医療機能評価機構
シリンジポンプに入力した薬剤量や溶液量、薬剤投与開始直前に再確認を―医療機能評価機構
アンプルや包装の色で判断せず、必ず「薬剤名」の確認を―医療機能評価機構
転院患者に不適切な食事を提供する事例が発生、診療情報提供書などの確認不足で―医療機能評価機構
患者の氏名確認が不十分なため、誤った薬を投与してしまう事例が後を絶たず―医療機能評価機構
手術などで中止していた「抗凝固剤などの投与」、再開忘れによる脳梗塞発症に注意―医療機能評価機構
中心静脈カテーテルは「仰臥位」などで抜去を、座位では空気塞栓症の危険―医療機能評価機構
胃管の気管支への誤挿入で死亡事故、X線検査や内容物吸引などの複数方法で確認を―日本医療機能評価機構
パニック値の報告漏れが3件発生、院内での報告手順周知を―医療機能評価機構
患者と輸血製剤の認証システムの適切な使用などで、誤輸血の防止徹底を―医療機能評価機構
手術中のボスミン指示、濃度と用法の確認徹底を―日本医療機能評価機構
小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
車椅子への移乗時等にフットレストで下肢に外傷を負う事故が頻発、介助方法の確認等を―医療機能評価機構
メトホルミン休薬せずヨード造影剤用いた検査を実施、緊急透析に至った事故発生―医療機能評価機構




