小児への薬剤投与量誤り防止など、現時点では「医療現場の慎重対応」に頼らざるを得ない―医療機能評価機構
2019.1.7.(月)
昨年(2018年)7-9月に報告された医療事故は1093件、ヒヤリ・ハット事例は7654件となった。医療事故のうち9.4%・103件では患者が死亡しており、11.5%・126件では死亡にこそ至らなかったものの、障害残存の可能性が高い—。
こういった状況が、日本医療機能評価機構が12月27日に公表した「医療事故情報収集等事業」の第55回報告書から明らかになりました(機構のサイトはこちら)(前四半期(2018年4-6月)の状況はこちら)。
また報告書では、(1)小児へ投与する薬剤(2)院内で調製している薬品の管理(3)検査や治療・処置時の左右の取り違え―に関連する医療事故を詳細に分析し、改善策を提示していますが、(1)の「小児への薬剤投与」については、現時点では「医療現場での慎重な対応」に頼らざるを得ない状況が示されています。
目次
2018年7-9月、医療事故による死亡が増加し、事故事例の9.4%
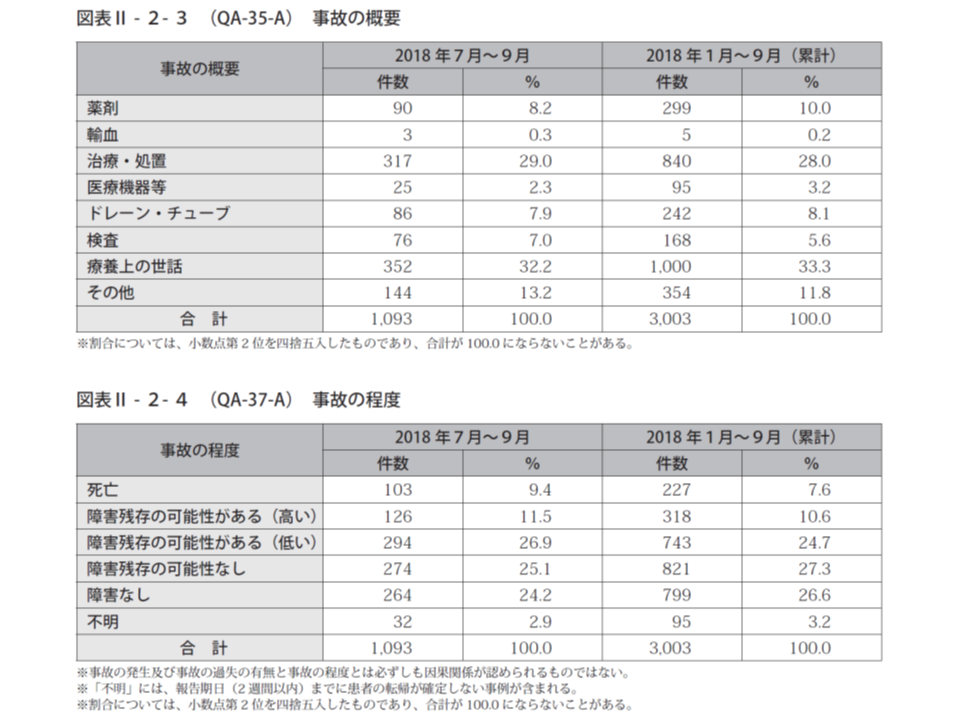
昨年(2018年)7-9月に報告された医療事故1093件を、事故の程度別に見ると、「死亡」が103件(事故事例の9.4%、前四半期に比べて2.1ポイント増)、「障害残存の可能性が高い」ものが126件(同11.5%、前四半期に比べて2.0ポイント減)、「障害残存の可能性が低い」ものが294件(同26.9%、前四半期に比べて4.0ポイント減)、「障害残存の可能性なし」が274件(同25.1%、前四半期に比べて1.7ポイント減)などとなっています。「死亡」や「障害残存の可能性が高い」事故が、前々四半期・前四半期に比べて大きく増加しており、今後の動向に注意する必要があるでしょう。
医療事故の概要を見ると、最も多いのは「療養上の世話」で352件(同32.2%、前四半期に比べて1.3ポイント減)、次いで「治療・処置」317件(同29.0%、前四半期に比べて0.2ポイント増)、「薬剤」90件(同8.2%、前四半期に比べて3.2ポイント減)、「ドレーン・チューブ」86件(同7.9%、前四半期に比べて0.4ポイント減)などと続いています。前四半期に続いて、より広範な医療行為において事故が発生しているようです。
依然、幅広い場面でヒヤリ・ハット事例が発生、4割が薬剤関連
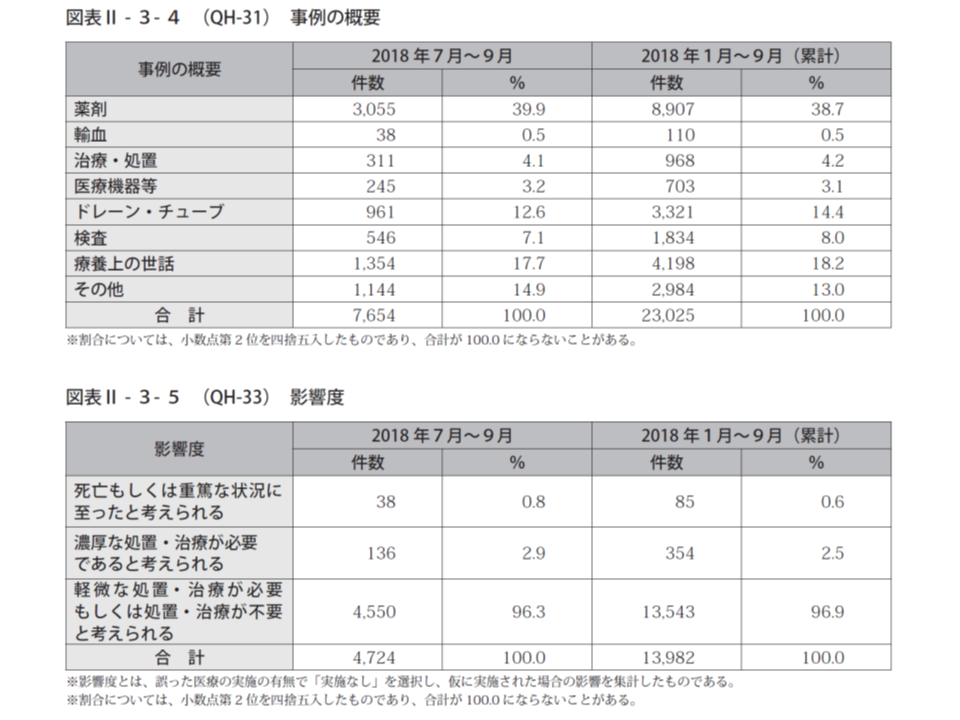
次にヒヤリ・ハット事例に目を移してみると、昨年(2018)年7-9月の報告件数は7654件でした。
内訳を見ると、「薬剤」関連の事例が最も多く3055件(ヒヤリ・ハット事例全体の39.9%、前四半期と比べて0.5ポイント増)、次いで「療養上の世話」1354件(同17.7%、前四半期と比べて0.7ポイント減)、「ドレーン・チューブ」961件(同12.6%、前四半期と比べて2.3ポイント減)などとなっています。医療事故と同じく広範な場面でヒヤリ・ハット事例が発生しており、院内のチェック体制を再確認(ダブルチェック、トリプルチェックなど)する必要性はやはり減じていません。
ヒヤリ・ハット事例のうち4724件について患者への影響度を見てみると、「軽微な処置・治療が必要、もしくは処置・治療が不要と考えられる」事例が96.3%(前四半期と比べて1.2ポイント減)とほとんどを占めています。しかし、「濃厚な処置・治療が必要と考えられる」ケースも2.9%・136件(同0.8ポイント増)、「死亡・重篤な状況に至ったと考えられる」ケースも0.8%・38件(同0.4ポイント増)あります。一歩間違えば重大な影響の出る事例が少数とはいえ生じており、前四半期に比べて増加している点は重く受け止めなければなりません。全ての医療機関において院内のチェック体制を再度、点検しなおす必要があります。
なお、メディ・ウォッチでも再三お伝えしていますが、「個人が気を付ける」だけでは医療事故やヒヤリ・ハット事例は防止できません(効果はゼロではありませんが)。どれだけ気を張って業務に携わっていても、人はミスを犯します。とりわけ多忙な医療現場では、ミスが生じやすくなっています。つまり「ミスが生じる」という前提で、「必ず複数人でチェックする」「ミスが生じる前に、あるいは生じた場合には、すぐに気付けるような仕組みを構築する」「院内のルール遵守が当然という風土を作り上げる」など、医療機関全体で「我が事である」と捉えて対策を講じることが必要です。
小児への薬剤投与誤りなど、現時点では「医療現場の慎重な対応」に頼らざるを得ない
報告書では毎回テーマを絞り、医療事故の再発防止に向けた詳細な分析を行っています。今回は、(1)小児へ投与する薬剤に関連した事例(2)院内で調製している薬品の管理に関連した事例(3)検査や治療・処置時の左右の取り違えに関連した事例―の3テーマについて、詳細に分析しています。
このうち(1)の小児(ここでは0-14歳)への薬剤は、第54回報告書でも取り上げられており、そこに注目してみましょう。
分析の対象は、小児2015年1-6月に報告された医療自事故、2018年1-6月に報告されたヒヤリ・ハット事例のうち、「薬剤」に関連する(薬剤管理などは除く)、患者の年齢が0-14歳の事例で、医療事故136件、ヒヤリ・ハット事例は486件です。
事故等の発生段階をみると、医療事故では▼処方・指示:33.8%▼調剤:4.4%▼準備・調整:22.1%▼投与:39.7%―、ヒヤリ・ハット事例では▼処方・指示:20.4%▼調剤:8.4%▼準備・調整:8.2%▼投与:63.0%―となっており、医療事故では「処方・指示」段階での対策、ヒヤリ・ハットでは「投与」段階での対策は最重要と言えそうです。
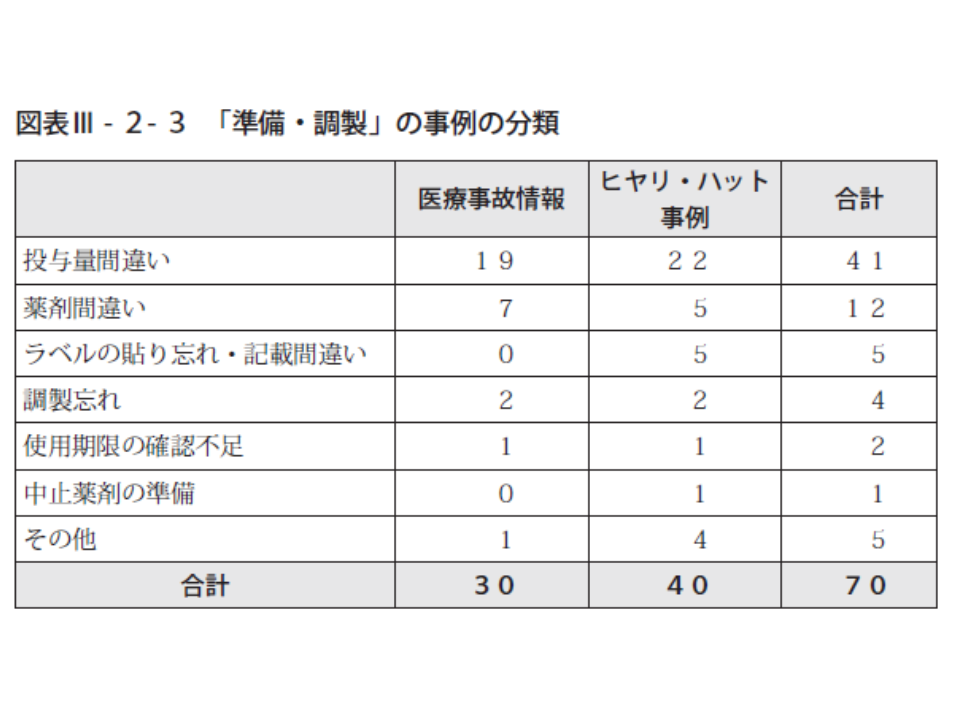
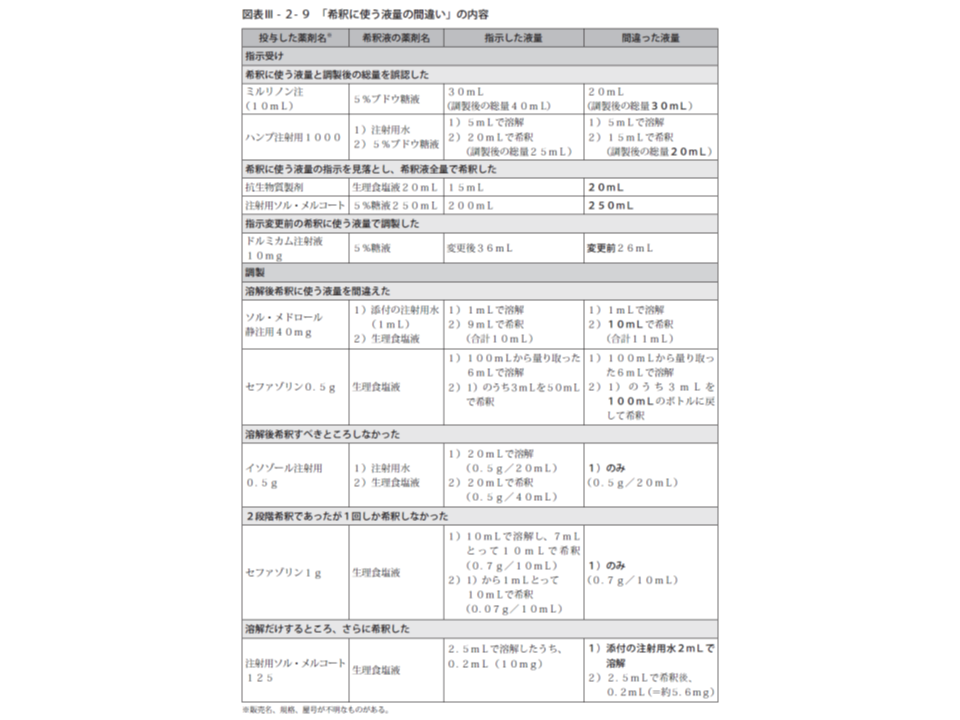
このうち比較的多い「準備・調整」段階の事故では、「投与量間違い」が63.3%と大半を占めています。特に目立つのは「注射薬の過量投与(薬剤量の間違い)」で、ほか「希釈に使う液量の過量・過少」が多くなっています。さらに、「薬剤量の間違い」事例の詳しく見ると、▼「mg」と「mL」の見間違い▼「g」と「mg」の換算間違い▼製剤に含まれる薬剤量の誤認▼薬剤の規格量と指示量の見間違い―などとなっています。
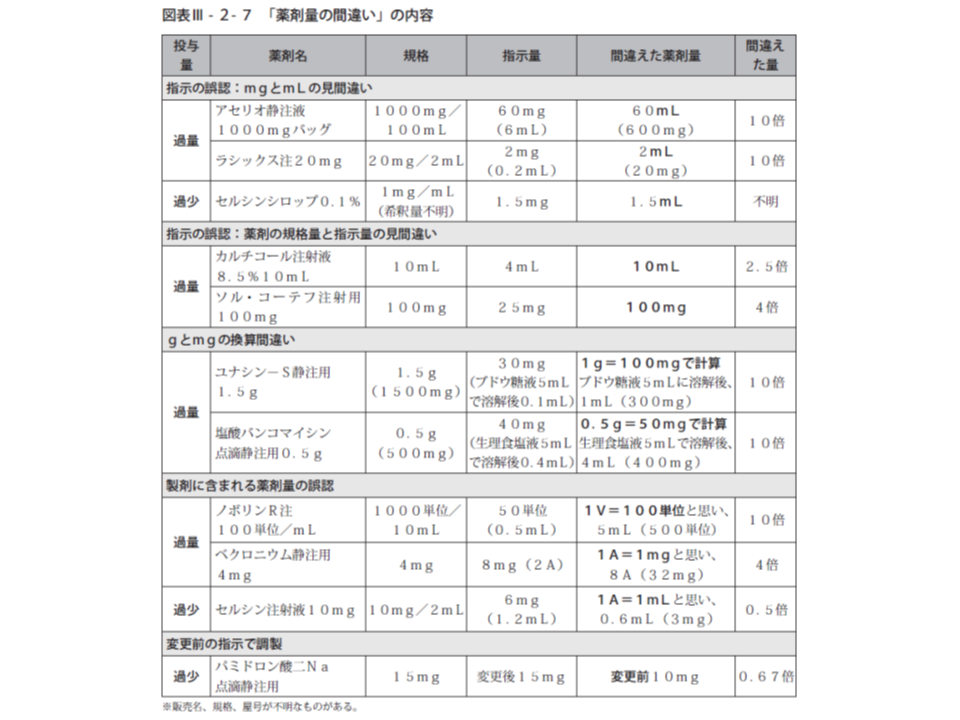
また「希釈に使う液量の間違い」については、▼希釈に使う液量と調製後の総量を誤認した▼希釈に使う液量の指示を見落とし、希釈液全量で希釈した▼溶解後希釈に使う液量を間違えた▼溶解後希釈すべきところしなかった―などが多くなっています。
次に「投与」段階におけるヒヤリ・ハット事例を見てみましょう。内訳は、▼内服薬の無投与:27.8%▼注射薬の速度間違い:13.7%▼注射薬の無投与:10.1%―などが目立ちます。
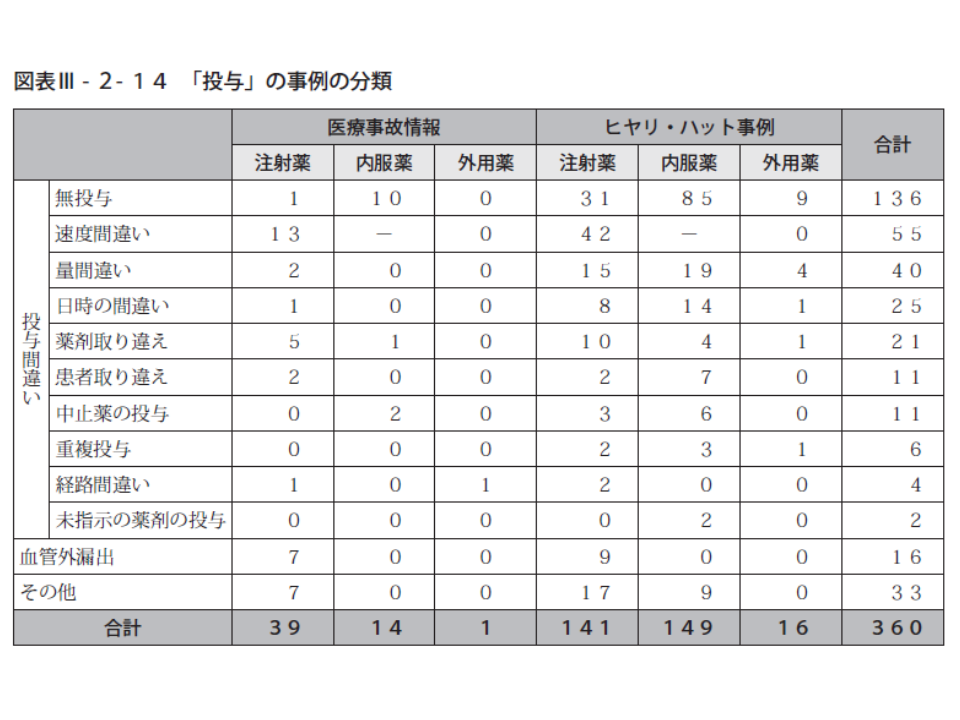
「無投与」の背景としては、内服薬では「指示を見落とし配薬し忘れた」「1剤だけ一包化されておらず、見落とした」「他部署からの応援の看護師が受け持ったため、小児科病棟での配薬に慣れていなかった」「2人の患者に同じ薬剤の指示があり、1人には飲ませたが、もう1人にも飲ませたと勘違いした」などが、注射薬では「投与時、三方活栓の向きを間違えた」「投与時刻にミルクの注入や他患者の点滴確保を担当していたため、投与を失念した」ことなどがあります。また、小児患者では、家族が内服薬を投与することもあり、失念などによる「無投与」事例も少なからず存在します。

ダブルチェックやトリプルチェックでこれら医療事故・ヒヤリ・ハット事例の相当程度が防止できると思われますが、一方で「多忙な医療現場でどうダブルチェック等の体制を構築するか」が重要な課題となります。今後、各医療機関でどういった工夫がなされているのか、好事例の共有などに期待が集まります。
なお、小児においては「微量な薬剤」投与が必要となることから、「処方・指示」「準備・調製」段階の医療事故やヒヤリ・ハット事例が生じやすくなります。この点について、今回(第55回)と前回(第54回)の報告書では、「指示入力の際に、年齢や体重により処方量のチェックがかかるシステムがあれば望ましいが、リアルタイムな体重の設定、処方アラートをどのように設定するかなど、一律のルールを決めるのは難しく、オーダシステムへの反映は容易ではない」「処方を入力すると、投与量や希釈液の量が自動計算されて希釈方法が表示されるシステムになれば、人による計算に頼ることなく正しい量を知ることができ、調製時の作業も簡易になると思われるが、即座の対応は現実的に難しい」と分析しており、現時点では「医療現場での慎重な対応」に頼らざるを得ないのが実際です。オーダリングシステム等のベンダーにおいて、早急な対応を期待したいところです。
【関連記事】
車椅子への移乗時等にフットレストで下肢に外傷を負う事故が頻発、介助方法の確認等を―医療機能評価機構
メトホルミン休薬せずヨード造影剤用いた検査を実施、緊急透析に至った事故発生―医療機能評価機構
腎機能が低下した患者に通常量の薬剤を投与してしまう事例が頻発―医療機能評価機構
検体を紛失等してしまい、「病理検査に提出されない」事例が頻発―医療機能評価機構
薬剤師からの疑義照会をカルテに反映させず、再度、誤った薬剤処方を行った事例が発生―医療機能評価機構
膀胱留置カテーテルによる尿道損傷、2013年以降に49件も発生―医療機能評価機構
検査台から患者が転落し、骨折やクモ膜下出血した事例が発生―医療機能評価機構
総投与量上限を超えた抗がん剤投与で、心筋障害が生じた事例が発生―医療機能評価機構
画像診断報告書を確認せず、悪性腫瘍等の治療が遅れた事例が37件も発生―医療機能評価機構
温罨法等において、ホットパックの不適切使用による熱傷に留意を―医療機能評価機構
人工呼吸器、換気できているか装着後に確認徹底せよ-医療機能評価機構
手術場では、清潔野を確保後すぐに消毒剤を片付け、誤投与を予防せよ―医療機能評価機構
複数薬剤の処方日数を一括して変更する際には注意が必要―医療機能評価機構
胸腔ドレーン使用に当たり、手順・仕組みの教育徹底を―医療機能評価機構
入院患者がオーバーテーブルを支えに立ち上がろうとし、転倒する事例が多発―医療機能評価機構
インスリン1単位を「1mL」と誤解、100倍量の過剰投与する事故が後を絶たず―医療機能評価機構
中心静脈カテーテルが大気開放され、脳梗塞などに陥る事故が多発―医療機能評価機構
併用禁忌の薬剤誤投与が後を絶たず、最新情報の院内周知を―医療機能評価機構
脳手術での左右取り違えが、2010年から11件発生―医療機能評価機構
経口避妊剤は「手術前4週以内」は内服『禁忌』、術前に内服薬チェックの徹底を―医療機能評価機構
永久気管孔をフィルムドレッシング材で覆ったため、呼吸困難になる事例が発生―医療機能評価機構
適切に体重に基づかない透析で、過除水や除水不足が発生―医療機能評価機構
経鼻栄養チューブを誤って気道に挿入し、患者が呼吸困難となる事例が発生―医療機能評価機構
薬剤名が表示されていない注射器による「薬剤の誤投与」事例が発生―医療機能評価機構
シリンジポンプに入力した薬剤量や溶液量、薬剤投与開始直前に再確認を―医療機能評価機構
アンプルや包装の色で判断せず、必ず「薬剤名」の確認を―医療機能評価機構
転院患者に不適切な食事を提供する事例が発生、診療情報提供書などの確認不足で―医療機能評価機構
患者の氏名確認が不十分なため、誤った薬を投与してしまう事例が後を絶たず―医療機能評価機構
手術などで中止していた「抗凝固剤などの投与」、再開忘れによる脳梗塞発症に注意―医療機能評価機構
中心静脈カテーテルは「仰臥位」などで抜去を、座位では空気塞栓症の危険―医療機能評価機構
胃管の気管支への誤挿入で死亡事故、X線検査や内容物吸引などの複数方法で確認を―日本医療機能評価機構
パニック値の報告漏れが3件発生、院内での報告手順周知を―医療機能評価機構
患者と輸血製剤の認証システムの適切な使用などで、誤輸血の防止徹底を―医療機能評価機構
手術中のボスミン指示、濃度と用法の確認徹底を―日本医療機能評価機構
2017年10-12月、医療事故での患者死亡は71件、療養上の世話で事故多し―医療機能評価機構
誤った人工関節を用いた手術事例が発生、チームでの相互確認を―医療機能評価機構
2016年に報告された医療事故は3882件、うち338件で患者が死亡―日本医療機能評価機構
手術室などの器械台に置かれた消毒剤を、麻酔剤などと誤認して使用する事例に留意―医療機能評価機構
抗がん剤投与の速度誤り、輸液ポンプ設定のダブルチェックで防止を―医療機能評価機構
2016年7-9月、医療事故が866件報告され、うち7%超で患者が死亡―医療機能評価機構
2015年に報告された医療事故は3654件、うち1割弱の352件で患者が死亡―日本医療機能評価機構
2016年1-3月、医療事故が865件報告され、うち13%超は患者側にも起因要素―医療機能評価機構
15年4-6月の医療事故は771件、うち9.1%で患者が死亡―医療機能評価機構
14年10-12月の医療事故は755件、うち8.6%で患者死亡―医療事故情報収集等事業





