B水準希望は急性期自治体病院の4割強、3分の1の自治体病院で宿日直許可得ておらず―全自病・望月副会長(1)
2022.4.22.(金)
昨年(2021年)1年間において960時間以上の時間外労働を行った自治体病院勤務医師は全体の5%、1860時間超は0.1%にとどまる。病院単位でみると960時間超の医師がいる病院は3割強である。また、いわゆるB水準を目指す病院は全体の30.2%、急性期病院でも43.9%だが、大規模急性期病院になるほど高くなる―。
宿日直許可を得ていない病院が全体の3割あり、こうした病院では「大学病院からの派遣医師引き揚げ」という事態も懸念される―。
医師の「労働」と「自己研鑽」との区分けは、大規模急性期病院では比較的進んでいるが、中小規模病院では「これからの課題」であるのが実際のところだ―。
全国自治体病院協議会の望月泉副会長(八幡平市病院事業管理者、八幡平市立病院統括院長)は、4月21日の定例記者会見でこういった調査結果報告を行いました。
同日は竹中賢治副会長(天草市病院事業管理者)から新型コロナウイルス感染症への対応状況に関する調査結果報告も行われており、こちらは別稿で報じます。

4月21日に開催された全国自治体病院協議会の定例記者会見。向かって左から、末永裕之参与(愛知県・小牧市病院事業管理者)、竹中賢治副会長(熊本県・天草市病院事業管理者)、原義人副会長(東京都・青梅市病院事業管理者 )、松本昌美副会長(奈良県・南和広域医療企業団南奈良総合医療センター院長)、望月泉副会長(岩手県・八幡平市病院事業管理者兼八幡平市立病院統括院長)
目次
960時間超残業の医師は全体の5%、B水準希望病院は急性期病院でも4割強
Gem Medで繰り返しお伝えしていますが、2024年4月から、【医師の働き方改革】がスタートします。
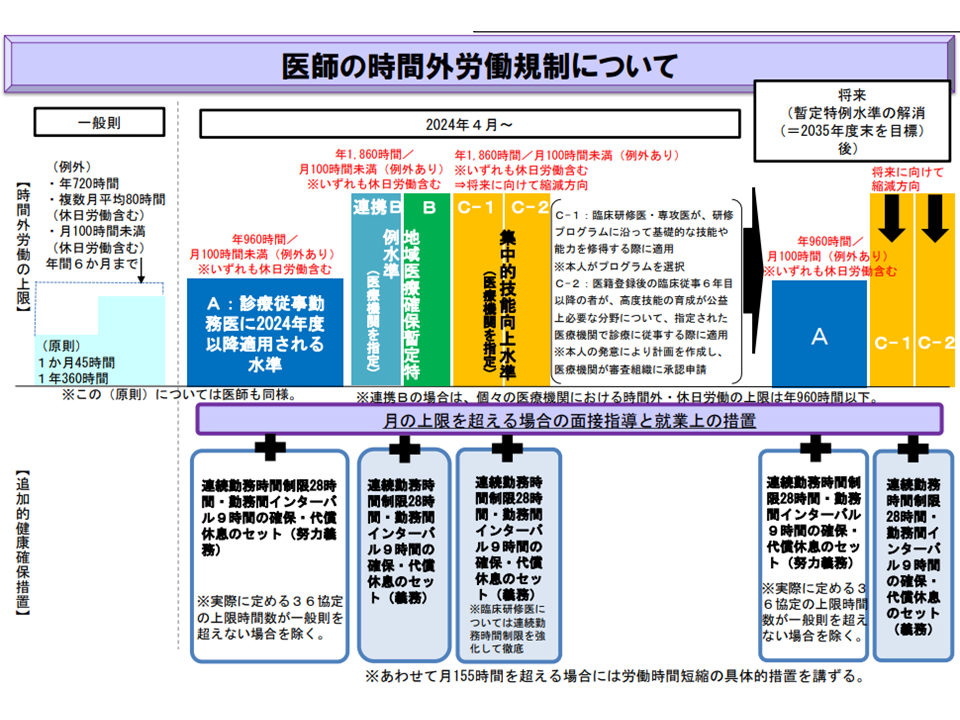
医師働き方改革の全体像(中医協総会1 210721)
この新たな時間外労働規制のスタートまで2年を切っており、全国の病院では▼労務管理の徹底(労働時間・研鑽時間の把握、36協定の締結、宿日直許可の取得など)▼労働時間の短縮(労働時間と研鑽時間の明確化、タスク・シフティングの推進など)—を進め、院内に1人でも「960時間の時間外労働をする医師」が出現する可能性のある病院では、B水準・連携B水準・C水準などの指定を受ける必要があります。
全自病では「会員の自治体病院が、医師働き方改革に向けた準備をどの程度進めているのか」を調べるために実態調査を実施。全体の41.2%にあたる355病院が回答を寄せています。
まず、医師の働き方の実態(時間外労働が2021年の1年間にどの程度発生したか)を見ると、95.0%が「960時間以下」に収まっており、「960時間超1860時間以下」が4.9%、「1860時間超」は0.1%にとどまりました。
病院単位で見ると、「すべての医師が960時間以下」の病院が64.8%(急性期病院だけでみれば49.0%)、「960時間超1860時間以下の医師がいる」病院が34.3%(同49.5%)、「1860時間超の医師がいる」病院が3.2%(同4.5%)となりました。
また、「960時間超1860時間以下の医師がいる」病院、「1860時間超の医師がいる」病院は急性期の大病院で多く、前者は200床台では39.1%(同規模の急性期病院における割合)、300床台では62.5%、400床台では59.3%、500床以上では83.3%にのぼります。
「960時間超の医師がいる病院」では、B・連携B・C水準の指定を目指すことになります。昨年(2021年)末時点での「自院がA・B・連携B・Cのいずれを選択するか」の考えを聞くと、全体では▼A:66.9%▼B:30.2%▼連携B:5.0%▼C1:12.6%▼C2:2.9%—という状況です。
ただし、急性期の大病院ではB・C水準を目指す割合が増加し、200床台以上の急性期病院では次のような状となっています。
▽200床台急性期
▼A:52.2%▼B:39.1%▼連携B:4.3%▼C1:13.0%▼C2:4.3%—
▽300床台急性期
▼A:55.0%▼B:45.0%▼連携B:2.5%▼C1:15.0%▼C2:5.0%—
▽400床台急性期
▼A:44.4%▼B:48.1%▼連携B:18.5%▼C1:40.7%▼C2:11.1%—
▽500床台急性期
▼A:26.4%▼B:69.8%▼連携B:9.4%▼C1:37.7%▼C2:3.8%—
医師働き方改革の議論を行った厚生労働省検討会(医師の働き方改革に関する検討会)などでは「時間外労働が年間2000時間を超える医師が10%程度いる」とのデータが示されており、今回の結果を眺めると「ほとんどの医師がA水準となる960時間以下に収まっており、1860時間を超える時間外残業を行っている医師はごくごくわずかである」「B・C水準等を目指す病院が思いのほか少ない」印象を受けます。
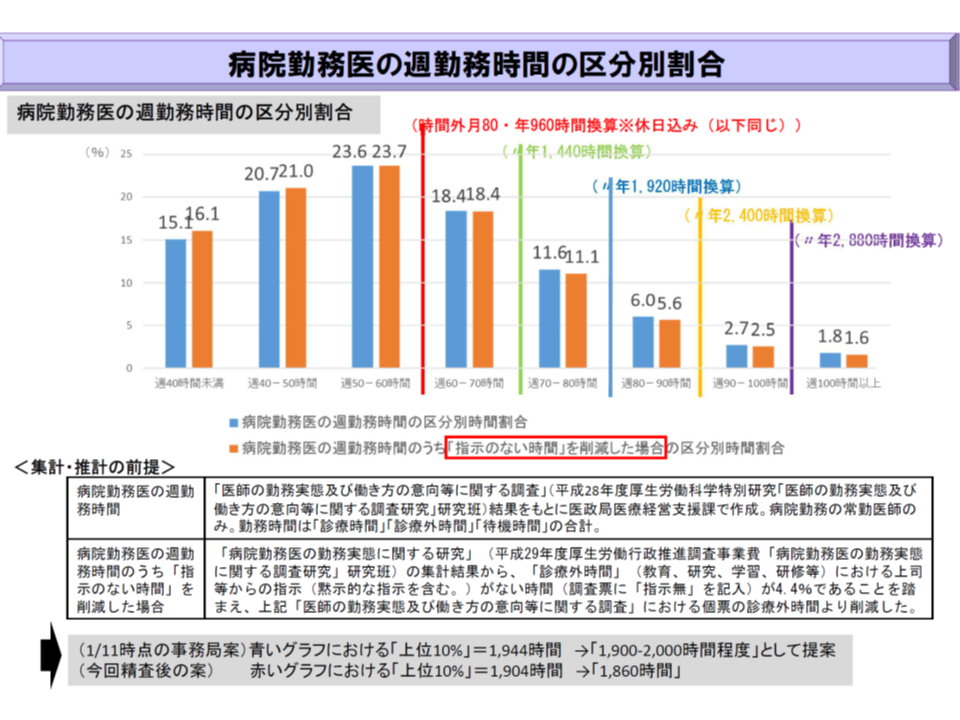
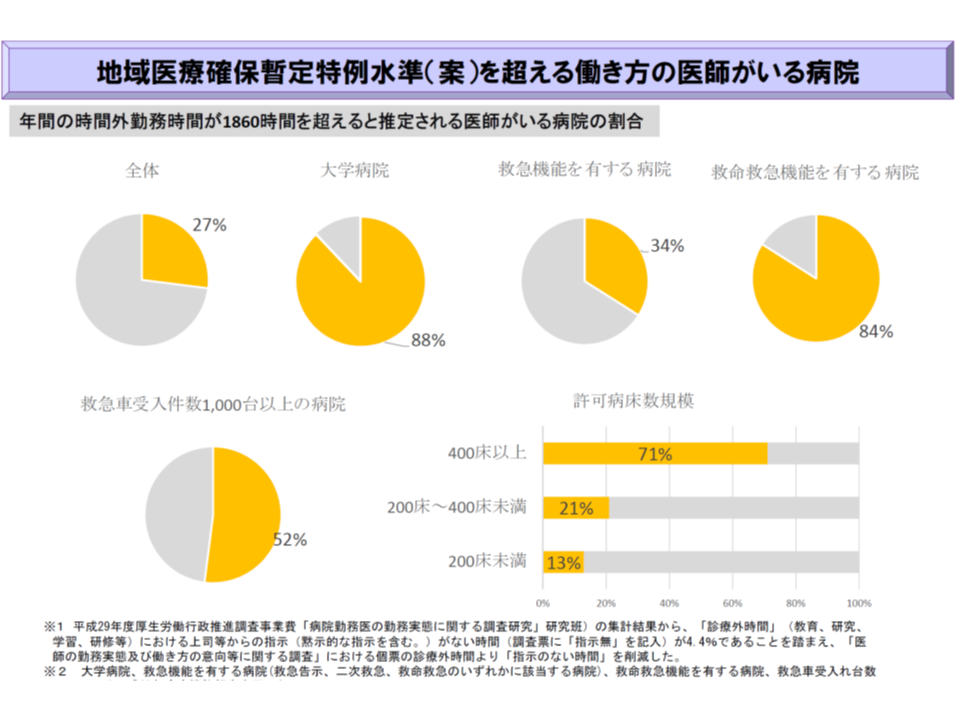
この点について望月副会長はGem Medに対し「労働時間と自己研鑽時間との区別が徐々に進んできている。『病院にいる=労働をしている』わけではないことが医療現場にも浸透してきている」とコメント。また「労働時間短縮に向けた取り組みが進めば、B水準希望が減り、A水準がさらに増えていくだろう。B水準となった場合、追加的健康確保措置(勤務間インターバル、連続労働時間など)が義務化され、これが中小規模病院にとって非常に大きな負担になる」との考えも示しています。
宿日直許可を得ていない病院が全体の3分の1、大学病院からの医師派遣に影響も
次に「宿日直許可の取得状況」を見てみましょう。宿日直許可が得られなければ、夜間に行う業務などは「夜勤」、つまり「労働時間」(時間外労働)と扱われ、960時間・1860時間の制限をクリアすることが難しくなってきます。
宿日直許可を「すべての診療科で得ている」病院は全体の43.9%、「一部の診療科で得ている」病院は4.0%、「まったく得ていない」病院が33.4%などとなっています。急性期か否か、規模が大きいか小さいかで大きな差はありません。
宿日直許可を得ていない理由としては、「労働基準監督署が許可してくれない」が多くなっていますが、「失念していた」「知らなかった」などの声も少なからずあり、早急に許可申請に向けた準備を行う必要があります。
ところで、宿日直許可を得ているかどうかは「大学病院からの医師派遣」にも大きく関係してきます。医師の労働時間は派遣先や兼業・副業先についても「通算」されるため、大学病院サイドとしても「宿日直許可を得ていない病院への派遣等中止」を検討せざるを得ないケースが出てくると考えられるのです。大学病院から医師派遣を受けている病院に限定すると、宿日直許可を得ているのは半数弱にとどまっています。つまり、半数強の病院では「今のままでは、大学病院からの派遣医師引き揚げが行われる」危険性があるため、望月副会長は注意を呼び掛けていく旨を強調しています(関連記事はこちら)。
さらに望月副会長は、現在の宿日直許可基準における「宿直は週1回・日直は月1回までを原則とする」「宿日直が許可されるためには『少数の軽症外来患者への問診等の対応』といった軽度業務のみが発生する場合に限られる」といった縛りについて、「医師数が少ない中朝規模病院や、過疎地の病院では非常に厳しい縛り・基準である。地域の実情を踏まえた柔軟な対応を行ってほしい」などの要望を厚労省に行っていく考えも強調しています。
宿日直許可が得られなければ、上述のように夜間の勤務が「労働時間」にカウントされます。この場合、「960時間・1860時間の上限遵守が難しくなる」ほか、「夜勤における割り増し賃金の支払い」も必要となり、病院経営が厳しくなってきます。その結果、「救急指定の返上」→「救急患者の受け入れ拒否」→「地域医療の崩壊」といった事態が生じることを望月副会長は強く心配しています。
労働と研鑽の区分け、大規模急性期病院では進むが、中小病院ではこれから
また上述のとおり「病院にいる時間=労働時間」ではありません。「労働」と、医師が自身の知識・スキル向上のために行う「自己研鑽」とは可能な限り区分けすることが必要となります。
この点、「労働と研鑽とを明確に区分けしている」病院は全体の35.7%、「労働と研鑽との区分けができていない」病院は49.3%などとなっています。とくに200床未満の中小規模病院では「区分けができてない」割合が多くなっています。望月副会長は「新型コロナウイルス感染症対応でそれどころではなかった病院も少なくない」と説明したうえで、「会員病院に周知を進め、対応を急いでもらう」考えを示しています。
もっとも大規模の急性期病院では半数が「労働と研鑽の区分け」を行っており、医療現場への浸透が進んでいることも事実です。これが、上述の「960時間超、1860時間超の時間外労働を行っている医師が思いのほか少ない」ことに結びついています。さらに「区分け」が進めば、望月副会長の指摘どおり「労働時間はさらに短く」なり、「A水準病院の増加、B水準病院の減少」につなげることでしょう。
このほか、医師働き方改革に向けて次のような状況も明らかになっています。
▽院長等のトップマネジメント研修への参加状況をみると、大規模病院では参加率が高いが、中小規模病院では参加率が芳しくない。「病院長の意識改革」をさらに進めていく必要がある
▽B・C水準指定等で必須となる医師労働時間短縮計画について、作成済が20.2%、準備中が39.3%、策定しないが31.5%となった
▽タスク・シフティングを進めるために、医師事務作業補助者を配置する病院は96.9%、特定行為研修修了看護師を配置する病院は43.8%(大規模の急性期病院で多くなるい)、宿日直体制等の見直しを行う病院は31.8%となった
▽主治医制の見直し(複数主治医制の導入など)を行っている病院は全体の31.8%だが、500床以上の急性期病院では50.0%にのぼる
▽家族への病状説明を「診療時間内」に行うことを徹底している病院は全体の35.4%だが、500床以上の急性期病院では56.5%にのぼる
医師をはじめとする医療従事者の働き方改革を実現するためには「患者、地域住民の協力」が不可欠です。病院サイドがどれだけ取り組みを行っても、患者・地域住民が「空いている夜間の救急外来にかかろう」などと考えたのでは、医療従事者の負担は一向に減りません。こうした事態が続けば、「夜間救急の縮小、停止」という事態が生じかねません。つまり一部患者・住民のわがままが、地域全体に影響してしまうことになり、「適切な医療機関受診」に国民自身がつとめる必要があります。
【関連記事】
医師働き方改革に向け、勤務時間の適正管理、宿日直許可の獲得、併せて「地域連携の推進」を―全自病、小熊会長・望月副会長
医療機関からの「宿日直許可」申請に関する相談窓口を設置、必要に応じて支援も実施―厚労省
「働き方改革に向けた病院内の意見交換会」、すべての病院で実施してほしい―医師働き方改革推進検討会
医師働き方改革情報を基礎・詳細に分け発信、上司等から入手し詳細をネットで確認―医師働き方改革情報発信作業部会
多くの病院で「働き方改革意見交換会」実施を、働き方改革では病院集約化が必要―医師働き方改革・情報発信作業部会
「院内で働き方改革情報に接し、詳細をWEBサイト上で調べられる環境」整備が重要―医師働き方改革・情報発信作業部会
病院管理者・指導医など層別に働き方改革情報を発信、モデル病院で意見効果の場を設置―医師働き方改革・情報発信作業部会
病院管理者や指導医・上級医の意識改革こそが、医師働き方改革の最重要ポイント―医師働き方改革・情報発信作業部会
2022診療報酬改定の基本方針論議続く、医師働き方改革に向け現場医師に効果的な情報発信を―社保審・医療部会(2)
高度技能獲得目指すC2水準、事前の特定は困難だが、厳正・適正な審査で乱立・症例分散を防ぐ―医師働き方改革推進検討会
高度技能獲得目指すC2水準、乱立・分散防ぐため当初限定をどこまですべきか―医師働き方改革推進検討会(2)
医療機関の働き方改革状況、「5段階評価」でなく、時短への取り組みなど「定性的に評価」する方向へ―医師働き方改革推進検討会(1)
高度技能獲得を目指すC2水準、「長時間の手術等伴う保険外の医療技術」などが該当―医師働き方改革推進検討会(2)
B水準等指定の前提となる「労務環境等の評価」、各医療機関を5段階判定し結果を公表―医師働き方改革推進検討会(1)
連続勤務制限・インターバル確保等で勤務医の働き方は極めて複雑、シフト作成への支援を―医師働き方改革推進検討会
医師働き方改革に向け「副業・兼業先も含めた労働状況」の把握をまず進めよ―医師働き方改革推進検討会(2)
医師時短計画作成は努力義務だが「B水準等指定の前提」な点に変化なし、急ぎの作成・提出を―医師働き方改革推進検討会(1)
医療制度を止めたオーバーホールは不可能、制度の原点を常に意識し外来機能改革など進める―社保審・医療部会
医療機能の分化・強化、当初「入院」からスタートし現在は「外来」を論議、将来は「在宅」へも広げる―社保審・医療部会
公立・公的病院等の再検証スケジュールは新型コロナの状況見て検討、乳がん集団検診で医師の立ち合い不要に―社保審・医療部会(2)
紹介状なし患者の特別負担徴収義務拡大で外来機能分化は進むか、紹介中心型か否かは診療科ごとに判断すべきでは―社保審・医療部会(1)
2024年度からの「医師働き方改革」に向け、B・C水準指定や健康確保措置の詳細固まる―医師働き方改革推進検討会
医師の働き方改革論議が大詰め、複数病院合計で960時間超となる「連携B」水準に注目―医師働き方推進検討会
医師働き方改革の実現に向け、厚生労働大臣が国民全員に「協力」要請へ―医師働き方改革推進検討会(2)
地域医療確保のために「積極的に医師派遣を行う」病院、新たにB水準指定対象に―医師働き方改革推進検討会(1)
医師労働時間短縮計画、兼業・副業先の状況も踏まえて作成を―医師働き方改革推進検討会
医師働き方改革の実現に関し大学病院は「医師引き上げ」せず、地域医療機関の機能分化推進が鍵―厚労省
2018年の【緊急的な取り組み】で超長時間労働の医師はやや減少、残業1920時間以上は8.5%に―厚労省
長時間勤務医の健康確保の代償休息、「予定された休日の確実な確保」でも良しとすべきか―医師働き方改革推進検討会
B・C水準指定の枠組みほぼ固まるが、医療現場の不安など踏まえ「年内決着」を延期―医師働き方改革推進検討会
医師の兼業・副業で労働時間は当然「通算」、面接指導等の健康確保措置は主務病院が担当―医師働き方改革推進検討会
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
診療放射線技師・臨床検査技師・臨床工学技士・救急救命士が実施可能な医行為の幅を拡大―医師働き方改革タスクシフト推進検討会
放射線技師に静脈路確保など認める法令改正、メディカル・スタッフが現に実施可能な業務の移管推進―医師働き方改革タスクシフト推進検討会
技師・技士による検査や医薬品投与のための静脈路確保など認めてはどうか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、教育研修や実技認定などで安全性を確保―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会




