がん遺伝子パネル検査による「最適な抗がん剤」選択で患者の予後が改善!がん治療の新知見も明らかに—国がん・慶大
2026.1.13.(火)
国内承認済みの抗がん剤だけでなく、国内「未承認」の抗がん剤が奏功すると期待される遺伝子異常ががん遺伝子パネル検出された場合にも、患者予後が改善する―。
がん遺伝子パネル検査に基づいて「最適な抗がん剤治療」などを実際に受けた患者の割合はまだ高くなく、がん種による違いもあるが、近年ではその割合が向上傾向にある―。
また、腫瘍遺伝子変異量が高い症例には一般に免疫チェックポイント阻害薬(キイトルーダなど)が有効だが、乳房外パジェット病では有効性が低い―。
コンパニオン診断薬で「陰性」と判断された症例でも、がん遺伝子パネル検査で「陽性」の場合には、標的治療が有効な症例が頻繁に存在する―。
国立がん研究センターと慶應義塾大学医学部が1月8日に、こうした研究成果を公表しました(国がんサイトはこちら)。
より身近にがんゲノム医療を受けられる環境が整うことに期待が集まります。
目次
国内未承認の抗がん剤が「最適」と判断された場合でも、患者の予後は改善する
ゲノム(遺伝情報)解析技術が進み、▼Aという遺伝子変異の生じたがん患者にはαという抗がん剤投与が効果的である▼Bという遺伝子変異のある患者にはβ抗がん剤とγ抗がん剤との併用投与が効果的である―などの知見が明らかになってきています。こうしたゲノム情報に基づいて最適な治療法(抗がん剤)の選択が可能になれば、がん患者1人1人に対し「効果の低い治療法を避け、効果の高い、最適な治療法を優先的に実施する」ことが可能となり、▼治療成績の向上▼患者の経済的・身体的負担の軽減▼医療費の軽減―などにつながると期待されます。
我が国でも、多くの遺伝子変異を一括確認できる「遺伝子パネル検査」の保険適用が進み(関連記事はこちらとこちら)、▼患者の同意を得た上で、患者の遺伝子情報・臨床情報を、「がんゲノム情報管理センター」(C-CAT、国立がん研究センターに設置)に送付する → ▼C-CATで、送付されたデータを「がんゲノム情報のデータベース」(がんゲノム情報レポジトリー・がん知識データベース)に照らし、当該患者のがん治療に有効と考えられる抗がん剤候補や臨床試験・治験などの情報を整理する → ▼がんゲノム医療中核拠点病院・がんゲノム医療拠点病院の専門家会議(エキスパートパネル)において、C-CATからの情報を踏まえて当該患者に最適な治療法を選択し、これに基づいた医療を提供する―という【がんゲノム医療】の実施が始まり、充実・拡大が図られています。
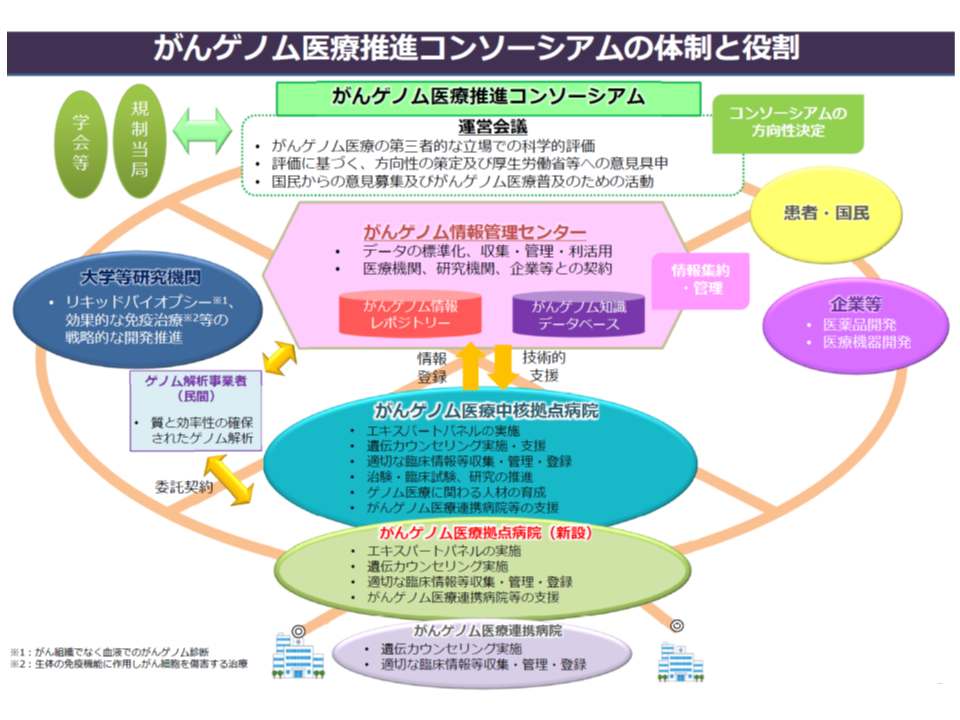
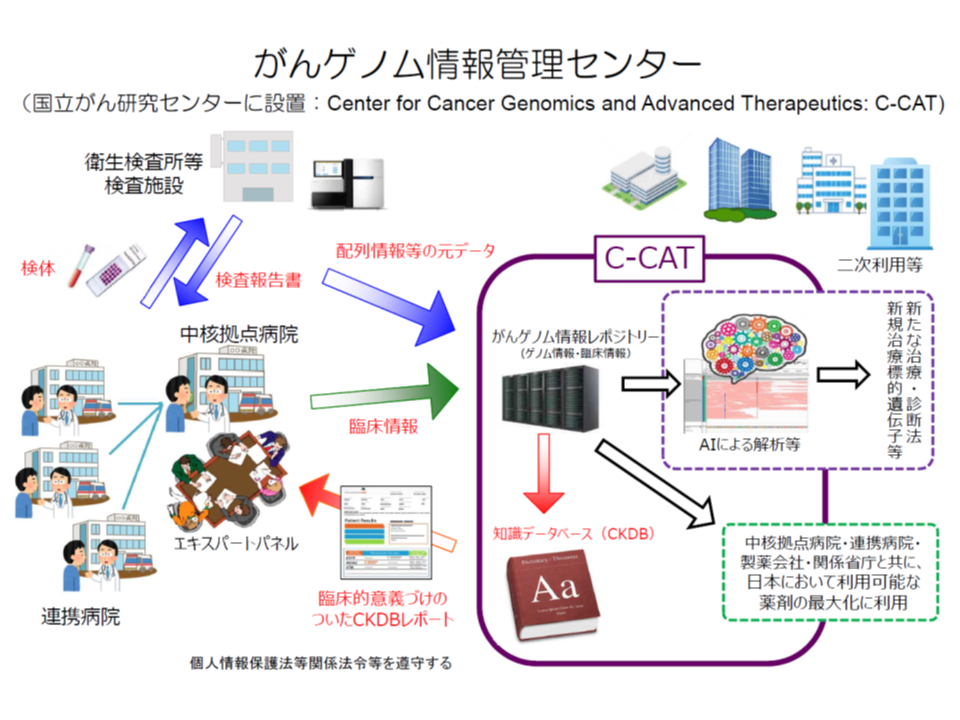
こうしたがんゲノム医療は保険診療の中でも推進され(2019年6月から)、▼D006-19【がんゲノムプロファイリング検査】で「検体を採取し、検査機関などに遺伝子パネル検査を依頼し、その結果をC-CAT(国立がん研究センターに設置される「がんゲノム情報管理センターに登録する」ところまでを評価する▼B011-5【がんゲノムプロファイリング評価提供料】で「C-CATからの解析結果をエキスパートパネルで解釈し、最適な分子標的薬を選定したうえで、患者に説明を行う」プロセスを評価する—という診療報酬設定も行われています(関連記事はこちら)。

がんゲノムプロファイリング検査の評価見直し(2022年度診療報酬改定)
国立がん研究センターは「昨年(2025年)3月末(2024年度)時点で、C-CATに登録された患者総数が 10万123例となり、10万例を超える登録データが集積された」ことを明らかにしています。
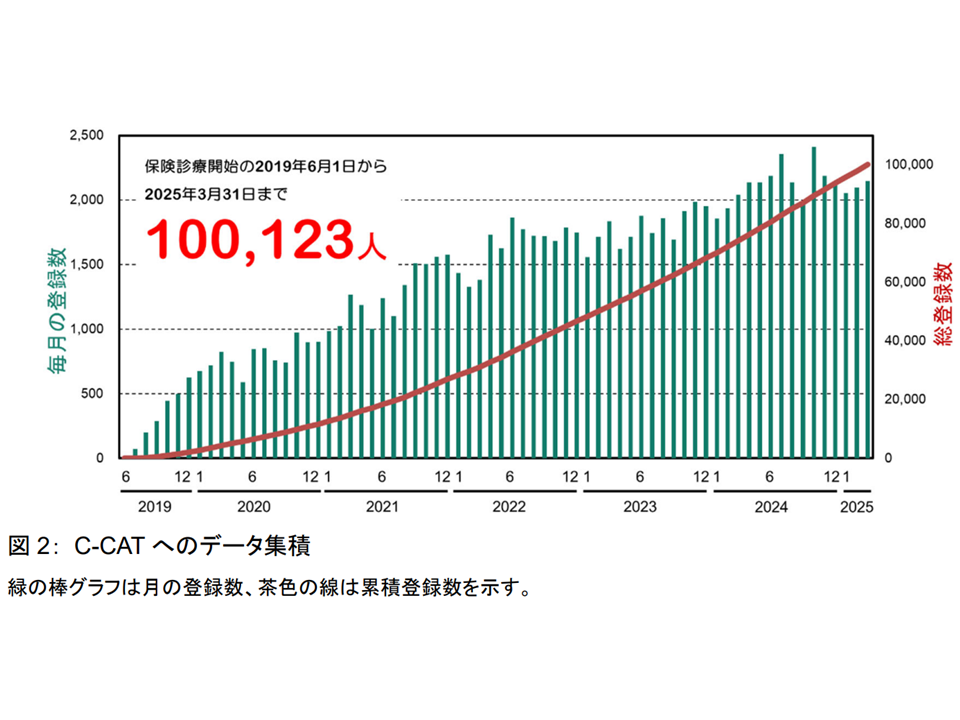
C-CATへのデータ登録状況
また、こうしたがんゲノム医療は▼がんゲノム医療中核拠点病院(昨年(2025年)6月1日時点で13施設▼がんゲノム医療拠点病院(同32施設)▼がんゲノム医療連携病院(同237か所)—で実施されています。
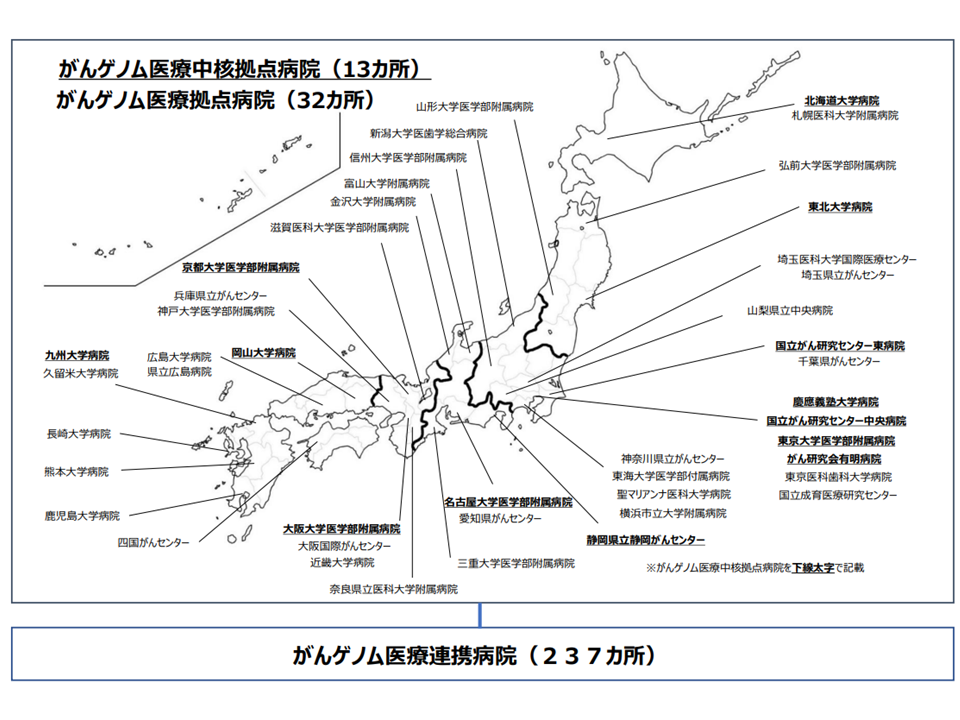
がんゲノム中核拠点病院などの指定状況
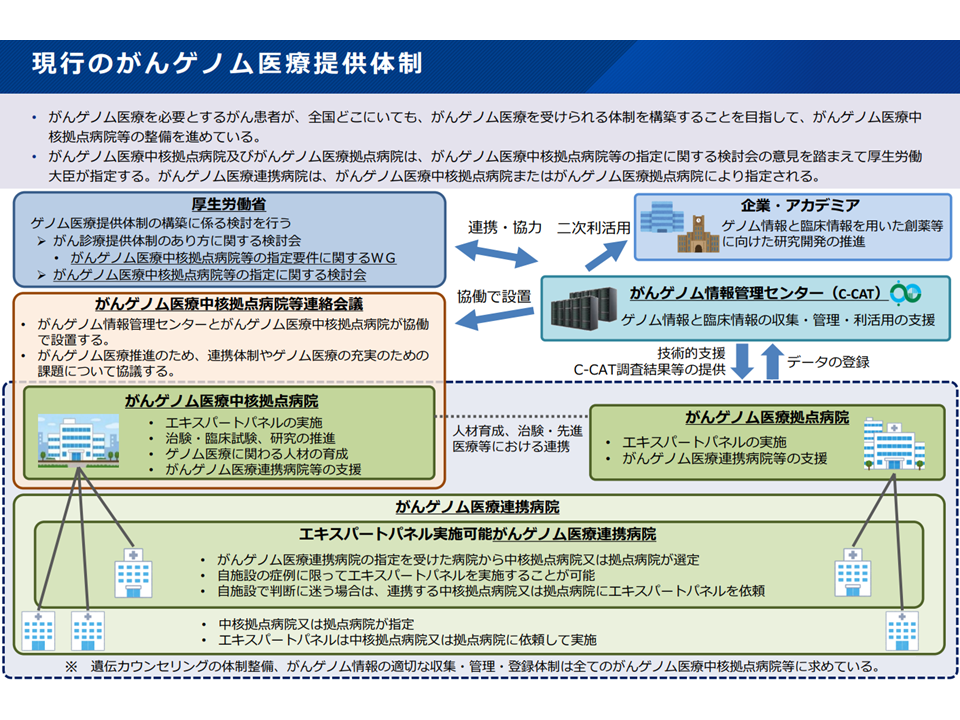
がんゲノム医療提供体制
さらに、本邦で未承認の抗がん剤治療を行う場合には、原則として「すべての治療が自由診療となる」(患者が全額自己負担する)ものの、保険診療と保険外診療(当該未承認の抗がん剤の薬剤費等)との併用を認める「患者申出療養」の仕組みも稼働し、順次、拡充されています(関連記事はこちら)。
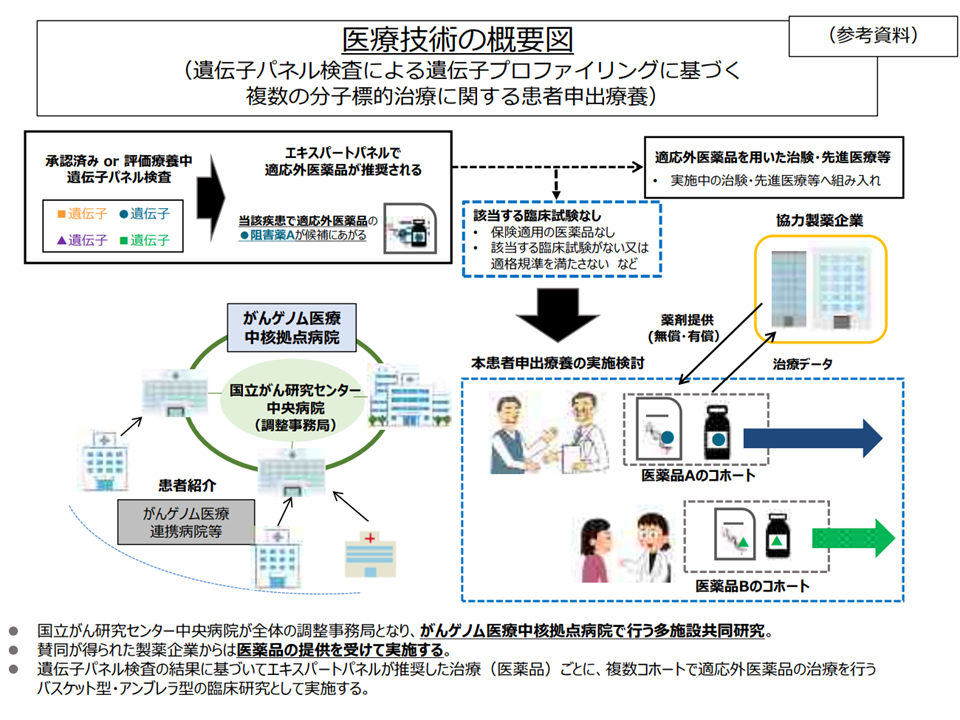
8番目の患者申出療養「遺伝子パネル検査でactionableな遺伝子異常を有すると判断された固形腫瘍に対するマルチプレックス遺伝子パネル検査による遺伝子プロファイリングに基づく分子標的治療」の概要
ところで、このように拡大・充実が続くがんゲノム医療は治療成績の改善につながっているのでしょうか?
この点について国がんと慶大医学部の研究チームは、C-CATに集約・保管されている情報(患者の基礎情報、遺伝子情報など)を活用し、がんゲノム医療の入り口である「がん遺伝子パネル検査」の実臨床における有用性を研究しました。
具体的には、C-CATに登録された5万4185名(2019年6月から2024年6月の間に、本邦で固形がんに対し保険診療でがん遺伝子パネル検査(Foundation One CDx がんゲノムプロファイル)を実施した患者)のデータをもとに、治療の実態や効果、予後などを解析しています。
まず、「がん遺伝子パネル検査によって、最適な抗がん剤が選択されたのか、その結果、予後はどのようになったのか」を見ると、次のような状況が分かりました。
▽11.2%の患者で「本邦で薬事承認された薬の標的となる遺伝子異常」(治療エビデンスレベルA[国内承認薬あり])が検出された(薬事承認されている抗がん剤が「最適である」と判明し、保険診療の中で当該治療を行うことができる)
▽5.4%の患者で「国内では未承認だが、米国で承認された医薬品がある、またはガイドラインに記載されている薬剤の標的となる遺伝子異常」(治療エビデンスレベルA[国内承認薬なし])が検出された(本邦ではまだ薬事承認されていないが、世界レベルでは開発済の抗がん剤が「最適である」と判明し、例えば治験や患者申出療養などにより当該治療を行うことができる)
▽8.1%の患者で「信憑性の高い臨床試験と専門家間の合意によって有効性が示されている薬剤の標的となる遺伝子異常」(治療エビデンスレベルB)が検出された(「有効性が高い」と考えられる抗がん剤治療を行うことが期待できる)
▽治療エビデンスレベルC(他がん種において国内または米国における承認薬がある/他がん種において統計的信憑性の高い臨床試験・メタ解析と専門家間の合意がある/がん種に関わらず、規模の小さい臨床試験で有用性が示されている)の遺伝子異常が47.4%に認められた
▽治療エビデンスレベルD(がん種に関わらず、症例報告で有用性が示されている)の遺伝子異常が0.6%に認められた
また、これらの治療エビデンスレベルごとの患者予後を比較すると、予後が良好な方から順に▼エビデンスレベル A[国内承認薬あり]>▼エビデンスレベル A[国内承認薬なし]>▼エビデンスレベルB>▼エビデンスレベルC-E—となりました。
この傾向は、「がん全体」でも「個々のがん種」でも概ね同様です。
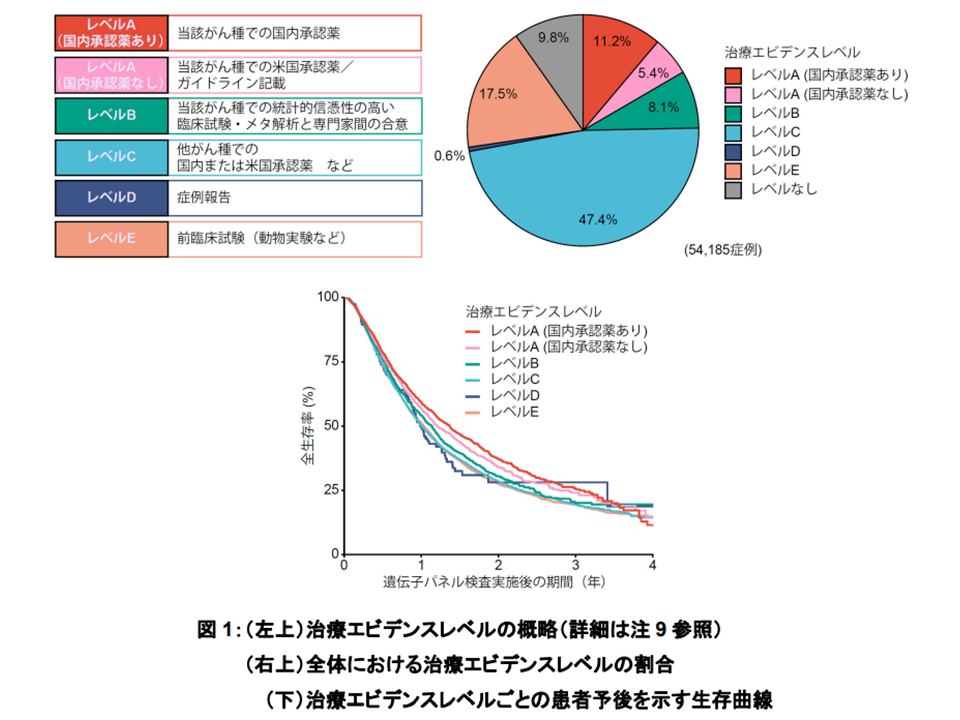
がん遺伝子パネル検査、最適な抗がん剤治療の現状
研究チームでは、こうした結果を踏まえ「国内承認薬の標的となる遺伝子異常(治療エビデンスレベル A[国内承認薬あり])だけではなく、国内未承認でも有効性が示されている薬剤の標的となる遺伝子異常(治療エビデンスレベルA[国内承認薬なし]と治療エビデンスレベル B)が検出された場合にも、患者予後が改善する」と分析しています。上述の患者申出療養などによって、「未承認だが、有効性が期待できる抗がん剤」が治療の選択肢に入っていることが非常に大きいと考えられます。
「最適な抗がん剤」等が見つかったが実際の治療に結びつかないケースも少なくない
次に、がん遺伝子パネル検査を行った患者について、「検査で検出された遺伝子異常を標的とする治療が新たに導入されたかどうか」(実際に最適な抗がん剤治療、有効性が高いと考えられる抗がん剤治療が行われたのか)を見てみましょう。
「実際に最適な抗がん剤治療、有効性が高いと考えられる抗がん剤治療が行われたかどうか」の割合を次のように算出しています。
▽治療エビデンスレベルA[国内承認薬あり]の遺伝子異常が検出され、検査後に初めてその薬剤が保険診療で使用された割合
▽治療エビデンスレベルA[国内承認薬なし]または治療エビデンスレベルB-Dの遺伝子異常が検出され、治験や患者申出療養などを通じて対応する未承認薬・適応外薬が使用された割合
すると、臨床的に治療標的となる遺伝子異常(治療エビデンスレベルA-D)が検出された割合(つまり「最適な抗がん剤」「有効性が高いと考えられる抗がん剤」が見つかった患者の割合)は全体の72.7%と高くなっていますが、「実際に標的治療を新たに受けた」(その見つかった抗がん剤が投与された割合)は「8.0%」にとどまっていることが分かりました。
がん種別にみると、▼甲状腺がん(34.8%)▼非小細胞肺がん(20.3%)▼小細胞肺がん(20.1%)—では割合が高い一方、▼膵がん(1.3%)▼肝臓がん(1.8%)▼消化管間質腫瘍(2.7%)—では低くなっており、がん種ごとに「標的治療導入率に大きな差がある」ことが分かります。
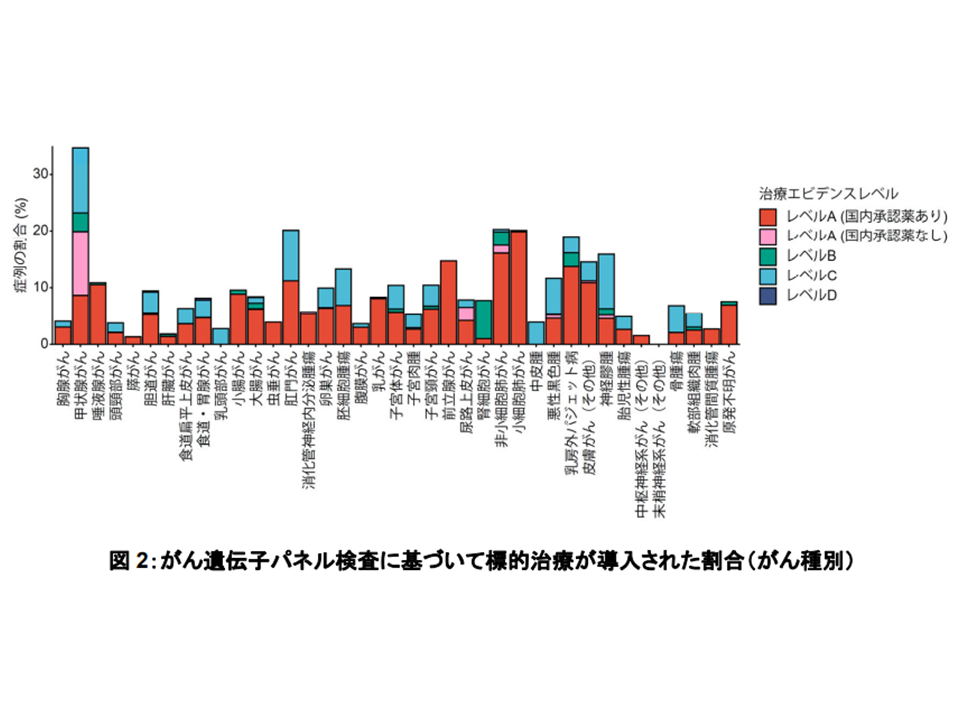
がん遺伝子パネル検査に基づき、最適な抗がん剤治療が行われた割合は、がん種によってばらつきがある
もっとも、検査実施時期で標的治療導入率を比較すると、2019-20年:5.5%、2021-22年:7.3%、2023-24年:10.0%と増加傾向にあります。この数年間で「新規の標的治療薬」の開発・薬事承認が進み、「がん遺伝子パネル検査に基づいた治療選択肢が増えている」ことを意味しています。
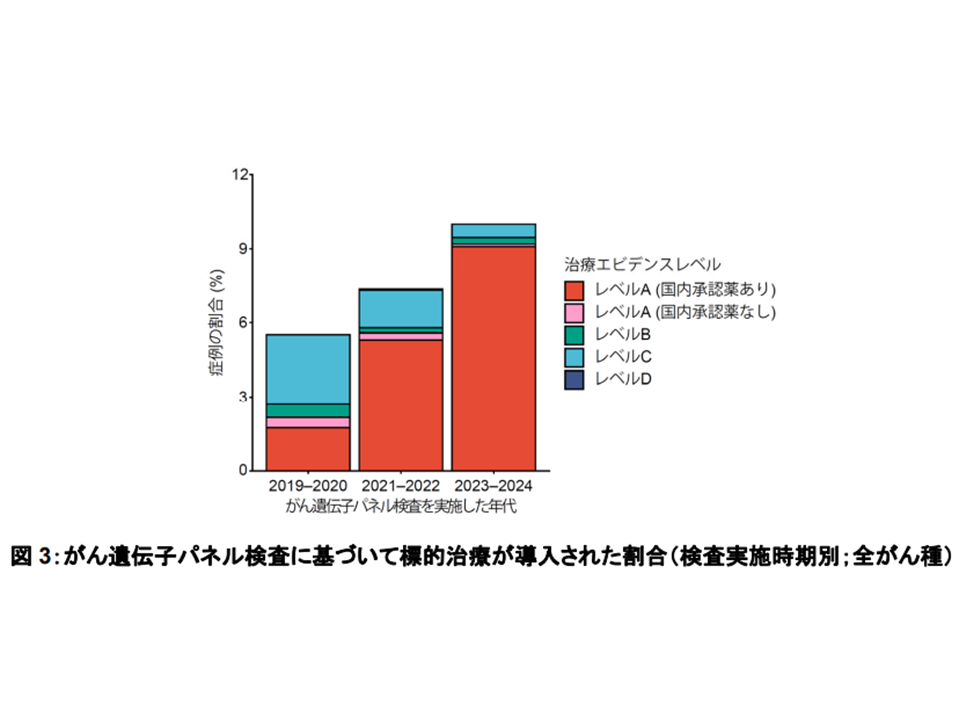
がん遺伝子パネル検査に基づき、最適な抗がん剤治療が行われた割合は向上傾向にある
コンパニオン診断薬で「陰性」となっても標的治療が有効なケースが頻繁に存在する
研究チームは、多数例からなる大規模データベースを活用し、がん遺伝子パネル検査を受けた患者の予後や標的治療の奏効を詳細に解析し、次のような課題と知見を明らかにしています。
▽がん遺伝子パネル検査において高い腫瘍遺伝子変異量(TMB-high:がん細胞の中にどのくらいの遺伝子変異(遺伝子異常の一種)が蓄積しているかの総量を示す指標が高い)が検出されると、免疫チェックポイント阻害薬である「ペムブロリズマブ」(商品名:キイトルーダ)が有効であることが知られ、固形がん全般に薬事承認されている
↓
▼がん種ごとの有効性を調べると、膵がんや胆道がんなど多くのがん種においてTMB—high 症例に対するペムブロリズマブは有効だが、例外的に「乳房外パジェット病」では有効性が低い(関連記事はこちら)
▼現在 TMB-highに該当するかどうかは、「腫瘍遺伝子変異量 10変異/Mb以上」という基準が使用されているが、「同20変異/Mb以上」の患者でペムブロリズマブの奏効率が高く、生命予後の大幅な改善が認められたが、「同10-20変異/Mb」では奏効率が低く、予後改善がほとんど認められなかった(この傾向は、高頻度マイクロサテライト不安定性(MSI-high:免疫チェックポイント阻害薬が奏功しやすい)の有無に関わらず共通)
▽NTRK融合遺伝子が検出されると、TRK阻害薬(エヌトレクチニブ(販売名:ロズリートレク)など)が有効であると知られ、固形がん全般に承認されている
↓
▼最も多いタイプの融合遺伝子である「ETV6::NTRK3」は、他のNTRK融合遺伝子に比べて TRK阻害薬の有効性が高く、生命予後が良い傾向が認められた
▽既存のコンパニオン診断薬で遺伝子異常が検出されず、がん遺伝子パネル検査ではじめて遺伝子異常が検出された患者に対して、標的治療が有効な場合が頻繁に存在することが明らかになった
→例えば、コンパニオン診断薬でEGFR遺伝子変異「陰性」であった(=検出されなかった)肺がん症例でも、がん遺伝子パネル検査でEGFR遺伝子変異「陽性」と判明し、EGFR 阻害薬(オシメルチニブ(販売名:タグリッソ)など)が奏功した症例などが複数確認された
今後、こうした知見も参考に「個々の患者にマッチしたがん治療法の選択」が進むことに期待が集まります。
研究チームでは、今後も大規模な臨床ゲノムデータを用いたがんゲノム解析研究を継続し、「固形がん」に加えて「血液がん」におけるがん遺伝子パネル検査の有用性や、がん組織を用いず採血検体を用いるがん遺伝子パネル検査(リキッド・バイオプシー)の有用性なども明らかにしていく考えです。
【関連記事】
様々な若年発症がんの罹患率が多くの国・地域で増加、子宮体がんや大腸がんでは死亡率も増加—国がん
がんゲノム医療の入り口「遺伝子パネル検査」、すべてのがん診療連携拠点病院で実施認めアクセス向上を図っては—がんゲノム拠点病院指定要件WG
がんゲノム医療、C-CAT登録データが2024年度中に10万件に達した!より高精度に最適な抗がん剤選択可能な環境等整う—国がん
乳房外パジェットへのカドサイラ投与、患者申出療養をきっかけに医師主導治験も始まり適応拡大に期待―患者申出療養評価会議
患者申出療養でも「未承認薬等の投与は大学病院、日常的な観察は近隣病院」との役割分担を認めてはどうか—患者申出療養評価会議
北大病院、岡山大病院でも「小児・AYA世代のがん患者へ最適な抗がん剤治療を可能とする患者申出療養」を開始—患者申出療養評価会議
6番目の患者申出療養「進行固形がんへのインフィグラチニブ投与」、有効性等評価は困難も、患者希望に応える重要な意味―患者申出療養評価会議
8番目の患者申出療養「遺伝子変異に対応した分子標的薬治療」、メキニスト小児ドライシロップを対象薬剤に追加―患者申出療養評価会議
「最適だが保険適応外の抗がん剤」を保険診療と併用するための患者申出療養、薬剤の添付文書改訂踏まえ実施計画見直し―患者申出療養評価会議
岡山大病院でも、小児がん患者が「遺伝子検査に基づいた最適な抗がん剤」治療を受けられる環境を整備—患者申出療養評価会議
15番目の患者申出療養「胸部悪性腫瘍に対する経皮的凍結融解壊死療法」、患者負担を考慮して実施期間を18か月延長—患者申出療養評価会議
より身近な施設で、小児がん患者が、遺伝子検査に基づいた「最適な抗がん剤」治療を受けられる環境を整備—患者申出療養評価会議
BRAFV600変異陽性グリオーマ小児へのダブラフェニブ・トラメチニブ併用療法、腫瘍縮小などの優れた成果―患者申出療養評価会議
小児・AYAがん患者へ「効果ある未承認等の分子標的薬」を迅速投与する仕組み、製薬メーカー協力で対象薬剤さらに拡大―患者申出療養評価会議
1番目の患者申出療養「進行性胃がんへのパクリタキセル・S-1併用療法」最終評価、対象患者絞り標準治療との比較を―患者申出療養評価会議
小児・AYAがん患者へ「効果のある未承認等の分子標的薬」を迅速投与できる仕組み、メーカー協力で対象薬剤を拡大―患者申出療養評価会議
13番目の患者申出療養、「BRAF V600変異陽性の小児固形がん」への抗がん剤併用療法を条件付きで承認―患者申出療養評価会議
進行性胃がんへのパクリタキセル・S-1併用療法、乳房外パジェットへのカドサイラ投与など実施計画見直し―患者申出療養評価会議
8番目の患者申出療養「遺伝子変異に対応した分子標的薬治療」、ニラパリブを対象薬剤に追加―患者申出療養評価会議
耳介後部コネクター用いるDT療法の有効性に期待、遺伝子パネル検査による抗がん剤治療で対象薬剤追加―患者申出療養評価会議
患者申出療養から「初の薬事承認・保険適用」技術登場、抗がん剤「適応拡大」にも期待集まる―患者申出療養評価会議
8番目の患者申出療養「遺伝子変異に対応した分子標的薬治療」、リキッドバイオプシーも検査対象に追加―患者申出療養評価会議
12番目の患者申出療養、「BRAF V600変異陽性の小児神経膠腫」への抗がん剤併用療法を承認―患者申出療養評価会議
11番目の患者申出療養として、難病CIDPへのリツキシマブ追加投与療法を認める―患者申出療養評価会議
患者申出療養で実施される保険外の医療技術、しかるべき時期に安全性・有効性の評価が必要—患者申出療養評価会議
患者申出療養の計画変更を了承、ただし「野放図な期間延長」などは好ましくない―患者申出療養評価会議
10番目の患者申出療養として、小児脳腫瘍へのエヌトレクチニブ投与療法を認める―患者申出療養評価会議
小児がん患者も迅速に「適応外の分子標的薬」にアクセスできる環境を整備―患者申出療養評価会議(2)
乳房外パジェットへのカドサイラ投与、9番目の患者申出療養として導入―患者申出療養評価会議(1)
小児がん患者が「最適な抗がん剤にアクセスしやすい環境」の整備に向け、患者申出療養を拡充―患者申出療養評価会議
遺伝子パネル検査に基づく「適応外抗がん剤」使用、患者申出療養での実施を承認―患者申出療養評価会議
遺伝子パネル検査に基づく抗がん剤の適応外使用想定した事前準備、国がんで進む―患者申出療養評価会議
患者申出療養評価会議からメーカーに「薬剤等供給」協力を要請する仕組み設ける―患者申出療養評価会議
早期乳がんのラジオ波熱焼灼治療を患者申出療養に導入、再発リスク説明等が必要―患者申出療養評価会議
遺伝子パネル検査で「適応外の抗がん剤治療」の可能性ある場合、迅速に治療開始できる準備進める―患者申出療養評価会議
「非代償性肝硬変へのハーボニー投与」、5種類目の患者申出療養に―患者申出療養評価会議
阪大病院での患者申出療養すべてで死亡含む重篤事象が発生、適切な患者選択を―患者申出療養評価会議
有効性・安全性の確立していない患者申出療養、必要最低限の患者に実施を—患者申出療養評価会議
心移植不適応患者への植込み型人工心臓DT療法、2例目の患者申出療養に―患者申出療養評価会議
2018年度改定に向けて、入院患者に対する「医師による診察(処置、判断含む)の頻度」などを調査―中医協総会
患者申出療養、座長が審議の場を判断するが、事例が一定程度集積されるまでは本会議で審議―患者申出療養評価会議
患者申出療養評価会議が初会合、厚労省「まずは既存の先進医療や治験の活用を」
患者申出療養の詳細固まる、原則「臨床研究」として実施し、保険収載を目指す―中医協
患者申出療養の提案受けた臨床研究中核病院、「人道的見地からの治験」の有無をまず確認―中医協総会
大病院受診、紹介状なしの定額負担など16年度から-医療保険部会で改革案まとまる





