2018年末、人口10万人当たり医師数は258.8人、総合内科専門医の大幅増続く―医師・歯科医師・薬剤師調査
2019.12.23.(月)
2018年12月31日現在、我が国の医療施設に勤務する医師数は31万1963人で、人口10万人当たりに換算すると246.7人だが、依然として都道府県間の格差は大きい。専門医資格をみると「総合内科専門医」の増加が続き、病院では外科専門医がトップの座を明け渡した―。
厚生労働省が12月19日に公表した2018年の「医師・歯科医師・薬剤師調査」の結果から、このような状況が明らかになりました(厚労省のサイトはこちら)。
目次
医師の95.3%が医療施設に従事、人口10万人当たり246.7人
医師・歯科医師・薬剤師調査は、名称どおり医師・歯科医師・薬剤師の数や勤務状況などを調べるもので、現在は2年に1度実施されています(2年前の2016年調査の記事はこちら、4年前の2014年調査の記事はこちら)。今後の医師養成数設定や、現在、各都道府県で作成が進められている「医師確保計画」(医師偏在対策)の重要な基礎資料になります(関連記事はこちらとこちらとこちら)。本稿では医師に焦点を合わせて2018年の調査結果を眺めてみます。
まず、2018年12月31日時点の医師数を見ると32万7210人で、2年前(2016年12月31日)に比べて7730人・2.4%増加しました。また、人口10万人当たりの医師数は258.8人で、2年前に比べ7.1人増加しています。
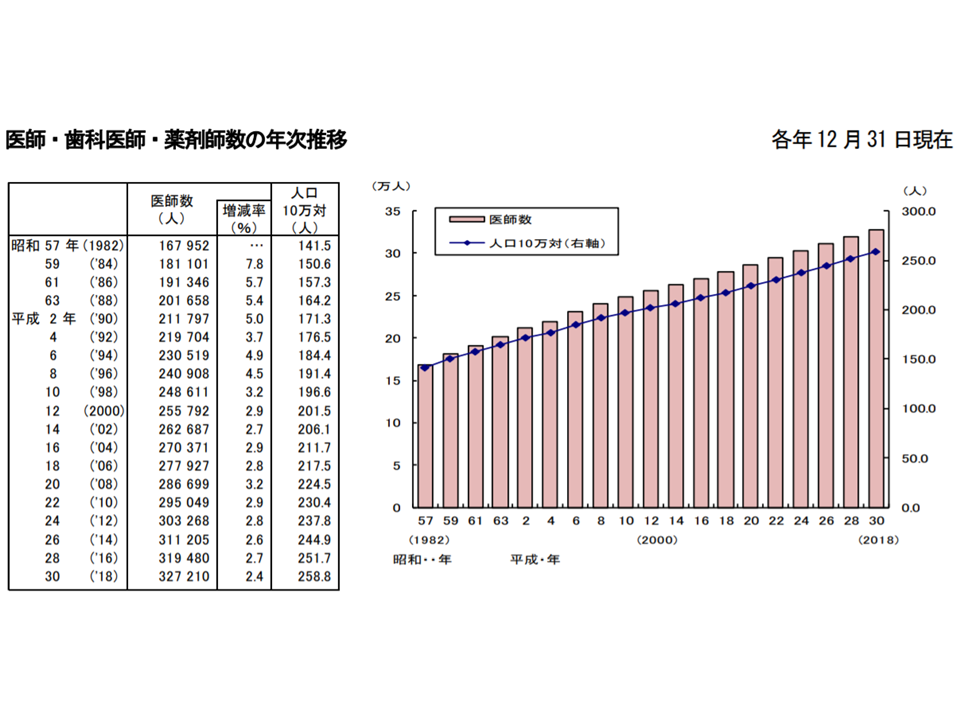
医師数の経年変化(2018年三師調査1 191219)
医師の中で「医療施設に従事」している人は31万1963人(2年前に比べて7204人・2.4%増加)で、全体の95.3%(同0.1ポイント減少)を占めています。人口10万人当たりでは246.7人で、2年前に比べて6.6人・2.7%増加しています。
このほか、「介護老人保健施設の従事者」が3388人(同42人・1.3%増)で全体の1.0%(同増減なし)、「医療施設・介護老人保健施設以外の従事者」(例えば行政機関や教育機関など)は9331人(同274人・3.0%増)で、全体の2.9%(同0.1ポイント増)を占めています。
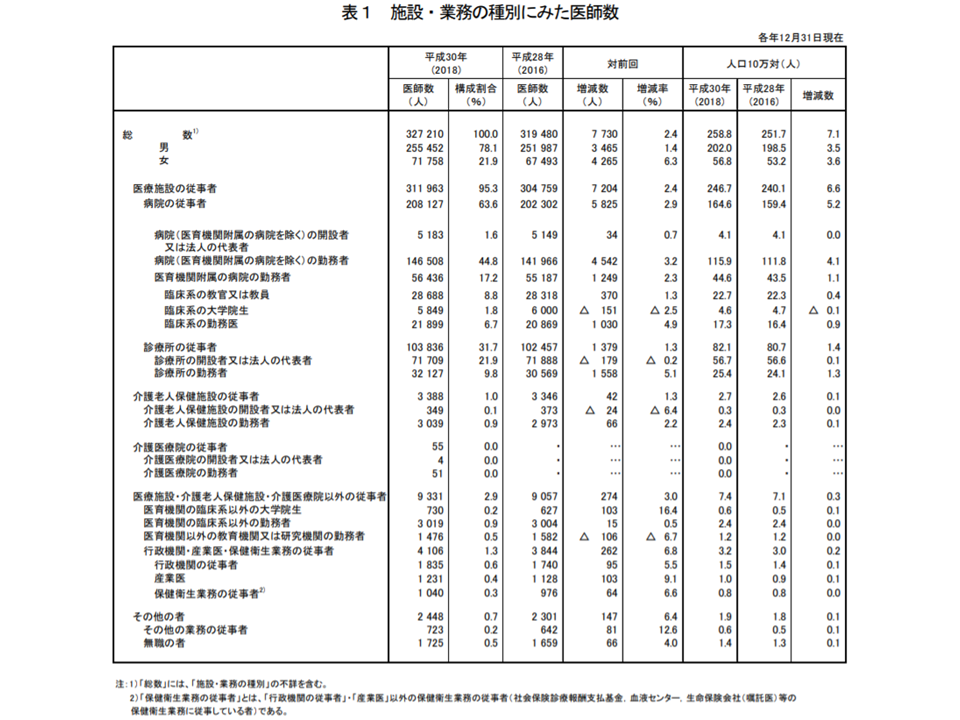
業態別の医師数等(2018年三師調査2 191219)
医育機関以外の病院に47%、医育機関附属病院に18%が勤務
医療施設に従事する医師のうち、病院(医育機関附属病院を除く)に勤務する医師は14万6508人(同4542人・3.2%増)で、医療施設に従事する医師の47.0%(同1.3ポイント減)を占めています。また、診療所に勤務する医師は10万3836人(同1379人・1.3%増)で同じく33.2%(同0.4ポイント減)、医育機関附属病院に勤務する医師は5万6436人(同1249人・2.3%増)で18.1%(同増減なし)を占めています。
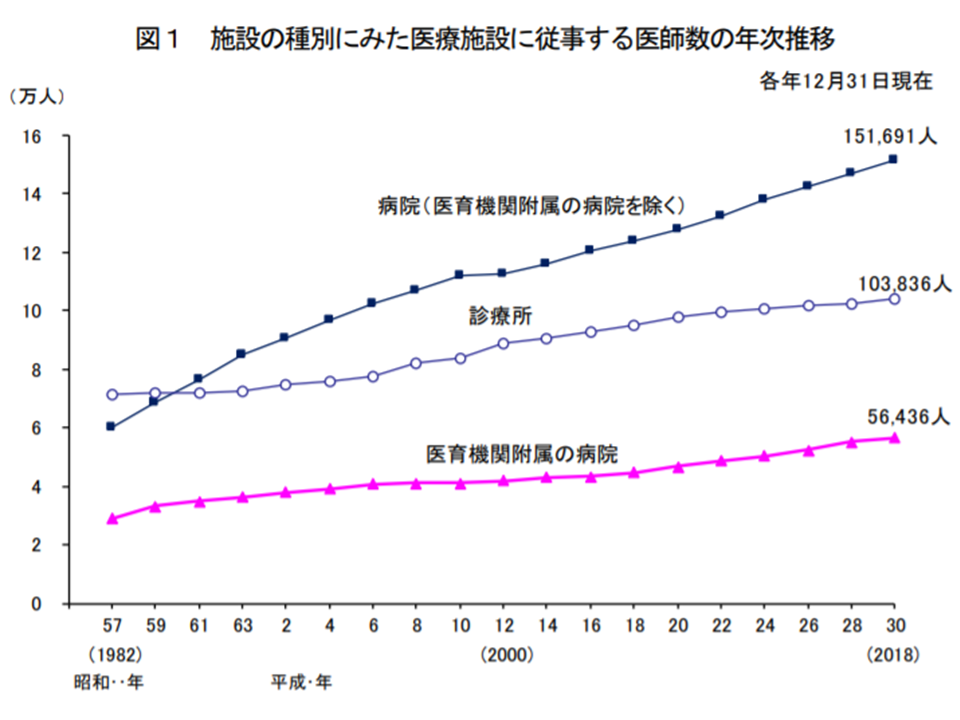
施設別の医師数の経年変化(2018年三師調査3 191219)
施設ごとに医師の平均年齢を見てみると、病院(医育機関以外)では47.0歳(同0.3歳上昇)、診療所60.0歳(同0.4歳上昇)、医育機関附属病院39.0歳(同0.2歳上昇)となっています。また施設ごとに、どの年代の医師が多く働いているのかを見ると、▼病院(医育機関以外)では30歳代と40歳代が24%弱で同程度▼診療所では50歳代と60歳代が3割弱で同程度▼医育機関附属病院では30歳代が43%弱―という状況です。
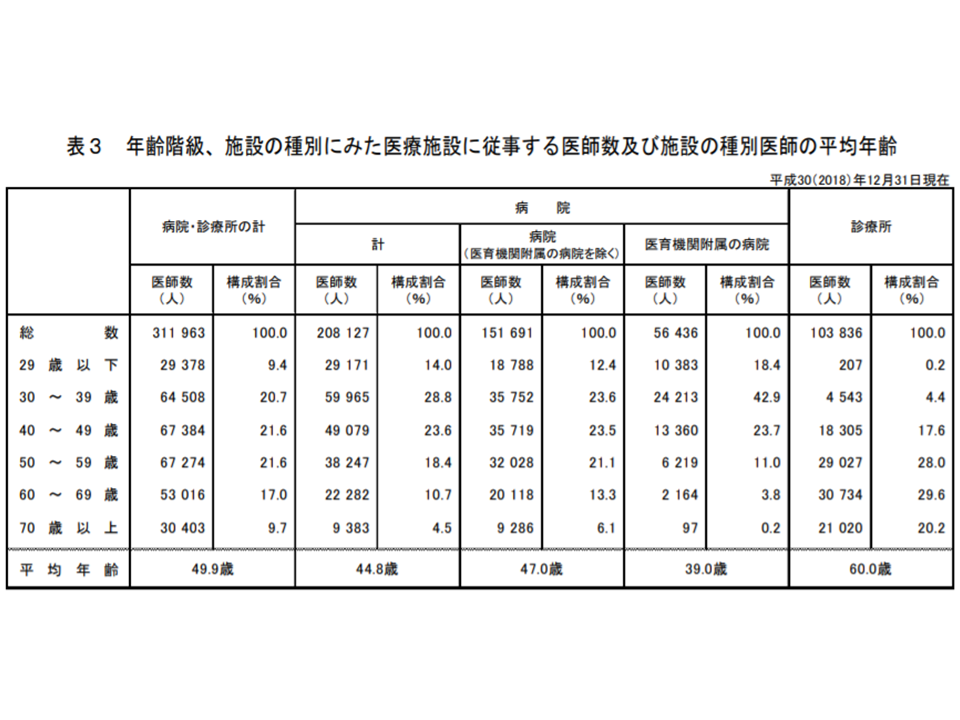
施設別・年齢階級別の医師数(2018年三師調査4 191219)
病院に勤務する医師の診療科、外科で減少が目立ち、トップは消化器内科に
次に、医療施設に従事する医師が、どの診療科(主たるもの)に従事しているのかを見ると、最も多いのは内科で6万403人(前回調査に比べて452人・0.7%減、医療施設に従事する医師に占めるシェア19.4%)、次いで整形外科2万1883人(同590人・2.8%増、同シェア同7.0%)、小児科1万7321人(同384人・2.3%増、同シェア5.6%)などで多くなっています。
また、産婦人科は1万778人(同76人・0.7%増、同シェア3.5%)、産科は554人(同9人・1.8%増、同シェア0.2%)、婦人科は1944人(同139人・7.7%増、同シェア0.6%)という状況です。また外科医師は1万3751人(同672人・4.7%減、同シェア4.4%)となり、4年前・2年前から大幅に減少しています。
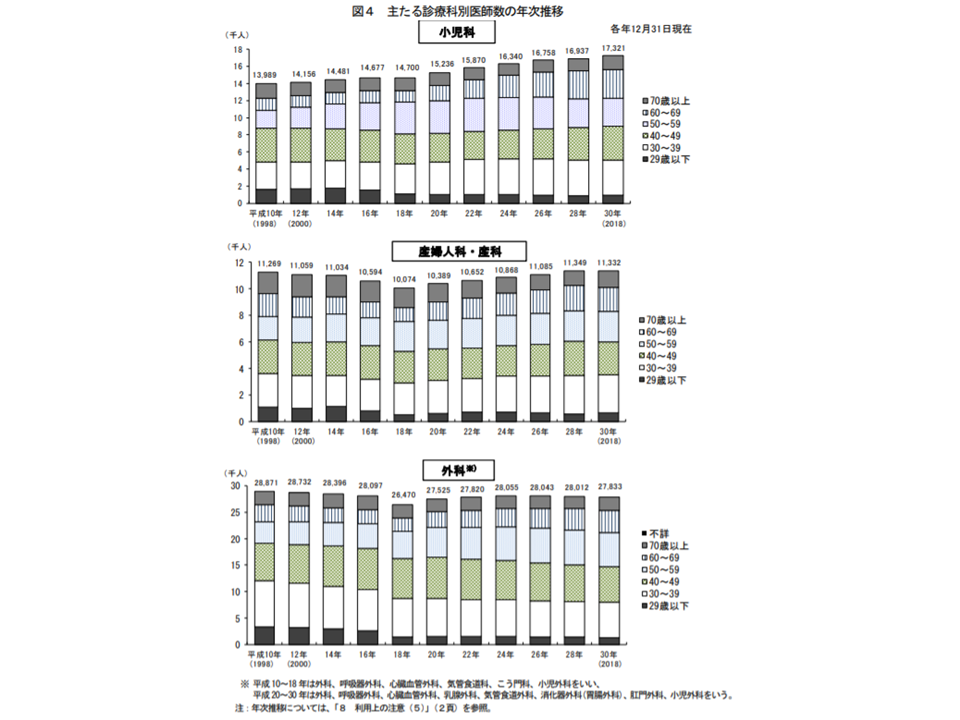
小児科・産科・外科の医師数の経験変化(2018年三師調査6 191219)
病院に勤務する医師に限定すると、最も多いのは内科で2万1520人2万1981人(同461人・2.1%減、病院に従事する医師に占めるシェア10.3%)、次いで整形外科1万3980人(同483人・3.6%増、同シェア6.7%)、精神科1万1886人(同139人・1.2%増、同シェア5.7%)、消化器内科(胃腸内科)1万1349人(同502人・4.6%増、同シェア5.5%)、外科1万889人(同404人・3.6%減、同5.2%)などが多くなっています(臨床研修医1万7308人を除く)。外科医の減少が進み、消化器内科(胃腸内科)医と順位が逆転している点が非常に危惧されます。
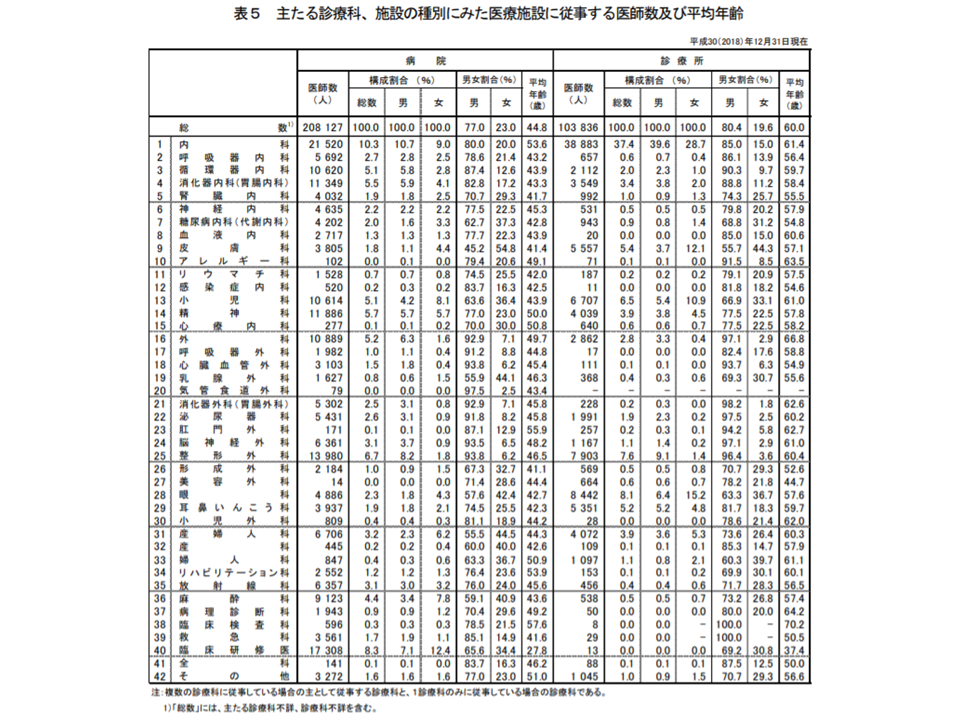
主たる診療科別・施設別の医師数(2018年三師調査5 191219)
総合診療内科専門医、病院では外科専門医を抜き、シェアトップに
また広告可能な専門医資格を見ると、総合内科専門医が最も多く2万9158人(同6636人・29.5%増、医療施設に従事する医師に占めるシェア9.3%)、外科専門医2万1907人(同739人・3.5%増、同シェア7.0%)、消化器病専門医1万9054人(同1240人・7.0%増、同シェア6.1%)という状況です。総合内科専門医の大幅増や消化器病専門医の増加が目立ちます。
病院に従事する医師では、総合内科専門医2万876人(同5363人・34.6%増、病院に従事する医師に占めるシェア10.0%)、外科専門医が1万8927人(同610人・3.3%増、同シェア9.1%)、消化器病専門医1万2793人(同860人・7.2%増、同シェア6.1%)が多くなっており、総合内科専門医の大幅増により、外科専門医がシェアトップの座を明け渡しました。
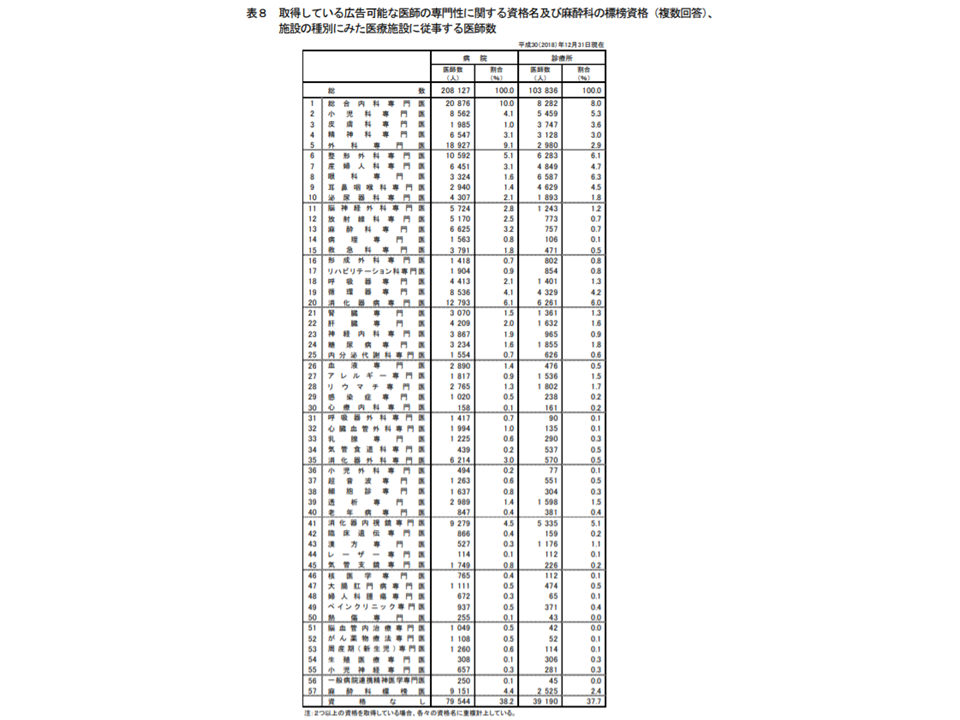
専門資格別の医師数(2018年三師調査7 191219)
人口当たり医師数、大都市と西日本で多い状況変わらず
都道府県別に、医療施設に従事する医師の状況(従事地、人口10万人当たり)を見ると、徳島県が最も多く329.5人(前回調査に比べて13.6人増)、次いで京都府323.3人(同8.4人増)、高知県316.9人(同10.9人増)で多い状況です。
逆に少ないのは埼玉県の169.8人(同9.7人増)、茨城県県187.5人(同7.1人増)、千葉県194.1(同4.2人増)などです。
大都市と西日本で多い傾向は変わっておらず、最多の徳島県と最少の埼玉県の格差は1.94倍です(2年前より0.03ポイント縮小)。大都市では人口が多く、当然患者数も多くなるためですが、さらに「研修医を受け入れる大学病院や大規模病院」が集中していることも関係してきます。
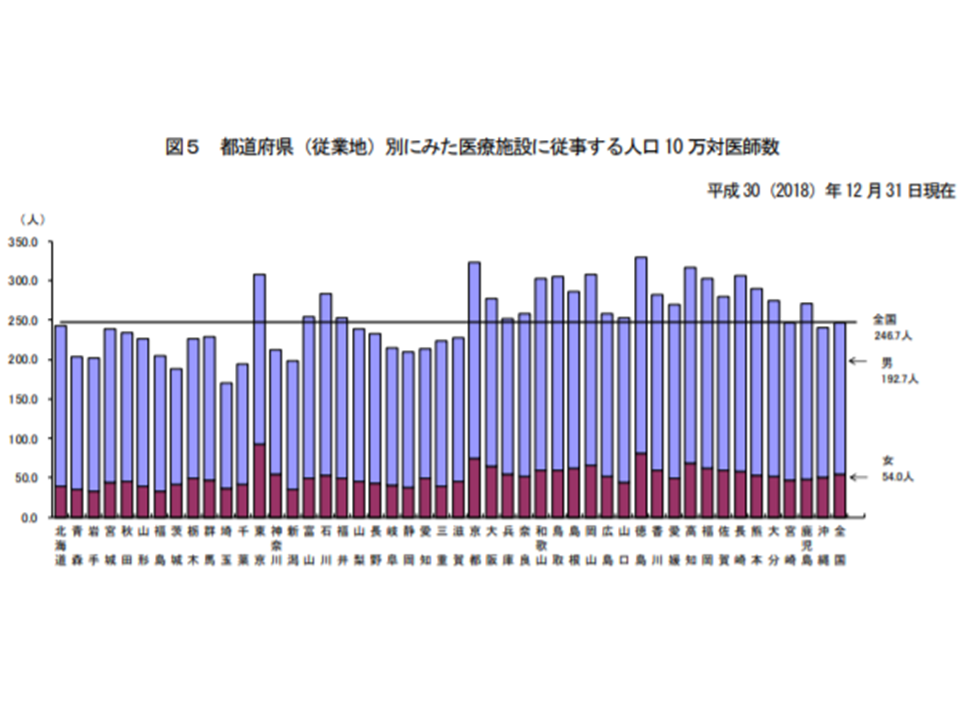
都道府県別の人口10万対医師数(2018年三師調査8 191219)
また、小児科(主たる診療科)の医師数を都道府県別に見ると、最多は鳥取県の181.7人(前回調査に比べて7.7人増)、最少は茨城県の83.4人(同4.7人増)で、両者の格差は2.2倍(同増減なし)となっています。
さらに産婦人科・産科(主たる診療科)の医師数を都道府県別に見ると、最多は鳥取県の64.0(前回調査に比べて2.8人増)、最少は埼玉県の30.3人(同1.4人増)で、両者の格差は2.1倍(同増減なし)です。
なお、新たな医師偏在対策(各都道府県が作成する「医師確保計画」に基づいて進められる)では、「人口10万対医師数」に地域住民の年齢構成や地域医師の年齢構成などを加味した「新たな医師偏在指標」をベースに、医師の「多い、少ない」を判断しています。
「医師の働き方改革」や「地域医療構想」の動き(関連記事は こちらとこちらとこちら)によって、医師の勤務地や勤務先がどのように変化するのか、今後の調査結果に注目が集まります。
【関連記事】
2016年末、人口10万人当たり医師数は240.1人、総合内科専門医が大幅増―医師・歯科医師・薬剤師調査
2014年末、人口10万人当たり医師数は233.6人、最多は京都の307.9人―2014年医師・歯科医師・薬剤師調査
2022年度以降の医師養成数論議開始、「海外医学部出身者」も医師供給数にカウント―医師需給分科会
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
2020・21年度の医学定員は全体で現状維持、22年度以降は「減員」―医療従事者の需給検討会
2022年度以降、医学部入学定員を「減員」していく方向で検討を―医師需給分科会
2020・21年度の医学部定員は現状を維持するが、将来は抑制する方針を再確認―医師需給分科会
2020年度以降の医学部定員、仮に暫定増が全廃となれば「800人弱」定員減―医師需給分科会
「医師不足地域での勤務経験ある医師」が働く病院に経済的インセンティブ―医師需給分科会
地域医療支援病院、医師派遣機能などに応じて経済的インセンティブ付与―医師需給分科会
医師少数地域での勤務、病院管理者要件や税制優遇などで評価してはどうか—医師需給分科会
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医学部定員「臨時増員」の一部を当面継続、医師偏在対策を見て20年度以降の定員を検討―医療従事者の需給検討会
将来の医師需給踏まえた上で、医学部入学定員「臨時増員措置」の一部は延長する方針―医療従事者の需給検討会
2024年にも需給が均衡し、その後は「医師過剰」になる―医師需給分科会で厚労省が推計
将来の医師需要、地域医療構想の4機能に沿って機械的に推計、3月末に試算結果公表―医師需給分科会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
424再検証病院の「急性期ベッド削減」に終わらせず、民間病院も踏まえた地域医療の再検証を―日病・相澤会長
「医療の質」を追求していけば、診療報酬のほうが病院を追いかけてくる―GHC15周年感謝祭(2)
厚労省の鈴木医務技監「医療機能の分化と資源集約を進め、働き方改革にも備えよ」―GHC15周年感謝祭(1)





