ケアマネジメント業務は増加し複雑化、ケアマネジャーの処遇も改善すべき―介護保険部会
2019.10.18.(金)
地域包括支援センターの業務負担が大きすぎ、要支援者のケアプラン作成業務(介護予防ケアマネジメント業務)を、よりケアマネ事業所に委託しやすくしてはどうか。もっともケアマネの業務も多忙であり、負担軽減を図るとともに「処遇改善」を行う必要があるのではないか―。
10月9日に開催された社会保障審議会・介護保険部会では、こういった意見が多数出されました。
もちろん、まだ結論には至っておらず、さらに、例えば「【介護職員処遇改善加算】や【特定処遇改善加算】の対象にケアマネを加える」などの議論は社会保障審議会・介護給付費分科会で議論しなければなりません。
目次
「通いの場」などの介護予防事業、指標に基づいて評価し、改善を図っていくべき
介護保険部会では、2021-23年度を対象とする「第8期介護保険事業計画」に向けて制度改正論議を行っています(現在は、2018-20年度を対象とする「第7期介護保険事業計画」に沿って介護サービス等が提供されている)。
今秋から個別具体的な「第2ランド論議」に入っており、10月9日の会合では▼地域支援事業等の更なる推進▼介護人材の確保・介護現場の革新▼被保険者・受給者の範囲―という非常に広範なテーマについて議論をしました。ポイントを絞って議論を眺めてみます。
地域支援事業とは、市町村の実施する次の3つの事業の総称と言えます。
(1)介護予防・日常生活支援総合事業(単に「総合事業」と呼ぶことも多い)(▼介護予防・生活支援サービス事業(要支援者に対する訪問・通所サービス、配食などの生活支援サービス、介護予防支援事業)▼一般介護予防事業―)
(2)包括的支援事業(▼地域包括支援センターの運営▼在宅医療・介護連携推進事業▼認知症総合支援事業▼生活支援体制整備事業―)
(3)任意事業(▼介護給付費適正化事業▼家族介護支援事業―など)
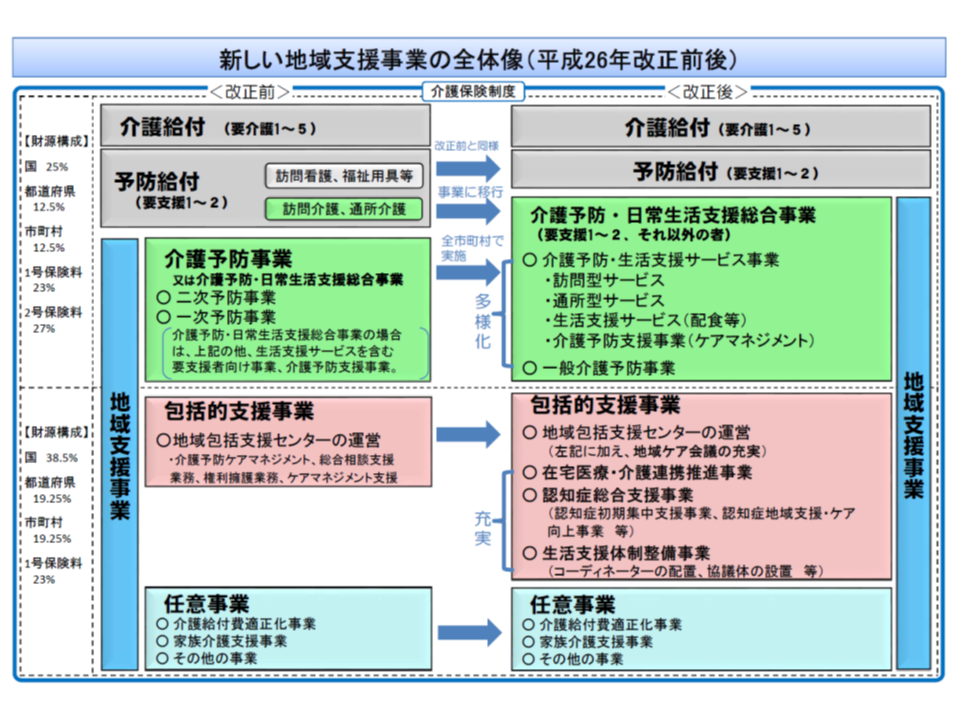
まず(1)のうち一般介護予防事業(例えば、「通いの場」の設置など)に関しては、新たに厚生労働省に設置された「一般介護予防事業等の推進方策に関する検討会」(以下、検討会)でPDCAサイクルに沿った介護予防の推進方策が議論されています。PDCAサイクルを回すためには、目標と指標を設け、これに事業の成果を照らし「どういった点が課題で、これを解決するためにはどういった改善が必要か」を検討していくことが重要となります。
この点、厚労省老健局老人保健課の眞鍋馨課長は、検討会において▼一般介護予防利用者の状態の変化(事業そのものの効果)▼一般介護予防の「未」利用者の参加(事業への参加拡大)▼高齢者全体の幸福感向上・健康寿命延伸(介護予防の効果)―という大きな指標を置き、さらに細かな指標を設定して、各市町村の一般介護予防事業の成果を評価していく方針が議論されていることを報告。
さらに議論が煮詰められ、年内に介護保険部会に最終報告が行われる見込みです。
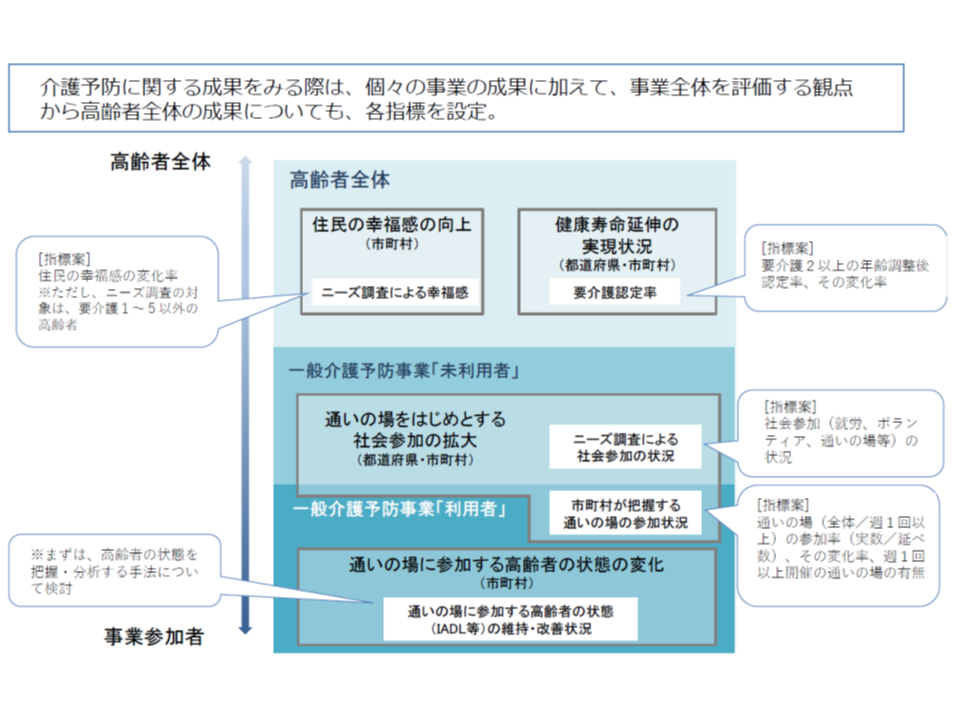
一般介護予防の評価(介護保険部会1 191009)
地域包括支援センターの介護予防マネジメント業務、ケアマネ事業所に移管すべきか
(2)の包括的支援事業のうち「地域包括支援センター」は、「地域における介護相談の最初の窓口」として市町村単位で設置されているもので、▼住民の各種相談を幅広く受け付けて、制度横断的な支援を行う「総合相談支援業務」▼困難事例に直面したケアマネ支援などを行う「包括的・継続的ケアマネジメント支援業務」▼要支援者のケアプラン作成などを行う「介護予防ケアマネジメント」―などの業務を担っています。
高齢化が進展し、また高齢者のニーズが多様化する中で、地域包括支援センターの重要性が高まるとともに、その業務も多様化・複雑化し、また増大しています。このため地域包括支援センターでは多忙を極めており、ときに大きいのが「要支援者のケアプラン作成」等の業務(業務時間全体の2-3割を占める)と指摘されています。

地域包括支援センターの業務負担(介護保険部会2 191009)
この「要支援者のケアプラン作成」は、外部のケアマネジメント事業者(居宅介護支援事業者)に委託することができます(ケアプランベースで47.7%が外部委託されている)。厚労省老健局振興課の尾崎守正課長は「要支援者等への適切なケアマネジメント実現の観点から、外部委託は認めつつ、引き続き地域包括支援センターが担うことが重要ではないか。外部委託を行いやすい環境の整備を進めてはどうか」との考えを示しました。例えば、委託料を引き上げられるような財源の手当てなどが考えられそうです。
ただし、「完全に外部に移管してはどうか」(地域包括支援センターの介護予防ケアマネジメント業務を切り離してはどうか)という意見も少なくありません。
高齢者のQOLを維持向上させるためにも、介護保険制度を維持するためにも、「要支援者の段階で、いかに効果的なサービスを提供し、重度化を防止するか」が非常に重要です。このため、一定の研修を受け、上位ケアマネと言える「主任介護支援専門医」を配置している地域包括支援センターが介護予防ケアマネジメントを行うこととなっているのです。
もっとも2021年4月以降、ケアマネ事業所の管理者を「主任介護支援専門員」とすることが要件化されるため、ケアマネ事業者のケアマネジメント能力は今後ますます高まっていくと推測できます。こうした点も踏まえ、「外部のケアマネ事業所に介護予防ケアマネジメントを任せてもよいのではないか」という指摘が出ているのです。今後の重要論点となることでしょう。
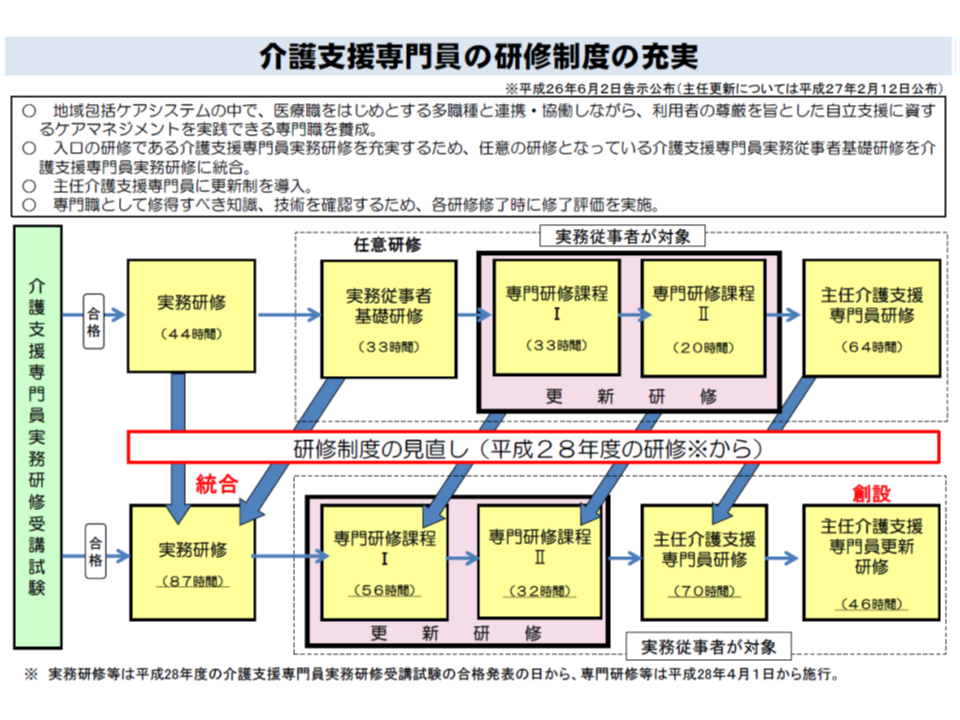
ケアマネジャーの研修制度充実(介護保険部会3 191009)
ケアマネジャーの処遇改善を求める意見多数、議論は介護給付費分科会で
関連して「ケアマネジメントの質向上」に向けて尾崎振興課長は、▼医療をはじめとする他分野の専門職の知見に基づくケアマネジメントの実施▼高齢者が「地域とのつながり」を保ちながら生活を継続していくための「インフォーマルサービス」(地域の独自事業など)も含めたケアプランの作成▼公正中立なケアマネジメントの確保▼ケアマネジャーの処遇改善―という論点を提示しました。
質の高いケアプラン作成のためには、地域ケア会議などに出席し、医療専門職も含めた多職種の意見を参考にすることが重要ですが、一方で「ケアマネに重い負担を課してしまう」という側面もあります。実際に、多くのケアマネが「医療機関・主治医との連携・調整」「サービス担当者会議の開催(招集、実施、記録)」などに負担感を覚えています。
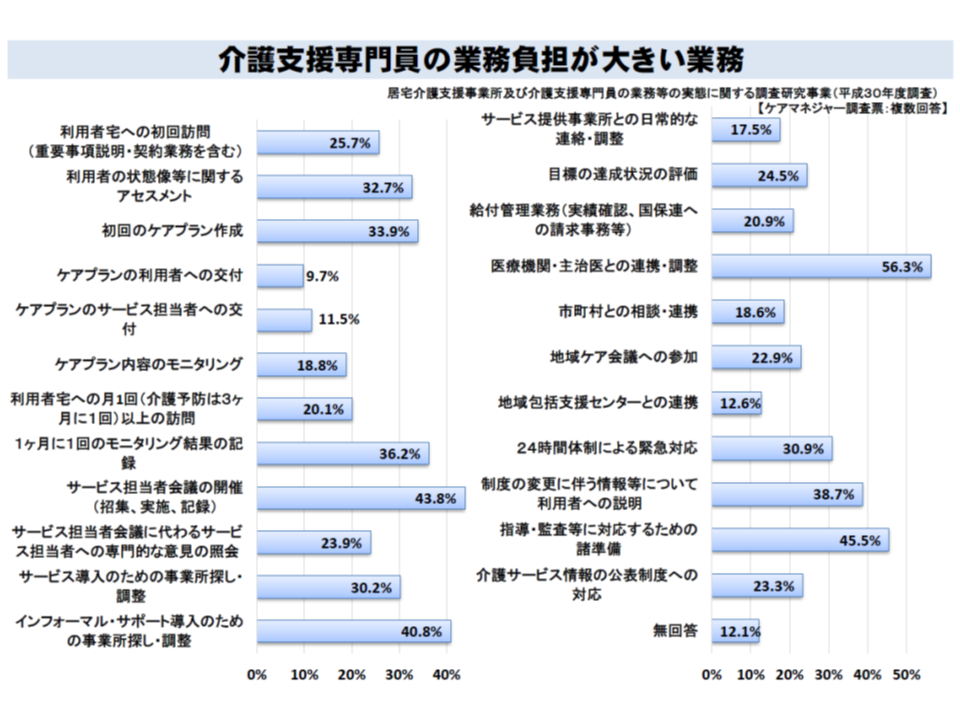
ケアマネジャーの業務負担(介護保険部会4 191009)
こうした状況を踏まえ、多くの委員は「ケアマネの負担軽減」に向けた工夫を検討するよう厚労省に求めると同時に、「処遇改善を行うべき」とも要望しました。
2012年度の介護報酬改定で創設された【介護職員処遇改善加算】(2009年度からの「介護職員処遇改善交付金」を引き継いだ加算)では、居宅介護支援(ケアマネ事業所)は対象外となっており、また2019年10月に新設された【特定処遇改善加算】でも同様です(施設等のケアマネについては施設等の裁量で処遇改善を行うこと自体は可能)。
この点、介護保険の保険者である大西秀人委員(全国市長会介護保険対策特別委員会委員長、香川県高松市長)は「近年、ケアマネ資格取得試験の受験者も減少している。処遇改善は必須の検討事項である」と強調。また山際淳委員(民間介護事業推進委員会代表委員)は「要介護者が多様化し、例えば『90歳になって初めて介護保険サービスを利用する』という方もおられる。そうした方のケアマネジメントでは多くの要素を考慮する必要があり、ケアマネ業務は多忙を極めている。処遇改善はぜひとも必要だ」と訴えています。関連して伊藤彰久委員(日本労働組合総連合会総合政策局生活福祉局長)は、「ケアマネ事業所の経営黒字化が、公正中立なケアプラン作成にもつながる」という点も指摘しています。伊藤委員はかねてより「ケアマネ事業所の居宅サービス等からの独立」の重要性も訴えており、これにつながる指摘と言えます。
もっとも、これらのテーマは介護報酬に関連する部分が大きく(もちろん介護報酬以外の手当てで処遇改善等を行うことも考えられるが)、具体的な中身は、今後、介護給付費分科会における「2021年度介護報酬改定」論議の中で重要検討テーマとなることでしょう。ょう。
ただし、東憲太郎委員(全国老人保健施設協会会長)は「ケアマネは介護福祉士の上位資格なのだろうか。例えば、現場の介護職員のほうがケアマネより給与水準が高くなったとして何の問題があるのだろうか」ともコメントしています。もちろん東委員は「ケアマネよりも介護職員の給与を高くすべき」と主張しているわけではなく、「現場の介護職員のほうが上、ケアマネのほうが上」といった対立を煽るような議論はナンセンスであり、それぞれに処遇改善を考えていく必要があると考えている点には留意が必要です。
なお、ケアマネジメントに関しては「利用者負担をどう考えるか」という重要テーマもあります。これは別途「給付と負担」論議の中で検討することになりますが、「利用者負担が発生すれば、利用者の意向を今以上に踏まえなければならず、セルフプランに近づき、ケアプランの質が落ちてしまう」という意見もあれば、逆に「利用者がケアマネを選択することに繋がり、サービスの質向上が期待できる」という考えもあります。今後の議論に注目が集まります。
在宅医療・介護連携、地域の実情踏まえた優先順位付けも重要では
また(2)のうち在宅医療・介護連携推進事業については、2018年4月からすべての市町村で8事業(▼地域の医療・介護の資源の把握▼在宅医療・介護連携の課題の抽出と対応策の検討▼切れ目のない在宅医療と在宅介護の提供体制の構築推進▼医療・介護関係者の情報共有の支援▼在宅医療・介護関係者に関する相談支援▼医療・介護関係者の研修▼地域住民への普及啓発▼在宅医療・介護連携に関する関係市町村の連携―)が行われています。この点、市町村によっては「8事業とプラスアルファの取り組み」を行っているところがある一方、「在宅医療・介護の将来像がイメージできない」「8事業実施が目的になってしまっている」という課題を抱えている市町村もあります。
このため尾崎振興課長は、▼地域の実情に応じて取組内容を充実しつつ、PDCAサイクルに沿った取組を更に進められるようにするための方策(現行の事業体系の見直しも含めて)▼国・都道府県による市町村支援策―の2点を検討してほしいと介護保険部会に要請しました。
この点について江澤和彦委員(日本医師会常任理事)は、「在宅医療・介護提供に当たっては、地域の事情が全く異なり、全国一律の対応は非効率である。市町村の実情を踏まえた『優先順位』づけを行い、さらに取り組みの見える化を進めるべき」と提言。また齋藤訓子委員(日本看護協会副会長)は「自地域の在宅医療・介護について将来像をイメージできないとの声には驚かされた。これでは在宅医療・介護連携が進むはずもない。まず担当者に現場の視察を促してはどうか」とアドバイスしています。
介護保険の被保険者・受給者の年齢区分、今から国民的論議が必要
なお、被保険者・受給者の範囲については、「高齢化の進展で現役世代の負担は大きい。安易に被保険者の年齢引き下げを行うべきではない」(河本滋史委員:健康保険組合連合会常務理事、安藤伸樹委員:全国健康保険協会理事長)という意見がある一方で、伊藤委員は「年齢・原因によらず要介護状態になった場合には支援サービスを受けられる普遍的な仕組みを目指すべき」との見解を述べており、意見集約には至っていません。
このテーマについては、▼高齢者が増える中では、支え手を増やす、つまり第2号被保険者の年齢区分(現在は40歳以上)を下げる必要がある▼高齢者の「若返り」を踏まえ、第1号被保険者の年齢区分(現在は65歳以上)を引き上げる必要がある―など様々な見解があります。ただし、被保険者年齢と受給者年齢はリンクしており(▼65歳以上の第1号被保険者は、理由の如何を問わず要介護状態となれば介護保険サービスを受けられる▼40-64歳の第2号被保険者は、末期がんなど特定疾病で要介護状態となった場合にのみ介護保険サービスを受けられる―)、安易に年齢区分を動かせば「従前の介護サービス受けられなくなる」人が出現する(例えば、第1号被保険者を75歳以上とすれば、65-74歳の高齢者も特定疾病でなければ介護サービスを受けられなくなってしまう)点も考慮しなければなりません。
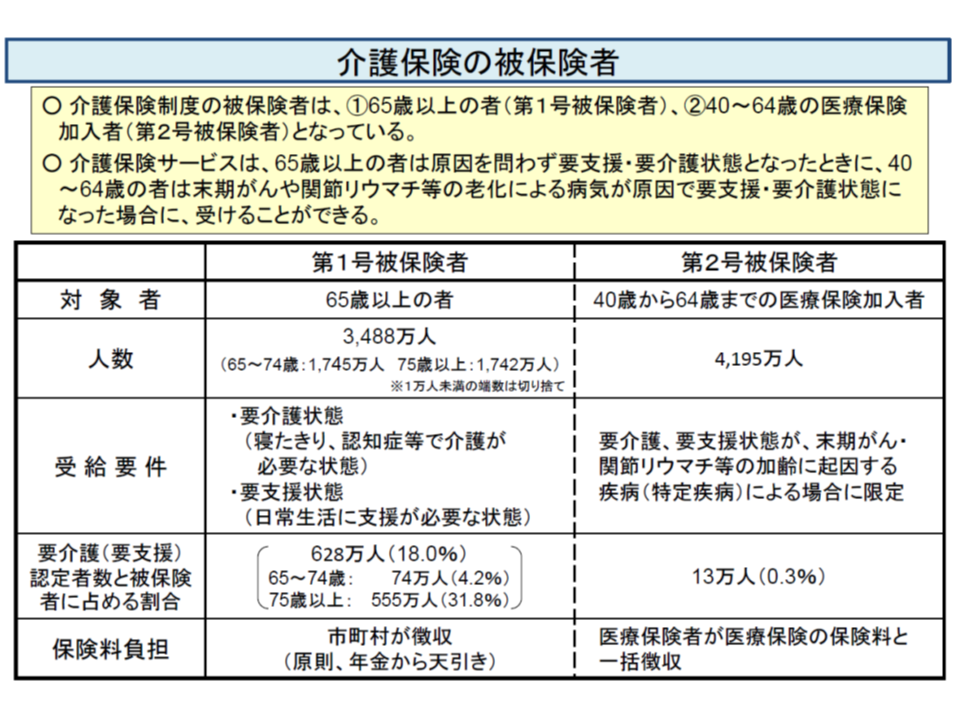
介護保険の被保険者と受給者(介護保険部会6 191009)

特定疾病の概要(介護保険部会7 191009)
ただし、2025年には団塊の世代がすべて後期高齢者となり(介護ニーズが急増する)、そこから2040年にかけては現役世代人口が急速に減少していくことが分かっています。今から国民的な議論をしていく必要がある、介護保険制度を維持するための最重要テーマの1つと言えるでしょう。
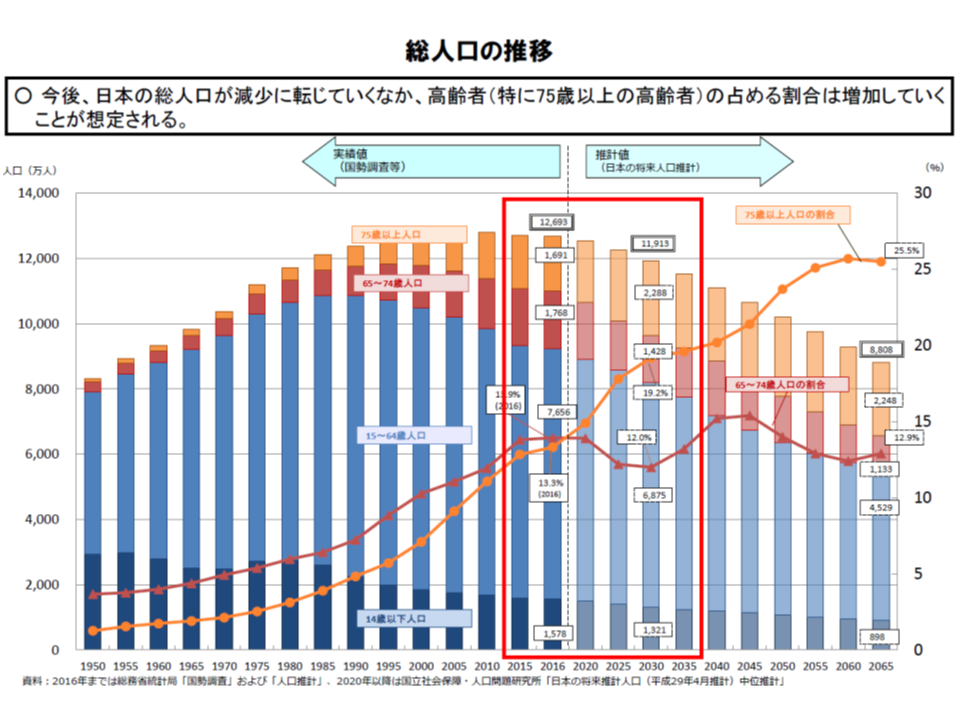
我が国の人口動態(介護保険部会5 191009)


【関連記事】
自立支援・重度化防止に向けた自治体の取り組み、底上げされてきたが、大きなバラつき―介護保険部会
「増加する足元の介護ニーズ」と「減少する将来の介護ニーズ」の双方にどう応えるべきか―介護保険部会
介護保険制度の「給付と負担」論議スタート、被保険者年齢などにまで切り込むか―社保審・介護保険部会
介護助手の活用、介護事業所管理者へのマネジメント力向上研修、介護の魅力PRなどを進めよ―介護保険部会
かかりつけ医と専門医の連携による認知症「予防」、医療・介護スタッフの認知症対応力向上など目指せ―介護保険部会(1)
高齢化踏まえ、介護離職ゼロを目指し、既存資源も活用した介護サービスの整備を―社保審・介護保険部会
介護予防・重度化防止に向けた「地域支援事業」を各市町村でさらに推進せよ―介護保険部会
介護保険改革論議スタート、給付と負担の見直し・事業所等の大規模化・人材確保などが重要テーマ―介護保険部会
地域住民同士の互助を進め、医療・介護等の専門家の知恵も借りて「地域づくり」進めよ―厚労省・大島老健局長
「住民の集い」「互助」「専門職の知恵の出し合い」を進め、地域づくりに資する介護保険制度を構築―厚労省・大島老健局長
新たな【特定処遇改善加算】の加算率、訪問介護では6.3%・4.2%、介護療養では1.5%・1.1%など―介護給付費分科会(1)
2017年度創設の新介護職員処遇改善加算Iで、介護職員給与は1万3660円増加―介護給付費分科会(1)
介護職員処遇改善加算の新区分、キャリアパス要件IIIの内容や手続きを詳説―厚労省
介護職員処遇改善加算の新区分、4月から算定するためには「4月15日」までに届け出を―厚労省
定期巡回・随時対応で13.7%、看多機で10.2%の新たな介護職員処遇改善加算を創設―社保審・介護給付費分科会
来年度(2017年度)から、介護職員処遇改善加算に上位区分設けることを了承―社保審・介護給付費分科会
2018年度から重度化予防等に力を入れる自治体に重点補助―厚労省・介護保険等課長会議(1)
フレイル対策と介護予防の一体実施、「無関心層の参加」が重要課題―社保審・介護保険部会
要介護者の自立支援に向けた取り組み実績に基づき、市町村などに交付金—介護保険部会
2018年8月から高所得者の介護サービス利用料を3割に、介護療養からの新転換先「介護医療院」を創設
介護保険の3割負担、個人単位で2018年8月から導入―厚労省
介護保険制度改革案で意見まとめ、利用者負担や総報酬割は両論併記―社保審・介護保険部会
軽度者への生活援助サービス、総合事業への移行は時期尚早―社保審・介護保険部会(2)
介護保険、現役並み所得者での3割負担を厚労省が提案―社保審・介護保険部会(1)
在宅医療・介護連携、連携の手順を明確にし、都道府県による市町村支援を充実―社保審・介護保険部会
40-64歳が負担する介護保険の保険料、どこまで公平性を求めるべきか―介護保険部会(2)
能力に応じた利用者負担を求めるべきだが、具体的な手法をどう考えるべきか―介護保険部会(1)
全国平均より著しく高額な「福祉用具の貸与価格」を設定するには保険者の了承が必要に―介護保険部会(2)
「軽度者への生活援助」の地域支援事業への移行、要支援者の状況検証が先―介護保険部会(1)
要支援者への介護サービス、総合事業への移行による質低下は認められず―介護保険部会(2)
地域包括支援センター、「土日の開所」や「地域での相談会実施」など相談支援機能の拡充を―介護保険部会(1)
ケアプラン作成費に利用者負担を導入すべきか―介護保険部会
介護従事者の処遇改善に向け、来年度(2017年度)に臨時の介護報酬改定―介護保険部会(2)
要介護認定の「更新」有効期間、上限を現在の24か月から36か月に延長―介護保険部会(1)
介護保険の被保険者対象年齢、「40歳未満」への引き下げは時期尚早―介護保険部会
介護費用の分担、現役世代の頭割りを維持すべきか、負担能力も勘案していくべきか―介護保険部会(2)
所得の高い高齢者、介護保険の利用者負担を2割よりも高く設定すべきか―介護保険部会(1)
介護保険の福祉用具貸与・販売や住宅改修、標準価格を導入すべきか―介護保険部会(2)
軽度者への生活援助、保険給付のあり方などめぐり激論続く―介護保険部会(1)
介護人材不足に元気高齢者の協力やロボット活用を、2025年に向けた生産性向上を検討―介護保険部会
要支援者のケアマネジメント、地域包括支援センターの業務から外すべきか―介護保険部会
適切なケアマネジメントの推進に向け、「特定事業所集中減算」の是非も論点に―介護保険部会
「あるべきでない地域差」是正に向け、市町村へのインセンティブ付与などを検討―介護保険部会
在宅医療・介護連携の推進、市町村と医師会との連携が不可欠―社保審・介護保険部会
軽度の要介護者への生活援助サービス、介護保険から地域支援事業に移行すべきか―社保審・介護保険部会
オンライン資格確認や支払基金支部廃止などを盛り込んだ健保法等改正案―医療保険部会
市町村が▼後期高齢者の保健事業▼介護の地域支援事業▼国保の保健事業—を一体的に実施―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化、「無関心層」へのアプローチが重要課題―保健事業・介護予防一体的実施有識者会議
高齢者の保健事業と介護予防の一体化に向け、法制度・実務面の議論スタート―保健事業・介護予防一体的実施有識者会議
2025年度には介護人材が34万人不足、処遇改善などで年間6万人の確保を目指す―厚労省
健康寿命延伸・ICT活用、2040年度に必要な医療・介護人材は935万人に圧縮可能―経済財政諮問会議
2019年10月からの特定処遇改善加算、経験・技能ある介護職員を最優先に―2019年度介護報酬改定QA(2)
2019年10月からの特定処遇改善加算で、Q&Aを公開―2019年度介護報酬改定QA(1)
常勤介護職員の月給、2017年度から18年度にかけて1万850円アップ―介護給付費分科会(1)
2019年10月に新設される【特定処遇改善加算】、事業所等の柔軟な裁量認める―介護給付費分科会
2019年10月予定の消費税率引き上げに伴い、介護報酬の基本単位数を引き上げ―介護給付費分科会(2)
新たな【特定処遇改善加算】の加算率、訪問介護では6.3%・4.2%、介護療養では1.5%・1.1%など―介護給付費分科会(1)
スタッフの8割以上が理学療法士の訪問看護ステーション、健全な姿なのか―中医協総会
2040年に向けた社会保障改革、19年夏には厚労省が健康寿命延伸や医療・福祉サービス改革プラン策定―社保審
2040年を見据え、医療機関・介護事業所等の統合・再編等を検討―厚労省



