人口100万人あたり医療事故報告件数、2017・18・19と宮崎県がトップ、地域差の分析待たれる―日本医療安全調査機構
2020.3.26.(木)
医療事調査告制度が2015年10月にスタートしてから2019年末までに1607件の医療事故が報告され、うち79.2%で院内調査が完了している。都道府県別に「人口100万人当たり事故報告数」を見ると、2017年・18年につづき、2019年も宮崎県が最多となるなど、依然として大きな地域差があり、その要因分析が待たれる―。
日本で唯一の医療事故調査・支援センターに指定されている日本医療安全調査機構が3月12日に公表した2019年の「医療事故調査・支援センター 年報〈事業報告〉」から、こうした状況が明らかになりました(機構のサイトはこちら)(2018年報の記事はこちら)。
目次
大規模病院ほど1床当たり事故件数が多い状況に変化なし、要因分析が待たれる
2015年10月から、すべての医療機関において、院長など管理者が予期しなかった「医療に起因し、または起因すると疑われる死亡・死産」のすべてを、医療事故・調査支援センター(以下、センター)に報告することを義務づける【医療事故調査制度】が始まっています。「責任追及」ではなく、「事故の原因を究明していく中で『再発防止』策を構築する」ことが制度の主目的です(関連記事はこちら)。
医療事故調査制度の大きな流れは、▼管理者が医療事故を確認した場合、速やかにセンターに事故報告の旨を報告する → ▼当該医療機関で事故原因の調査【院内調査】を行い、その結果をセンターに報告する → ▼当該医療機関が、調査結果に基づいて事故の内容や原因について遺族に説明する(調査結果報告書などを提示する必要まではない) → ▼センターが事故事例を集積、分析し具体的な再発防止策などを練る—と整理できます。
センターは精力的に「再発防止策」を検討しており、これまでに「中心静脈穿刺合併症に係る死亡の分析―第1報―」や「急性肺血栓塞栓症に係る死亡の分析」など11つの再発防止策を公表しています(関連記事はこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちらとこちら)。
また医療事故報告の状況も毎月、迅速に公表。今般、2019年1年間の状況が年報としてまとめられました。
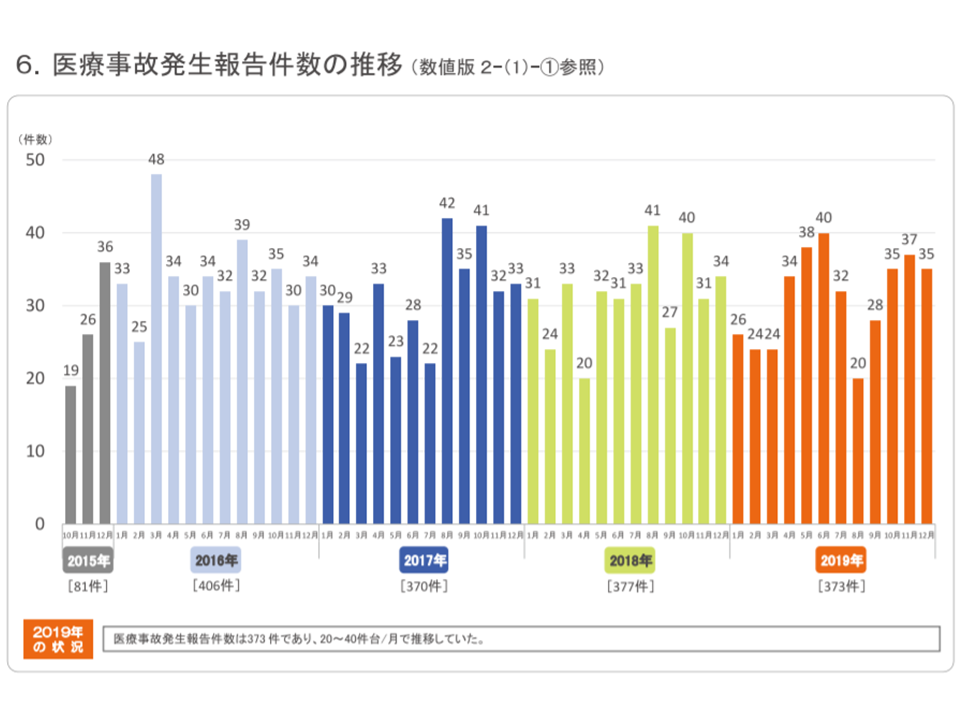
まず、報告された医療事故の件数を見ると、2019年の1年間で373件、1か月平均で31件強(31.1件)の報告がある計算です。前年(2018年の377件)に比べ4件・1.1%減少しています。
医療事故調査制度2019年報1
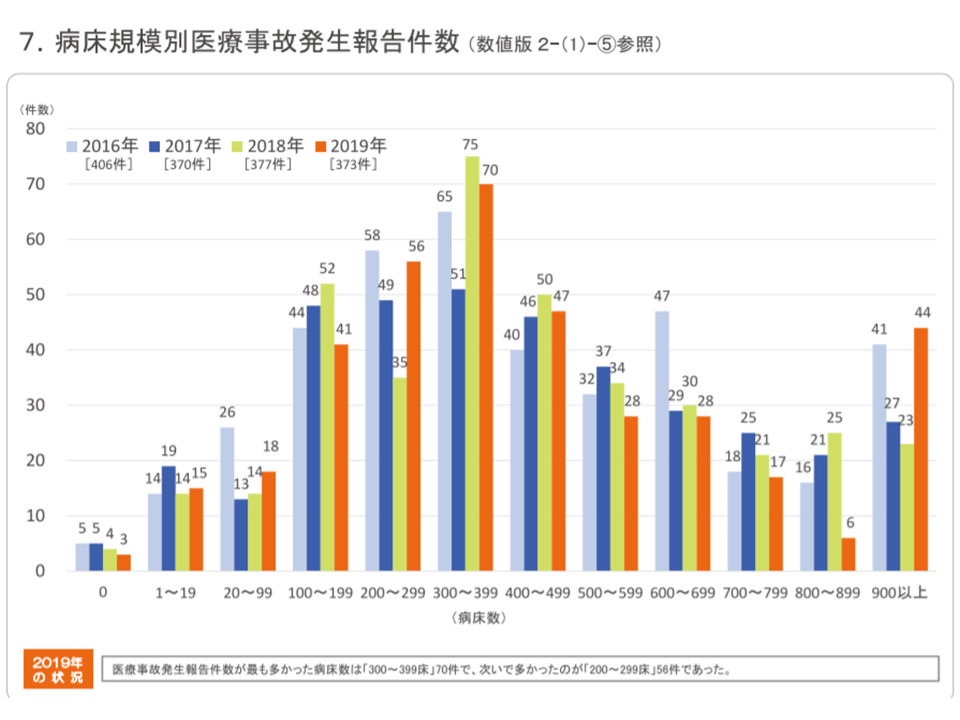
373件の事故報告を病床規模別に分類すると、▼300-399床:70件(全体の18.8%、前年に比べて1.1ポイントのシェア低下)▼200-299床:56件(同15.0%、同5.7ポイントのシェア上昇)▼400-499床:47件(同12.6%、同0.7ポイントのシェア低下)▼900床以上:44件(同11.8%、同5.7ポイントのシェア上昇)▼100-199床:41件(同11.0%、同2.8ポイントのシェア低下)―などで多くなっています。前年に比べて、200床台・900床以上の病院で医療事故報告件数が増加しており、今後の状況を注意深く見守る必要があります。
また無床クリニックからの事故報告は、2016年:5件 → 17年:5件 → 18年:4件 →19年:3件と減少してきています。
医療事故調査制度2019年報2
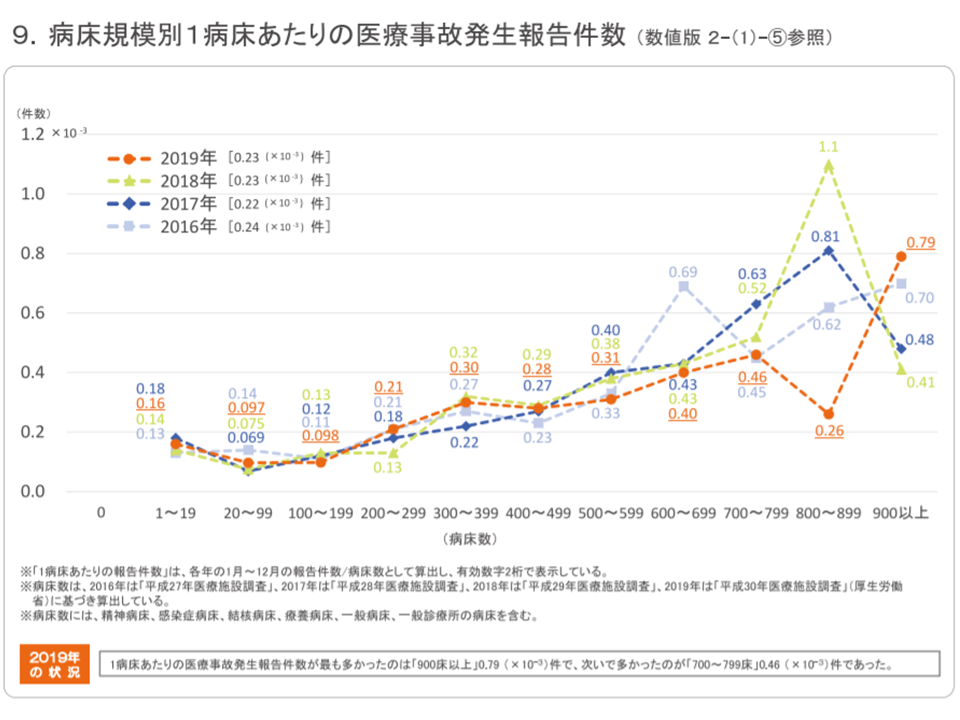
次に「1床当たりの報告件数」で見てみると、平均は「0.23件」(前年から増減なし)ですが、▼900床以上:0.79件(前年に比べて0.38件増加)▼700-799床:0.46件(同0.06件減少)▼600-699床:0.40件(同0.03件減少)▼500-599床:0.31件(同0.07件減少)―となっており、大規模病院で死亡事故が多いことが分かります。
報告すべき医療事故は「予期しなかった死亡事例」であり、「大規模病院で重症患者を多く受け入れている」ことがこの背景にあるとは考えにくく、詳細な分析が待たれます。
医療事故調査制度2019年報3
人口100万人当たりの医療事故、2019年も宮崎県が最多
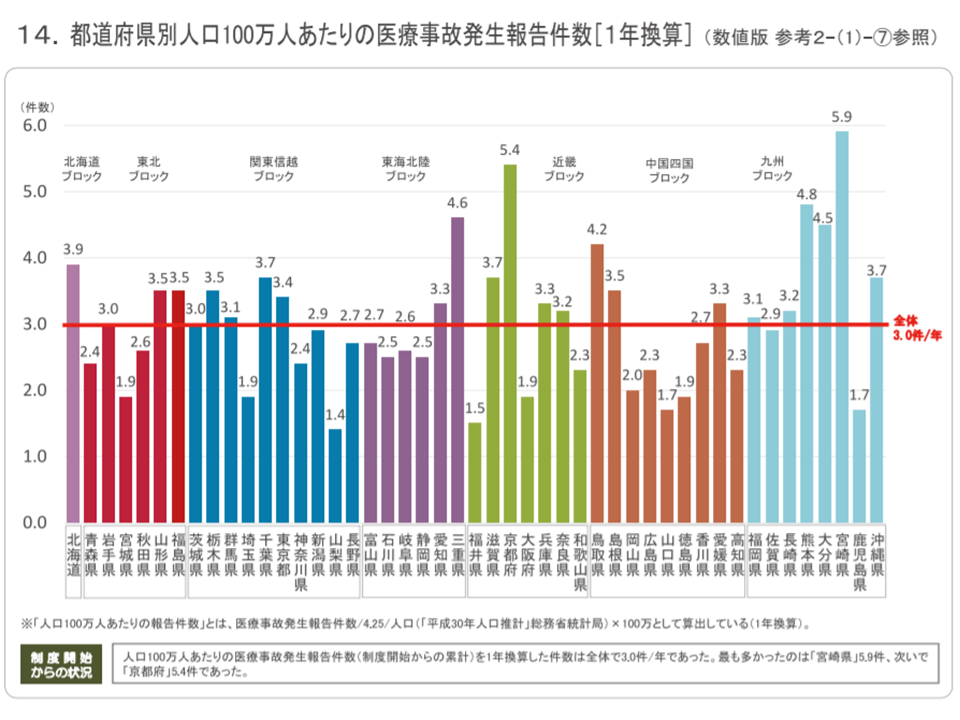
制度発足(2015年10月)から2019年12月までに報告された事故は合計1607件あります。これを都道府県別に「人口100万人当たり医療事故報告件数」として見ると、全国平均では年間3.0件(前年から増減なし)ですが、▼宮崎県:5.9件(前年に比べて0.3件減)▼京都府:5.4件(同0.4件増)▼熊本県:4.8件(同0.1件減)▼三重県:4.6件(同0.2件減)―などで多くなっています。上位県については、顔触れ、順位ともに前年から変化はなく、宮崎県は3年連続で「最多」となっています。
逆に、▼山梨県:1.4件(同0.1件減)▼福井県:1.5件(同0.5件減)▼山口県:1.7件(同0.1件減)▼鹿児島県:1.7件(同0.2件減)▼宮城県:1.9件(同0.4件増)▼大阪府:1.9件(同0.1件減)▼山口県:1.8件(同0.2件増)―などで少なく、「地域間の格差」があることが分かります。
医療事故調査制度2019年報4
「事故報告件数が多い=医療安全に問題がある」と一概に言うことはできず(事故を正しく報告している医療機関で報告数が多く、事故を隠している医療機関で報告数が少ないという可能性も否定できない)、地域間格差の要因を詳しく分析し、対策を立てる必要があります。
医療事故の起因となった医療内容、手術が全体の4割で、特に経皮的血管内手術多し
事故の起因となった医療内容を見ると、▼分娩を含む手術:156件(全体の41.8%、前年に比べて1.4ポイントシェア低下)▼処置:51件(同13.7%、同1.0ポイントシェア低下)▼輸血を含む投薬・注射:31件(同8.3%、同2.2ポイントシェア上昇)▼徴候・症状の診察:23件(同6.2%、同2.6ポイントシェア低下)▼誤嚥:14件(同3.8%、同0.6ポイントシェア上昇)―などが多くなっています。
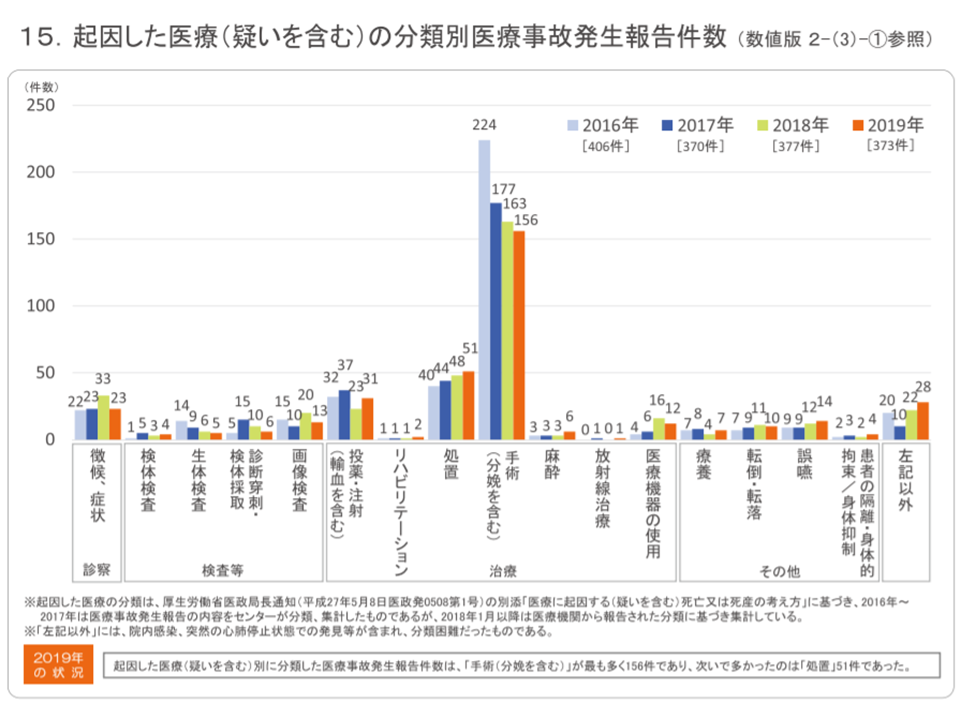
医療事故調査制度2019年報5
また、最多である手術の内訳としては、▼経皮的血管内手術:34件(手術の21.8%、前年に比べて手術に占めるシェアが4.6ポイント上昇)▼開腹手術:25件(同16.0%、同5.0ポイント上昇)▼四肢体幹の筋骨格系手術:20件(同12.8%、同0.5ポイント上昇)▼腹腔鏡下手術:19件(同12.2%、同1.3ポイント低下)―などが多い状況です。
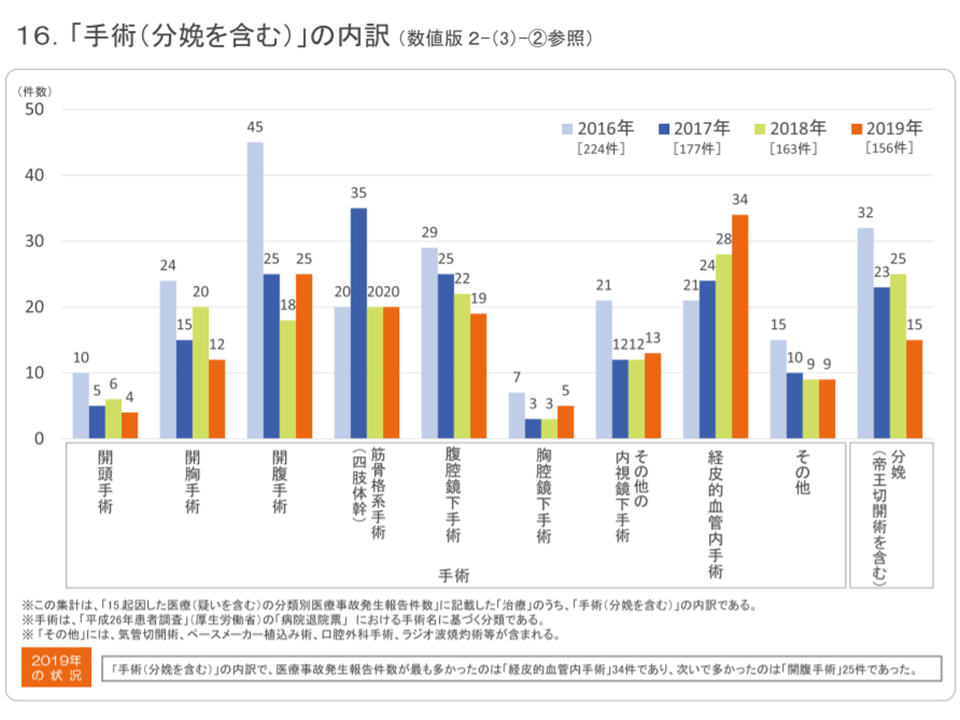
医療事故調査制度2019年報6
事故発生報告から院内調査結果報告までの期間、2019年は平均387.5日
「事故発生から院内調査結果報告までの平均期間」(387.5日で、前年から53.6日延伸)を「事故発生から発生報告まで」と「発生報告から院内調査結果報告まで」とに分けて見てみると、前者は66.4日(前年に比べて8.0日延伸)、後者は321.2日(同45.7日延伸)で、後者の「発生報告から院内調査結果報告まで」の期間が延びていることが分かります。
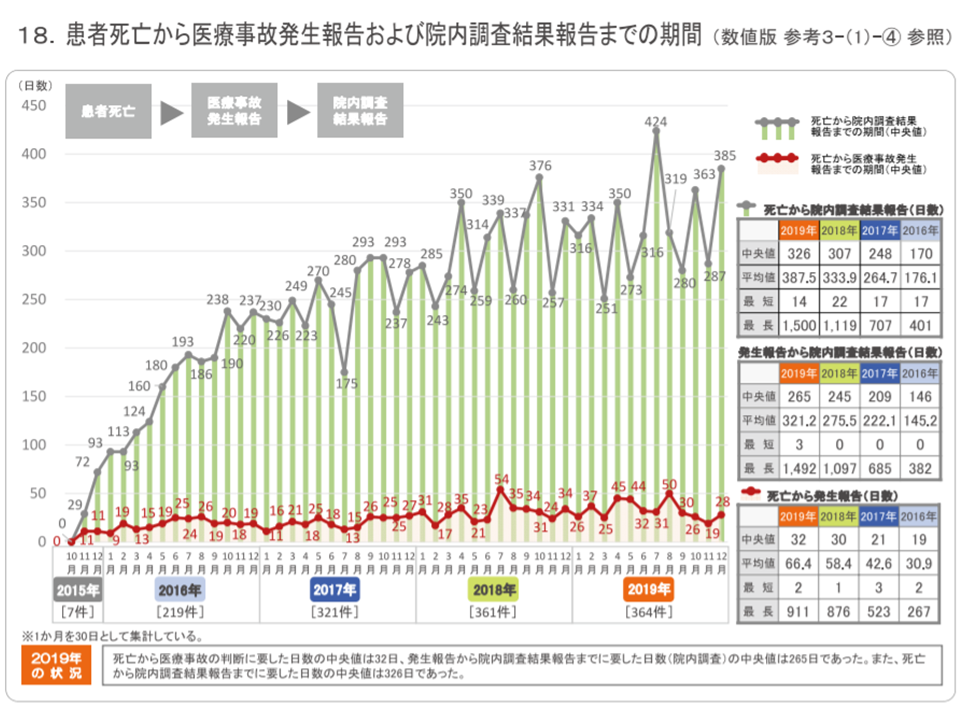
医療事故調査制度2019年報7
院内調査には一定程度の時間がかかりますが、制度発足以降、ノウハウが蓄積されてきている点を加味すれば、長期的に見れば「院内調査期間」は減少していくものと考えられますが、期間延伸の背景に何があるのか(より詳細な調査を行っているのか?など)詳しい分析が待たれます。
なお、事故発生から院内調査までの期間が12か月以上を要しているケース(78件、前年に比べて3件増加)について、その理由を見てみると、▼報告書の作成に時間を要した(26件)▼遺族への調査結果の説明やその後の対応に時間を要した(16件)▼制度の理解不足(12件)▼調査検討に時間(委員会の複数回開催など)を要している(12件)―などが多くなっています。外部(医師会や病院団体、大学病院など)による更なる支援の充実に期待が集まります。
院内調査のスピードは増加傾向、解剖・Aiを用いた調査が6割弱
前述した「医療事故報告の流れ」のとおり、調査は「まず、事故を報告した医療機関で行う」ことが求められます。調査の中で「院内の体制やルール、遵守状況などに問題がある」ことなどに自ら気づくことで、効果的な再発防止策(普遍的な再発防止策ではない)につながると考えられているためです。
2019年に完了した院内調査は364件(前年よりも3件増)で、制度発足からの累計では1272件となりました。2019年12月までに報告された1607件の医療事故のうち79.2%で院内調査が完了しています。前年から5.6ポイント増加しています。
また、調査において「解剖」や「Ai(Autopsy imaging:死亡時画像診断)」を行っているケースは、2019年には▼解剖:38.2%(前年から1.4イント減)▼Ai:34.1%(同2.0ポイント増)となり、いずれか、あるいは双方を活用した調査を実施している医療機関は全体の57.1%に上っています。
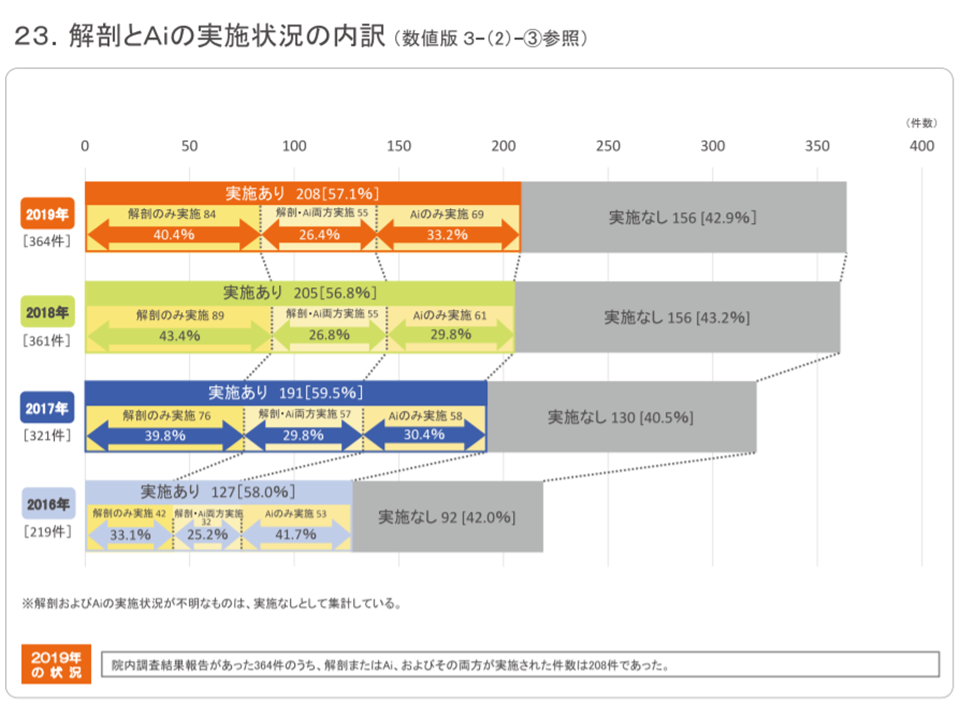
医療事故調査制度2019年報8
さらに外部委員の院内調査への参加状況を見ると、2019年は85.9%で参加があり、前年から0.3ポイント上昇しています。
センターへの調査依頼、2019年は遺族から29件、医療機関から4件
医療事故調査制度のベースは「事故が発生した医療機関での院内調査」となりますが、遺族や医療機関からセンターに調査を依頼することも可能です。遺族が院内調査の結果等に納得できない場合や、小規模な医療機関で十分な調査体制を整えられないようなケースが考えられます。ここでは「院内調査が適切に行われているか」という視点で調査が行われます。
センターへの調査依頼件数は2019年には33件あり、前年から10件増加しました。内訳は、遺族から29件(依頼全体の87.9%)、医療機関から4件(12.1%)となっています。遺族からの依頼割合が、前年に比べて0.9ポイント増加していますが、前年と同様と言えるでしょう。
調査依頼の理由を見ると、遺族は「院内調査結果(治療や死因など)に納得できない」が圧倒的多数を占め、この状況も前年から変わっていません。
センターへの相談、2018年春から「遺族から」が「医療機関から」を上回る
冒頭に述べたとおり、医療事故調査制度の報告対象は「医療に起因し、または起因すると疑われる死亡または死産」のうち「管理者が予期しなかったもの」とされていますが、現場では判断に迷うケースも少なくありません。
このためセンターには数多くの相談が寄せられます。2019年の1年間になされた相談件数は2054件で、前年に比べて65件・3.3%増加しました。1か月当たりの相談件数は平均で171件強。うち医療機関からが854件(全体の41.6%で、前年から3.2ポイント低下)、遺族などからが1065件(同51.9%、同2.0ポイント上昇)という状況です。2018年春から「遺族などからの相談」が「医療機関からの相談」を上回っています。
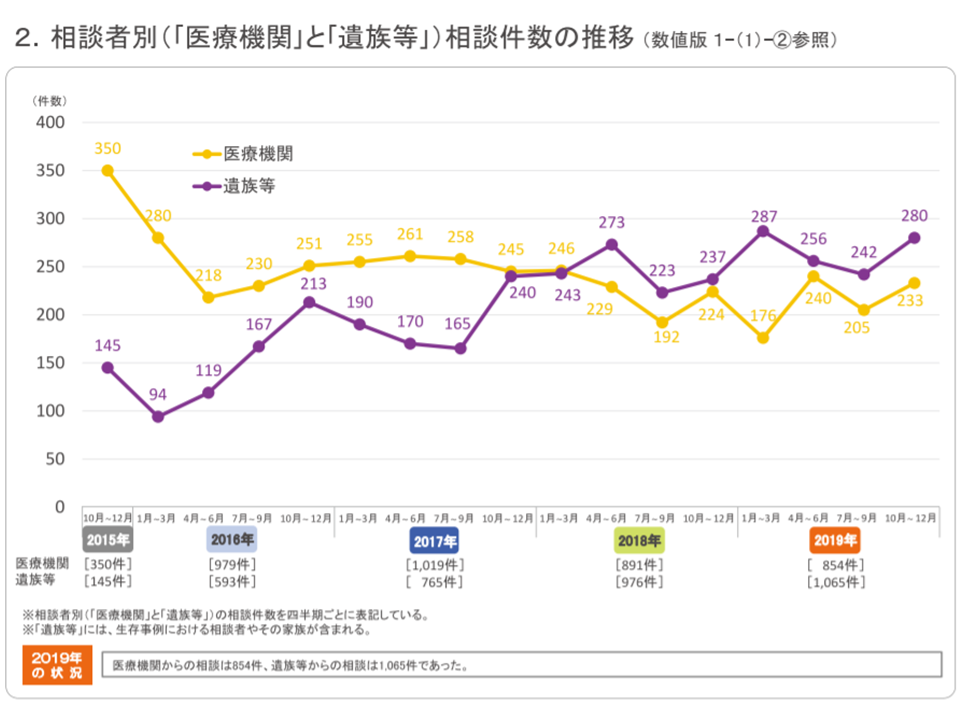
医療事故調査制度2019年報9
遺族などからの相談は「報告対象の判断」が圧倒的ですが、制度発足前の死亡事故(報告対象ではない)も半数超あり、制度への正しい理解が求められます。
【関連記事】
2020年2月の医療事故は37件、消化器科で7件、内科・循環器内科で各5件など―日本医療安全調査機構
2020年1月の医療事故は35件、外科と内科で各7件など―日本医療安全調査機構
2019年12月に医療事故が35件、整形外科と消化器科で各5件など―日本医療安全調査機構
2019年11月に医療事故が37件、外科で8件、内科・整形外科で6件など―日本医療安全調査機構
2019年10月に医療事故が35件報告され、累計1535件に―日本医療安全調査機構
医療事故調査制度スタートから丸4年、累計1500件の医療事故が報告される―日本医療安全調査機構
2019年8月末までに1472件の医療事故が生じ77%で院内調査完了、医療機関の調査スピードアップ―日本医療安全調査機構
2019年7月末までに1452件の医療事故、うち75.9%の事例では院内調査完了―日本医療安全調査機構
2019年6月末までに1420件の医療事故、院内調査スピードがさらに加速し75.4%で調査完了―日本医療安全調査機構
2019年5月末までに1380件の医療事故、院内調査スピードが加速し74.9%で調査終了―日本医療安全調査機構
2019年4月末までに1342件の医療事故、院内調査スピードは再び増し74.8%で調査完了―日本医療安全調査機構
2019年3月末までに1308件の医療事故、制度が国民に浸透する中で「正しい理解」に期待―日本医療安全調査機構
医療事故調査、事故全体の7割超で院内調査が完了しているが、調査期間は長期化傾向―日本医療安全調査機構
2019年2月末までに1284件の医療事故、院内調査完了は73.9%で変わらず―日本医療安全調査機構
2019年1月末までに1260件の医療事故、73.9%で院内調査完了―日本医療安全調査機構
医療事故の原因究明に向けた院内調査、「外部の第三者」の参画も重要テーマ―医療安全調査機構
2018年末までに1234件の医療事故、73.6%で院内調査が完了―日本医療安全調査機構
2018年11月までに1200件の医療事故、72.8%で院内調査が完了―日本医療安全調査機構
2018年10月までに1169件の医療事故、国民の制度理解が依然「最重要課題」―日本医療安全調査機構
2018年9月までに1129件の医療事故、国民の制度理解は依然進まず―日本医療安全調査機構
2018年8月までに1102件の医療事故報告、国民の制度理解が今後の課題―日本医療安全調査機構
2018年7月までに1061件の医療事故報告、うち71.2%で院内調査が完了―日本医療安全調査機構
医療事故調査、制度発足から1000件を超える報告、7割超で院内調査完了―日本医療安全調査機構
2018年5月までに997件の医療事故、うち69.9%で院内調査完了―日本医療安全調査機構
2018年4月までに965件の医療事故、うち68.5%で院内調査完了―日本医療安全調査機構
2018年3月までに945件の医療事故が報告され、67%で院内調査完了―日本医療安全調査機構
2018年2月までに912件の医療事故報告、3分の2で院内調査が完了―日本医療安全調査機構
2018年1月までに888件の医療事故が報告され、65%超で院内調査が完了―日本医療安全調査機構
2017年末までに857件の医療事故が報告され、63.8%で院内調査が完了―日本医療安全調査機構
2017年9月までに751件の医療事故が報告、院内調査は63.4%で完了―日本医療安全調査機構
2017年8月までに716件の医療事故報告、院内調査のスピードは頭打ちか―日本医療安全調査機構
2017年7月までに674件の医療事故が報告され、63.5%で院内調査完了―日本医療安全調査機構
2017年6月までに652件の医療事故が報告され、6割超で院内調査が完了―日本医療安全調査機構
2017年5月までに624件の医療事故が報告され、6割超で院内調査完了―日本医療安全調査機構
2017年4月までに601件の医療事故が報告、約6割で院内調査が完了―日本医療安全調査機構
2017年2月までに546件の医療事故が報告、過半数では院内調査が完了済―日本医療安全調査機構
2017年1月までに517件の医療事故が報告、半数で院内調査が完了―日本医療安全調査機構
2016年12月までに487件の医療事故が報告され、46%超で院内調査が完了―日本医療安全調査機構
2016年11月に報告された医療事故は30件、全体の45%で院内調査が完了―日本医療安全調査機構
2016年10月に報告された医療事故は35件、制度開始からの累計で423件―日本医療安全調査機構
2016年8月に報告された医療事故は39件、制度開始からの累計で356件―日本医療安全調査機構
2016年7月に報告された医療事故は32件、制度開始からの累計で317件―日本医療安全調査機構
2016年6月に報告された医療事故は34件、制度開始からの累計では285件―日本医療安全調査機構
制度開始から半年で医療事故188件、4分の1で院内調査完了―日本医療安全調査機構
医療事故に該当するかどうかの判断基準統一に向け、都道府県と中央に協議会を設置―厚労省
医療事故調査制度、早ければ6月にも省令改正など行い、運用を改善―社保審・医療部会
医療事故調査制度の詳細固まる、遺族の希望を踏まえた事故原因の説明を―厚労省
中心静脈穿刺は致死的合併症の生じ得る危険手技との認識を—医療安全調査機構の提言(1)
急性肺血栓塞栓症、臨床症状に注意し早期診断・早期治療で死亡の防止—医療安全調査機構の提言(2)
過去に安全に使用できた薬剤でもアナフィラキシーショックが発症する—医療安全調査機構の提言(3)
気管切開術後早期は気管切開チューブの逸脱・迷入が生じやすく、正しい再挿入は困難—医療安全調査機構の提言(4)
胆嚢摘出術、画像診断・他診療科医師と協議で「腹腔鏡手術の適応か」慎重に判断せよ—医療安全調査機構の提言(5)
胃管挿入時の位置確認、「気泡音の聴取」では不確実—医療安全調査機構の提言(6)
NPPV/TPPVの停止は、自発呼吸患者でも致命的状況に陥ると十分に認識せよ―医療安全調査機構の提言(7)
救急医療での画像診断、「確定診断」でなく「killer diseaseの鑑別診断」を念頭に―医療安全調査機構の提言(8)
転倒・転落により頭蓋内出血等が原因の死亡事例が頻発、多職種連携で防止策などの構築・実施を―医療安全調査機構の提言(9)
「医療事故再発防止に向けた提言」は医療者の裁量制限や新たな義務を課すものではない―医療安全調査機構
大腸内視鏡検査前の「腸管洗浄剤」使用による死亡事例が頻発、リスク認識し、慎重な適応検討を―医療安全調査機構の提言(10)
「肝生検に伴う出血」での死亡事例が頻発、「抗血栓薬内服」などのハイリスク患者では慎重な対応を―医療安全調査機構の提言(11)





