総合診療医の養成・確保で「地域に必要な領域別専門医」数を抑制可能、医師需給分科会で総合診療医の在り方等を議論
2020.2.14.(金)
医師養成課程の中での医師偏在対策は、▼大学医学部における「地域枠の設定」(地域偏在・診療科偏在対策)▼初期臨床研修における「地域偏在対策」▼新専門医制度における「地域偏在・診療科偏在対策」▼総合診療医の養成―の4本柱で進めることが重要であり、総合診療医の在り方や必要数なども医師需給分科会で議論を進めていく―。
2月13日に開催された「医師需給分科会」(「医療従事者の需給に関する検討会」の下部組織)で、こういった議論が行われました。
医師需給分科会では、こうした「偏在対策」論議と、2022年度以降の「医師養成数」(医学部入学定員の考え方)論議とを並行して進めていくことになります。

2月13日に開催された、「第33回 医療従事者の需給に関する検討会 医師需給分科会」
「2022年度以降の医学部入学定員の在り方」を医師需給分科会で固める
医師需給分科会は、名称どおり「医師の需要と供給について科学的な分析を行い、医師養成数を考える」検討会です。人口減少が進む我が国においては、将来的に医療需要がどう変化するのかを科学的に推計し、ニーズに対し過不足なく医療サービスが提供されるように医師養成数(つまり医学部入学定員)を調整していく必要があるのです。
医学部入学定員の考え方は「2021年度の入学者」分までは決まっていますが、その後(つまり2022年度の入学者以降)については未確定で、今後、「医師需給のマクロ推計」「医師の働き方改革」「後述する医師偏在対策の状況」などを総合的に勘案して検討していくことになります。2022年度の医学部入学を目指す人は、現在「高等学校2年生」であり、どれだけ遅くとも、今夏(2020年夏)には「2022年度の医学入学定員」を明らかにしておく必要があり(進路決定を「高等学校2年の秋まで待て」と求めるのは、余りにも酷である)、今春(2020年春)に向けて議論を詰めていくことになります。
総合診療医の在り方、必要数を医師需給分科会で正面から議論
ところで、医師需給のマクロ推計を議論する過程で「我が国では、地域別・診療科別の医師数に大きな偏りがある」(医師偏在)ことが問題視され、「医師偏在対策」もセットで検討していくことが医師需給分科会で確認されました。
医師の偏在を放置したままでは、「地域医療構想の実現」や「医師の働き方改革」を進めることができないためです(例えば、医師が極めて少ない地域では、1人1人の医師に負担が集中し、働き方改革が進められない。また十分な医療提供体制を確保できず、地域医療構想の実現も不可能となる)。この議論が2018年の医療法・医師法改正に繋がり、さらに2018年秋から19年春にかけて、具体的な偏在対策として「都道府県に医師確保計画・外来医療計画の作成を求め、段階的に医師偏在を解消していく」方向が打ち出されました(現在、各都道府県で計画を作成中)。
ただし、都道府県の計画作成・実行だけで医師偏在が解消するわけではありません。医師確保計画に実効性を持たせるため、さらにより効果的に医師偏在対策を進めるために、さまざまな対策を取らなければなりません。
この点、厚労省はまず、医師養成課程の中で医師偏在対策を、「医師需給分科会」と「医道審議会の部会(臨床研修部会、専門研修部会)」とで連携して進める考えを次のように整理しました。
(1)医学部入学・学生時点での、地域枠の設定による地域偏在・診療科偏在対策
▽医師需給分科会→▽都道府県
(2)初期臨床研修(卒後2年以上)時点での、臨床研修制度における地域偏在対策
▽医師需給分科会→▽臨床研修部会→▽都道府県
(3)専門研修時点での、新専門医制度における「地域偏在・診療科偏在対策
▽医師需給分科会→▽専門研修部会▽日本専門医機構→都道府県
(4)総合診療医の養成
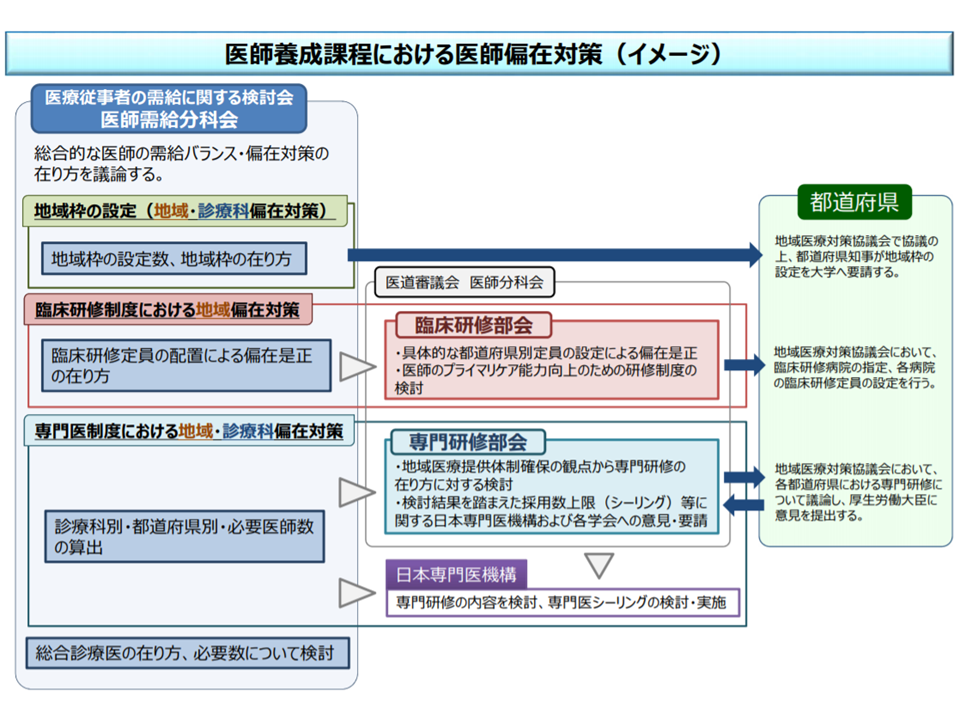
医師需給分科会と医道審議会・部会とで連携し、医師養成課程を通じた医師偏在対策を進めていく(医師需給分科会1 200213)

医師養成課程を通じた医師偏在対策の全体像(医師需給分科会2 200213)
4番目の「総合診療医の養成」について、医師需給分科会で議論が行われることが明確にされた点に注目が集まります。言わば患者の頭から爪先までを診療し、必要に応じて各分野の専門医につなぐ役割を担う総合診療医の養成によって、効果的かつ効率的な医療提供体制が構築できると期待されます(分野別専門医の地域での必要数が抑制される)。
このため、「総合診療医は全国でどの程度必要なのか、また地域(各都道府県)でどの程度必要なのか」の見通しを明らかにする必要があり、その前提として「総合診療医とは何か、どのような医師か」を明らかにすることが求められるのです。総合診療医には、新専門医制度で位置付けられた「総合診療専門医」はもちろん、内科系の医師、さらには「地域で総合的な役割を果たす外科系医師」なども含まれると考えられます。小川彰構成員(岩手医科大学理事長)は、「同じ脳外科医であっても、都市部では『脳動脈瘤などしか診ない』というケースがあるかもしれないが、地方では高齢者の肺炎も診なければならない」という事例を紹介。例示された「高齢者の肺炎も診る脳外科医」は、専門は脳外科であっても、総合的な役割を果たしている、つまり「総合診療医である」と言えるかもしれません。
今後、医師需給分科会で時間をかけて「総合診療医とは何か」を議論し、共通認識を構築したうえで、「地域に、日本全国にどの程度必要となるのか」を検討していくことになります。
この方向には構成員の多くから「賛同」「歓迎」の声が出されました。また関連して福井次矢構成員(聖路加国際大学学長)からは「総合診療医の必要数を考えるうえで、どの程度の地域をカバーするのかも十分に議論する必要がある」との、神野正博構成員(全日本病院協会副会長)からは「総合診療医は、資格ではなくマインドを重視すべき」との、北村聖構成員(東京大学名誉教授)からは「地域に総合診療医を根付かせるために、産科や小児科などと同様に『総合診療医の配置』を地域に義務付ける工夫を考えてはどうか」との意見も出ています。総合診療医の議論に多くの構成員が期待を寄せていることが再確認できます。
なお、羽鳥裕構成員(日本医師会常任理事)は「少なくとも専門研修までは偏在対策と切り離し、研修の質向上を目指してはどうか」という旨の考えを示しましたが、厚労省医政局医事課の佐々木健課長は「これまで、医学部入学から専門医制度、さらに生涯を通じて医師偏在対策を総合的に進めていく方向で、長い時間にわたって議論を積み重ねてきた。医師を都会に集め(「偏在対策と切り離す」というコメントにはその意味合いが強い)、地方に医師を派遣する手法は、まったくの新しい提案である。地方の医療体制、ひいては住民生活が『割を食う』こともやむを得ないとの意図であるのか」と強い不快感を示しました。
地域で医師数が一定程度あっても、病院勤務医は大きく不足している状況
ところで、医師偏在対策を議論する際の基礎データの1つに「都道府県別・診療科別の必要医師数」があります。
「代表的な疾患をどの診療科の医師が診ているのか」をDPCデータをもとに把握したうえで、日本全国の患者(疾患)ベースで「現時点でどの程度の医師が診療科毎に必要なのか」を推計。これを将来人口を踏まえてスライドさせて「将来時点(2025年・2030年・2036年)でどの程度の医師が診療科毎に必要なのか」を推計。これを都道府県別に割り振ることで「都道府県別・診療別の必要医師数」を把握できます。
この「都道府県別・診療別の必要医師数」と「現在の都道府県別・診療科別の医師の実数」(医師・歯科医師・薬剤師調査で把握可能)との差が「不足している」、つまりこれから養成しなければならない医師数となります。
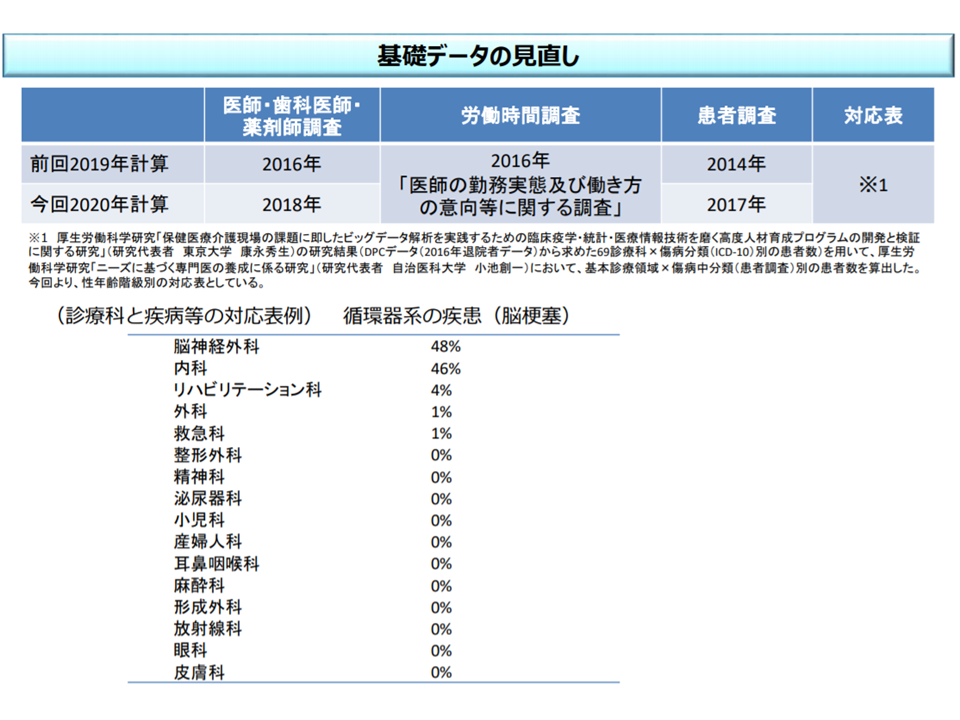
都道府県別・診療科別の必要医師数の最新データを踏まえた見直しの考え方(医師需給分科会5 200213)
2月13日の医師需給分科会には、構成員のみに都道府県別・診療別の必要医師数の▼最新データ版▼病院勤務医版―が示されました。厚労省医政局医事課の担当者は「数字は、今後の議論を踏まえて修正が行われる。修正前の数字が独り歩きすることは避けたい」と述べ、確定後の最新データ版・病院勤務医版の双方を公表する考えを示しています。
後者の「病院勤務医版」は、都道府県別・診療別の必要医師数について「病院勤務医の生残率」を加味したものです。生残率とは、臨床研修を終えた医師(遺跡登録後3年目から)が病院での勤務をスタートし、1年後、2年後、3年度・・・にどの程度の割合で病院勤務を続けているかを、診療科別・性別にみたものです。
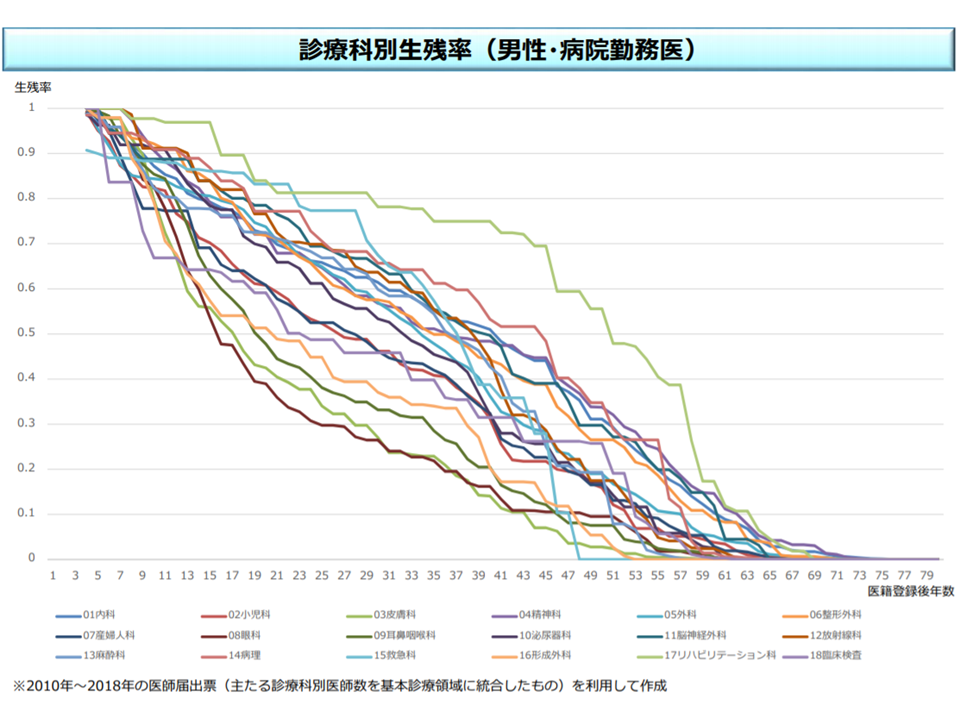
男性の病院勤務医の診療科別生残率(医師需給分科会3 200213)
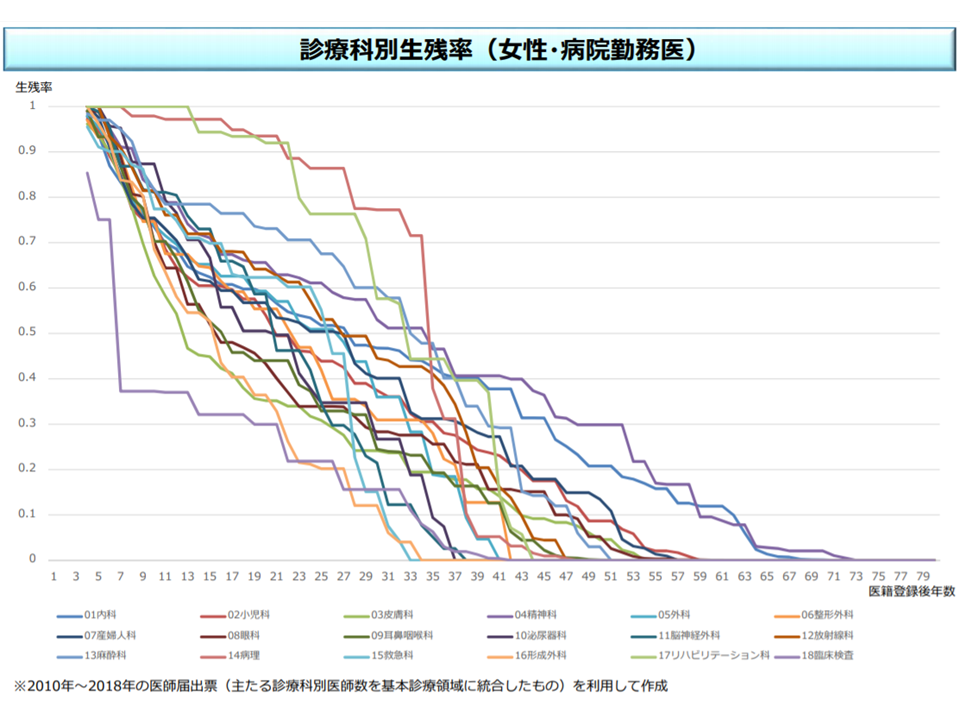
女性の病院勤務医の診療科別生残率(医師需給分科会4 200213)
この病院勤務医版のデータを、全体版データと見比べると、「病院勤務医について、より医師不足が顕著である」ことが分かるようです。ここから、地域全体で医師数が一定程度確保されていたとしても、クリニック開業医が多く、「病院勤務医が不足している」状況が伺えます。「診療所を自由に開業できる仕組みが、病院勤務医不足を招いている」との指摘も根強くあり、今後、「診療所の開業制限」議論が再燃する可能性もありそうです(これまでの議論では、まず「外来医療計画」を都道府県で作成して、クリニックの開業状況の可視化から始めることとなっている)。
【関連記事】
都道府県別・診療科別の必要医師数、「都市部と過疎地で診療実態が異なる」点など勘案すべき―医師需給分科会
2022年度以降の医師養成数論議開始、「海外医学部出身者」も医師供給数にカウント―医師需給分科会
医師偏在対策を了承、各都道府県で2019年度に医師確保計画を策定し、20年度から実行―医療従事者の需給検討会
医師偏在対策まとまる、2019年度に各都道府県で「医師確保計画」定め、2020年度から稼働―医師需給分科会(2)
産科医が最少の医療圏は北海道の北空知(深川市等)と留萌、小児科では埼玉県の児玉(本庄市等)―医師需給分科会(1)
2036年の医療ニーズ充足には、毎年、内科2946名、外科1217名等の医師養成が必要―医師需給分科会(3)
2036年には、各都道府県・2次医療圏でどの程度の医師不足となるのか、厚労省が試算―医師需給分科会(2)
最も医師少数の2次医療圏は「北秋田」、最多数は「東京都区中央部」で格差は10.9倍―医師需給分科会(1)
「将来においても医師少数の都道府県」、臨時定員も活用した地域枠等の設置要請が可能―医師需給分科会(3)
医師数順位が下位3分の1の地域を「医師少数区域」とし、集中的に医師派遣等進める―医師需給分科会(2)
「医師少数区域等での勤務」認定制度、若手医師は連続6か月以上、ベテランは断続勤務も可―医師需給分科会(1)
外来医師が多い地域で新規開業するクリニック、「在宅医療」「初期救急」提供など求める―医師需給分科会
将来、地域医療支援病院の院長となるには「医師少数地域等での6-12か月の勤務」経験が必要に―医師需給分科会
入試要項に明記してあれば、地域枠における地元の「僻地出身者優遇」などは望ましい―医師需給分科会(2)
医師多数の3次・2次医療圏では、「他地域からの医師確保」計画を立ててはならない―医師需給分科会(1)
「必要な医師数確保」の目標値達成に向け、地域ごとに3年サイクルでPDCAを回す―医師需給分科会(2)
2036年に医師偏在が是正されるよう、地域枠・地元枠など設定し医師確保を進める―医師需給分科会
新たな指標用いて「真に医師が少ない」地域を把握し、医師派遣等を推進―医師需給分科会
2020・21年度の医学定員は全体で現状維持、22年度以降は「減員」―医療従事者の需給検討会
2022年度以降、医学部入学定員を「減員」していく方向で検討を―医師需給分科会
2020・21年度の医学部定員は現状を維持するが、将来は抑制する方針を再確認―医師需給分科会
2020年度以降の医学部定員、仮に暫定増が全廃となれば「800人弱」定員減―医師需給分科会
「医師不足地域での勤務経験ある医師」が働く病院に経済的インセンティブ―医師需給分科会
地域医療支援病院、医師派遣機能などに応じて経済的インセンティブ付与―医師需給分科会
医師少数地域での勤務、病院管理者要件や税制優遇などで評価してはどうか—医師需給分科会
医師不足地域での勤務経験、地域医療支援病院の院長要件に向けて検討—医師需給分科会
医師偏在是正の本格論議開始、自由開業制への制限を求める声も―医師需給分科会
医師の地域偏在解消に向けた抜本対策、法律改正も視野に年内に取りまとめ—医師需給分科会(2)
地域枠医師は地元出身者に限定し、県内での臨床研修を原則とする—医師需給分科会(1)
医師偏在対策を検討し、早期実行可能なものは夏までに固め医療計画に盛り込む—医療従事者の需給検討会
医学部定員「臨時増員」の一部を当面継続、医師偏在対策を見て20年度以降の定員を検討―医療従事者の需給検討会
将来の医師需給踏まえた上で、医学部入学定員「臨時増員措置」の一部は延長する方針―医療従事者の需給検討会
2024年にも需給が均衡し、その後は「医師過剰」になる―医師需給分科会で厚労省が推計
将来の医師需要、地域医療構想の4機能に沿って機械的に推計、3月末に試算結果公表―医師需給分科会
医師から他職種へのタスク・シフティング、「B・C水準指定の枠組み」に位置付けて推進―医師働き方改革タスクシフト推進検討会
診療放射線技師による造影剤注入や臨床検査技師による直腸機能検査など、安全性をどう確保すべきか―医師働き方改革タスクシフト推進検討会
医師から他職種へのタスク・シフティング、「業務縮減効果大きく、実現しやすい」業務から検討―医師働き方改革タスクシフト推進検討会
現行制度の整理・明確化を行うだけでも、医師から他職種へのタスク・シフティングが相当進む―厚労省ヒアリング
医師から他職種へのタスク・シフティング、特定行為研修推進等で医療の質担保を―厚労省ヒアリング
フィジシャン・アシスタント(PA)等、医師会は新職種創設に反対するも、脳外科の現場医師などは「歓迎」―厚労省
B・C指定に向け、医師労働時間短縮状況を「社労士と医師等」チームが書面・訪問で審査―医師働き方改革推進検討会
高度技能習得や研修医等向けのC水準、「技能獲得のため長時間労働認めよ」との医師の希望が起点―医師働き方改革推進検討会(2)
地域医療確保に必要なB水準病院、機能や時短計画、健康確保措置など7要件クリアで都道府県が指定―医師働き方改革推進検討会(1)
2021年度中に医療機関で「医師労働時間短縮計画」を作成、2022年度から審査―医師働き方改革推進検討会(2)
長時間勤務で疲弊した医師を科学的手法で抽出、産業医面接・就業上の措置につなげる―医師働き方改革推進検討会(1)
1860時間までの時間外労働可能なB水準病院等、どのような手続きで指定(特定)すべきか―医師働き方改革推進検討会
医師・看護師等の宿日直、通常業務から解放され、軽度・短時間業務のみの場合に限り許可―厚労省
上司の指示や制裁等がなく、勤務医自らが申し出て行う研鑽は労働時間外―厚労省
医師働き方の改革内容まとまる、ただちに全医療機関で労務管理・労働時間短縮進めよ―医師働き方改革検討会
424公立・公的病院等以外の病院も、機能分化やダウンサイズなど積極的に検討せよ―地域医療構想意見交換会
424の公立病院・公的病院等の再編統合再検証、厚労省が地方に出向き趣旨等を丁寧に説明―国と地方の協議の場
機能分化やダウンサイジング等の必要性を改めて検証すべき424公立・公的病院等を公表―地域医療構想ワーキング
多くの機能で「診療実績が少ない」「類似病院が近接している」病院、再編統合を検討―地域医療構想ワーキング
公立・公的病院等の機能改革、「地域で求められる機能を果たしているか」との視点で検証を―厚労省・医療政策研修会
公立・公的等病院の「再編・統合」、地域医療提供体制の在り方全体をまず議論せよ―地域医療構想ワーキング
公立・公的病院等の再編・統合、国が「直接支援」する重点地域を2019年夏に策定―厚労省・医療政策研修会
公立・公的病院等の機能改革、「医師働き方改革」「医師偏在対策」と整合する形で進めよ―地域医療構想ワーキング(1)
公立病院等、診療実績踏まえ「再編統合」「一部機能の他病院への移管」を2019年夏から再検証―地域医療構想ワーキング
公立病院等の機能、▼代表的手術の実績▼患者の重症度▼地理的状況―の3点で検討・検証せよ―地域医療構想ワーキング
CT・MRIなどの高額機器、地域の配置状況を可視化し、共同利用を推進―地域医療構想ワーキング(2)
主要手術の公民比率など見て、構想区域ごとに公立・公的等病院の機能を検証―地域医療構想ワーキング(1)
公立・公的病院の機能分化、調整会議での合意内容の適切性・妥当性を検証―地域医療構想ワーキング
地域医療構想調整会議、多数決等での機能決定は不適切―地域医療構想ワーキング
大阪府、急性期度の低い病棟を「地域急性期」(便宜的に回復期)とし、地域医療構想調整会議の議論を活性化—厚労省・医療政策研修会
地域医療構想調整会議、本音で語り合うことは難しい、まずはアドバイザーに期待―地域医療構想ワーキング(2)
公立・公的病院と民間病院が競合する地域、公立等でなければ担えない機能を明確に―地域医療構想ワーキング(1)
全身管理や救急医療など実施しない病棟、2018年度以降「急性期等」との報告不可―地域医療構想ワーキング(2)
都道府県ごとに「急性期や回復期の目安」定め、調整会議の議論活性化を―地域医療構想ワーキング(1)
都道府県担当者は「県立病院改革」から逃げてはいけない―厚労省・医療政策研修会
424再検証病院の「急性期ベッド削減」に終わらせず、民間病院も踏まえた地域医療の再検証を―日病・相澤会長
「医療の質」を追求していけば、診療報酬のほうが病院を追いかけてくる―GHC15周年感謝祭(2)
厚労省の鈴木医務技監「医療機能の分化と資源集約を進め、働き方改革にも備えよ」―GHC15周年感謝祭(1)





